Мицелий грибка в мокроте что это такое
В воздухе лечебных учреждений различных стран мира обнаружено около 200 видов плесневых грибов, способных вызывать инвазивные поражения в легких и аллергизацию пациентов. Внутрибольничные плесневые микозы (в особенности аспергиллез) возрастают на 5-10% в год и характеризуются трудностью диагностики, лечения и высокой летальностью.
Рост урбанизации и успехи медицины последних десятилетий повысили значение кандидоза, туролопсидоза, криптококкоза и аспергиллеза («микозы цивилизации и прогресса медицины»). Ряд грибов является как бы маркером различной иммунопатологии человека.
Заболевания в зависимости от локализации возбудителя могут протекать бессимптомно, в легкой форме или приводить к смертельному исходу. При микологическом обследовании 127 больных с различной патологией легких (пневмония, диссеминированные процессы в легких и др.) микотический компонент патологии органов дыхания смешанной этиологии установлен у 50,4% больных. При этом поражение бронхов дрожжеподобными грибами рода Candida обнаружено в 15%, инвазивное поражение легких дрожжеподобными грибами в 11%; мицелиальными в 9%; аспергиллема легких у 9 больных (7,1%); инвазивный аспергиллез у 15 больных (11,3%).
При микологическом исследовании больных бронхиальной астмой в одном из стационаров г. Москвы инвазивные формы аспергиллеза и кандидоз выявлены в 19,8% случаев, а кандидозная пневмония была диагностирована у 3,3% госпитализированных.
Об инфицированности легких грибами у больных, получавших кортикостероидную терапию, подтверждают данные, полученные Кулешоым А.В. При микологическом исследовании мокроты и промывных вод бронхов у 18 больных бронхиальной астмой и хроническим бронхитом получены достоверно положительные результаты на инфицированность легких грибковой флорой, представленной грибами рода Candida и Aspergillus.
Реброва Р.Н. и др. показала в своих работах, что микробы-ассоцианты взаимно влияют на их основные биологические свойства. Стафилококки активируют факторы патогенности Candida, повышая устойчивость к противогрибковым препаратам. Аналогичные результаты были получены Кожедубом А.В., подтвердившим роль микрофлоры в развитии и прогрессировании патологического процесса в бронхолегочной ткани.
Состав микрофлоры воздуха подвержен значительным колебаниям по видовому составу грибов, их количеству, в зависимости от температуры и влажности воздуха, характера растительности, химического состава почвы, особенностей сельскохозяйственного и промышленного производства. Видовой состав грибов, в зависимости от сезона, различается в различных климатических зонах.
Кандидоз легких
Кандидоз легких – инвазивное поражение легочной ткани дрожжеподобными грибами рода Candida, проникающими в респираторный тракт преимущественно из эндогенных очагов микоза. Грибковая инфекция проявляется сильным кашлем со скудной мокротой, кровохарканьем, субфебрилитетом, одышкой, болью в груди, слабостью, развитием бронхоспазма, плеврита, дыхательной недостаточности. Для подтверждения диагноза показано проведение рентгенографии органов грудной клетки, микроскопии мокроты, культурального и серологического исследований. Терапия включает антимикотические препараты, адаптогены, витамины, иммуномодуляторы, бронхо- и муколитики, антигистаминные средства.
МКБ-10
Общие сведения
Причины кандидоза легких
Обретение патогенности и колонизация кандидами тканей и органов происходит в условиях ослабления общей и местной резистентности организма. Благоприятным фоном для развития кандидоза легких являются иммунокомпрометированные состояния (ВИЧ-инфекция, СПИД, нейтропения), эндокринные нарушения (сахарный диабет, надпочечниковая недостаточность, гипопаратиреоз), тяжелая соматическая или инфекционно-воспалительная легочная патология (бактериальные пневмонии, туберкулез), онкологические процессы (рак легких), болезни крови. Иммуносупрессии способствуют продолжительное лечение антибиотиками, системными кортикостероидами, иммунодепрессантами, цитостатиками, лучевая и химиотерапия, хроническая никотиновая и алкогольная интоксикация.
При кандидозе легких развиваются экссудативно-некротические (на ранней стадии) и туберкулоидно-гранулематозные (на поздней стадии) тканевые реакции. Вначале в легочной ткани возникают небольшие воспалительные очажки с некрозом в центре, окруженные внутриальвеолярным выпотом фибрина и геморрагиями. Наибольшее количество очагов воспаления организуется в средних и нижних отделах легких. Могут поражаться просветы мелких бронхов, в них появляются нити гриба и обильный лейкоцитарный экссудат. Легко прорастая стенки бронхов, кандида вызывают их некроз. Исходом острого кандидоза легких может стать нагноение очажков с формированием гнойных полостей, изъязвлением и образованием каверн; развитием последующей продуктивной тканевой реакции, грануляций и фиброза легких. Особенность кандидозной гранулемы состоит в отсутствии казеоза и наличии фрагментов грибов и клеточного детрита в ее центре и лимфоцитов по периферии.
Симптомы кандидоза легких
Кандидоз легких может протекать остро, с выраженными симптомами (в т.ч., в виде прогрессирующего деструктивного процесса или тяжелого септического состояния), но чаще характеризуется вялым затяжным течением и периодически возникающими обострениями.
У больных кандидозом легких нередко отмечаются признаки диссеминированного грибкового процесса с поражением кожных покровов, подкожной клетчатки, брюшной полости, глаз, почек и др. При тяжелом течении кандидамикоза легких наблюдается развитие выраженной дыхательной недостаточности. Летальность при кандидозной пневмонии может составлять от 30 до 70% в зависимости от категории больных.
Диагностика кандидоза легких
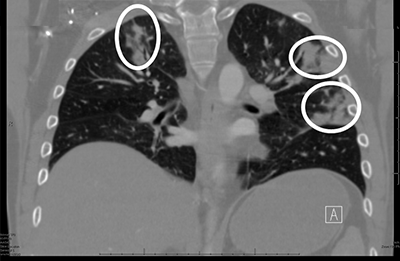
Диагностика кандидоза легких включает проведение рентгенографии и КТ легких, бронхоскопии, микроскопии мокроты, культурального и серологического исследований бронхоскопического материала и крови. Проявления кандидоза легких не патогномоничны, но могут сопровождаться кандидозным поражением других органов, анамнестическими сведениями о предшествующей кандида-инфекции. Аускультативная картина часто скудная, без ясных симптомов, иногда выслушиваются сухие и влажные мелкопузырчатые хрипы.
При остром кандидозе легких почкующиеся клетки и нити псевдомицелия кандид обнаруживаются в секрете бронхов, препаратах легочной ткани (в пределах клеточного инфильтрата, внутри пораженных альвеол, в межальвеолярных перегородках). В крови имеется значительный лейкоцитоз, лимфопения, эозинофилия, резкое повышение СОЭ. Посевы секрета бронхов на специфические питательные среды обнаруживают обильное его обсеменение грибами рода Candida (более 1000 колоний в 1 мл). Подтверждает кандидозную природу заболевания выделение культуры кандид из крови (фунгемия).
Положительные результаты серологической диагностики (РНГА, РСК, РНИФ, РП) и внутрикожных проб с аллергенами кандид не дают четких различий между кандиданосителем, больным кандидозом легких и другими вариантами кандидоза. Важным признаком кандидоза легких является усиление клинических проявлений (возврат устойчивой лихорадки) при назначении антибиотикотерапии. Дифференциальную диагностику инвазивного кандидоза легких проводят с бронхитом и бронхопневмонией другой этиологии, туберкулезом легких, поверхностным кандидозом трахеи и бронхов, другими грибковыми поражениями легких, саркоидозом, лимфогранулематозом и раком легких.
Лечение и прогноз кандидоза легких
Во избежание рецидивов кандидоза легких показано устранение фоновой первичной патологии за счет коррекции иммунодефицитного состояния, эндокринопатии, гиповитаминоза и др. Используются общеукрепляющие препараты, адаптогены, витаминно-минеральные комплексы, иммуномодуляторы, отхаркивающие, антигистаминные и дезинтоксикационные средства. Дополнительно назначаются местные разогревающие мази, массаж. При выявлении смешанной природы кандида-инфекции к основной терапии добавляются антибиотики.
При рациональной терапии изолированных легких форм кандидоза легких прогноз благоприятный; при генерализованных, септических формах микоза и запоздалом лечении возможен летальный исход. Тяжелое хроническое течение кандидоза легких приводит к инвалидизации больного. Мерами профилактики кандидоза легких являются: своевременное лечение хронических инфекционно-воспалительных заболеваний легких, эндокринных нарушений, прием антимикотиков во время антибактериальной и гормональной терапии, здоровый образ жизни и умеренная физическая активность.
Грибковая пневмония
Пневмония (воспаление легких) – достаточно часто диагностируемое заболевание, при этом его новые формы появляются почти ежегодно. Одна из них – грибковая пневмония, обусловленная активностью патогенных микроорганизмов в период ослабления иммунной системы человека.
Что такое Грибковая пневмония
Грибковая пневмония – это воспалительный процесс, возникающий в паренхиме и альвеолярных тканях, и вызываемый грибковыми микроорганизмами. Заболевание может возникать самостоятельно при инфицировании легочных тканей либо быть осложнением другой фоновой патологии, например – абсцесса легкого, обструктивного бронхита, бронхоэктатической болезни.
Грибковая пневмония – одна из тяжелейших форм воспаления легких. Несмотря на применение новейших антимикотических препаратов количество случаев ее возникновения увеличивается. Вялое течение пневмомикозов и специфичность возбудителей затрудняют постановку точного диагноза. По этой причине затягивается начало терапии, что приводит к обострению воспалительного процесса.
В зависимости от вида грибка выделяют несколько форм пневмомикоза:
Причины возникновения
Развитие грибковой пневмонии обусловлено интенсивным размножением инфекционных агентов, проникших в легкие через верхние и нижние дыхательные пути. Патология может быть первичной или вторичной – следствием других заболеваний фона или дыхательной системы.
Важно! Активация патогенных микроорганизмов возможна только при снижении функций иммунной системы.
Грибковая пневмония может быть осложнением на фоне следующего:
Также в группу риска входят люди, перенесшие искусственную вентиляцию легких, или трансплантацию органов.
Симптомы и признаки
Симптомы грибковой пневмонии обусловлены формой заболевания. При остром воспалении легких самочувствие пациента резко ухудшается, в то время как хроническая форма характеризуется стертой симптоматикой. Для воспалительного процесса в легких характерно:
Важно! Тяжелые формы болезни нередко становятся причиной образования абсцессов легкого.
Какой врач лечит
Лечением грибковой пневмонии занимается врач-пульмонолог.
Методы диагностики
С целью выявления заболевания в первую очередь проводится сбор анамнеза, после чего делается анализ мокроты и биопсия ткани. Помимо этого возможно назначение КТ легких и бронхоскопии. Для определения масштабов локализации очага и наличия возможных осложнений пациенту назначают анализы крови и рентгенографию легких.
Методы лечения
Терапия грибковой пневмонии включает одновременный прием противогрибковых медикаментозных препаратов и мультивитаминных комплексов. Такой подход способствует выведению из организма токсинов и стимулированию иммунной системы.
Результаты
Своевременная диагностика и грамотное лечение обуславливают благоприятный, обнадеживающий прогноз. В то же время длительное отсутствие медицинской помощи существенно повышает риск развития серьезных патологий, и может привести к инвалидности или летальному исходу.
Реабилитация и восстановление образа жизни
Реабилитационная программа включает несколько составляющих:
Все эти процедуры направлены на устранение остаточных явлений, полное восстановление дыхательных функций легких и укрепление иммунной системы.
Образ жизни при грибковой пневмонии
При грибковой пневмонии необходимо следующее:
В процессе течения заболевания важно одновременное устранение всех патологических очагов в организме.
Грибковая пневмония
Грибковая пневмония: описание заболевания
Воспалительный процесс, протекающий в лёгочных тканях и являющийся следствием патогенной деятельности грибковых микроорганизмов, называется грибковой пневмонией. Возбудителями патологического процесса могут стать как условно-патогенные грибки микрофлоры организма человека, так и занесённые извне болезнетворные грибки. Патологический процесс может быть первичным, развивающимся в следствие непосредственного поражения микроорганизмами тканей лёгких, и вторичным, возникающим на фоне других заболеваний, например, абсцесса лёгкого, бронхоэктатической болезни, обструктивного бронхита.
Данный вид воспаления лёгочных тканей считается наиболее тяжёлым и опасным среди всех типов пневмоний. Наиболее вероятными возбудителями грибковой пневмонии являются грибки аспергиллы, активно обитающие в окружающей нас среде. Данные грибки обитают в плесени, поэтому длительное нахождение в помещение с повышенной влажностью представляет опасность для лёгочных тканей.
Активизации деятельности микроорганизмов способствует ослабленный иммунитет. В качестве других грибковых микроорганизмов, провоцирующих развитие патологического процесса, необходимо указать кандиды, пневмоцисты, гистоплазмы, бластомы. В случае развития патологического процесса в следствие деятельности грибков нескольких типов отмечают тяжелое течение грибковой пневмонии и более продолжительное лечение.
Факторы развития грибковой пневмонии
В качестве способствующих развитию заболевания факторов стоит упомянуть сахарный диабет, туберкулёз, ВИЧ-инфекцию, апластическую анемию. Данные патологические процессы максимально снижают иммунный ответ организма человека на любые патологические процессы. Начальная стадия развития грибковой пневмонии характеризуется отсутствием выраженной симптоматики. Признаки патологического процесса проявляются более чем умеренно. Наблюдается эпизодическое повышение температуры тела, сухой непродолжительный кашель, общая слабость. Разрыв очагов нагноения ведёт к появлению гнойной мокроты при кашле, что делает воспалительный процесс очевидным.
Симптомы грибковой пневмонии
В процессе развития патологии наблюдается тяжёлая интоксикация организма, скачки температуры, повышенное потоотделение, озноб, приступы удушья, мокрота имеет характерный цвет и резкий неприятный запах, возможно наличие примесей крови в мокроте.
Отсутствие лечения грибковой пневмонии ведёт к развитию целого ряда осложнений, среди которых смертельно опасными являются дыхательная и сердечная недостаточность.
В зависимости от типа микроорганизма-возбудителя, грибковая пневмония может иметь специфические проявления. Например, патологический процесс, возникший в следствие активной деятельности аспергилл, может включать молниеносные формы развития и зачастую схож по проявлениям с абсцедирующей пневмонией. В воспалительный процесс вовлекаются плевра и лимфатические узлы. Гнойная мокрота отличается обильностью, наблюдаются боли в грудной клетке, сильная одышка, порой переходящая в приступы удушья, серьёзная потеря веса, иногда приводящая к анорексии.
Диагностика пневмонии в Центре медицины
Диагностика грибковой пневмонии требует тщательного подхода со стороны практикующего специалиста (врача-пульмонолога) в связи с особенностями микотических инфекционных процессов. Наиболее информативным методом инструментальной диагностики заболевания является рентгенография. Провести полноценную диагностику позволяют микроскопическое, культаральное и серологическое исследование мокроты, выделяемой при кашле. Одним из наиболее информативных методов лабораторных исследований является полимеразная цепная реакция.
Как проводится лечение грибковой пневмонии?
Основываясь на результатах диагностики, специалист назначает максимально эффективное в конкретном случае лечение. Основу консервативного лечения при грибковой пневмонии составляют антимикотические препараты, позволяющие подавить активную деятельность микроорганизмов-возбудителей. В процессе терапии активно применяют иммуностимулирующие средства и поливитаминный комплексы. В случае присоединения к инфекционному процессу бактерий, а это устанавливается в процессе диагностики, проводят короткий курс антибактериальной терапии. Своевременно начатое лечение позволяет добиться необходимых результатов. После проведения терапии пациенту рекомендуют санаторно-курортное лечение.
Микозы легких
Аспергиллёз
Основной метод выявления:

Прогноз. Без лечения инвазивный аспергиллёз практически всегда заканчивается летальным исходом (в течение 1-4 нед.). При проведении лечения летальность составляет 30-50% и зависит от основного заболевания (острый лейкоз и др.), а также от распространённости аспергиллеза или локализации заболевания (диссеминация, поражение ЦНС)
Хронический некротизирующий аспергиллёз лёгких — относительно редкое заболевание, составляющее примерно 5% всех случаев аспергиллёза лёгких. Возбудитель — A. fumigatus, реже — A. flavus, A. terreus и др. Факторы риска — СПИД, сахарный диабет, алкоголизм, длительное лечение стероидами.
Симптомы характерны, но не специфичны. Обычно развивается хронический продуктивный (с мокротой) кашель, нередко с умеренным кровохарканьем. Субфебрилитет. Общая слабость и снижение массы тела. Болезнь протекает «хронически» с периодическими обострениями и прогрессирующим нарушением функций лёгких вследствие развития фиброза. Осложнения: поражение плевры, рёбер, позвонков, лёгочное кровотечение, инвазивный аспергиллез лёгких (пневмония) с гематогенной диссеминацией, поражением головного мозга и внутренних органов.
Диагностика – см. инвазивный аспергиллез.
Лечение. Длительное применение противогрибковых препаратов. Показанием к хирургическому лечению служит высокий риск лёгочного кровотечения.
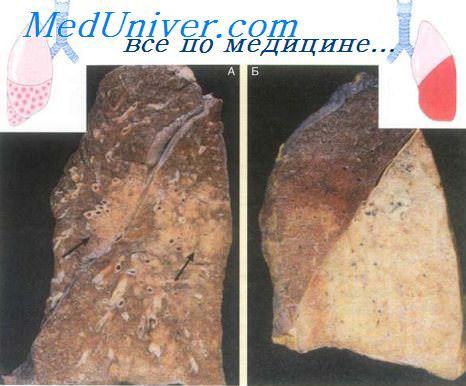
Аспергиллома (неинвазивный аспергиллез), или «грибной шар», представляет собой мицелий (грибницу) грибка Aspergillus, разрастающегося в полостях лёгких, образованных в результате туберкулёза, опухоли и других заболеваний. Аспергиллома может возникать в придаточных пазухах носа.
Возбудитель — Aspergillus fumigatus, реже A.flavus. Туберкулёз является причиной образования полости при аспергилломе в 40-70% случаев; деструктивная пневмония — в 10-20%; буллёзная эмфизема — в 10-20%; бронхоэктазы — в 5-10%; опухоли — в 3-7% случаев. Вероятность развития аспергилломы в каверне размером 2 см составляет 15-20%. Обычно возникает в возрасте от 40 до 70 лет, чаще у мужчин.
Изначально протекает бессимптомно, но по мере прогрессирования начинает беспокоить кашель, возникают кровохарканье, субфебрилитет. При вторичном бактериальном инфицировании поражённой грибами полости могут развиваться признаки острого воспаления. В большинстве случаев аспергиллома возникает в верхней доле правого лёгкого (50-75%), реже — в верхней доле левого лёгкого (20-30%). Приблизительно у 10% больных признаки аспергилломы проходят спонтанно, без лечения. У боль¬шинства больных в течение заболевания возникает эпизод кровохарканья, у 20% — лёгочное кровотечение. Осложнениями аспергилломы являются лёгочное кровотечение и инвазивный рост Aspergillus с развитием хронического некротизирующего аспергиллёза лёгких или специфического плеврита.
Диагностика – см. инвазивный аспергиллез.
Лечение проводят при развитии или высоком риске осложнений (повторное кровохарканье, лёгочное кровотечение и др.), при бессимптом¬ной аспергилломе показано наблюдение. Основным методом лечения является хирургическое удаление поражённого участка лёгкого.
Аллергический бронхолёгочный аспергиллёз характеризуется развитием реакции гиперчувствительности I типа при поражении дыхательных путей Aspergillus. Частота у больных бронхиальной астмой составляет 1-5%, у больных муковисцидозом — 5-14%.
Возбудители — Aspergillus fumigatus, A. clavatus, реже — другие Aspergillus.
Возникновению способствуют врождённая предрасположенность.
Инвазивного поражения тканей лёгких не наблюдается. Заболевание обычно протекает хронически с периодическими обострениями бронхообструктивного синдрома и/или возникновением эозинофильных инфиль¬тратов. Основными признаками обострения являются приступы удушья, повы¬шение температуры тела, боли в грудной клетке и кашель с мокротой, содержа¬щей коричневые включения и слизистые пробки. При длительном течении формиру¬ются бронхоэктазы и фиброз лёгких, приводящие к дыхательной недостаточности.
Гиалогифомикозы — группа заболеваний, вызываемых грибами Fusarium spp., Acremonium spp., Paecilomyces spp., Scedosporium spp., Scopulariopsis brevicaulis и Trichoderma longibrachiatum. Возбудители распространены повсеместно, часто встречаются в почве, на раз¬личных растениях.
Fusarium считают вторыми по частоте возбудителями инвазивных микозов лёгких после Aspergillus. Кроме пневмонии гиалогифомицеты у иммунокомпетентных пациентов вызывают локальные поражения, у иммуноскомпрометированных — фунгемию (грибок в крови) и диссеминированные инфекции, которые характеризуются очень высокой летальностью. Неблагоприятный прогноз связан как с выраженностью иммуносупрессии у больных, так и с низкой чувствительностью гиалогифомицетов к большинству применяемых антимикотиков.
Гиалогифомикозы лёгких наиболее часто развиваются у больных гемобластозами или реципиентов трансплантатов костного мозга, значительно реже — у больных с распространёнными глубокими ожогами. Инфицирование обычно происходит ингаляционным путём. Одним из возможных источников возбудителя являются поражённые ногти при онихомикозе. Возбудители могут поражать артерии с последующим развитием тромбозов, инфарктов и гематогенной диссеминацией. Заболевание обычно начинается как пневмония или синусит, при прогрессировании развивается гематогенная диссеминация с поражением кожи, внутренних органов, костей и головного мозга. Клиническая картина заболевания определяется локализацией процесса; общим признаком является рефрактерная к антибиотикам лихорадка. У 55-70% больных развивается характерное поражение кожи и подкожной клетчатки: болезненные эритематозные папулы или подкожные узелки с последующим образованием очага некроза в центре.
Диагностика: см. инвазивный аспергиллез.
Лечение.
Возбудители гиалогифомикозов характеризуются низкой чувствительностью и даже резистентностью к антимикотикам