Гемипарез левосторонний и правосторонний: лечение, симптомы, степени
Левосторонний и правосторонний гемипарез – это такое патологическое состояние человека, которое сопровождается потерей чувствительности определенных частей тела, ослабленностью мышц с одной из сторон туловища. Чаще всего такая ситуация возникает в результате функциональных нарушений коры головного мозга, спинальных травм разной степени тяжести. По статистике большинство случаев наблюдаются в раннем детстве, но заболевание диагностируется и у взрослых, особенно в пожилом возрасте. Гемипарез – достаточно опасная болезнь, но отлично поддающаяся комплексному лечению, а вовремя начатая терапия максимально снижет риск возникновения осложнений.
Причины и факторы риска
Гемипарез может иметь первичное или вторичное происхождение – развиваться как самостоятельное заболевание или быть следствием другой болезни, являться одним из ее симптомов. Его можно диагностировать и в восстановительном периоде после гемиплегии. Причину проще определить по месту локализации проблемы, уточнив какая из сторон поражена – левая или правая.
Наиболее вероятными причинами гемипареза считаются:
Формы гемипареза
По происхождению выделяют две формы гемипареза:
По месту локализации заболевание подразделяют на:
Преимущественно гемипарезом поражается противоположная повреждению сторона, что объясняется перекрещиванием нервов на участке, где продолговатый мозг переходит в спинной. Но встречаются случаи пареза именно на стороне повреждения.
По месту поражения болезнь классифицируется на:
Отдельно выделяют в классификации спастический гемипарез, затрагивающий только конечности на одной стороне тела.
По характеру течения болезни выделяют:
По степени тяжести гемипарез подразделяют на:
Гемипарез по степени поражения диагностируют с учетом набранных баллов:
Симптомы
Врожденный гемипарез, симптомы которого отличаются от приобретенного, чаще всего проявляется на первом году жизни, когда отстает двигательная активность, наблюдаются расстройства речевого и интеллектуального характера. Среди ранних симптомов заболевания стоит выделить:
У детей раннего возраста могут проявляться неврологические нарушения, например, игнорирование больной части тела, что существенно осложняет лечение.
Сопровождающие гемипарез симптомы могут быть слабо выражены, но чаще всего выделяют:
Важно понимать, что поражаться может задний отдел, а также другие участки головного мозга, что будет сопровождаться изменениями в лицевых мышцах. В таком случае лечение гемипареза зависит от степени интенсивности и причин болезни.
Левый гемипарез характеризуется еще и изменениями в зрительно-пространственном анализе и синтезе. Симптоматика правого гемипареза чаще всего включает в себя вербальные нарушения, что в детском возрасте выражается в недостаточном словарном запасе, отсутствии рассуждений.
Какими бы симптомами не сопровождался гемипарез, лечение его будет зависеть от грамотной и точной диагностики.
Диагностика
Важно не просто по симптоматике определить факт наличия заболевания, но и дифференцировать причину патологического состояния. Для диагностики следует обращаться к невропатологу, который составит план обследования и назначит дальнейшее лечение.
Традиционная схема диагностики включает в себя:
Лечение
Пациенты и их родственники должны понимать, что при гемипарезе лечение зависит от многих факторов – причин заболевания, стороны поражения, возраста больного, степени выраженности симптомов. Невропатолог после тщательного обследования назначает комплексное лечение, включающее в себя не только прием медикаментов, но и общеукрепляющие процедуры, помогающие быстрее восстановить функционирование мышц и нервных волокон в местах поражения. В комплекс лечения входят:
Важно знать, что лекарства назначаются только в особо тяжелых случаях – в других ситуациях восстановлению способствуют немедикаментозные методы.
Левосторонний гемипарез эффективно лечится баклосаном, мидокалмом, седуксеном, церебролизином. Назначаются эти лекарства только врачом, и принимаются строго по инструкции, так как способны оказывать негативные побочные действия.
Правосторонний гемипарез, как и левосторонний, лечится миорелаксантами, витаминами группы В, а также добавками с высоким содержанием токоферола.
Возможные осложнения и последствия
Наиболее вероятными осложнениями гемипареза могут быть:
При диагностировании первопричин в виде злокачественной опухоли, инсульта возможен летальный исход.
Прогноз
При врожденном гемипарезе медикам непросто составить однозначный прогноз – легкие степени поражения всегда поддаются коррекции, а тяжелые, несмотря на прилагаемые усилия, лечатся достаточно сложно.
Прогноз при приобретенном гемипарезе полностью зависит от первопричины и тяжести течения болезни. Немаловажную роль играет своевременная диагностика и грамотное лечение – именно это повышает шансы пациента на полное восстановление двигательной активности.
Профилактика
Правосторонний и левосторонний гемипарез всегда легче предотвратить, чем лечить, поэтому важно знать в чем заключается профилактика заболеваний.
Эффективными мерами профилактики считаются:
А самое главное – при первых признаках гемипареза необходимо обращаться ко врачу, не заниматься самостоятельным лечением, чтобы не спровоцировать серьезные осложнения.
Парезы конечностей: что это такое?
Парез является частичным параличом, при котором у больного отсутствует возможность выполнять различные действия и движения, что обусловлено серьезными поражениями центральной или периферической нервной системы.
Диагностика парезов в клинике неврологии Юсуповской больницы является комплексной, с привлечением специалистов различных областей медицины: психоневрологов, отоларингологов, нейрохирургов, психиатров, пульмонологов.
Основные виды
Условно парезы можно разделить на две основные группы. Первую составляют органические парезы, когда можно точно определить причину не достижения конкретным нервным импульсом мышцы. Вторую группу составляют парезы функциональные, которые могут диагностироваться при опасных повреждениях коры головного мозга.
Среди основных типов парезов можно выделить следующие: парез нерва, парез нижних и верхних конечностей, парез гортани, дистальный парез (например, дистальный парез ноги при грыже диска).
Парез нерва характеризуется частичным ограничением действий мышечной системы больного, что обусловлено нарушением деятельности нервной системы.
Парез верхних и нижних конечностей чаще всего возникает вследствие кровоизлияния в головной мозг. При обездвиженности только одной конечности (например, парез правой руки, парез левой руки, парез правой ноги, парез левой ноги) диагностируется монопарез. Довольно распространенным является парез руки после инсульта. При поражении обеих рук или ног диагностируют парапарез (парез рук, парез ног, парез тазовых конечностей).
Пациенту с обездвиженными верхними и нижними конечностями устанавливается диагноз «тетрапарез».
Парез гортани является частичным параличом обширной гортанной полости. Он может быть:
Дистальный парез конечностей может быть центральным и периферическим.
Причины возникновения
К основным причинам развития парезов относят:
Иногда парезы развиваются у пациентов с ларинготрахеитом, брюшным тифом, сифилисом, ботулизмом и сирингомиелией.
Вялый парез нижних конечностей (например, периферический парез нижних конечностей) может возникнуть вследствие различных заболеваний. Он проявляется снижением силы в одной или нескольких мышцах.
Симптомы
У пациентов с парезами нижних конечностей наблюдаются следующие симптомы:
Диагностика
Немаловажная роль в диагностике парезов принадлежит тщательному сбору анамнеза и определению того, насколько склонен пациент к возникновению типичных психогенных реакций.
Для современного обследования пациентов с парезом гортани в Юсуповской больнице применяется микроларингоскопия. Кроме того, дополнительно назначается проведение рентгенографии и компьютерной томографии гортани. Специалисты клиники оценивают нейромышечную передачу и сократительную способность мышц. Для подтверждения диагноза может быть назначено проведение рентгенологического исследования.
При диагностике парезов конечностей учитывается степень распространения и локализация имеющейся мышечной слабости.
Лечение
Как правило, первично парез проявляется дискомфортом в определенной группе мышц. Отсутствие адекватного лечения грозит перерастанием данного состояния в полный паралич. Чаще всего пациенты жалуются на ощущение сильной боли в области, где образовалась частичная обездвиженность.
Основными этапами лечения являются: первоначальное выявление причины возникновения пареза и последующее её устранение. Пациентам после инсультов необходимо проведение особой восстановительной терапии. При перенесенных травмах и других повреждениях специалистам нередко приходится прибегать к сшиванию периферических нервов.
При обнаружении опухолей и иных новообразований, сдавливающих нервы, необходимо проведение оперативного вмешательства, направленного на их удаление.
Кроме того, пациентам Юсуповской больницы назначается проведение специальных курсов массажа, способствующих поддержанию мышц в тонусе, так как постоянное частичное обездвижение может привести к их атрофии.
Лечение пареза ног
В первую очередь специалисты Юсуповской больницы проводят терапевтические мероприятия по устранению первопричины заболевания. Лечение пареза нижних конечностей всегда является комплексным. Оно предполагает проведение медикаментозной терапии, лечебной гимнастики, массажа (в том числе механического), HAL-терапии (гимнастических упражнений с применением роботизированных комплексов).
Лечение пареза лучевого нерва руки
По показаниям при парезах в Юсуповской больнице проводится этиопатогенетическая терапия, направленная на устранение причины заболевания и предупреждение его дальнейшего развития. Пациентам назначается курс антибактериальной, противовоспалительной, противоотечной и дезинтоксикационной терапии. При необходимости выполняется вправление вывиха, репозиция костей при переломах, накладывается фиксирующая повязка и т.д.
Лечение пареза гортани
Лечение пареза гортани, как и всех других видов парезов, начинают с устранения основного заболевания, которое привело к развитию данной патологии. Основным методом лечения является медикаментозная терапия, которая назначается в индивидуальном порядке, в зависимости от этиологических факторов: прием препаратов антибактериального или противовирусного действия, витаминов группы В, биогенных стимуляторов, стимуляторов мышечной активности, психотропных средств, сосудистых препаратов и ноотропов.
Лечение пареза срединного и локтевого нервов
При данном виде пареза в Юсуповской больнице проводится следующее лечение:
Высококвалифицированные специалисты Центра реабилитации Юсуповской больницы обладают огромным опытом лечения парезов любой локализации. Для каждого пациента разрабатывается индивидуальная тактика лечения, направленная на максимально быстрое восстановление. Для проведения медикаментозной терапии в Юсуповской больнице используются только самые новые лекарственные препараты, которые успели на практике доказать свою высокую эффективность и отсутствие побочных действий. Пациентам предоставляются уютные палаты, оборудованные всем необходимым для комфортного пребывания в клинике.
Записаться на прием к специалисту, получить информацию о стоимости услуг по диагностике и лечению заболевания, условиях госпитализации больного можно по телефону Юсуповской больницы или на сайте клиники, через форму обратной связи. Врач-координатор ответит на все ваши вопросы.
Спастический левосторонний гемипарез что это такое
Врожденная гемиплегия представляет собой спастическую гемиплегию, при которой повреждения возникают до окончания периода новорожденности (28 дней). Данная форма ДЦП является наиболее частой у доношенных детей; от 1/4 (Goutieres et al., 1972; Uvebrandt, 1988) до 1/3 (Himmelmann et al., 2005) пациентов с данной формой заболевания рождаются раньше срока.
Распространенность одностороннего спастического ДЦП или гемиплегии/гемипареза по результатам европейского исследования составляет около 0,6 на 1000 живых новорожденных (SCPE, 2002).
В клиническом описании одностороннего спастического ДЦП часто отмечается преобладание поражения руки или ноги; формы с преимущественным поражением руки чаще регистрируются у доношенных детей, а формы с преимущественным поражением ноги—у недоношенных детей (Uvebrant, 1988). В отличие от приобретенных форм, возникающих после периода новорожденности, паралич лица не отмечается при одностороннем спастическом ДЦП. Данная форма заболевания у мальчиков встречается чаще, чем у девочек, а правая сторона поражается в 53-58% случаев.
а) Этиология. Очевидные пренатальные факторы (например, мальформации головного мозга) были выявлены у 7,6% пациентов (Uvebrant), но в некоторых других исследованиях доля таких пациентов была больше (Diebler и Dulac, 1987; Wiklund et al., 1990). Явные перинатальные факторы, в основном внутримозговые кровоизлияния, были выявлены у 4,5% доношенных детей и у 8,1% недоношенных детей, а постнатальные факторы — у 10,7% детей (Uvebrant). У 1/3-1/4 пациентов этиологический фактор не был выявлен, даже несмотря на то, что воздействие аномальных пренатальных событий чаще отмечалось у больных детей, чем в контрольной группе (Uvebrant, 1988).
Пренатальный характер этиологических факторов предполагается в 75% случаев (Goutieres et al., 1972; Michaelis et al., 1980; Powell et al., 1988a; Kyllerman, 1989), но доля случаев, вызванных подтвержденным перинатальным повреждением головного мозга, является предметом спора (Kotlarek et al., 1981). Семейные случаи встречаются редко. Зарегистрировано небольшое количество случаев преобладающей порэнцефалии с гемиплегией (Нааг и Dyken, 1977; Berg et al., 1983; Zonana et al., 1986). Недавно в нескольких семьях были выявлены мутации гена COL4A1 (Mancini et al., 2004; Breedveld et al., 2006; van der Knaap et al., 2006) в сочетании с разным возрастом появления симптомов и различными клиническими проявлениями (Sibon et al., 2007).
Синдром врожденной гемиплегии и катаракты был зарегистрирован в качестве спорадических (Schachat et al., 1957) или семейных (Blumel et al, 1960) случаев. Данное сочетание симптомов может быть самостоятельной нозологической единицей (Uvebrant, 1988).
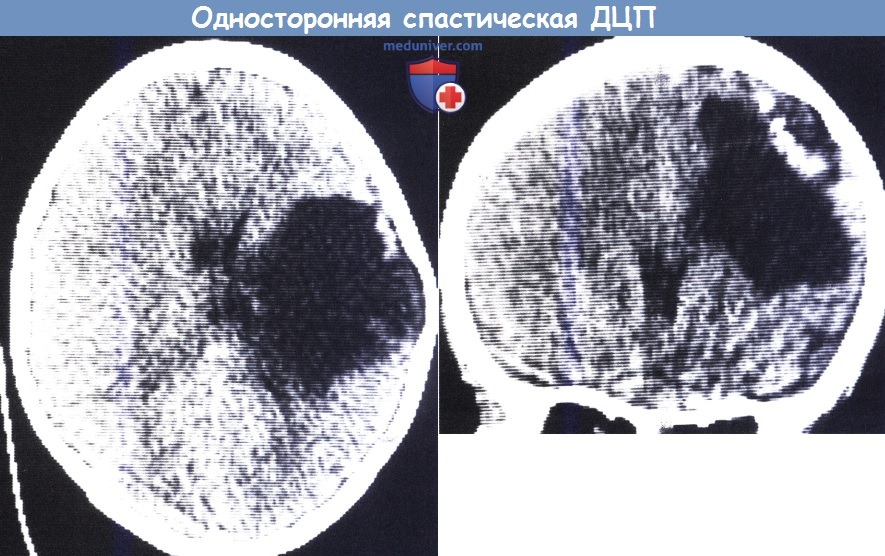
КТ (сверху — аксиальная проекция, снизу — фронтальная проекция).
Заметно расширение свода черепа, истончение кости на уровне полости и области кальцификации сверху и снаружи от повреждения.
б) Патологическая анатомия. Нейропатология врожденной гемиплегии известна преимущественно на основании изменений, выявленных с помощью визуализации; проведено только небольшое количество патологоанатомических исследований таких пациентов (Christensen и Melchior, 1967; Lyon и Robain, 1967).
Кистозные размягчения в бассейне средней мозговой артерии являются частой причиной. Данные изменения могут иметь пренатальное (Ong et al., 1983; Asindi et al., 1988) или перинатальное происхождение (Claeyset al., 1983; Baumann etal., 1987; Amato etal., 1991). С помощью MPT у новорожденных была установлена частота инсультов с очаговыми инфарктами различной распространенности (Bouza et al., 1994а; Koelfen et al., 1995). Некоторые инсульты сочетаются с трудностями при рождении и признаками гипоксии, но чаще всего причина неизвестна (Coker et al., 1988). В обоих случаях причина обструкции сосудов остается неизвестной, тем не менее, предполагается эмболия из плацентарных сосудов или артериального протока (Asindi et al., 1988). Признаки тромбофилии в качестве предрасполагающего фактора обсуждались в отдельной статье на сайте.
В некоторых случаях выявляются дефекты миграции (обычно большого размера). Дисплазия коры, затрагивающая все полушарие, может сочетаться с эпилепсией, иногда с электрическим эпилептическим статусом во сне.
Недоразвитие головного мозга обнаруживается практически исключительно у доношенных детей. Чаще всего встречаются шизэнцефалия, гемимегалэнцефалия и полимикрогирия (Krageloh-Mann et al., 1995b).
Часто встречаются подкорковые повреждения, заметные за счет очагового увеличения одного бокового желудочка (Kotlarek et al., 1981; Claeys et al, 1983; Taudorf et al., 1984; Wiklund et al., 1990). Такие перивентрикулярные повреждения выявлялись в качестве определяющих признаков в самой большой подгруппе детей с врожденной гемиплегией (Wiklund et al., 1990). Хотя бы некоторые из них, вероятно, являются результатом кровотечений в пренатальном и постнатальном периоде, проникающих в белое вещество из перивентрикулярных кровоизлияний. Они рассматриваются как вызванные ишемией, возникающей между 28-й и 35-й неделями беременности (Volpe, 2001). Перинатальные паренхиматозные геморрагические инфаркты или гематомы также являются возможными причинами врожденной гемиплегии.
Менее часто встречающиеся повреждения включают геморрагическое повреждение головного мозга в виде геморрагической лейкомаляции, перивентрикулярного геморрагического инфаркта (Guzzetta et al., 1986) или разрыва центрального белого вещества кровью из желудочкового кровотечения. Обширная односторонняя кистозная лейкомаляция, вероятно, является важной причиной заболевания, в особенности у недоношенных детей. Диэнцефальные повреждения были выявлены у 18 из 33 детей (Steinlin et al., 1993). Они затрагивали базальные ганглии, таламус и внутреннюю капсулу и являлись преобладающими повреждениями у 10 пациентов.
Изменения по результатам нейровизуализации, выявленные у детей с врожденной гемиплегией, классифицировались различным образом. Следующие далее результаты большей частью основаны на трех исследованиях: одном популяционном исследовании с преимущественным применением КТ (Uvebrant, 1988), двух других госпитальных исследованиях с преимущественным применением MPT (Niemann et al., 1994; Cioni et al., 1999). Изменения, сформировавшиеся преимущественно во втором триместре (в основном дисплазии коры), а также односторонняя шизэнцефалия и другие формы дисгенеза коры составили около 20% случаев и обнаруживались преимущественно у доношенных детей. Изменения, возникшие в третьем триместре, составили около 60% случаев. Очаговый перивентрикулярный глиоз с очаговой утратой перивентрикулярной ткани или без утраты обнаруживался приблизительно у 20-30% доношенных детей и у большинства недоношенных детей с врожденной гемиплегией.
У недоношенных детей также может отмечаться изолированное перивентрикулярное увеличение, являющееся последствием внутрижелудочкового кровотечения. Корково-подкорковые повреждения после инфаркта в бассейне средней мозговой артерии обнаруживаются приблизительно у 30% доношенных и реже у недоношенных детей.
С помощью МРТ во многих случаях можно выявить повреждения, незаметные при КТ, особенно это касается мальформаций коры (van Bogaert et al., 1992). С помощью МРТ была выявлена полимикрогирия в 8 из 40 случаев (Truwit et al., 1992), а также было продемонстрировано, что глубокие повреждения часто имеют двусторонний и асимметричный характер (Barkovich и Truwit, 1990; Truwit et al., 1992; Steinlin et al., 1993; Bouza et al., 1994b, c; Barkovich et al., 1995; Krageloh-Mann et al., 1995b). Приблизительно в 20% случаев изменения на МРТ не выявлялись или не поддавались классификации.
Недоразвитие было зарегистрировано в 17% случаев (Wiklund et al., 1990) и в 15% случаев (Steinlin et al., 1993). По результатам популяционного исследования среди 111 детей у 42% отмечалась перивентрикулярная атрофия, у 12% — корковая/подкорковая атрофия, а у 29% изменений выявлено не было (Wiklund et al.). По результатам большинства других исследований доля нормальных КТ была значительно меньше (7,5-13%) (Kotkarek et al., 1981; Claeys et al., 1983; Uvebrant, 1988). В ходе недавнего исследования среди 96 детей с помощью КТ или МРТ мальформации головного мозга были выявлены в 18% случаев, артериальные инфаркты — у 30% доношенных детей, а повреждения белого вещества—у 71% недоношенных детей (Wu et al., 2006).
Ультразвуковое исследование в периоде новорожденности также позволяет выявлять инфаркты и перивентрикулярные повреждения (Bouza et al., 1994с; Govaert и de Vries, 1997). Этот метод обладает хорошей прогностической ценностью, но через несколько лет могут отмечаться некоторые изменения вида очагов, поэтому не всегда возможно ретроспективно диагностировать время возникновения и точный тип повреждений.
Различные типы повреждений головного мозга (по результатам нейровизуализации) обладают некоторой прогностической ценностью. В целом повреждения, затрагивающие кору, такие как кистозное размягчение, сопровождаются более высокой частотой эпилепсии и когнитивных нарушений, чем подкорковые повреждения (Kotlarek et al., 1981; Taudorf et al., 1984; Molteni et al., 1987). Тем не менее, индивидуальный прогноз на основании КТ невозможен.
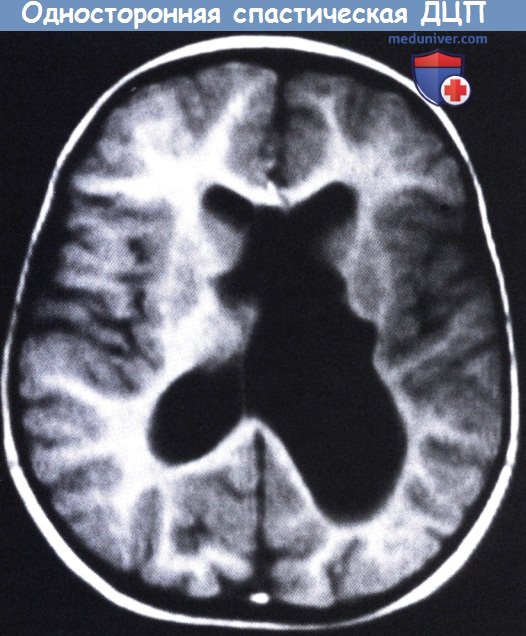
Заметно, что левое полушарие меньше, чем правое, кроме того, отмечается расширение желудочков.
в) Клинические проявления. Односторонний гемипарез и спастичность являются характерными проявлениями гемиплегии. Слабость обычно преобладает в дистальных отделах конечностей. Гемиплегия редко диагностируется при рождении. В действительности синдромы с односторонним двигательным дефицитом, выявляемые во время периода новорожденности, исчезают без последующего гемипареза. Бессимптомный промежуток отмечается более чем в 90% случаев и длится до 4-9 месяцев. То, что данный период действительно не сопровождается какими-либо симптомами, было продемонстрировано путем многократного неврологического обследования, результаты которого оказались нормальными у нескольких пациентов с распространенными повреждениями полушарий (Bouza et al., 1994а). Первые проявления становятся заметными в большинстве случаев в возрасте 4-5 месяцев, когда попытки дотянуться до чего-либо всегда направлены в одну сторону. Раннее преобладание в использовании какой-либо руки должно вызывать подозрения о врожденной гемиплегии.
Обычно отмечается сжимание кулаков и аномальное положение руки со сгибанием в локте. Тем не менее, заболевание обычно диагностируется очень поздно.
Диагноз был установлен к 10 месяцам только в 53% случаев (Uvebrant, 1988), а к 18 месяцам в 67% случаев (Goutieres et al., 1972). В тяжелых случаях отмечается отсрочка этапов развития, но приблизительно половина больных детей начинают ходить в средние сроки. Поражение нижних конечностей становится заметно только после начала самостоятельного передвижения.
Способ захвата у детей с гемиплегией имеет характерные особенности: отмечается выраженное приведение руки, сгибание запястья и переразгибание широко разведенных пальцев. У многих пациентов не формируется «пинцетный» захват (Brown et al., 1987).
Верхние конечности обычно поражены значительно больше, чем ноги (Crothers и Paine, 1959; Ingram, 1964, 1966; Brown et al., 1987). Тем не менее, выявлено, что нижние конечности преимущественно поражаются приблизительно у половины пациентов (Uvebrant, 1988); также отмечаются некоторые признаки преимущественного поражения нижних конечностей у недоношенных детей (Bouza et al., 1994а). Данное обстоятельство может быть связано с повышением выживаемости глубоко недоношенных детей, у которых преимущественным поражением является гидроцефалия или лейкомаляция, чаще всего поражающие контролирующие нижние конечности перивентрикулярные пирамидные волокна. В отличие от заметного паралича лица при приобретенной гемиплегии, лицо не поражается или отмечается слабовыраженный дефицит, затрагивающий Vll-ю пару черепных нервов (Goutieres et al., 1972; Brown et al., 1987). Рост пораженной части тела обычно отстает от роста противоположной стороны. Данное недоразвитие преимущественно затрагивает кисть и верхнюю конечность и может также наблюдаться при приобретенной гемиплегии, возникшей до конца периода роста.
Сочетанные движения выражены и имеют тенденцию сохраняться в течение неопределенного периода времени. Физикальные признаки включают спастичность по пирамидному типу, повышенные сухожильные рефлексы и симптомы Бабинского и Россолимо (Lin et al., 1994). Слегка выраженную слабость затмевают спастичность и сочетанные движения. Нередко встречаются явные хореоатетозы (Dooling и Adams, 1975), а в некоторых случаях временная гемидистония выражена сильнее, чем гемиплегия (Nardocci et al., 1996). Двигательный дефицит в редких случаях имеет выраженный характер: менее 2% пациентов по результатам популяционного исследования (Uvebrant, 1988) не ходят к 5 годам; более половины пациентов могут ходить без выраженных ограничений, 30% страдают умеренной, а 10% тяжелой хромотой. Контрактуры развиваются в случае, если не принимаются надлежащие меры.
Корковые сенсорные аномалии отмечались у 68% пациентов (Tizard et al., 1954), у 25% из которых отмечались дефекты поля зрения, не затрагивающие макулу. Аномалии чувствительности тяжело поддаются выявлению и встречаются реже, чем предполагалось ранее (Brown et al., 1987). В ходе одного из исследований дефекты полей зрения, снижение зрительной активности или дефицит бинокулярного зрения отмечались у 11 детей из 14 (Mercuri et al., 1996).
Выраженность гемиплегии может оцениваться функционально (Claeys et al., 1983). В легких случаях «пинцетный» захват и отдельные движения пальцев возможны. При умеренной гемиплегии кисть может использоваться целиком, в то время как в тяжелых случаях кисть не используется совсем. В таких случаях обычно отмечается достаточно выраженное поражение нижней конечности. Вторичные двигательные изменения с контрактурами в основном отмечаются в парализованной «конской» стопе; подвывих бедра встречается нечасто. Часто отмечается гипотрофия пораженных конечностей. Необходимость коррекции длины ноги возникает редко.
Косоглазие встречается часто, а атрофия зрительного нерва отмечается в отдельных случаях (Brett, 1997). Врожденная катаракта была зарегистрирована в сочетании с врожденной гемиплегией. Тяжелые мозговые нарушения зрения встречаются редко и были зарегистрированы преимущественно у доношенных детей (около 5% случаев); гемианопсия достаточно часто остается незамеченной, так как хорошо компенсируется у детей и выявляется только при прицельном поиске; нейровизуализация позволяет заподозрить данное отклонение.
Задержка умственного развития отмечается в 18-50% случаев. Распространенность задержки умственного развития строго коррелирует с наличием эпилепсии (Aicardi, 1990). Эпилепсия в 5 раз чаше встречается среди пациентов с задержкой умственного развития, чем без него (Uvebrant, 1988); у 71,4% детей с эпилепсией отмечалась задержка умственного развития, в то время как у детей с гемиплегией, но без эпилепсии задержка умственного развития встречалась в 28,6% случаев (Goutieres et al., 1972). Продемонстрировано, что эпилептогенные повреждения сходной распространенности и локализации оказывают значительно более разрушительное воздействие на интеллект и речь, чем изменения, не связанные с припадками (Vargha-Khadem et al., 1992). Распространенность задержки умственного развития также коррелировала с выраженностью гемиплегии. Таким образом, отмечается тенденция к разделению гемиплегии на две подгруппы; тяжелые случаи с множественными нарушениями и плохим прогнозом в отношении социальной и профессиональной интеграции и легкие случаи, которые оказывают относительно небольшое воздействие на повседневную жизнь.

Справа: 7-летний мальчик с левосторонней гемиплегией с преимущественным поражением верхней конечности.
Вверху: типичное положение кисти у пациента с правосторонней гемиплегией.
г) Односторонний спастический ДЦП — модель для изучения нейроспастичности:
1. Речь. Не существует значимых различий речи при поражении полушарий (Aram et al., 1985; Carlsson et al., 1994; Staudt et al., 2002b; Lidzba и Krageloh-Mann, 2005), тем не менее, у детей с поражением левого полушария отмечается более медленное развитие речи (Chilosi et al., 2001), что может свидетельствовать о том, что перенос речи в правое полушарие «занимает некоторое время», но может быть успешно достигнут. Тем не менее, данный перенос может происходить за счет исходных функций правого полушария, в частности, может отмечаться некоторый дефицит функции пространственного зрения, который коррелирует со степенью переноса речи в правое полушарие, а не с общим размером повреждения (см. Lidzba et al., 2006). Данное обстоятельство подтверждает представление о «скучивании», выдвинутое Teuber (Teuber, 1974; Lidzba и Krageloh-Mann, 2005). Несмотря на отсутствие значимых различий речи при поражении полушария, у детей с повреждениями левого полушария отмечается снижение вербального и невербального коэффициента IQ, в то время как пространственное зрение одинаково нарушается при повреждении любого из полушарий (Vargha-Khadem et al., 1985; Carlsson et al., 1994).
Нарушения речи также связаны с тяжестью задержки умственного развития.
2. Двигательные функции. Считается, что компенсаторные способности молодой нервной системы после травмы головного мозга превышают компенсаторные способности головного мозга взрослого (Kennard 1936). Мальформации и повреждения, которые характеризуют патогенетические процессы в различные моменты раннего развития головного мозга, представляют подходящую модель для изучения компенсаторных механизмов развивающегося головного мозга. Здоровое полушарие играет важную роль после одностороннего повреждения внутри центральной моторной системы. При небольших повреждениях, не затрагивающих двигательные пути, увеличение моторной сети затрагивает также здоровое полушарие (Staudt et al., 2002а). Тем не менее, данные процессы описаны также у взрослых пациентов после инсульта (Weiller et al, 1993). При крупных повреждениях, нарушающих двигательные пути, аномально быстрое проведение кортикоспинальных проекций из здорового полушария обеспечивает первичный двигательный контроль. Такие проекции на стороне повреждения являются физиологическими для периода новорожденности; они могут не развиваться полностью и не проявляться в ходе дальнейшего нормального развития (Eyre et al., 2001).
Данные процессы могут поддерживаться в патологических условиях, например, при повреждении контралатеральных проекций (Farmer et al., 1991; Carr et al., 1993). Тем не менее, считается, что их функциональная роль снижается уже на поздних сроках беременности, так как выявлены признаки того, что функция кисти у пациентов с ипсилатеральными проекциями, коррелирует со временем возникновения повреждений головного мозга (Staudt et al., 2004).
д) Корреляция между повреждением и нарушением функции. Выявлена положительная корреляция между распространенностью повреждений и нарушением функций. При перивентрикулярных повреждениях двигательный дефицит руки и ноги описывается как явно связанный с распространенностью повреждений в пределах пирамидного тракта (Staudt et al., 2000). Задержка умственного развития чаще всего отмечалась при повреждениях, возникших в первом и втором триместрах (60%). Данное отклонение отмечалось приблизительно у 40% детей с инфарктами в бассейне средней мозговой артерии, а также среди детей со значимым увеличением желудочков (примечательно, что данное увеличение желудочков у большинства детей не было строго односторонним). Среди детей с очаговым перивентрикулярным глиозом нормальные когнитивные функции отмечались более чем в 80% случаев.
е) Дифференциальная диагностика. Дифференциальная диагностика врожденной гемиплегии не представляет трудностей. В первые месяцы жизни основные заболевания, требующие дифференциальной диагностики, включают временные гемисиндромы новорожденных и акушерский паралич (паралич плечевого сплетения). Акушерский паралич отличается отсутствием глубоких сухожильных рефлексов и поражением нижней конечности, выявляемым только при тщательном клиническом обследовании. Позднее изолированная гемидистония или атетоз могут привести к серьезным проблемам. В действительности сочетание дистонических и спастических проявлений более типично, чем каждое проявление в отдельности. Врожденная моноплегия встречается редко и выявляется при тщательном проведении обследования. По имеющимся данным, в таких случаях поражается только нижняя конечность. Легкий гемипарез часто остается незамеченным в течение нескольких лет и диагностируется только при выявлении слабо выраженных неврологических признаков или гипоплазии одной из половин тела; обследование часто проводится в связи с эпилептическими припадками.
ж) Лечение. Лечение ДЦП, включая врожденную гемиплегию, описано далее. Особое внимание следует уделять лечению эпилепсии, которая является основной проблемой (Aicardi, 1990). В редких случаях прогрессирующий двигательный дефицит отмечается у пациентов с порэнцефалией; в таких ситуациях отмечается значимое улучшение при шунтировании порэнцефалических полостей (Tardieu et al., 1981). Механизм распространения порэнцефалии неясен. Некоторые полости соединяются с полостями желудочков и растягиваются в результате гидроцефалии, но другие случаи не связаны с гидроцефалией.
з) Приобретенная гемиплегия. Приобретенная гемиплегия может являться результатом множества причин. Гемиплегия с острым началом может быть следствием воспалительных нарушений, димиелинизирующих заболеваний, мигрени, травмы и в особенности сосудистых заболеваний и одностороннего или преимущественно одностороннего эпилептического статуса, так называемой гемиконвульсивной гемиплегии (Gastaut et al., 1960) или острой постсудорожной гемиплегии (Aicardi et al., 1969; Isler, 1971; Okuno, 1994). Прогрессирующая гемиплегия в основном является следствием новообразований, особенно глиом ствола головного мозга, базальных ганглиев или таламуса, и дегенеративных заболеваний.
Несмотря на то, что приобретенная гемиплегия может развиться в любом возрасте, подавляющее большинство случаев дебютируют в течение первых трех лет жизни. Гемиплегия часто начинается остро и преимущественно проявляется симптомами заболевания, являющегося причиной, такими как судороги и кома. Гемиплегия обычно максимально выражена с начала заболевания, является вялой и характеризуется заметным поражением лица. Спастичность в большинстве случаев развивается позже. В отличие от проявлений врожденной гемиплегии, в случае левостороннего поражения развивается афазия (Rapin, 1995). Степень и скорость восстановления достаточно вариабельны, у некоторых пациентов сохраняется тяжелая стойкая слабость, в то время как у других отмечается практически полное выздоровление. Причина гемиплегии во многом определяет прогноз. Постэпилептическая гемиплегия характеризуется неблагоприятным исходом с развитием резидуальной эпилепсии у 75% пациентов и некоторыми отклонениями интеллектуальной деятельности более чем у 80% пациентов (Aicardi et al., 1969; Aicardi и Chevrie, 1983).
Сосудистая гемиплегия характеризуется более благоприятным прогнозом. Изменения на КТ также зависят от причины. Случаи постэпилептической гемиплегии сопровождаются характерными последствиями в виде преимущественно одностороннего отека полушария с последующей распространенной атрофией пораженного полушария, что является специфическим изменением (Gastaut et al., 1960; Kataoka et al., 1988; Aicardi, 1994).
Приобретенную гемиплегию иногда непросто отличить от врожденной гемиплегии в случае ее развития у младенцев, особенно в связи с тем, что припадки могут развиться до выявления двигательного дефицита. Вялость паралича и поражение лица являются аргументами в пользу приобретенной гемиплегии.
Приобретенная гемиплегия, развившаяся в результате сосудистого заболевания, в особенности артериального тромбоза или эмболии, описана в отдельной статье на сайте.
Редактор: Искандер Милевски. Дата публикации: 10.12.2018