Синдром вегето висцеральных дисфункций у грудничка что это
Синдром вегетативных дисфункций у детей: мифы и реальность
Синдром вегетативных дисфункций (СВД) и его проявления у детей до сих пор вызывают большое количество вопросов, на которые существует такое же множество ответов, причем не всегда однозначных.
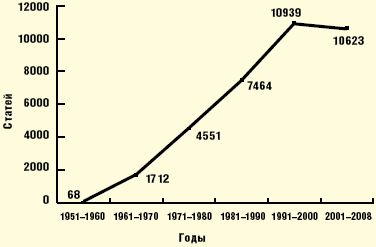
Синдром вегетативных дисфункций (СВД) и его проявления у детей до сих пор вызывают большое количество вопросов, на которые существует такое же множество ответов, причем не всегда однозначных. Достаточно сказать, что только в поисковых системах Интернета находится 214 000 русскоязычных сайтов, посвященных СВД, и 10 600 000 англоязычных сайтов, освещающих вопросы нарушений вегетативной нервной системы (disorders of autonomic nervous system). Добавим, что если за 1951–1960 гг. было всего 68 публикаций, то в 2001–2008 можно найти 10 623 публикации о вегетативной дисфункции (рис. 1).
Обилие информации по данной теме не исключает существование определенных мифов как среди пациентов, так и среди практикующих врачей. В настоящей публикации авторы предприняли попытку определить сущность СВД у детей и развеять наиболее часто встречающиеся мифы относительно данной проблемы.
Миф первый: СВД не является самостоятельной нозологической единицей. Однако, согласно Международной классификации болезней (10 пересмотр) в классе «Болезни нервной системы», в блоке «Другие нарушения нервной системы» под кодом G90.8 имеется определение «Другие расстройства вегетативной (автономной) нервной системы», что и означает СВД.
Миф второй: СВД — приобретение ХХ века. На самом деле изучение функциональной патологии, проявляющейся расстройствами сердечной деятельности, уходит корнями в ХIХ век, когда в 1871 году Да Коста Джекоб Мендес (1833–1900 гг.), американский терапевт, описал «возбудимое сердце» молодых солдат, участвующих в Гражданской войне в США, названное синдромом Да Коста. В нашей стране основы в изучение физиологии и клиники вегетативной нервной системы заложили такие выдающиеся ученые, как С. П. Боткин, И. М. Сеченов, И. П. Павлов, Л. А. Орбели, А. П. Сперанский, К. М. Быков. В начале ХХ века (1916 г.) российский ученый В. Ф. Зеленский в «Клинических лекциях» описал симптоматику невроза сердца. Современными представлениями об организации вегетативной нервной системы, а также клинической вегетологии мы, действительно, во многом обязаны ученым, работавшим в ХХ веке. Лечащий врач ХХI века, встретившись с проблемами вегетативных дисфункций, не может обойтись без работ А. М. Вейна и Н. А. Белоконь, в которых можно найти разъяснения практически по всем клиническим случаям.
Миф третий: в основе вегетативных дисфункций лежит усиление активности одного отдела за счет подавления другого. Данное представление — «принцип весов» — отражает правило двойной иннервации, при которой симпатическая и парасимпатическая системы оказывают противоположное влияние на рабочий орган (расширение и сужение сосудов, учащение и замедление сердечного ритма, изменение просвета бронхов, перистальтика и секреция органами желудочно-кишечного тракта). Однако в физиологических условиях усиление воздействий одного из отделов вегетативной нервной системы приводит к компенсаторному напряжению в регуляторных механизмах другого, что переводит систему на новый уровень функционирования, восстанавливая соответствующие гомеостатические параметры. Важнейшую роль в этих процессах играют как надсегментарные образования, так и сегментарные вегетативные рефлексы. В состоянии перенапряжения, срыва адаптации нарушается регуляторная функция и, соответственно, усиление активности одного отдела не приводит к соответствующим изменениям со стороны другого, что клинически проявляется симптомами вегетативной дисфункции.
Миф четвертый: ведущая роль в этиологии вегетативных дисфункций принадлежит стрессу. На самом деле, СВД полиэтиологичен, при этом среди множества причин можно выделить как врожденные, так и приобретенные особенности:
Миф пятый: клинически СВД проявляется преимущественным поражением сердечно-сосудистой системы. Действительно, сердечно-сосудистые проявления («дистония») присутствуют при различных вариантах вегетативных дисфункций. Однако в диагностике следует помнить и учитывать другие многочисленные клинические проявления данной патологии: состояние кожных покровов, нарушения терморегуляции, цефалгии, изменения со стороны дыхательной системы вплоть до гипервентиляционного феномена (псевдоастматический приступ), симптомы дисфункции желудочно-кишечного тракта как диспептического, так и болевого характера, нарушения мочеиспускания.
Для практикующего врача достаточно сложными в плане диагностики являются такие клинические проявления, как вегетативные пароксизмы («панические атаки», «вегетативный криз»), критериями которых являются: пароксизмальность, полисистемные вегетативные симптомы, эмоционально-аффективные расстройства. В детском возрасте отмечается преобладание в структуре приступа вегетативно-соматических проявлений над собственно паническими, эмоциональными переживаниями, при этом по мере взросления ребенка уменьшается вагальная направленность реакций, возрастает симпатический компонент в пароксизмах, отражая общую интенсификацию гуморального звена регуляции. Недостаточно изученной проблемой в детской вегетологии, при особой значимости и высокой распространенности (от 15 до 50% детей и подростков по данным И. В. Леонтьевой имели в анамнезе как минимум один обморок), остаются синкопальные состояния: вазовагальные, ситуационные, нагрузочные и ортостатические, патологические механизмы которых включают вегетативные компоненты.
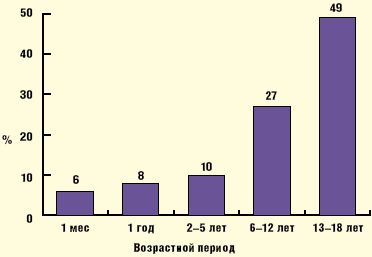
Миф шестой: клинические проявления вегетативной дисфункции характерны исключительно для подросткового возраста. Вегетативная дисфункция является одним из наиболее распространенных заболеваний среди подростков, частота ее в популяции мальчиков, по данным различных авторов, колеблется от 54,6% до 72,6%, а среди девочек от 62,4% до 78,2%. Косвенно о состоянии заболеваемости можно судить и по числу публикаций по данной проблеме среди детей различного возраста: число статей о проявлениях СВД в подростковом возрасте более чем в 7 раз превышает число публикаций о клинических особенностях синдрома у новорожденных (рис. 2).
Возможно, это связано с трудностями объективной диагностики вегетативной дисфункции в неонатологии. Однако внимательный клиницист уже в период новорожденности может выявить симптомы вегетативных расстройств: «мраморность» кожи, цианоз носогубного треугольника или конечностей, нарушения терморегуляции, срыгивания, рвота, «кишечные колики», нарушения ритма сердца или процессов реполяризации на ЭКГ.
Вегетативные сдвиги усугубляются к 4–7 годам, и, как правило, преобладает парасимпатическая направленность, сопровождающаяся боязливостью, нерешительностью поведения, повышением массы тела. Наконец, в пубертатном возрасте отмечается третий «пик» проявлений вегетативной дисфункции, сопровождающийся бурными эмоциональными проявлениями, личностными расстройствами, что приводит к более частой обращаемости за врачебной помощью и, соответственно, к более частой регистрации заболевания.
Миф седьмой: объективно оценить состояние вегетативной нервной системы практическим врачом невозможно. Действительно, диагностика СВД во многом субъективна и зависит от клинического мировоззрения и опыта врача, так как в основном основывается на клинической симптоматике (оценка вегетативного статуса по таблицам и вопросникам А. М. Вейна, модифицированных для детей Н. А. Белоконь, 1987). В настоящее время в педиатрии для характеристики вегетативного тонуса используются математические модели оценки вегетативных показателей: индекс Кердо, анализ вариабельности ритма сердца с расчетом статистических показателей (индекс напряжения по Р. М. Баевскому). Согласно стандартам, выработанным на совместном заседании Европейской и Североамериканской кардиологических ассоциаций в 1996 году, для клинических исследований вариабельность ритма сердца рекомендуется оценивать по четырем основным показателям:
В последние годы возможности математической оценки вариабельности сердечного ритма расширились за счет применения спектрального анализа с выделением определенных составляющих: очень низкочастотной (Very Low Frequency — VLF), отражающей степень активации церебральных эрготропных систем, низкочастотной (Low Frequency), характерной для симпатических влияний, и высокочастотной (High Frequency), с помощью которой описывают вагусные влияния.
Значительно расширяет возможности объективной оценки вегетативной дисфункции применение нагрузочных проб, позволяющих охарактеризовать вегетативную реактивность и вегетативное обеспечение деятельности (физической — при применении пробы с дозированной физической нагрузкой, проб положения — ортостатическая проба, умственной и эмоциональной). Для регистрации вегетативных сдвигов используются параметры сердечно-сосудистой и дыхательной систем: частота сердечных сокращений, вариабельность ритма сердца, величина артериального давления (АД), частота дыхания. Исследуемые показатели регистрируются в покое (вегетативный тонус) и при выполнении деятельности (вегетативное обеспечение, которое может быть нормальным, избыточным или недостаточным и отражает состояние эрготропных аппаратов). Внедрение 24-часового мониторирования артериального давления в педиатрическую практику, оценка суточного ритма АД позволили открыть новую страницу в объективизации оценки вегетативной регуляции сосудистого тонуса.
Таким образом, применение комплексного клинико-экспериментального подхода с использованием функционально-динамического исследования вегетативного статуса, тонуса, вегетативной реактивности и вегетативного обеспечения деятельности позволит лечащему врачу выявить сдвиги в гомеостатических параметрах организма и оценить состояние его адаптационных механизмов при вегетативной дисфункции.
Миф восьмой: терапия детей и подростков с СВД малоэффективна. Успех лечения детей во многом зависит от своевременности и адекватности проводимой терапии, она должна быть комплексной, длительной, с учетом возраста и клинических проявлений заболевания, с активным участием самого больного и его окружения. Предпочтение должны иметь немедикаментозные методы коррекции в сочетании с общережимными и психотерапевтическими мероприятиями, тогда как медикаментозное лечение должно включать минимальное число индивидуально подобранных препаратов.
Вегето –висцеральный синдром это одно из последствий поражения перинатальной нервной системы в период внутриутробного развития (26 нед) или после рождения малыша до 7 суток.
Данный синдром может сочетаться с гипервозбудимостью ребенка или угнетением его нервной системы.
Основными причинами перинатального поражения ЦНС и развития синдрома вегето –висцеральных нарушений являются состояния гипоксии, т.е. нехватки кислорода. Это может привести к развитию хронической патологии у плода и в последующем развитием нарушения питания тканей.
Нервная система ребенка к моменту рождения до конца не успела сформироваться и поэтому влияние таких факторов, как нехватка кислорода, родовые травмы, прием лекарственных средств мамы в момент лактации или беременности, вредные привычки мамы, нарушение микроклимата малыша, могут привести к ее поражению.
Проявление синдрома вегето – висцеральных нарушений может возникать и в первые сутки или часы жизни ребенка.
Симптомы
Синдром вегето – висцеральных нарушений может включать основные клинические симптомы: это дети со сниженной массой тела при рождении, бледной кожей или даже «мраморной», цианоз (посинение) стоп или кистей у таких малышей может возникать явления гипостаза, т.е. скопление крови в нижележащих участках тканей.
Частыми проявлениями синдрома вегето – висцеральных нарушений является нарушения сердечно – сосудистой системы: нарушение ритма и проводимости, снижение уровня артериального давления, лабильность сердечного тонуса, тахикардия.
Это связано с поражением диэнцефальных структур головного мозга, где располагается сосудодвигательный центр или нарушением в работе надпочечников.
Одним из симптомов синдрома вегето – висцеральных нарушений является нарушение в работе желудочно-кишечного тракта в виде дискинезии по гипомоторному или гипермоторному типу, спазм или излишнее расслабление сфинктеров пищеварительной системы.
Все это может привести к частым срыгиванием, гастро- эзофагальной рефлексной болезни, эзофагиту, у маленьких детей аспирационному синдрому (попадание рвотных масс в дыхательные пути, а это ведете к развитию пневмонии). Повышенное газообразование, склонность к срыву стула (понос или запоры), дисбактериоз, недостаточность ферментов пищеварительных желез это так же проявления синдрома вегето – висцеральных нарушений.
Часто вовлекается и структуры головного мозга с развитием энцефалопатий, нарушений мозгового кровотока, двигательными нарушениями, астеноневротическими расстройствами, а так же развитие минимальных мозговых дисфункций у ребенка.
Такие дети, как правило, являются часто болеющими с эмоционально – волевыми расстройствами.
При тяжелом развитии может возникнуть сдвиги в системе гомеостаза, что приводит к нарушению работы дыхательной, сердечно – сосудистой и нервной систем.
Лечение и профилактика вегето–висцерального синдрома
Основным методом лечения является немедикаментозное.
Применение методов физиотерапии, массажа может скомпенсировать состояние такого ребенка.
Главным в терапии является коррекция уже имеющегося состояния. Методы физиотерапии являются совершенно безболезненными и применимы даже у самых маленьких детей. Физиотерапия является не только методом терапии, но и профилактики развития симптомов синдрома вегето – висцеральных нарушений.
Важным моментом является применение массажа, точечное или общее воздействие благоприятно влияет на коррекцию симптомов.
Профилактика развития синдрома вегето – висцеральных нарушений должна проводится на нескольких уровнях, включая подготовку к беременности, правильное лечение состояний у беременной, а самое главное это коррекция состояний у малыша. Получить помощь ваш ребенок может в клинике аппаратной терапии Белозеровой «М-клиник».
Аникина И.Ю. Вегето-висцеральные нарушения у детей первого полугодия с синдромом рвоты и срыгивания // Вестник Чувашского университета. 2012. № 3. С. 280–284.
Вегето-висцеральные нарушения у детей первого полугодия с синдромом рвоты и срыгивания
Ключевые слова: срыгивание, рвота, гастроэзофагеальный рефлюкс, пищевод, желудок, вегето-висцеральные нарушения, вегетативный тонус.
Представлены данные изучения особенностей вегетативных нарушений у 35 детей в возрасте до 6 месяцев с синдромом срыгивания и рвоты, дана характеристика типов рефлюксов по рН-метрии. Полученные данные pH-метрии сопоставлены с результатами КИГ. Показана связь вида рефлюкса с перинатальным поражением нервной системы, а также необходимость дифференцированной терапии неврологической симптоматики, включая вегето-висцеральные нарушения. Предложена схема ступенчатой коррекции вегетативных нарушений у детей со срыгиваниями.
Vegetative-visceral disorders in children in the first six months of life with the syndrome of vomiting and regurgitation
Key words: regurgitation, vomiting, gastroesophageal reflux, esophagus, stomach, vegetative-visceral disorders, vegetative tonus.
The data of studying the characteristics of autonomic disorders in 35 children up to 6 months with the syndrome of regurgitation and vomiting, the characteristic types of reflux on pH-metry, compared with the results of CIG. The relationship of the form of reflux with perinatal lesions of the nervous system, the need for a differentiated treatment of neurological symptoms, including vegetative-visceral violation. A scheme for stepwise correction of vegetative disorders in children with regurgitation.
Синдром срыгивания и рвоты у детей первого года жизни в широкой педиатрической практике расценивается как функциональное состояние. Частота встречаемости функциональных отклонений ЖКТ у детей раннего возраста на фоне перинатального поражения нервной системы достаточно высока и, по различным источникам, составляет от 98% [6] до 55% [1, 4, 9], а в клинических проявлениях преобладает синдром рвоты и срыгивания.
У 70% детей синдром срыгивания и рвоты – проявление функциональных особенностей [4, 9].
В литературных источниках отсутствуют алгоритмы дифференциальной диагностики причин синдрома [7, 12], дифференциально-диагностические критерии гастроинтестинальных нарушений при перинатальных поражениях ЦНС, нет разработанной комплексной схемы обследования детей с синдромом срыгивания и рвоты.
Цель исследования – изучение особенностей вегетативной регуляции у детей первого года жизни с синдромом рвоты и срыгиваний.
Материалы и методы исследования. Нами обследовано 35 детей в возрасте от 1 до 6 месяцев с синдромом рвоты и срыгивания различной степени тяжести при наличии перинатального поражения ЦНС. Определяли: вегетовисцеральные нарушения у детей первого года жизни при синдроме рвоты и срыгивания; клинико-инструментальную характеристику функциональных (моторных) нарушений ЖКТ.
Объективно изучался соматический и неврологический статус с акцентированием на симптомы расстройства вегетативно-висцеральной системы. Для оценки состояния вегетативных дисфункций со стороны желудочно-кишечного тракта использовали параметры, характеризующие толерантность к пище, количество и объем срыгиваний, наличие и характер рвоты, суточный объем питания, кратность кормлений. Детям при необходимости проводились рентгенография органов брюшной полости, фиброгастродуоденоскопия, всем детям – кардиоинтервалография (КИГ), рН-метрия. Использовался портативный переносной ацидогастрометр «Гастроскан-24» с последующей передачей данных на ПЭВМ (компьютер), обработка результатов осуществлялась с помощью компьютерной программы «Гастроскан-24», разработанной НПП «Исток-Система». Для КИГ использовался трехканальный электрокардиограф «Аксион» ЭК 1Т-1/3-07 с выходом на ПЭВМ.
Результаты и их обсуждение. У 94,3% больных с пилороспазмом (таблица) при рН-метрическом исследовании выявлен патологический ГЭР, при этом все рефлюксы были кислыми. Кислотообразующая функция желудка установлена близко к норме у 80% детей, с тенденцией к гипоацидности – у 20%. Эвакуаторная функция желудка была сниженной у 70% детей, близка к физиологической норме – у 30%. Нормальным уровнем рН желудочного сока доношенных детей считали 2,3-3,6, у недоношенных – 4,7.
В группе детей без моторных нарушений (по ФГДС) у 40% (10) показатели рН-метрии были близки к норме (далее этих детей отнесли в группу сравнения). У 16% (4) детей определен патологический кислый гастроэзофагеальный рефлюкс, у 44% (11) – щелочной гастроэзофагеальный рефлюксы.
У детей с кислым ГЭР выявлены повышенная базальная кислотность желудочного сока, ускорение эвакуации пищи из желудка, что связано с пищеводно-желудочной недостаточностью при возможной дисфункции нервной системы (симпатических ганглиев).
В результате исследования у 94,3% детей с синдромом рвоты и срыгивания выявлены различные нарушения функции верхних отделов пищеварительного тракта (ВОПТ). У детей без синдрома рвоты и срыгивания отклонение рН-грамм выявлено только в 60% случаев (табл. 1). По результатам рН-метрии выявлено четыре типа нарушений функции верхних отделов пищеварительного тракта: 1 – пациенты с секреторными нарушениями в виде повышенной кислотности; 2 – пациенты с моторными нарушениями в виде гастроэзофагеального рефлюкса; 3 – пациенты с сочетанием этих нарушений; 4 – пациенты с недостаточным кислотообразованием. У пациентов без синдрома рвоты и срыгивания – в группе сравнения – по результатам проведенной рН-метрии выявлены только смешанные нарушения ВОПТ.
Показатели пролонгированной рН-метрии желудка, пищевода у детей с моторными нарушениями ВОПТ
| Показатель | Пилороспазм (n = 35) | Дети без моторных нарушений ВОПТ (n = 25) | ||
| абс. | % | абс. | % | |
| Патологический ГЭР | ||||
| Кислый | 33 | 94,3 | 4 | 16,0 |
| Щелочной | 11 | 44,0 | ||
| Базальная кислотность желудочного сока | ||||
| Гиперацидность | 4 | 16,0 | ||
| Нормоацидность | 28 | 80,0 | 11 | 44,0 |
| Тенденция к гипоацидности | 7 | 20,0 | 0 | 0 |
| Эвакуация пищи из желудка | ||||
| Повышена | 0 | 0,0 | 4 | 16,0 |
| Снижена | 14 | 70,0 | 0 | 0 |
| Возрастная норма | 6 | 30,0 | 11 | 44,0 |
При каждом типе нарушения функции ВОПТ выявлялась определенная неврологическая симптоматика. У детей с моторными нарушениями (2-я группа детей) в анамнезе была натальная травма шейного отдела позвоночника в 62%, у детей со смешанными нарушениями (3-я группа) – в 45% и у детей без проявлений срыгиваний синдром вегето-висцеральных нарушений – в 75% случаев. В 1-й группе (изолированная гиперацидность) и 4-й группе (недостаточность кислотообразования) имелся гипертензионно-гидроцефальный синдром в 55 и 47% случаев.
При моторных нарушениях ЖКТ синдром рвоты и срыгивания начинал проявляться с 14-го дня жизни или после 4 мес. различными объемами, часто обильными, «фонтаном» с различным интервалом после кормления, с различной частотой (редко или до 10 раз в сут.), чаще после беспокойства ребенка. При гипоацидном состоянии отмечаются срыгивания с рождения, после каждого кормления (до 20 раз в сут.), во время беспокойства или кормления, иногда перед кормлением, различного объема (от небольшого до обильного), неизмененным молоком. У детей присутствуют симптомы нарушения обмена, белково-энергетической недостаточности и неврологического фона.
При обследовании детей с перинатальным поражением нервной системы в виде синдрома вегето-висцеральных дисфункций выявлены функциональные нарушения всех органов и систем. Маркером синдрома вегето-висцеральных нарушений признаны функциональные изменения со стороны сердечно-сосудистой системы, которые регистрируются у большинства детей и проявляются клинически.
У 40% детей имеются нарушения микроциркуляции различной степени. У 65% детей нарушения микроциркуляции сочетаются с достоверным изменением частоты сердечных сокращений, у 16% – с нарушениями ритма сердца. Выделены типы вегетативных дисфункций со стороны сердечно-сосудистой системы у детей с перинатальным поражением нервной системы: сосудистый, сердечно-сосудистый и аритмии.
Вегето-висцеральные дисфункции у 72% детей проявлялись со стороны многих систем. Сочетание синдрома рвоты и срыгиваний и сердечно-сосудистых нарушений отмечалось в 2/3 случаев. Вегетативные нарушения выявлялись у всех детей с синдромом срыгивания и рвоты. При объективном осмотре отмечено сочетание диспепсического синдрома и вегетативной лабильности (изменение цвета, температуры, влажности кожи, дермографизма, непостоянный акроцианоз, нарушения ритма сердца и дыхания, лабильность пульса, общее беспокойство, расстройства сна, эмоциональная лабильность, гиперактивность или вялость).
Нормальные показатели КИГ (как и в группе здоровых детей) выявлены только у 7,5% детей с синдромом рвоты и срыгивания. У остальных детей в исходном вегетативном статусе преобладает гиперсимпатикотония. Во 2-й и 4-й группах выявлена централизация вегетативной регуляции с активацией симпатического отдела ВНС и реализацией центрального стимулирования нервным путем. В 1-й группе и группе сравнения выявлены усиление вагусно-холинергических влияний и недостаточная централизация управления. Наиболее выражены изменения параметров у детей группы сравнения (здоровые дети с клиникой кишечных дисфункций). У детей с повышенной кислотностью преобладает парасимпатическая регуляция, проявляющаяся соотношением активности симпатического и парасимпатического отделов, как и у здоровых детей. У пациентов со смешанными нарушениями (гиперацидность и моторные нарушения) был значительный разброс показателей.
Лечение любых срыгиваний у грудных детей должно быть комплексным, от этапа к этапу все более интенсивным (терапия Step-up), а при получении эффективного результата показано поэтапное уменьшение активности лечения (терапия Step-down).
При подборе терапии у ребенка с синдромом вегето-висцеральных нарушений необходимо учитывать этиологический фактор, исходный вегетативный статус, вегетативную реактивность, вегетативное обеспечение функций и клиническое проявление синдрома вегетативных дисфункций (синдром рвоты и срыгивания). Этапами лечения являются водные процедуры, лечебный массаж, физиотерапевтические методы, медикаментозная терапия с дифференцированным подходом, минимально достаточным. В начале лечения используют щадящие препараты с наименьшим побочным действием: фитосредства, витамины, препараты калия, магния и кальция, а также седативные средства (растительного происхождения) и растительные адаптогены. При симпатикотонии: фитосредства с седативным эффектом, витамины А и Е, препараты калия и магния. При ваготонии используют общетонизирующие препараты, витамины В6 и С, препараты кальция. Для дальнейшей коррекции вегетативных дисфункций возможен переход на терапию нейрометаболическими психостимуляторами, включающими метаболические и ноотропные препараты, церебропротекторы (уменьшающие проявления вегетативных дисфункций и улучшающие обменные процессы в надсегментарных структурах), способствующими улучшению обменных процессов и кровообращения в головном мозге, повышающими его устойчивость к гипоксии, усиливающими усвоение глюкозы.
В тяжелых случаях возможна оксигенотерапия, антиоксидантная терапия, инфузии антигеморрагических и антигипоксических средств, гормонов, витаминно-энергетических смесей. Комплексное регулирующее воздействие на вегетативную систему (на механизмы нейроэндокринной регуляции и вегетативные центры) оказывают различные виды лечебного массажа, упражнения в воде, сухая иммерсия, рефлексотерапия. Возможно применение других физических воздействий: аэроионотерапии, ароматерапии, музыкотерапии.