Нарыв под ногтем на ноге что делать
Кожный панариций является наиболее простым видом гнойного воспалительного процесса на кисти. Очаг располагается внутрикожпо. Кожа приподнимается плоским гнойным пузырем эпидермиса. К процессу нередко присоединяется лимфангоит или лимфаденит. Лечение кожного панариция простое: полное удаление отслоившегося эпителия и наложение защитной повязки.
Однако если под удаленным некротизированным эпителием имеется небольшое отверстие, из которого при надавливании выделяется гной, то речь идет о панариции в форме «запонки». Это означает, что в более глубоких слоях в подкожной ткани имеется абсцесс.
В таких случаях подкожный очаг вскрывается по всем правилам, под проводниковой анестезией или под наркозом.
Панариций ногтя (паронихия)
Ороговевающий эпителий околоногтевого валика легко повреждается, а на этом месте возникает воспалительный процесс. В углублении между ногтем и околоногтевым валиком условия распространения инфекции чрезвычайно благоприятны. Она может распространяться вокруг ногтя без какого-либо препятствия (рис. б, в).
Воспаление околоногтевого валика называется паронихией. Если процесс переходит на подкожные ткани, то следует говорить об около- или периногтевом панариции (рис. а, б, в).
Наиболее частая причина паронихии — инфицирование при маникюре. При этой процедуре кожица околоногтевого валика отдавливается и отрезается, вызывая повреждения. Кроме того, при небрежно сделанном маникюре может раскрываться ложе между околоногтевым валиком и пластинкой ногтя, что создает все условия для инфицирования.
Вследствие нагноительного процесса ткани разрыхляются, в процесс вовлекается материнское ложе и ноготь отделяется от последнего. При паронихии отмечаются гиперемия кожи и болезненность пальца. Повышение температуры и ухудшение общего состояния больного не наблюдаются. Лечение: до развития нагноения накладывается противовоспалительная повязка и рука фиксируется на шине.
На почве паронихии может возникать подногтевой панариций. Последний возникает и непосредственно после колотых ран подногтевой ткани или же вследствие подногтевых заноз. Нередко он является следствием подногтевой гематомы, возникшей на почве сдавления или защемления кончика пальца. Своевременное удаление подногтевой гематомы путем трепанации ногтя предупреждает наступление подобного осложнения. При подногтевой панариции воспалительный нагноительный процесс приподнимает ноготь до ногтевого ложа.
Инфицирование околоногтевой ткани влечет за собой нагноение и смежных областей. При этом воспалительный процесс располагается по бокам ногтя и в более глубоких слоях. Процесс имеет тенденцию распространяться в волярную сторону. Подногтевые соединительнотканные пучки проходят перпендикулярно от ногтевого ложа к надкостнице, отсюда понятно, что подногтевой панариций часто осложняется костным процессом.
Паронихия обычно является доброкачественным процессом, хотя она имеет тенденцию к хроническому течению. После кажущегося быстрого излечения процесс может вспыхнуть снова. При хронической форме паронихия может переходить на концевой сустав. Кроме того, после хронической паронихии ноготь очень часто деформируется, надрывается и поверхность его становится шероховатой.
При наличии хронической паронихии часто возникает подозрение на грибковое заболевание ногтя, что нередко наблюдается у тех людей, руки которых часто находятся в воде. Множественные грибковые паронихии часто встречаются у кондитеров и пивоваров. Паронихии, возникающие вследствие инфекции после маникюра, имеют особенно неблагоприятное течение: рекомендуется своевременное введение антибиотиков. Поверхностные формы околоногтевого панариция требуют такого же лечения, как кожные панариции.
Некротизированный эпидермис удаляется и проверяется, не имеет ли место подногтевое распространение процесса. Переход на более глубокие ткани, как правило, начинается у угла ногтя.
При наличии более глубоких процессов гнойник вскрывается при помощи дугообразного разреза, идущего параллельно краям ногтя. Если накоплени гноя наблюдается под корнем ногтя, то подход к процессу такой же, как в случае подногтевого панариция.
При буллезной форме подногтевого панариция, располагающегося у дистального свободного края ногтя, кроме удаления гнойного пузыря из ногтя следует вырезать треугольный участок. Следует обращать внимание на возможное наличие в тканях под абсцессом инородного тела (стекло, металл, дерево и др.), которые подлежат обязательному удалению как причины нагноительною процесса. В таких случаях необходимо ввести противостолбнячную сыворотку.
Полное удаление ногтя в случае дистально расположенного подногтевого панариция требуется только в том случае, если процесс уже перешел на более проксимальные отделы. Никогда нельзя забывать о том, что подногтевой панариций может быть проявлением более глубокого подкожного или же костного процесса.
Для лечения проксимально отграниченных форм как острого, так и хронического подногтевого панариция, может оказаться достаточной резекция части ногтя, рекомендованная Канавелем. Разрез при этом проводится в продолжении боковых краев ногтя. Затем над корнем ногтя отсепаровывается кожный лоскут, имеющий основание в проксимальном направлении, он откидывается и корень ногтя резецируется. Дистальная часть ногтя оставляется на меае.
Гной, некротические ткани и грануляции, расположенные под резецированным участком ногтя, удаляются, а кожный лоскут укладывается на место над тонкой резиновой полоской. Оставленная дистальная часть ногтя чрезвычайно ценна при послеоперационном лечении: она защищает матрикс, при ее целости кончик пальца не является болезненным, она предотвращает прилипание повязки и создает возможность для более ранней функции пальца.
Однако при глубоком и обширном подногтевом панариции частичная резекция ногтя не приводит к улучшению и полное удаление ногтя в таких случаях не может быть избегнуто. Это же относится и к таким формам хронической паронихии, где воспаленная ткань уже приподняла ноготь (хронический «parongentic»).
Если подногтевой панариций не отграничился проксимально или дистально, или же образовался околоногтевой панариций, то полное удаление ногтя является неизбежным. Это вмешательство проводится при обескровливании под проводниковой анестезией или же под рауш-наркозом. Ногтевая пластинка разрезается посредине на две части, начиная от свободного края до самого корня ее, а затем обе половины удаляются при помощи зажима Пеана.
Удаление не должно быть ни разрыванием, ни оттягиванием, при помощи перекручивания инструмента ноготь следует приподнять от ложа и отклонять в сторону, таким образом предупреждается отрыв матрикса и части околоногтевого валика. После этого приподнимается и околоногтевой валик для удаления возможных остатков ногтя и некротических тканей. На ногтевое ложе накладывается мазевая повязка, так как сухая повязка может прилипнуть, и тогда смена повязки без обезболивания или рауш-наркоза не представляется возможной.
Вырастание ногтя продолжается в течение 100—120 дней. Многие авторы (Бёлер, Крёмер) при любой форме подногтевого панариция рекомендуют тотальную резекцию ногтя, в то время как Канавель, Изелен, Зегессер считают достаточной резекцию проксимальной части его, в интересах защиты ногтевого ложа и безболезненного заживления.
При лечении тяжелых форм паронихии, где угрожает опасность распространения процесса вглубь, следует применять антибиотики. По данным Винкелмейера, благодаря комбинированному оперативному и местному инфильтрационному лечению пенициллином средняя продолжительность лечения снизилась от 12,3 до 5,8 дней. Продолжительность лечения при применении общего лечения пенициллином у Беркли 12,72 дней, а при местном применении его — 15,25 дней.
Уатсон пишет, что после оперативного лечения и применения стрептомициновой мази в течение 2—3 дней больные становились трудоспособными. Мы считаем, что для людей физического труда это является маловероятным. Мы полностью согласны с установками Клаппа и Бекка: при сравнении различных способов лечения более правильно принимать во внимание полную продолжительность лечения, а не срок трудоспособности, так как последний меняется в широких пределах в зависимости от профессии больного.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вросший ноготь – причины, симптомы, способы лечения, профилактика
Что такое вросший ноготь?
При этом заболевании происходит врастание ногтевой пластинки в околоногтевой валик. Чаще всего поражению подвергается большой палец ноги. Заболевание начинается с какого-либо «провоцирующего» момента – травмы при педикюре, ушибе, ношении узкой обуви и др. Возникает отек валика, он плотнее прижимается к ногтевой пластинке и немного травмируется ей (возникает ссадина, микротрещина). Это, в свою очередь, вызывает усиление отека, появление боли. Почти сразу присоединяется инфекция – в ранку внедряются микроорганизмы. Воспалительные явления постепенно прогрессируют – в области околоногтевого валика появляется покраснение, нарастают боль и отек. Между ногтем и валиком начинает выделяться гной, позднее там же появляются гипергрануляции (т.н. «дикое мясо»). До присоединения инфекции врастание ногтя еще может остановить лечение в домашних условиях – оно будет описано ниже. При нагноении, а особенно при появлении «дикого мяса» консервативное лечение всегда неэффективно, оно может приносить лишь кратковременное уменьшение симптомов. Радикально может помочь только хирургическое вмешательство.
Причины врастания – почему это происходит
Чаще всего вросший ноготь (синоним – онихокриптоз) является итогом совокупности нескольких причин.
Непосредственной причиной вросшего ногтя может стать как один из предрасполагающих факторов, так и их сочетание.
Симптомы
Диагностика вросшего ногтя обычно не представляет сложностей. Основной симптом – боль в области околоногтевого валика, сначала при надавливании, а затем и в покое. Быстро присоединяются отек и покраснение. Между валиком и ногтем вскоре начинает выделяться гной. Покраснение нарастает, на фоне применения различных средств может временно уменьшаться, но почти всегда процесс приобретает хронический характер и может длиться месяцами. Для хронизации заболевания характерно появление гипергрануляций («дикого мяса»). В очень редких и запущенных случаях возможен переход воспаления на кость фаланги – остеомиелит.
В общем состоянии пациента изменений обычно не наблюдается. В анализе крови возможно небольшое увеличение количества лейкоцитов при остром воспалении и повышение СОЭ. При длительном врастании необходимо выполнение рентенографии пальца для исключения вовлечения в процесс кости фаланги – остеомиелита.
Методы лечения
Лечение вросшего ногтя на большом пальце ноги проводится разными методами. Основным и самым надежным методом является хирургическое вмешательство. Операция на больших пальцах проводится амбулаторно, госпитализация не требуется. Существует несколько модификаций операций, в т.ч. с применением радиоволны и лазера. Какую именно операцию выполнить данному пациенту, решает врач, в зависимости от конкретной ситуации.
Анестезия при операциях на вросшем ногте всегда проводниковая – в основание пальца с двух сторон под кожу вводится небольшое количество анестетика, после чего необходимо подождать 5 – 10 минут, и наступает полная анестезия пальца. При этом виде анестезии операция совершенно безболезненна в 100% случаев.
Рассмотрим основные виды операций. Все они решают вопрос, как убрать вросший ноготь на ноге.
Краевая резекция ногтевой пластинки с применением радиоволны или лазера.
Этот метод является наиболее распространенным, малотравматичным и надежным, заключается в удалении врастающего края ногтя (1 – 2 мм), обработки фрагмента ростковой зоны радиоволной или лазером, удалении гнойных тканей по краю околоногтевого валика. Следует отметить, что принципиальной разницы между радиоволновым и лазерным воздействием нет, оба этих прибора обеспечивают надежное разрушение нужного фрагмента ростковой зоны при минимальном повреждении соседних тканей.
Преимущества метода
Недостатки метода
При отсутствии в распоряжении хирурга радиоволнового или лазерного прибора выскабливание фрагмента ростковой зоны можно произвести при помощи хирургического инструмента (ложка Фолькмана), но это уменьшает надежность результата.
Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
Метод однозначно показан пациентам с избыточным околоногтевым валиком. Если оставить такой валик, то при всех остальных видах операций он все равно будет являться причиной рецидива. Относительное показание – многократные рецидивы после других вмешательств.
Техника операции: выполняется обычная краевая резекция с применением радиоволны или лазера, которая дополняется клиновидым иссечением околоногтевого валика с закрытием дефекта швами. Швы снимают на 7 – 8 сутки, после чего наступает выздоровление. Рецидивы после операции Шмидена крайне редки.
Преимущества метода
Недостатки метода
Полное удаление ногтевой пластины
В настоящее время этот метод практически не применяется в связи с высокой травматичностью, длительным заживлением раны и отрастанием ногтя, высокой вероятностью рецидива. Применение его возможно в исключительных случаях, по рекомендации дерматолога (миколога), когда ноготь сильно поражен грибком и почти полностью отслоен от ложа, т.е. сохранять его не имеет смысла, а лучше удалить полностью.
Другие методы лечения
Самостоятельное лечение в домашних условиях и народными средствами
Такое лечение допустимо лишь в самых начальных проявлениях врастания, когда имеется лишь небольшая болезненность и отек валика. При нагноении, а тем более, при появлении «дикого мяса», лечение в домашних условиях неэффективно, может принести временное облегчение, но все симптомы вскоре вернутся. В этих случаях нужна операция.
Из «домашних» методов можно порекомендовать полуспиртовые повязки с мазью «левомеколь». На область воспаления накладывают полоску мази «левомеколь», после чего палец оборачивают марлевой салфеткой, пропитанной водкой и фиксируют ее обычным бинтом. Время ношения повязки – до полного высыхания. Можно накладывать два раза в день – утром и на ночь. Если в течение 2-3 дней симптомы не исчезли – нужно обратиться к врачу, который установит, как лечить правильно данное состояние.
Следует предостеречь от использования таких методов, как применение алоэ, чистотела. Эти средства, как и многие похожие на них могут вызывать сильное местное раздражение тканей, и, тем самым, вызвать прогрессирование воспаления. К тому же не исключена аллергическая реакция. Мазь Вишневского создает благоприятные условия для развития микрофлоры, поэтому также не рекомендуется к применению.
Практика показывает, что чаще всего после длительного применения всевозможных «домашних» и «народных» методов, пациенты все равно попадают на операцию, но уже в более «запущенном» состоянии.
Консервативные методы лечения
В основном применяются при неосложненном вросшем ногте, когда нет выраженного нагноения, стойкой инвазии ногтевой пластинки в ткани околоногтевого валика. Известно множество методов консервативного лечения – тампонада, наложение корректирующих устройств (пластиковых металлических, клеящихся на ноготь, в виде одно- и двухсторонних скоб и др.). Во многих случаях лечение всеми этими методами бывает довольно эффективно. Есть и недостатки. К основным из них можно отнести следующие:
Методы профилактики
Для профилактики вросшего ногтя нужно соблюдать несколько правил, которые в большинстве случаев помогают избежать проблем.
Во-первых, нужно носить удобную обувь не с узким носком, каблук дожжен быть высотой не более 4 см.
Во-вторых, необходимо правильно подстригать ноготь – край ногтя должен «выйти» из валика, и только потом можно его закруглять. Таким образом, на валик будет приходиться давление не «угла», а «плоскости», что уменьшит вероятность врастания.
В-третьих, при наличии плоскостопия нужно носить специальные ортопедические стельки.
В-четвертых, при наличии грибка ногтей, его нужно вылечить у дерматолога или миколога.
Где удалить?
Для решения проблемы необходимо обратиться к хирургу. Только этот специалист может избавить от вросшего ногтя. При выборе специалиста нужно руководствоваться его опытом, стажем работы. Полезно будет почитать отзывы о нем других пациентов (их всегда можно найти в интернете). Большое количество негативных отзывов, а также отсутствие отзывов должно насторожить. В клинике, где работает доктор, должна быть необходимая аппаратура для радиоволнового или лазерного удаления. Врач должен иметь достаточный опыт работы на этих аппаратах, т.к. при недостаточном воздействии радиоволны или лазера может быть рецидив, а при избыточном возможно повреждение соседних участков ростковой зоны, что вызовет стойкую деформацию всего ногтя. Хирург, также, должен уметь делать пластику околоногтевого валика, чтобы применить этот метод при наличии соответствующих показаний.
Доктор Ельшанский Игорь Витальевич имеет стаж работы хирургом с 1993 года, к.м.н., занимается лечением вросшего ногтя более 20 лет, владеет всеми методами лечения и модификациями операций. В клинике имеется радиоволновой прибор, есть все условия для диагностики и лечения вросшего ногтя на любых стадиях заболевания.
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
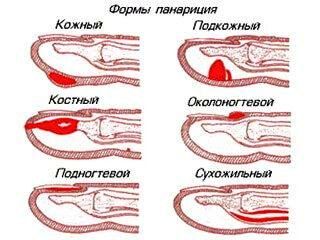
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
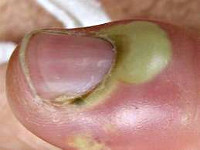
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.