Подход к лечению в Инновационном сосудистом центре
Своевременная диагностика мезентериальной ишемии позволяет провести адекватное лечение и сохранить человеку жизнь. В нашей клинике при подозрении на мезентериальную ишемии экстренно выполняется ангиография и удаление тромба из артерий кишечника. Только такое лечение дает пациенту шанс остаться в живых. Если прошло достаточно много времени от начала заболевания, то выполняется восстановление кровообращения и лапароскопия, которая позволяет определить необходимость в удалении омертвевших участков кишки. Без лечения погибают все пациенты. С лечением удается спасти больше половины.
Причины острой ишемии кишечника
Клинические формы мезентериального тромбоза
Этот наиболее распространенный вариант ишемии кишечника возникает при уменьшении притока крови к толстой кишке. Чаще всего наблюдается у людей старше 60 лет, хотя может развиться в любом возрасте. Признаками и симптомами ишемии толстой кишки являются кровотечения из заднего прохода и внезапно появившиеся спастические боли в животе.
Этот тип ишемии кишечника, как правило связан с блокированием кровотока в верхней брыжеечной артерии. Он отличается резким началом. Беспокоят сильные боли в животе, тошнота, рвота. Состояние прогрессивно ухудшается и в ближайшие дни наступает гибель пациента.
Хроническая абдоминальная (мезентериальная) ишемия иногда называется кишечной стенокардией (брюшная жаба). Развивается в результате развития атеросклеротических бляшек в артериях кишечника. Процесс этот развивается медленно, жалобы носят характер расстройств пищеварения, спазмов в кишечнике. Потенциально опасным осложнением хронической мезентериальной ишемии является развитие тромбов в пораженных артериях, которые блокируют кровоток и вызывают острую абдоминальную ишемию.
Развивается при тромбозе брыжеечных вен на фоне различных заболеваний органов брюшной полости. При закупорке кишечных вен кровь застаивается в кишечнике, вызывая отеки кишки и кровоточивость слизистой оболочки. Полный блок венозного оттока приводит к гибели участков кишки с развитием перитонита.
Осложнения мезентериального тромбоза
Прогноз при мезентериальной ишемии
Большинство пациентов погибает в течение 2-5 суток с момента начала заболевания, если кровообращение в кишечнике не было восстановлено в ближайшие 6 часов.
При венозном мезентериальном тромбозе возможно постепенное выздоровление, с частичным рубцеванием кишки и развитием хронических энтериитов и колитов. Однако летальность так же высока.
При сегментарном (частичном) мезентериальном тромбозе пациент может выжить, если кишка припаяется к другим органам и не наступит ее перфорация с перитонитом, однако вероятность такого исхода очень небольшая. В последующем у больного может развиться кишечная непроходимость из-за рубцевания погибшей кишки.
При гибели участков кишки необходимо выполнить их удаление во время лапаротомии (открытая операция через живот). Иногда приходится удалять большие по протяженности участки кишки, но это необходимо, так как мертвые и сомнительно-жизнеспособные участки кишки могут распадаться с истечением кишечного содержимого в брюшную полость и развитием гнойного перитонита.
После резекции больших участков кишки может развиться синдром мальабсорбции (нарушения всасывания пищи), что приводит к значительному похуданию пациента, частым поносам и другим кишечным расстройствам. Поэтому наиболее важным в лечении мезентериального тромбоза является восстановление кровообращения в кишечнике, с целью уменьшить размеры его омертвения.
Преимущества лечения в клинике
Диагностика
 Жалобы
Жалобы
При возникновении острого нарушения кровотока по кишечнику у пациента развиваются сильнейшие боли в животе. Боли носят схваткообразный характер. и первые 2-3 часа остаются очень интенсивными. Живот в это время не вздут, перистальтика (кишечные шумы) резко ослаблена, при пальпации живот слегка болезненный, но не напряженный.
УЗИ брюшной аорты
Своевременная диагностика является залогом успеха в лечении абдоминальной ишемии, но она очень сложна. Учитывая, что возможность спасти жизнь при этой патологии имеется только в первые часы заболевания диагностика должна быть срочной и точной. Мезентриальный тромбоз можно спутать с любым острым заболеванием брюшной полости. Диагноз ставится методом исключения. В первую очередь необходимо исключить прободную язву, острый панкреатит, кишечную непроходимость. Наличие у пациента мерцательной аритмии, инфарктов в анамнезе, атеросклероза нижних конечностей позволяют предположить мезентериальный тромбоз. После исключения острых заболеваний брюшной полости проводятся специфические исследования для диагностики непроходимости сосудов брыжейки.
УЗИ брюшной аорты позволяет выявить тромбоз брыжеечной артерии или чревного ствола. Преимуществом метода является его быстрая доступность и отсутствие осложнений. Брюшная аорта осматривается в продольном и в поперечном срезе в режиме цветового картирования. Определяется скорость кровотока по аорте и ее ветвям. Метод обладает достаточно высокой чувствительностью, но его результаты зависят от опыта врача, проводящего исследование и правильной интерпретации полученных данных.
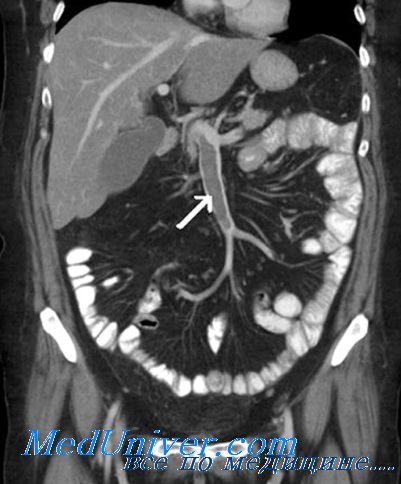
 Мультиспиральная компьютерная томография с ангиографией
Мультиспиральная компьютерная томография с ангиографией
Мультиспиральная компьютерная томография аорты и ее ветвей позволяет точно оценить состоянии брыжеечных сосудов и помочь правильной постановке диагноза. Признаками острой мезентериальной непроходимости является отсутствие контрастирования брыжеечных артерий со слабым развитием коллатеральных сетей кровообращения. При соответствующих жалобах и клинической картине компьютерная томография позволяет поставить точный диагноз в большинстве случаев мезентериального тромбоза. Требуется внутривенное введение контраста и детальный анализ полученных изображений.
 Рентгеновская ангиография
Рентгеновская ангиография
Мезотромбоз кишечника что это такое
Острые нарушения мезентериального кровообращения наблюдаются преимущественно у лиц среднего и пожилого возраста. Основные виды нарушений — эмболия, тромбоз артерий, тромбоз вен, неокклюзионный. Различают три да течения болезни: 1) с последующей компенсацией кровотока; 2) с последующей субкомпенсацией кровотока; 3) с декомпенсацией кровотока. При нарушениях с декомпенсацией мезентериального кровообращения формируется инфаркт кишечника.
Неокклюзионные нарушения мезентериального кровообращения происходят на уровне микроциркуляторного русла кишечной стенки и могут возникать на Лоне острых кишечных инфекций, шока, инфаркта миокарда и др. В части случаев наблюдается сочетание окклюзионных и неокклюзионных механизмов нарушений мезентериального кровообращения. Локализация и протяженность инфаркта кишечника обусловлены видом нарушенного кровотока, калибром брыжеечного сосуда, уровнем окклюзии, развитием коллатеральных путей компенсации кровотока.
При локализации окклюзии в верхнем сегменте верхней брыжеечной артерии развивается тромбоз всей тонкой и толстой кишки справа. Если закупорка расположена в среднем или нижнем сегменте артерии, то тромбоз охватывает подвздошную и слепую кишку. Тромбоз нижней брыжеечной артерии приводит чаще к поражению ободочной и сигмовидной кишки. Тромбоз воротной и верхней брыжеечной вены сопровождается некрозом только тонкой кишки.
Клиническая картина болезни обусловлена стадией заболевания: I стадия (ишемия) — обратимая и характеризуется рефлекторными и гемодинамическими нарушениями; во II стадии (инфаркт) присоединяются интоксикация и локальные изменения брюшной полости; в III стадии (перитонит) отмечаются выраженная интоксикация, гемодинамические расстройства и перитонеальные явления.
Клиническая картина тромбоза мезентериальных сосудов заивисит от калибра и локализации закупоренного сосуда. Заболевание часто начинается остро и протекает бурно, однако возможно и постепенное его развитие Характерна интенсивная боль в области живота, часто невыносимая. Боль иногда бывает схваткообразной, He чаще носит постоянный характер. Локализация боли часто неопределенная. Развитие артериального тромбоза мезентериальных сосудов происходит в течение 1 сут венозный тромбоз формируется более медленно — в течение 2—5 дней.
Довольно рано возникает рвота. В 1-е сутки в рвотных массах видна примесь желчи. Позднее рвота приобретает каловый запах. При тромбозе верхней брыжеечной артерии в рвотных массах имеется примесь крови. Однако рвота при тромбозе мезентериальных сосудов не бывает столь частой и обильной, как при пищевой токсикоинфекции; стул нередко становится жидким, что обусловлено бурной перистальтикой кишечника в начальном периоде болезни.
Во 2-м периоде болезни понос сменяется запором в результате глубоких деструктивных изменений в стенке кишечника. Нередко при тромбозе нижней брыжеечной артерии в кале имеется примесь крови, однако массивные кишечные кровотечения для тромбоза мезентериальных сосудов не характерны. Иногда могут наблюдаться тенезмы, что нередко симулирует острую дизентерию. Скопление крови в петлях кишечника может привести к появлению тестообразной припухлости между пупком и лобком (симптом Мондора).
Иногда болевой синдром сопровождается развитием шока. Этому способствует перемещение значительной части крови в сосуды брюшной полости. Очень показательно поведение больных: они кричат от боли, просят оказать им помощь, не находят себе места. При осмотре отмечаются резкая бледность кожного покрова, цианоз. При высоких окклюзиях верхней брыжеечной артерии АД повышается на 60—80 мм рт.ст. (симптом Блинова), иногда определяется брадикардия. В стадии инфаркта отмечается уменьшение боли в области живота, поведение больных становится более спокойным. Рвота продолжается, стул жидкий лишь У половины больных, у остальных — запор.
Живот при пальпации умеренно вздут, мягкий, болезненность выражена неярко, мышечная защита отсутствует, симптом Щеткина отрицательный, однако на этом фоне происходит быстрое нарастание лейкоцитоза периферической крови (20,0—40,0*10 9 /л). Спустя несколько часов в соответствии с зонами инфаркта кишечника появляется локальная болезненность при пальпации живота. Развивается перитонит, имеющий ряд особенностей:
— более позднее возникновение мышечной защиты;
— более позднее появление симптома Щеткина;
— воспалительный процесс, как правило, начинается внизу;
— понос сменяется задержкой стула и газов из-за пареза кишечника.
Острый мезентериальный тромбоз
Данное заболевание встречается у мужчин и женщин примерно с одинаковой частотой. Тромбоз и эмболия мезентериальных сосудов развивается преимущественно в среднем и пожилом возрасте.
Клинические проявления мезентериального тромбоза.
1. Первым симптомом тромбоза и эмболии мезентериальных сосудов является резкая, интенсивная боль. Локализация болей зависит от уровня поражения брыжеечных сосудов. При поражении основного ствола верхней брыжеечной артерии боли чаще всего определяются в области. При поражении подвздошно-ободочной артерии боли локализуются в правой подвздошной области. В этом случае мезентериальный тромбоз необходимо дифференцировать с острым аппендицитом. При тромбозе и эмболии нижней брыжеечной артерии характерно появление болей в левой подвздошной области. Боли при данной патологии чаще всего постоянные, имеют интенсивный характер. Иногда боли имеют схваткообразный характер. В этом случае мезентериальный тромбоз можно спутать с острой кишечной непроходимостью, или же с кишечной коликой.
2. Вторым по частоте симптомом у больных с мезентериальным тромбозом является тошнота, иногда переходящая в рвоту. Тошнота и рвота встречается более чем у 50% больных с данной патологией.
3. При мезентериальном тромбозе возможен жидкий стул, иногда с примесью крови.
4. Тахикардия.
5. В начале заболевания температура тела будет нормальной. При развитии некроза кишечника температура может повышаться до 38 и более градусов.
6. По мере развития заболевания начинает развиваться клиническая картина паралитической кишечной непроходимости. При этом будет наблюдаться вздутие живота, отсутствие перистальтики, задержка стула, возможна рвота.
Лечение мезентериального тромбоза.
Необходимо помнить, что развитие мезентериального тромбоза угрожает жизни больного. Поэтому, чем раньше будет поставлен правильный диагноз, тем больше шансов спасти жизнь больному.
Наиболее целесообразно применение хирургической тактики лечения. Опреция проводится под эндотрахеальным наркозом. При отсутствии некроза кишечника возможно применение эндартерэктомии, эмболэктомии, протезирования брыжеечных артерий. В случае запущенности процесса развивается некроз кишечника, и в этом случае необходимо выполнить резекцию некротизированного участка кишки.
В качестве консервативной терапии применяется:
1. Парентеральное введение антикоагулянтов (Гепарин). Антикоагулянтную терапию необходимо проводить под контролем МНО, протромбинового индекса.
2. Парентеральное введение дезагрегантов (Реополиглюкин, Трентал, Гемодез)
Прогноз при мезентериальном тромбозе.
Летальность при этом заболевании может достигать 70-90%.
Некроз тонкого кишечника при остром тромбозе верхней брыжеечной артерии. Операция по резекции прожженного участка.
Острые сосудистые болезни кишечника (K55.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
В данную подрубрику включены:
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Причины, приводящие к развитию острой ишемии кишечника
— гиперкоагуляция (дефицит, диспропорции или аномалии факторов свертывающей системы): истинная полицитемия (наиболее распространенная причина), тромбоцитоз, серповидно-клеточная анемия, беременность, использование оральных контрацептивов;
— неопластические процессы, вызывающие сжатие вен или гиперкоагуляцию (паранеопластический синдром);
— инфекции, как правило, внутрибрюшной локализации (например, аппендицит, дивертикулит или абсцесс);
— венозный застой вследствие цирроза печени (портальная гипертензия);
— травмы вен вследствие несчастных случаев или хирургических вмешательств, особенно наложение портокавальных анастомозов;
— повышение внутрибрюшного давления при выполнении пневмоперитонеума для проведения лапароскопических операций;
— панкреатит;
— декомпрессионная болезнь.
В дальнейшем реализуются последовательно три патогенетические стадии: ишемия, инфаркт, перитонит (некоторые авторы выделяют также стадию функциональной кишечной непроходимости). Реализация стадий находится в зависимости от варианта течения: с компенсацией кровотока, с субкомпенсацией кровотока, с декомпенсацией кровотока.
Примечание
1. Исследователи обнаружили значительно более высокой риск острой брыжеечной ишемии у пациентов с воспалительными заболеваниями кишечника (отношение рисков 11,2, P
Эпидемиология
Возраст: преимущественно пожилой
Признак распространенности: Редко
Соотношение полов(м/ж): 1
Острая ишемия кишечника составляет около 0,1% всех госпитализаций.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
I. Общие проявления
Стадии развития острых ишемий кишечника:
1. Гиперактивная фаза. Первичные симптомы: сильные боли в животе и примесь крови в стуле. Симптомы раздражения брюшины отсутствуют.
Фаза считается спонтанно обратимой в ряде случаев и не приводит к развитию осложнений.
II. Особенности, связанные с типом ишемии
Возможные провоцирующие факторы возникновения тромбоза мезентериальной артерии:
— внезапное падение сердечного выброса вследствие инфаркта миокарда, застойной сердечной недостаточности, разрыва атеросклеротической бляшки;
— обезвоживание (рвота или диарея, связанные с другим заболеванием).
Неокклюзионная брыжеечная ишемия возникает у пожилых пациентов чаще, чем эмболия и тромбоз.
III. Особенности клиники, связанные с локализацией
Эмболия и тромбоз верхней мезентериальной артерии
Верхняя мезентериальная артерия отвечает за кровоснабжение всей тонкой кишки, слепой, восходящей и частично поперечно-ободочной кишки.
Основные клинические признаки эмболии верхней мезентериальной артерии: острая внезапная боль в области пупка или правом верхнем квадранте живота, иногда во всей правой половине живота.
При тромбозе боли менее интенсивные и не носят схваткообразного характера. Однако в дальнейшем, по мере нарастания ишемии кишечника, боли быстро становятся все более явными.
При поражениях верхней брыжеечной артерии в начале заболевания наблюдается 1-2-кратный жидкий стул (ишемическое опорожнение кишечника). При отсутствии кишечного содержимого может возникнуть только чувство позыва на дефекацию.
Тромбоз брыжеечных вен
Клинически проявляется нелокализованной болью в животе, иногда в верхней части живота. Для тромбоза вен характерно сегментарное поражение кишечника в виде небольших участков ишемии и некроза.
Диагностика
Диагноз ишемии кишечника почти никогда не ставится только на основании анамнеза, клиники и лабораторных исследований. Основными методами диагностики являются инструментальные методы.
6. Магнитно-резонансная томография (МРТ) и магнитно-резонансная ангиография (МРА) аналогичны по диагностической ценности КТ и являются методами первой линии, особенно при подозрении на венозный тромбоз. MРA имеет чувствительность 100% и специфичностью 91%. Основными недостатками являются стоимость и время, необходимое для проведения исследования.
7. Эхокардиография может подтвердить источник эмболизации или визуализировать клапанную патологию сердца.
8. Электрокардиография может диагностировать инфаркт миокарда или фибрилляцию предсердий. Обнаружение фибрилляции предсердий увеличивает вероятность диагноза на 17,5%. Кроме этого ЭКГ необходима для дифференциальной диагностики с острым инфарктом миокарда.
9. Назогастральный зонд производит декомпрессию верхних отделов желудочно-кишечного тракта и помогает диагностировать кровотечение из его верхних отделов.
10. Диагностический перитонеальный лаваж может показать наличие серозной жидкости, связанной с наличием инфаркта кишечника, но не является предпочтительным методом диагностики при острой ишемии кишечника, хотя может быть использован для дифференциальной диагностики.
11. Катетеризация мочевого пузыря позволяет измерять диурез, контролировать инфузионную терапию и проводить дифдиагностику с заболеваниями почек.
Лабораторная диагностика
1. Общий анализ крови может быть в пределах нормы на начальном этапе. Лейкоцитоз и/или сдвиг лейкоцитарной формулы влево наблюдается более чем в 50% случаев в финальных стадиях, по мере прогрессирования заболевания и развития осложнений. Гематокрит сначала повышен но быстро уменьшается при развитии желудочно-кишечных кровотечений.
3. Коагулограмма. Повышение уровня Д-димера может свидетельствовать об острой ишемии, но клинических данных пока недостаточно для оценки чувствительности и специфичности признака.
Мезотромбоз кишечника что это такое
Советы при ишемии кишечника (нарушении кровоснабжения, мезентериальном тромбозе)
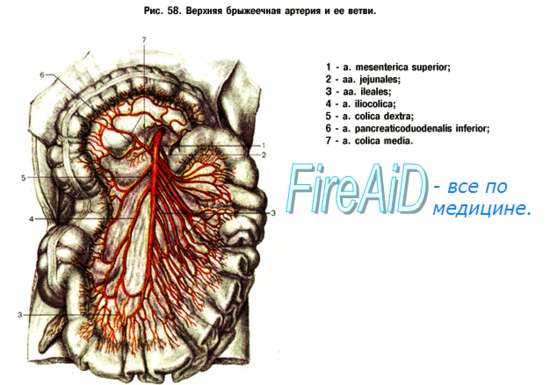
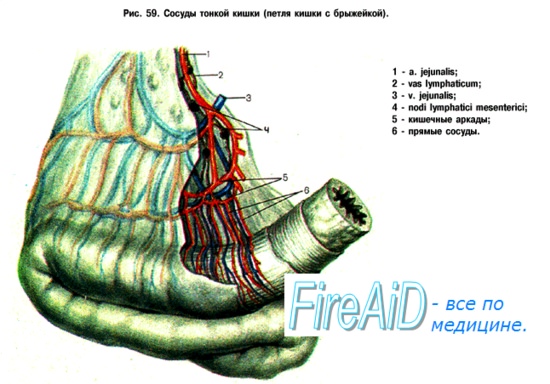
1. Откуда к кишечнику поступает артериальная кровь?
Передняя кишка (proenteron) (желудок и двенадцатиперстная кишка) получает кровь от чревного ствола; средняя кишка (mesenteron) (от тощей до проксимальной части нисходящей ободочной кишки) — от верхней брыжеечной артерии (ВБА), а задняя кишка (metenteron) (оставшаяся часть кишки, расположенная интраперитонеально) — от нижней брыжеечной артерии (НБА).
2. Какие основные коллатерали могут развиться в ответ на постепенную окклюзию одного или более из этих сосудов?
Верхние и нижние панкреатикодуоденальные артерии образуют основные коллатерали между чревным стволом и ВБА. Между НБА и ВБА также есть несколько коллатеральных сообщений. Дуга Риолана (Riolan) (извивающаяся брыжеечная артерия) крупнее и расположена ближе к центру; она соединяет среднюю ободочную ветвь ВБА и левую ободочную ветвь НБА.
Краевая артерия Драммонда (Drummond) также состоит из ветвей ВБА и НБА, однако расположена ближе к периферии и обычно обнаруживается в брыжейке рядом с селезеночным изгибом (точка Гриффита (Griffith)).
3. Назовите «артериальные причины» острой ишемии кишечника.
Нарушение кровотока по одному или нескольким основным кишечным сосудам может наступить вследствие тромботической окклюзии на фоне атеросклероза; эмболии, наиболее часто из сердца; сдавления извне, например, при грыже со странгуляцией или синдроме сдавления чревного ствола.
Мезентериальную ишемию без окклюзии наблюдают в 20-30% случаев острой ишемии; наиболее частой причиной является спазм артерии. Артериальный спазм обычно является парадоксальным следствием системной гипоперфузии. Этот механизм (снижение кровотока во внутренних органах при шоке) направлен на сохранение сердечного и мозгового кровотока.
4. Назовите возможные «неартериальные причины» острой ишемии кишечника.
При растяжении кишечной стенки в определенный момент вследствие вторичных механических или идиопатических (синдром Огилви (Ogilvie)) причин давление в просвете кишки превышает давление наполнения капилляров, что ведет к ишемическому колиту. Мезентериальный венозный тромбоз, нарушая адекватный отток венозной крови, может ограничивать поступление артериальной крови и способствовать застою крови. Вероятность мезентериального венозного тромбоза выше всего при состояниях, сопровождающихся гиперкоагуляцией, таких как истинная полицитемия.
5. Ведет ли острая окклюзия основного ствола артерии к инфаркту кишки? Вероятность эмболии какого сосуда является наибольшей?
6. Какая триада признаков характерна для острой ишемии кишечника, вызванной эмболией?
Внезапное начало с (1) острой болью в животе; (2) опорожнением кишечника (рвота или диарея); (3) заболевание сердца в анамнезе (артериальная эмболия). Дополнительным признаком является несоответствие интенсивности боли объективным данным, поскольку в начале болезни симптомы перитонита (например, напряжение мышц) отсутствуют. Если больного не лечить, то, в конце концов, развивается и перитонит.
7. Какие лабораторные данные помогают в диагностике острой ишемии кишечника? Может, наличие ацидоза?
Никакие. Ацидоз обнаруживают па поздней стадии менее чем у 25% больных, однако его наличие является плохим прогностическим признаком. Хотя у большинства больных имеется лейкоцитоз, лабораторных изменений, специфических для острой ишемии кишечника, пет. Диагностика основывается только на клинической настороженности.
8. Какое исследование позволяет установить диагноз при подозрении на острую ишемию кишечника?
Экстренная артериография. Важно получить как переднезадние, так и боковые снимки аорты, чтобы увидеть висцеральные сосуды.
9. Как диагностировать и лечить мезентериальную ишемию без окклюзии?
Ангиография позволяет установить наличие спазма сосуда при отсутствии органической окклюзии. Наиболее часто поражается правая половина ободочной кишки, где обычно хуже коллатеральный кровоток. У больных с системной гипоперфузией спазм связан и может усиливаться приемом дигиталиса. В тяжелых случаях с полиорганной недостаточностью смертность достигает 70%. Лечение состоит в введении сосудорасширяющих средств (папаверин) по ангиографическому катетеру, однако оно часто не эффективно.
Интересно, что происходит снижение заболеваемости, как принято считать, вследствие широкого использования блокаторов кальциевых каналов и нитратов.
10. Что является основной причиной хронической мезентериальной ишемии?
Атеросклероз. Обычно при атеросклерозе страдает кровоток в двух и более основных артериях. Инфаркт кишки может быть предотвращен благодаря развитию коллатералей.
11. Как клинически проявляется хроническая мезентериальная ишемия?
Наиболее постоянным признаком является потеря веса. Больные постепенно и иногда бессознательно начинают бояться есть (страх пищи) из-за боли, возникающей после еды («брюшная жаба»). Если потери веса нет, то хроническая ишемия кишечника маловероятна. И наоборот, если больной с выраженным атеросклерозом по неизвестной причине теряет в весе, то высока вероятность, что у него мезентериальная ишемия.
12. Как обследуют больных с хронической мезентериальной ишемией?
Неинвазивное дуплексное ультразвуковое сканирование дает важную информацию о физиологии чревного ствола и ВБА. Если планируется операция или результат дуплексного сканирования сомнителен (см. обсуждение), выполняют ангиографию. Наиболее информативным является боковой снимок.
13. Какое исследование лучше выполнить при подозрении на тромбоз брыжеечной вены?
Симптомы тромбоза брыжеечной вены напоминают симптомы острой ишемии кишечника, однако они часто имеют меньшую интенсивность. По-видимому, эго сказывается па высокой смертности (13-50%), причиной которой считают задержку в установке диагноза. Золотым стандартом считается КТ с контрастированием, однако последние данные показали, что чувствительность МРТ приближается к 100%.
14. Как различается картина во время операции при атеросклеротической окклюзии и эмболии ВБА?
Поскольку эмболия ВБА обычно не затрагивает устьев проксимальных тощекишечных и средней ободочной артерий, то соответствующие сегменты кишечника обычно не повреждаются. Тромбоз же происходит в устье, где наиболее сильно выражено атеросклеротическое сужение, и он ведет к ишемии всей средней кишки.
15. Как вы будете осуществлять хирургическое лечение при эмболии ВБА?
Эмболэктомия. Оценка жизнеспособности кишки через 30 минут после реперфузии и резекция погибшего участка кишки. Предотвратить повторную эмболию помогает послеоперационная терапия антикоагулянтами.
16. Как лечат висцеральную ишемию тромботического происхождения?
Мезентериальная ишемия вследствие тромботической окклюзии является последней стадией прогрессирующего атеросклеротического сужения. Одной тромбэктомии недостаточно; необходимо еще формирование шунта или эндартерэктомия в проксимальной части пораженного сосуда(ов). После восстановления кровотока оценивают жизнеспособность кишки.
17. Какую цель несет формирование артериального шунта?
Исчезновение симптомов, улучшение питания и предотвращение инфаркта внутренних органов — основные цели, которые преследует формирование артериального шунта при хронической мезентериальной ишемии. Иногда шунт можно сформировать профилактически, если во время другой операции (резекции ободочной кишки) нарушается коллатеральный кровоток и существует риск поражения кишки.
18. Какие интраоперационные исследования помогают хирургу оценить жизнеспособность кишки?
С успехом применяют как внутривенное введение флюоресцентного красителя с последующим облучением лампой Вуда, так и интраоперационное допплеровское исследование кишки, однако окончательное решение обязательно должно основываться на клинической оценке.
19. Что делать, если сложно установить протяженность жизнеспособной кишки?
Если предполагается массивная резекция всего сомнительного участка кишки, то хирургу следует выполнить ревизию спустя 12-24 часа. За это время некоторые исходно сомнительные сегменты могут стать явно жизнеспособными; неудаленный участок кишки может иметь решающее значение, чтобы избежать полного парентерального питания.
Учебное видео анатомии верхней, нижней брыжеечных артерий и их ветвей кровоснабжаюших кишечник
20. Сколько тонкой кишки требуется для адекватного пищеварения?
Для адекватного пищеварения необходимо около 50-100 см топкой кишки. Наиболее важными сегментами, позволяющими сохранить жизненно важные функции кишки и всасывание, являются дистальная часть подвздошной кишки и область илеоцекального клапана.
21. Можно ли отменить запланированную ревизию, если состояние больного улучшилось?
Ни в коем случае. Решение принимается в операционной па основании интраоперационной обстановки. Никакие клинические признаки в течение 12-24 часов наблюдения не дают точного представления о состоянии спорного участка кишки.
22. Какова смертность при острой мезентериальной ишемии?
Хотя прогноз при эмболической окклюзии несколько лучше из-за очевидного начала, диагноз острой мезентериальной ишемии часто устанавливают уже после инфаркта участка кишки. Следствием чего является высокая смертность (60-90%) независимо от причины заболевания.
23. Что такое ишемический колит?
Ишемический колит развивается из-за недостаточности кровоснабжения ободочной кишки, наступающей вследствие окклюзии, неокклюзивных или фармакологических (кокаин и НПВП) причин. Семь процентов всех больных, перенесших плановую операцию по поводу аневризмы брюшной аорты, и почти 60% больных из числа выживших после разрыва аневризмы брюшной аорты, страдают ишемическим колитом.
В большинстве случаев поражается только слизистая, и болезнь проявляется умеренно выраженными симптомами: болью в животе, диареей с примесью крови и вздутием живота. Тяжелая степень (10-20% случаев) характеризуется трансмуральным гангренозным инфарктом и проявляется четкой картиной перитонита и диареей с примесыо крови.
24. Как диагностируют и лечат ишемический колит? Что влияет на прогноз?
Диагноз устанавливают при эндоскопическом исследовании, показанием к которому является диарея с примесыо крови. В идиопатических случаях на ангиограммах видны свободные крупные сосуды; эмболами/тромбами поражаются периферические, конечные артерии.
Заболевание умеренной интенсивности обычно лечат консервативно, обеспечивая покой кишечнику, регидратацию и назначая антибиотики. В тяжелых случаях необходима резекция. Общая смертность составляет около 50%, однако у больных, которым требуется выполнить резекцию толстой кишки, смертность превышает 85%. Причинами большей смертности в последней группе считаются эндотоксемический шок и полиорганная недостаточность.
25. Что такое синдром компрессии чревного ствола (синдром Данбэра [Dunbar])?
Компрессия чревного ствола представляет собой редкое и неоднозначное расстройство, чаще встречающееся у женщин (соотношение женщины:мужчины = 4:1) между 20 и 50 годами. У больных отмечается клиника хронической мезентериальной ишемии при отсутствии ангиографических признаков атеросклероза. Считается, что происходит механическое сдавление ВБА левой ножкой диафрагмы (краевая дугообразная связка); иногда временную чревную компрессию можно увидеть на выдохе и подтвердить диагноз.
Сопутствующая боль является результатом патологического перераспределения кровотока в обход ВБА (обкрадывание передней кишки) и до сих пор являющегося предметом жарких споров. Для эффективного лечения требуется не только устранить компрессию, но и сформировать обходной шунт, чтобы повысить вероятность исчезновения боли.
26. Когда лучше для диагностики хронической мезентериальной ишемии выполнять дуплексное УЗИ — натощак или после еды?
Если пик скорости кровотока в систолу натощак превышает 275 см/сек, то соответствующая артерия стенозирована на 70% или более. В таких случаях чувствительность составляет 89%, а специфичность — 92%. До сих пор врачи не пришли к однозначному заключению, следует ли определять скорость кровотока после приема пищи у больных, если у них во время исследования натощак уже получены данные, говорящие об окклюзии (> 275 см/сек).
Результат исследования после еды считают положительным, если после пищевой нагрузки наибольшая систолическая скорость увеличилась менее чем на 20%. Диагностическая ценность исследования после еды представляется минимальной.
27. Какой шунт предпочтительней — антеградный или ретроградный?
Термины «антеградный» и «ретроградный» в отношении шунтирования кишечных артерий основаны па том, откуда берут трансплантат из аорты — проксимальнее чревного ствола или соответственно дистальнее ВБА. Преимуществами антеградного шунтирования считают меньший перегиб трансплантата и, возможно, лучшие характеристики кровотока.
Недостатками — то, что выделение надчревного участка технически более сложно, а пережатие аорты может привести к ишемии почек или спинного мозга. При ретроградном шунтировании трансплантат сложнее наложить так, чтобы он не перегибался. Результаты в обоих случаях отличные.
28. Какую роль играет чрескожная чреспросветная ангиопластика?
Эндоваскулярное лечение хронической мезентериальной ишемии — сравнительно новый метод. Появилась возможность избежать операции, однако редкие осложнения — расслоение и эмболия — могут нанести значительный вред, если нет адекватных коллатералей. Вероятность успеха колеблется от 33% до 80%; рестеноз и рецидив симптомов отмечены у 30-50% больных. Проспективных исследований, где чрескожная чреспросветная ангиопластика сравнивалась бы с традиционной методикой реваскуляризации (артериальный шунт), не проводилось.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
 Жалобы
Жалобы Мультиспиральная компьютерная томография с ангиографией
Мультиспиральная компьютерная томография с ангиографией Рентгеновская ангиография
Рентгеновская ангиография