Медцентр в Серпухове: Малая операционная
Что такое ‘Малая операционная’
Операции условно разделяются на «большие» и «малые» в зависимости от времени их проведения и от степени их тяжести. Малые хирургические операции обычно проводятся без помещения больного в стационар или с помещением больного в стационарное отделение на один или несколько дней. Такие операции проводят в малой операционной больницы или специализированного медицинского центра. Малая операционная, наряду с общим операционным отделением, представляет собой специально подготовленное и стерильное место для выполнения хирургических или гинекологических манипуляций. В таком помещении достаточно строго соблюдаются правила асептики.
Расположение малых операционных.
Давно прошли времена, когда хирургические блоки находились только в стационарах вблизи с палатами отделения. На сегодняшний день малые оперблоки все чаще организуются при частных и специализированным медицинских центрах. В редких и исключительных случаях малые операционные могут выноситься в отдельные постройки.
Общий порядок работы малой операционной
Основополагающим принципом работы малой операционной является строжайшее соблюдение правил асептики. В связи с этим, возможно разделение пациентов на группы: с инфицированными ранами и «чистые», также малые операционные могут делиться на эндоскопические (или диагностические), лапароскопические и общехирургические.
Устройство и зональное деление малых операционных
В малой операционной предусмотрена самостоятельная система приточно-вытяжной вентиляции воздуха. Поступающий воздух проходит через фильтры, задерживающие пыль и микроорганизмы. Он обязательно охлаждается или подогревается до требуемой температуры в 21 0 С.
Воздух подается в малую операционную сверху вниз, одним потоком. Это не только обеспечивает хорошую вентиляцию помещения, но и дополнительно устраняет различные микроорганизмы от операционной зоны.
Оснащение малых операционных.
Хирургия одного дня: что это, зачем и когда нужна?
Хирургия одного дня: что это, зачем и когда нужна?
Хирургия одного дня (оne day surgery) также известна как амбулаторная хирургия.
На самом деле это куда более распространенное явление в медицинской практике, чем может казаться. Современный уровень хирургии позволяет выполнить многие оперативные вмешательства без госпитализации, в течение одного дня. Клиники, практикующие амбулаторную хирургию, мало чем отличаются от привычных больниц со стационаром. В них всегда работают опытные врачи, а операционный блок и палаты оснащены современным оборудованием.
Самое важное преимущество для пациентов: реабилитация после вмешательства проходит в комфортных домашних условиях.
В каких случаях может применяться хирургия одного дня?
Почему врачи советуют амбулаторную хирургию в допустимых случаях?
Выбор в пользу хирургии одного дня несёт для пациентов целый ряд преимуществ:
Подготовка и проведение операции
1. Консультация врача
Для начала лечащий врач определяет тактику лечения, отталкиваясь от существующей проблемы, и назначает день операции. Также на приёме пациента подробно знакомят с ходом операции, процедурой подготовки и послеоперационной реабилитацией, которая будет проходить дома.
2. Подготовка к операции
Перед операцией нужно обязательно сдать определенные анализы и пройти ряд исследований. Всё это можно сделать в рамках одного медицинского центра «Санас». Перечень анализов будет назначен врачом индивидуально.
Все операции в амбулаторной хирургии очень быстрые и выполняются под местной анестезией. Время проведения колеблется от 15 минут до 1 часа. После завершения пациента ненадолго оставляют в послеоперационной палате под присмотром медицинского персонала. Как правило, максимум через несколько часов можно ехать домой.
4. Домашняя реабилитация
Пациента отпускают домой до следующего контрольного приёма, когда врач убедится в его удовлетворительном состоянии после операции. Дома восстановление проходит в постельном режиме и с приемом назначенных медикаментов.
Малая хирургия в практике семейного врача
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Воспаления кожи и их хирургическое лечение
Фолликулит, фурункулы и карбункулы
Это часто встречающееся, обычно хроническое воспаление апокринных потовых желез, расположенных главным образом в подмышечных впадинах и в области половых органов. Когда выводной проток этих глубоко лежащих кожных желез закупоривается, то пот задерживается и образуются кисты, которые в преющих теплых зонах подмышки и паха легко инфицируются. Гидраденит значительно чаще встречается у женщин, что, возможно, связано с использованием дезодорантов и привычкой сбривать волосы в паху, определенную роль играют также тугие резинки трусов. Возникают твердые болезненные абсцедирующие инфильтраты, которые затем сливаются. В конечном итоге часто происходит полное рубцевание области, образование крипт и синусов. На ранней стадии можно добиться излечения с-помощью диахилоновой мази, локальных эксцизий и хорошей гигиены подмышек, однако часто со временем возникает необходимость полного иссечения волосистой части подмышки и даже использования свободных кожных трансплантатов.
Чаще всего возбудителем также является золотистый стафилококк, однако может иметься грибковая хроническая инфекция. Инфекция между ногтем и кожей может быть занесена при обкусывании ногтей или в результате повреждения матрикса при
маникюре. Инфекция распространяется вдоль всего края ногтя. В начальной стадии этот процесс может быть подавлен путем наложения влажной повязки или с помощью горячих ванночек с добавлением соли или соды. При дальнейшем развитии инфекционного процесса гной может скапливаться вокруг корня ногтя и подрывать его. Экстракции ногтя может быть достаточно, в большинстве случаев необходима двустороняя Kanavel-инцизия (рис.1), благодаря чему возможно отпрепарировать эпонихий (ногтевой валик) и иссечь подрытую гноем основу ногтя. После операции в ране оставляют марлевый или резиновый дренаж.
Панариций возникает в результате инфицирования ладонной стороны пальцев, чаще всего концевых фаланг, главным образом при случайных уколах. Инфекция распространяется снаружи внутрь. Различают 4 формы панариция:
• подкожный, ограниченный подкожной клетчаткой;
• сухожильный, при котором поражается также сухожильное влагалище;
• костный, при котором кость поражена остеомиелитом;
• суставной, которому способствует артрит.
Основная сложность при этой операции связана с тем, что ногтевое ложе невозможно хорошо идентифицировать, из-за чего никогда не известно, достаточно ли ткани удалено; поэтому еще наблюдается достаточно большое количество рецидивов. Необходимо помнить, что ногтевое ложе простирается практически до проксимального межфалангового сустава, поэтому не следует бояться произвести слишком широкое иссечение. Смазывание раны в течение 3 мин после иссечения ногтевого ложа 70% фенолом, который затем смывают 70% спиртом, позволяет уменьшить число рецидивов. Возникший дефект зашивать нежелательно, так как он практически всегда инфицируется. Достаточно тугой повязки. Если повязка наложена недостаточно туго, то довольно быстро возникает кровотечение. Разумно несколько дней не очень нагружать ногу и держать ее в высоком положении.
(Продолжение с следующем номере.)
Abstract:
An overview is given of the main infectious disorders of the skin, its adnexa and nails which may be treated by the general practitioner by surgical intervetion.
МАЛАЯ ХИРУРГИЯ В ПРАКТИКЕ СЕМЕЙНОГО ВРАЧА
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В предыдущей публикации были рассмотрены вопросы лечения воспалений пальцев рук и ног, а теперь речь пойдет о некоторых других заболеваниях той же локализации, которые частично могут быть вылечены или в любом случае распознаны семейным врачом.
Она образуется в результате прищемления пальца или удара тяжелым предметом. Возникает исключительно болезненная пульсация в пальце, ноготь постепенно полностью или частично окрашивается в синий цвет.
Гематома может возникать и в отсутствие явной травмы пальца, например из-за того, что передняя часть стопы, а следовательно, и ноготь плотно прижимаются к жесткому носку ботинка, который и отдавливает ноготь. Иногда это наблюдается у лыжников. Лечение очень простое и быстро дает результат. Нужно разогреть разогнутую скрепку для бумаг на свечке или спиртовке и раскаленным до красна кончиком прожечь в ногте дырку над гематомой, после чего кровь вытекает, часто довольно сильной струёй (рис. 1). Влажная повязка, накладываемая после этой манипуляции, обеспечивает некоторое ох лаждение, а также препятствует слишком быстрому зарастанию. Дырку можно также проделать с помощью специального электрического сверлышка.
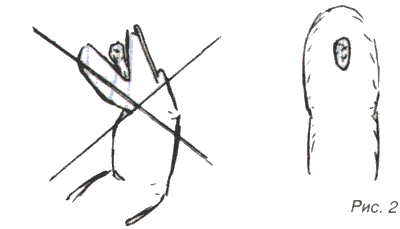
Они могут возникать вследствие прищемления. В большинстве случаев ноготь дистально еще прикреплен. Его, безусловно, можно полностью удалить, но у пациента возникает меньше отрицательных эмоций, если отрезана лишь проксимальная часть и оставшийся ноготь лежит на ногтевом ложе как защита (рис. 2).

Иногда причиной онихогрифоза бывает и подногтевой экзостоз (рис. 4), поэтому рекомендуется перед выполнением вмешательства сделать рентгеновский снимок пальца. В случае экзостоза лучше сначала удалить его и посмотреть, не улучшится ли форма ногтя. Экзостозы пальцев ног могут также создавать условия для возникновения шпор, которые образуются не только на подошве, но часто и между пальцами ног и на их наружной стороне, там, где пальцы плотно прилегают к обуви.
Удаление такой шпоры практически бесполезно, если одновременно не удаляется экзостоз: шпора является реакцией кожи, зажатой между ботинком и экзостозом. В качестве консервативной меры можно посоветовать ношение просторной обуви и защищающих ватных колечек вокруг шпоры. Шпора сверху на искривленном в форме молотка пальце пройдет только в том случае, если одновременно с ее удалением выполнить коррекцию искривленного пальца: резецировать межфаланговый сустав и зафиксировать палец в выпрямленном положении с помощью металлического штифта, который должен находиться на месте 4 нед для обеспечения артродеза в выпрямленном состоянии (рис. 5).
Это деформация, при которой конечная фаланга пальца продолжает оставаться в согнутом положении и не может быть выпрямлена активно, а только пассивно. Деформация возникает из-за разрыва в выпрямляющем механизме конечной фаланги, причем сухожилие разгибателя разорвано, а маленький фрагмент кости на месте его прикрепления к конечной фаланге может оставаться неповрежденным. Такого рода травма возникает в результате удара мячом в выпрямленный палец, у женщин причиной травмы является неловкое движение при застилании постели. Травма характеризуется незначительной болезненностью, из-за чего многие приходят на консультацию к врачу лишь через несколько дней или недель.

Лишь при травме большого или указательного пальца вначале должна быть сделана попытка хирургического восстановления.
Ганглии, или щелкающие пальцы
Относительно простым вмешательством является разрез, который делается под местной анестезией над ганглием, после чего ганглий отпрепаровывается и в сухожильном влагалище вырезается маленький «люк». Дефект в сухожильном влагалище закрывать не нужно (рис. 7). Иногда при «щелкающем пальце» не имеется настоящего ганглия, но работа скользящего механизма нарушается из-за утолщения самого сухожилия. В этих случаях посредством такого же доступа взрезается сухожильное влагалище по длине над сужением, благодаря чему достигается хороший результат.
Часто наблюдаются ганглии и на тыльной стороне кисти, а также на запястье. Причиной образования ганглия на тыльной стороне кисти часто является генетически обусловленное нарушение окостенения основы пястной кости, из-за чего локально возникает экзостозный рог. Для обнаружения этой патологии необходимо выполнить направленное рентгенографическое исследование. В таком случае говорят о «карпальной шишке», и удаление ганглия без одновременного удаления этого экзостоза обычно мало эффективно. Между прочим, эти ганглии часто исчезают спонтанно. Их можно также раздавить, и для этих целей раньше пользовались деревянным молотком или семейной библией. Часто бывает эффективна пункция с последующим отсасыванием слизистого содержимого и впрыскиванием кортикостероидного препарата.
Поскольку существует вероятность спонтанного исчезновения, а процент рецидивов после хирургического удаления довольно высок, можно в течение некоторого времени выжидать и наблюдать.
Наконец, ганглии также встречаются на высоте лучевой артерии. В таком случае при возможном удалении лучше произвести обескровливание для обеспечения лучшего обзора операционного поля и предотвращения массивного кровотечения. Обескровливания легко добиться путем возвышения руки, мощного выглаживания крови и накачивания манжеты тонометра выше систолического давления. В таком случае врач может как минимум час работать в условиях хорошей видимости.
Необходимо уточнить, что существуют четкие различия между сухожилиями сгибателей и разгибателей.
Сухожилия сгибателей окружены сухожильными чехлами, внутри которых они должны иметь возможность свободно скользить. При небрежном зашивании этот процесс может быть нарушен, поэтому данный вид поражений лучше лечить специалисту по хирургии кисти. Сухожилия же разгибателей могут быть зашиты достаточно просто. Однако довольно часто случается, что такой разрыв сухожилия при ранении кисти остается нераспознанным, и пациент лишь через несколько дней осознает, что палец больше не выпрямляется. В этом случае может быть довольно сложно найти концы сухожилия, так как они (в основном на проксимальной стороне) могут сильно сократиться. Для обнаружения сократившейся части сухожилия иногда может быть необходимо расширение имеющийся раны. Это вмешательство не всегда просто выполнить, кроме того, необходимы хорошее освещение, обезболивание и помощь ассистента. Можно упростить себе работу: после обнаружения сухожилия протыкают поперек иглой, и они больше не могут уйти назад в рану (рис. 9), которую теперь легко зашить, как показано на рис. 8, тонкой стальной нитью или проленом.
При поражении сухожилий сгибателей необходимо после операции проводить лечение, направленное на функциональное восстановление поврежденного сухожилия. Сгибание осуществляют пассивно при помощи резинки, а разгибание тренируют активно.
При поражениях сухожилий разгибателей накладывают лангету, которая максимально разгружает поврежденное сухожилие. Только через 3-4 нед можно осторожно начинать упражнения.
Если сухожилия разрываются при их сшивании, можно использовать так называемые pull out wires металлические проволочки, которые накладывают через сухожилие, просверливают затем через кость в месте сшивания и на другой стороне выводят на кожу и завязывают на одежной пуговице. По истечении определенного времени эти проволочки можно разрезать и вытащить.
В этой главе рассматриваются некоторые заболевания пальцев рук и ног, диагностику и лечение которых в большинстве случаев может осуществлять семейный врач. Описаны способы оказания помощи при подногтевой гематоме, вывихе ногтя, пальце Mallett и консервативного лечения ганглиев тыльной стороны кисти. При ганглиях сухожилий, «щелкающем пальце» и повреждениях сухожилий может потребоваться помощь специалиста.
Большие возможности малоинвазивной хирургии
Галлямов Эдуард Абдулхаевич д.м.н., профессор, заведующий кафедрой общей хирургии ФГАОУ ВО «Первый МГМУ имени И.М. Сеченова» Минздрава РФ (Сеченовский университет), Москва
Малоинвазивная хирургия за последние годы серьезно потеснила традиционную. Операций без использования скальпеля проводится все больше, и они становятся все сложнее. Об успехах, которых удалось добиться в отечественной эндоурологии, рассказывает практикующий хирург профессор Эдуард Абдулхаевич Галлямов.
— Эдуард Абдулхаевич, какие из хирургических операций в урологии вы назвали бы самыми сложными?
— Наиболее сложными в эндоурологии я назвал бы операции, проводимые при тяжелых и запущенных заболеваниях. Например, удаление аденомы простаты малых размеров, то есть объемом 50–100 см3, — это стандартная, хорошо отработанная операция, а если объем опухоли превышает 200–400 см3, то это уже вмешательство сложного уровня. Если же говорить о самых сложных лапароскопических операциях, то это, безусловно, симультанные и мультиорганные вмешательства.
Симультанные операции — это хирургические вмешательства, одновременно производимые на двух или более органах по поводу разных болезней, этиологически не связанных между собой.
Мультиорганные вмешательства подразумевают, что в рамках одной операции лечится одно заболевание, разрушающее разные органы. Поводом для проведения такой операции могут служить, помимо онкологических, и другие заболевания. Например, наружный генитальный эндометриоз IV степени с тотальным прорастанием эндометриоидных гетеротопий в стенки мочевого пузыря, мочеточника, прямой кишки, заднего свода влагалища. В этой ситуации бригада врачей вынуждена выполнить резекцию прямой кишки, мочевого пузыря, задней стенки влагалища, реимплантацию мочеточника. Это поистине междисциплинарная хирургия, требующая опыта и в гинекологии, и в урологии, и в колопроктологии.
Сочетанные лапароскопические операции на сегодняшний день являются одной из наиболее высокотехнологичных областей хирургии. Здесь применяются практически те же технологии, что и при традиционных открытых операциях: водоструйная и ультразвуковая диссекция, полимерные сетчатые эндопротезы, сшивающие аппараты, хирургические адгезивы. И каждое такое вмешательство проводится с использованием всего лишь нескольких инструментов и эндовидеокамеры. Через 3–5 проколов размером 5–10 мм они вводятся в брюшную полость, также сюда закачивается углекислый газ с целью создания рабочего пространства, после чего приступают к выполнению манипуляций.
— Какие преимущества получают пациенты в результате лапароскопических симультанных и мультиорганных операций?
— Главными преимуществами таких операций перед традиционными я бы назвал их низкую травматичность, что значительно сокращает сроки реабилитации пациентов, и низкий риск послеоперационных осложнений, в том числе гнойных, а также возможность проведения нескольких манипуляций под одним наркозом. Какими бы безопасными не были современные методы общей анестезии, она несет серьезную нагрузку для организма.
— Потрясающие достижения хирургии XXI века! Не могли бы вы рассказать о таких операциях подробнее?
— В случаях, когда вовлеченные тазовые органы образуют единый опухолевый конгломерат и невозможно обеспечить необходимый радикализм резекций по границе здоровых тканей, единственно онкологически обоснованными остаются радикальные вмешательства — экзентерации органов малого таза. На сегодняшний день наша команда, а это группа единомышленников из разных клиник Москвы и других регионов, выполнила уже около ста подобных лапароскопических вмешательств.
Я хотел бы рассказать о двух таких операциях, которые мы провели с моими коллегами. Первая включала удаление опухолевого конгломерата с тазовой лимфаденэктомией и реконструктивный этап.
Пациентка 66 лет поступила в стационар с клиникой мочепузырнотонкокишечного свища. По результатам КТ поставлен диагноз «рак мочевого пузыря T4N1M0, прорастание в матку, сигмовидную кишку, мочепузырнотонкокишечный свищ». Размеры опухолевого конгломерата — 12 × 11 × 15 см, тазовая лимфаденопатия до 2 см, признаков диссеминации не выявлено. Пациентке была выполнена тотальная тазовая супралеваторная экзентерация с выведением сигмостомы и деривацией мочи по Брикер.
Особенностью операции явилась установка восьми троакаров, когда бригада из четырех хирургов работала в восемь рук.
Во втором случае у женщины 41 года мы выполнили переднюю экзентерацию органов малого таза.
Пациентка поступила в стационар с диагнозом «мочепузырно-влагалищный и прямокишечновлагалищный свищи». Ранее у нее был выявлен рак шейки матки сT2bNхM0, по поводу чего была проведена лучевая терапия. Через какое-то время началось подтекание мочи из влагалища. Эндоскопически и рентгенологически диагностирован мочепузырновлагалищный свищ. Попытки консервативного ведения на фоне дренирования мочевого пузыря эффекта не принесли. Позже женщина так-же стала отмечать выделения кала из влагалища. При обращении к хирургу, осмотре и колоноскопии было подтверждено формирование прямокишечновлагалищного свища. Прогрессирование онкопроцесса обследование не подтвердило. Было решено провести переднюю тазовую экзентерацию.
Два монитора были расположены у ног пациентки слева и справа. Оперирующий хирург на разных этапах стоял от пациентки то справа, то слева, работая через параллельно установленные порты. Один ассистент находился с противоположной стороны от хирурга, а другой с камерой — за головой больной.
Вход в брюшную полость был осуществлен оптическим троакаром 10 мм на 3–4 см выше пупка. Рабочие троакары были также введены по параректальным линиям на уровне оптического троакара: два троакара толщиной по 5 мм — по левой передней аксилярной линии и два толщиной 12 и 5 мм — по правой. Далее были выполнены адгезиолизис и обзорная лапароскопия для выявления отдаленных метастазов и канцероматоза.
— Но метастазов вы не нашли и поэтому приступили к первому этапу операции?
— Верно. И этим первым этапом стала мобилизация матки с придатками, отсечение ее шейки от купола влагалища с последующим удалением также и влагалища. После визуализации пузырно-влагалищного и прямокишечно-влагалищных свищей «острым путем» были разобщены задняя стенка влагалища и передняя стенка прямой кишки, а края свища прямой кишки иссечены до появления неизмененных тканей. Целостность прямой кишки восстановлена двухрядным викриловым швом.
Далее была выполнена мобилизация мочевого пузыря, отсечены мочеточники, коагулированы пузырные артерии. Затем мочевой пузырь с куполом влагалища единым блоком были отделены от уретры и преддверия влагалища. Культя влагалища ушита непрерывным интракорпоральным швом.
После этого мы мобилизировали сегмент тонкой кишки на расстоянии 50 см от илеоцекального угла. Был наложен аппаратный илеоилеоанастомоз бок-в-бок. Культя левого мочеточника переведена под брыжейкой сигмо-видной кишки к дистальному концу илеокондуита. Мочеточник спатулирован по противобрыжеечному краю. Также мы выполнили наложение уретерокондуито-анастомоза. Аналогичная манипуляция была проведена и с правым мочеточником.
Очень важным этапом нашей работы стало формирование илео-кондуито-уретероанастомоза. Отводящий конец кондуита был выведен на переднюю брюшную стенку справа от пупка с формированием кондуитостомы. Также была осуществлена мобилизация пряди большого сальника и низведение его в малый таз с целью укрытия передней стенки прямой кишки.
Дренирование малого таза осуществилось ПВХ-дренажом, выведенным через троакарное отверстие в правой подвздошной области. В левой подвздошной области сформирована двуствольная сигмостома. Вся операция длилась 2 часа 40 минут.
Кровопотеря составила всего 500 мл. Ранняя активизация пациентки и отсутствие послеоперационных осложнений позволили перевести ее из реанимации в палату уже через 24 часа. Общая госпитализация в стационаре составила 17 дней. Разгрузочная сигмостома была закрыта через 6 месяцев, стент правого мочеточника удален через 1,5 месяца после операции.
— Какие выводы вы можете сделать на основании подобных операций?
— По нашему мнению, эвисцерация малого таза лапароскопическим доступом не уступает доступу посредством лапаротомии. Однако пока мы не можем говорить об онкологической эффективности. Срок наблюдения пациентов и малая выборка, к сожалению, не позволяют адекватно оценивать результаты. Для сравнения продолжительности жизни необходимо проведение крупных мультицентровых исследований с определением единых критериев включения и наблюдения пациентов. Также нужно разделять исходные ситуации. Одно дело — распространенный первичный или рецидивный онкологический процесс, где мы продлеваем жизнь пациента и ее качество, и другое — последствия лучевой терапии с формированием разнообразных свищей на фоне невозможности излечения онкозаболевания, где операция направлена лишь на улучшение качества жизни.
Сравнивая с результатами работ по открытой традиционной экзентерации таза, можем сделать вывод, что при лапароскопическом доступе достоверно меньше кровопотеря. И пациент проводит меньше времени в реанимации. Также меньше частота ранних послеоперационных осложнений.
Подобные операции должны выполняться компетентными специалистами и в специализированных центрах, что позволит снизить количество осложнений и рецидивов, а также следует аккумулировать опыт мультиорганных вмешательств для последующего внедрения их в повсеместную практику.
— Какие проблемы в российской эндоурологии являются в настоящее время наиболее серьезными?
— Я бы начал с хорошего: доступность малоинвазивных технологий в России быстро растет. Такие операции выполняются уже не только в областных клиниках, но и в районных больницах небольших городов. По сравнению с 1990-ми годами ситуация изменилась до неузнаваемости. Но при этом оснащенность хирургическими инструментами для малоинвазивных операций во многих урологических отделениях остается недостаточной. Не всегда у урологов, осваивающих лапароскопические вмешательства, есть возможность использовать все современные технологии диссекции тканей и гемостаза.
Необходимо развивать культуру эндохирургии, чему посвящены различные часто проводимые урологическим сообществом школы с «живой» хирургией и многочисленные интернет-ресурсы.
Сегодня, в эпоху цифровых технологий и ресурсов, уже сравнительно легко развиваться и самообразовываться в лапароскопической хирургии. Помню свою первую лапароскопическую простатэктомию в 2003 году. Тогда, кроме шестиминутного ролика на VHS-кассете, просмотренного сотни раз, и книг, у нас не было никакой информации. Сегодня же по одному клику в интернете появляются сотни ссылок на полнометражное видео, лекции, мастер-классы.