Симфизит при беременности
В результате чего появляется симфизит
При появлении первых симптомов симфизита необходимо обратиться к врачу, наблюдающему беременность. Это необходимо для того, чтобы исключить опасные для матери и ребёнка заболевания-инфекции мочевыводящих путей или воспаление органов малого таза.
Отягощающие факторы
Кроме выработки гормона, существует несколько факторов, провоцирующих растяжение связок лона:
нарушение кальциево-фосфорного обмена;
нехватка витамина Д;
повышение индекса массы тела
три и более беременности в анамнезе;
травмы костей таза, даже застарелые;
наследственные заболевания опорно-двигательного аппарата;
большой вес плода (предполагаемый вес ребёнка на момент родов 4 кг и более);
недостаточное количество двигательной активности матери.
Как распознать симфизит
Основными клиническими проявлениями симфизита во время беременности являются:
острые стреляющие боли в области малого таза;
ноющие боли в поясничной области, отдающие в брюшную полость и внутреннюю поверхность бедра;
возникновение острой боли при поднятии ноги, переноса веса с ноги на ногу, разведении ног;
возникновение боли при малейшей физической нагрузке, даже при ходьбе;
явно выраженный щелчок при выполнении резких движений в области лобка;
болевые ощущения в области лонного сочленения во время полового акта;
выраженная усталость и утомляемость.
Уровень боли при симфизите во время беременности может варьироваться от слабой, практически незаметной, до очень сильной. Болевые ощущения становятся значительно сильнее в следующие моменты:
при поднятии предметов;
во время физической активности, в которой активно участвуют бедра;
при сохранении статичного положения тела в течении длительного времени без смены позы.
Степени тяжести состояния
В современной медицине выражено три степени заболевания
Как снизить интенсивность боли
Врач, ведущий беременность, после подтверждения диагноза должен дать несколько советов и рекомендаций, которые помогут снизить уровень болевых ощущений.
использование специального бандажа;
приём препаратов, содержащих кальций и витамин Д;
наблюдение за еженедельными прибавками в весе и контроль веса в случае чрезмерного работа, так как лишний вес усиливает боль;
соблюдение режима сна и отдыха, в некоторых случая следует придерживаться полного физического покоя;
прикладывание тёплой грелки в область связок (здесь врач обязательно должен рассказать о важности соблюдения теплового режима);
лёгкий массаж в домашних условиях;
использование специальной ортопедической подушки для тазовой области;
плаванье в бассейне (при отсутствии противопоказаний со стороны врача).
В некоторых случаях допустим приём обезболивающих препаратов. Назначает их врач. Самостоятельный приём лекарственных веществ в беременность без консультации специалиста запрещён.
Лечение симфизита
Не существует специфического лечения симфизита во время беременности. Практически всегда этот недуг самостоятельно проходит спустя 30-45 дней после родов. Для облегчения состояния врач может назначить массаж, комплекс ЛФК, специальные ортопедические подушки, снижение уровня физической активности.
Чего следует избегать при симфизите
При таком состоянии следует избегать:
положения сидя нога на ногу, так как связки принимают диагональное положение и вытягиваются ещё сильнее;
шаговых прогулок, продолжительностью свыше 60 минут (медленным шагом);
хождения вверх по лестницам;
ходьбы широкими шагами.
По статистике, с симфизитом сталкивается 70% беременных женщин. Это состояние требует лёгкой коррекции, но не требует специфического лечения. Спустя 1-2 месяца после родов и восстановления гормонального фона симфизит проходит самостоятельно.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Симфизит у беременных: как диагностировать и лечить
Боли в лонном сочленении во время беременности – причины, лечение и гимнастика
Беременность — это время, когда тело и организм женщины значительно меняются. Некоторые перемены очевидны и понятны (например, увеличение груди и живота), а некоторые не очень. Например, начиная со второй половины беременности у будущей мамы появляются неприятные ощущения в области лобка, со временем они могут усилиться настолько, что женщине становится трудно ходить или сидеть. Откуда взялись эти боли и что с ними делать?
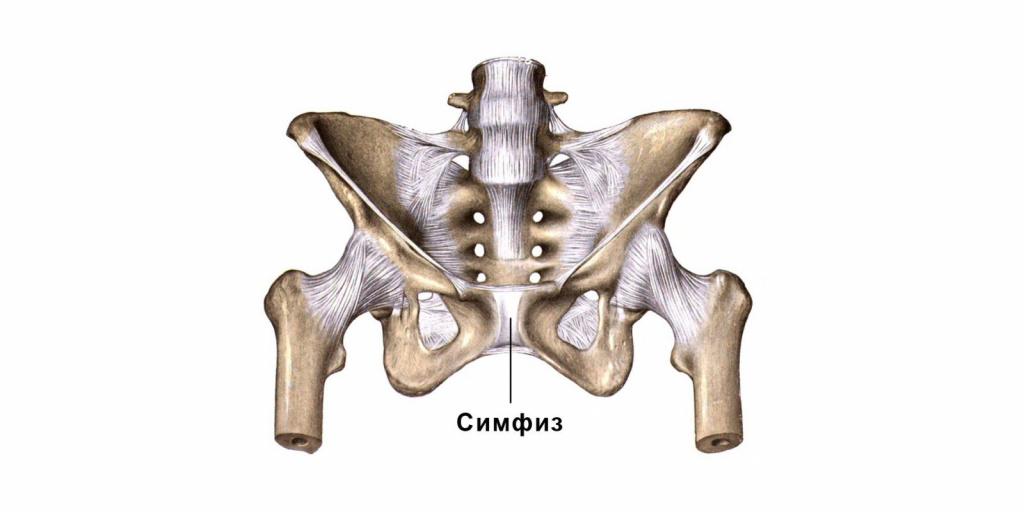
Таз женщины представляет собой кольцо и состоит из нескольких костей, которые сзади прикрепляются к крестцовому отделу позвоночника, а спереди соединяются между собой с помощью волокнисто-хрящевого диска и связок. Это соединение называется лобковым соединением (лонным сочленением), или симфизом, или лобком.
Обычно симфиз находится в неподвижном состоянии, но во время беременности может расходиться, ведь таз беременной становится шире. Происходит расширение симфиза из-за того, что яичники и плацента синтезируют особое вещество — релаксин, который способен расслаблять связки. Под его воздействием связки набухают, делаются рыхлыми, в результате чего суставы становятся более подвижными и расстояние между ними увеличивается.
Особенно это выражено в лонном сочленении, именно оно расходится больше всего. Это естественное, физиологическое состояние, которое облегчает процесс родов, ведь через широкий таз ребенку будет проще пройти. После родов, когда уровень гормонов и релаксина приходит в добеременное состояние, все эти изменения исчезают — связки и суставы опять становятся плотными.
Как понять, что у вас симфизит?
Чаще всего симфизит проявляется в 3-м триместре беременности, когда действие гормона релаксина достигает максимума, а ребенок весит более 2 кг, что значительно увеличивает нагрузку на связочный аппарат таза.
Симптомы симфизита:
Ставят диагноз «симфизит» обычно на основании описанных жалоб. Кроме того, доктор обязательно должен назначить УЗИ для того, чтобы определить ширину расхождения лонного сочленения.
В зависимости от степени размягчения лобкового симфиза и величины расхождения лобковых костей выделяют три степени тяжести симфизита:
Если признаки симфизита выражены сильно, то, скорее всего, потребуется кесарево сечение — при родах естественным путем существует большой риск разрывов симфиза. Естественные роды возможны в случае, если лонное сочленение расширилось не более 10 мм, ребенок некрупный, а таз нормальных размеров.
Симфизит: причины и лечение
Почему возникает симфизит, до сих пор точно не установлено. Существуют две основные теории, объясняющие чрезмерное расхождение лобковых костей:
Кроме того, способствуют развитию симфизита следующие факторы:
Если симфизит уже имеется, то полностью избавиться от него вряд ли удастся, но можно уменьшить его проявления и ощущение дискомфорта.
Что делать при симфизите у беременных?
Что запрещено при симфизите во время беременности
Профилактика болей в лонном сочленении
Как и любую патологию, симфизит проще предупредить, чем лечить. Сделать это несложно, главное — соблюдать простые правила:
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Дисфункция лобкового симфиза
Дисфункция лобкового симфиза (ДЛС) описывается в литературе как совокупность признаков и симптомов дискомфорта, а также боли в паховой области, включая тазовую боль, отдающую в верхнюю часть бедра и промежность. Причина данного состояния – физиологические ослабление тазовых связок и повышенная подвижность лобкового симфиза во время беременности. Степень выраженности симптомов варьируется от легкого дискомфорта до сильнейшей изнуряющей боли.
В литературе также обсуждается использование множества других терминов, таких как лонно-крестцово-подвздошная артропатия, функциональная недостаточность таза, синдром лобковой боли, синдром крестцово-подвздошного сустава, опоясывающая тазовая боль, синдром релаксации таза, и дисфункция лонного сочленения.
Друзья, совсем скоро состоится семинар Марины Осокиной «Женское здоровье: возможности восстановительного фитнеса и физической терапии». Узнать подробнее…
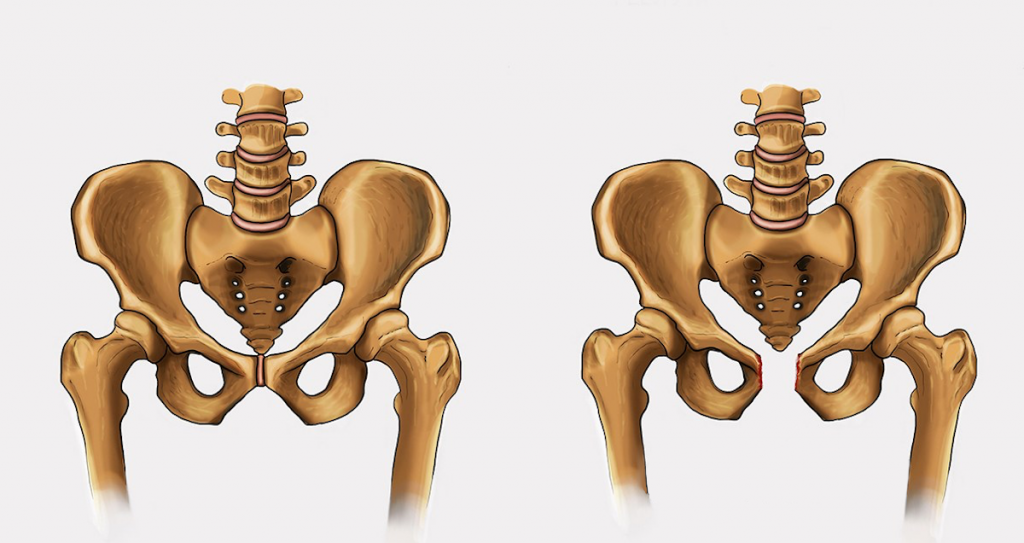
Дисфункция лонного сочленения возникает, если сустав становится слишком расслабленным, из-за чего возникает нестабильность в тазовом поясе. В тяжелых случаях ДЛС лобковый симфиз может частично или полностью разорваться. Если разрыв увеличивается более чем на 10 мм, это называется диастазом лобкового симфиза.
Дисфункция лонного сочленения – распространенное и изнуряющее заболевание, поражающее женщин чаще всего во время или после беременности. Оно сопровождается сильной болью и может оказать существенное влияние на качество жизни и даже привести к таким осложнениям как депрессия.
Клинически значимая анатомия
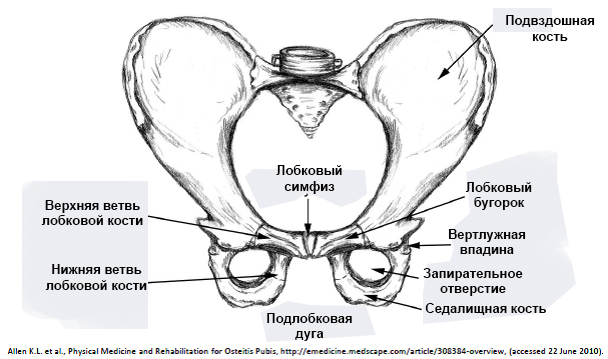
Лобковый симфиз расположен на передней стороне таза и является передней границей промежности. Лобковые кости формируют хрящевое соединение в срединной плоскости, именуемое лобковым симфизом. Этот сустав удерживает лобковые кости вместе и обеспечивает устойчивость во время движения.
Совместно с крестцово-подвздошными суставами лонное сочленение формирует стабильное тазовое кольцо. Подвижность в этом кольце очень мала.
Подробнее про анатомию тазового дна можно почитать тут.
Лобковый симфиз – это хрящевое соединение лобковых костей, между которыми расположен волокнисто-хрящевой межлобковый диск. Лобковые кости соединяются между собой с помощью четырех связок. Верхняя лобковая связка начинается на верхнем крае лобка и доходит до лобковых бугорков. Дугообразные связки лобка формируют нижнюю границу лобкового симфиза и вплетаются в волокнисто-хрящевой межлобковый диск. Стабильность сустава в основном обеспечивают наиболее крепкие дугообразные связки. Вместе четыре указанных связки стабилизируют сустав и удерживают суставные поверхности от сдвига и растяжения.
Диск соединяет суставные поверхности двух лобковых костей. Каждая из этих поверхностей покрыта тонкий слоем гиалинового хряща. Соединение не является ровным, в нем присутствуют сосочкообразные выросты, углубления и выступы.
У детей диск очень маленький, гиалиновый слой очень толстый, но со временем истончается. У мужчин диск выше, меньше и уже, чем у женщин. В своей толще диск имеет щелевидную полость, которая в норме у женщин имеет в ширину 4-5 мм. В последнем триместре беременности она увеличивается еще на 2-3 мм, что необходимо для прохождения ребенка по родовым путям. При дисфункции лонного сочленения суставы становятся более расслабленными, что влечет за собой нестабильность в тазовом поясе. При ширине полости, равной или превышающей 10 мм, возникает диастаз лобкового симфиза.
Эпидемиология/Этиология
Существуют несколько теорий о происхождении дисфункции лонного сочленения:
Aslan и соавт. говорят, что этиология заболевания не известна. При беременности изменяется нагрузка на таз, ослабевают связки и мышцы. Это приводит к позвоночно-тазовой нестабильности, которая проявляется в виде ДЛС.
На ранних сроках беременности желтое тело продуцирует большое количество гормона релаксина и прогестерона. С 12-й недели данную функцию берут на себя плацента и децидуальная оболочка матки. Релаксин расщепляет коллаген в крестцово-подвздошных суставах, вызывая размягчение тканей. Похожим эффектом обладает прогестерон. Однако нет никакой корреляции между уровнем релаксина и степенью дисфункции лонного сочленения. Норвежское исследование показало, что генетическая предрасположенность к ДЛС возможно вызвана нарушениями секреции релаксина. Может показаться, что расслабление связочного аппарата прямо указывает на наличие гормональной подоплеки заболевания. Однако достаточного количества данных, подтверждающих эту теорию, нет.
К другим факторам, приводящим к ДЛС, относятся физически изматывающая работа во время беременности, а также патологическая усталость, плохая осанка и недостаток физической нагрузки. Также определенную роль могут сыграть лишний вес, многоплодная беременность, беременность в старшем возрасте, тяжелые роды в анамнезе, а также плечевая дистоция.
Эффективное приспособление суставов к определенной нагрузке требует адекватной компрессии суставов и скоординированных усилий мышц и связок. Это – залог эффективных реакций суставов на изменяющиеся условия. Во время беременности связки и мышцы становятся более слабыми и не могут выполнять свои функции, как они делали это раньше. В результате изменяется наклон таза, что приводит к позвоночно-тазовой нестабильности, чаще всего проявляющейся в дисфункции лобкового симфиза.
Если коротко, то причины этой нестабильности – гормональные (влияние гормона релаксина), метаболические (обмен кальция), биомеханические (нагрузки при беременности и физические упражнения), слабо развитые мышцы, состав тела (вес), анатомические и генетические вариации.
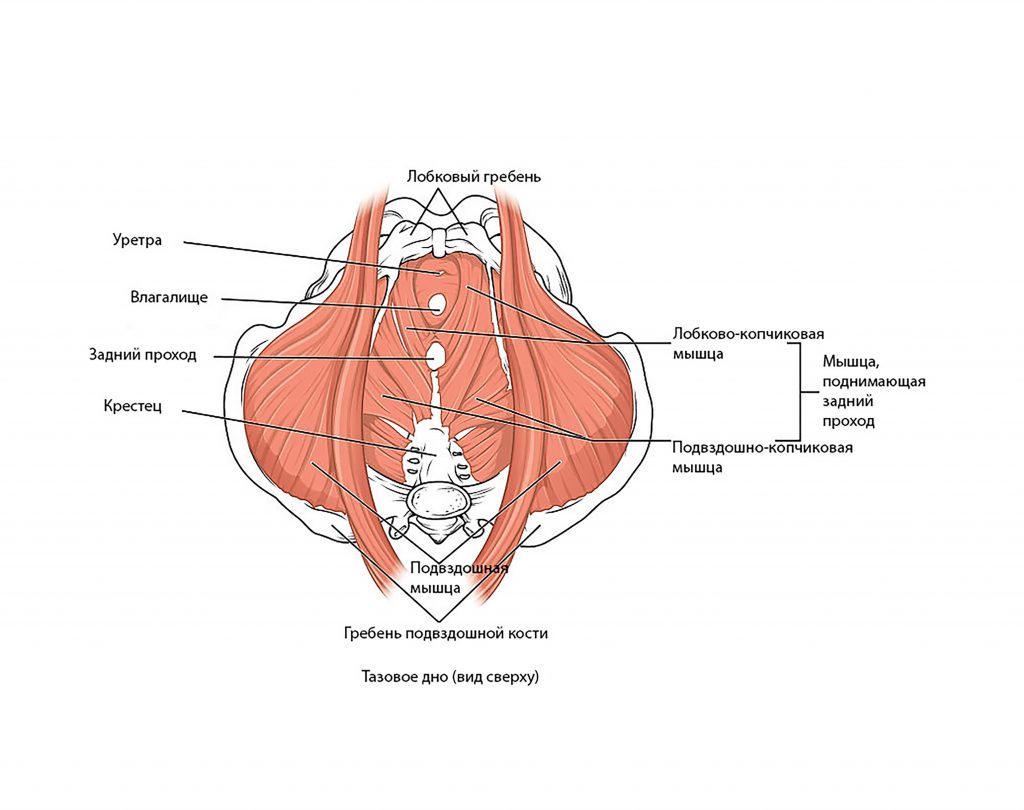
Функция мышц тазового дна – поддержка органов, лежащих на нем. Сфинктеры (анальный и мочеиспускательный) позволяют сознательно контролировать кишечник и мочевой пузырь. Благодаря этому мы можем сознательно контролировать выделение кала или фатуса, а также мочи.
При сокращении мышцы тазового дна способны приподнимать внутренние органы и сжимать отверстия сфинктеров влагалища, ануса и уретры. При расслаблении мышц тазового дна возможно подтекание мочи и бесконтрольное выделение кала. Беременность изменяет работу указанных мышц, а также их функцию.
Клиническая картина
Дисфункция лонного сочленения – состояние, при котором возникает избыточная подвижность в лобковом симфизе и боль.
Согласно информации Owens K. и коллег, ДЛС возникает:
Дифференциальный диагноз
Leadbetter и коллеги предложили скоринговую систему для диагностики ДЛС и обнаружили 5 симптомов, которые могут быть значимы для определения дисфункции лонного сочленения:
Потенциальные симптомы дифференциальных диагнозов должны быть исключены из анамнеза. Необходимо провести физикальное обследование и определенные исследования, чтобы исключить другие заболевания.
При проведении дифференциальной диагностики следует исключить следующие заболевания: компрессия нервов (поражение межпозвонкового диска), симптоматические боли в пояснице (люмбаго и ишиас), лобковый остеолиз, остеит лобка, инфекция костей (остеомиелит, туберкулез, сифилис), инфекция мочеполовой системы, боли в круглых связках, тромбоз бедренной вены и акушерские осложнения.
Диагностика
Как и при любых дисфункциях, важно провести раннюю диагностику, чтобы она не превратилась в долгосрочную проблему. Обычно диагноз ставят на основании симптомов, но на самом деле визуализация — единственный способ достоверно диагностировать дисфункцию лонного сочленения. Для подтверждения расхождения лобкового симфиза используются МРТ, рентгенограмма, КТ или УЗИ. Хотя радиография не рассматривается в качестве метода выбора из-за опасности воздействия на плод ионизирующего излучения. Наиболее подходящим методом с превосходным пространственным разрешением является МРТ, которая также позволяет избежать ионизирующее излучение.
Чтобы не пропустить ничего интересного, подписывайтесь на наш Telegram-канал.
Другие методы, которые могут помочь в диагностике и наблюдении — трансвагинальная или трансперинальная ультразвуковая диагностика с использованием датчиков высокого разрешения. С помощью такого метода как УЗИ возможно измерить межлобковую полость. Это также может быть следствием диастаза лобкового симфиза после родов.
Межлобковое расстояние в основном измеряют электронными калиперами. Также важно знать, что УЗИ позволяет измерить межлобковое пространство без ионизирующей радиации.
Оценка исходов
Дисфункция лонного сочленения описывается как набор признаков и симптомов дискомфорта и боли в области таза. До сих пор нет единого, 100-процентного понимания, что именно вызывает данной состояние. Поэтому не так просто изобрести какие-то еще критерии кроме боли и нестабильности тазового пояса, которые могли бы показать разницу в состоянии пациента в начале и конце терапии.
Впрочем, существуют исследования по разработке специальной шкалы для ДЛС. Необходимо провести больше исследований, связанных с оценкой исходов.
Осмотр
Важно провести физикальное обследование, чтобы дифференцировать другие возможные причины симптомов, к примеру – проблемы с поясничным отделом позвоночника или грыжу межпозвонкового диска. Вот некоторые из методов обследования:
Провокационные тесты (когда они оказываются положительными, это помогает установить ДЛС).
Исследователь фиксирует одну из передних верхних подвздошных остей. Пациентка, находящаяся в положении лежа на спине, сгибает бедро и кладет стопу на противоположный коленный сустав, при этом нога пассивно свисает кнаружи. Тест считается положительным, если есть боль в крестцово-подвздошном сочленении
Объем движений может быть снижен из-за боли. Особенно во время латеральной ротации и абдукции.
Утиная походка может появиться из-за слабости средней ягодичной мышцы, которая в норме выполняет функцию абдуктора.
Также заподозрить ДЛС можно, если у пациентки возникает непрерывная боль во время следующих активностей:
Существует ряд тестов при боли в области симфиза во время беременности, которые обладают высокой чувствительностью, специфичностью и надежностью (с коэффициентом каппы Коэна > 0.40).
Медикаментозное лечение
Во время беременности:
Тщательно контролируйте эффективность принимаемых мер и их побочные эффекты.
Физическая терапия
В рамках терапии ДЛС возможно использоваться следующие устройства:
Планирование родов
Профилактика
Упражнения для бедер
Аэробные упражнения
Укрепляющие упражнения
Про боль в пояснице и несостоятельность мышц тазового дна читайте здесь.
Упражнения на стабилизацию
Другие методы лечения
Эффективность перечисленных методов пока не доказана. Определенную пользу может принести обращение к хиропрактику, а также беседа с практикующим специалистом в области реабилитации.
Клиническое заключение
Дисфункция лонного сочленения описывается в литературе как совокупность признаков и симптомов дискомфорта, а также боли в паховой области, включая тазовую боль, отдающую в верхнюю часть бедра и промежность. Данную патологию можно обнаружить с помощью провокативных тестов и пальпации. Свидетельствовать о заболевании будет утиная походка пациентки и продолжительная боль во время различных активностей. Установить точный диагноз возможно с помощью МРТ. Существует много подходов в терапии ДЛС. В первую очередь важна профилактика: следует объяснять, как не допустить дисфункцию лонного сочленения еще на этапе планирования беременности. Также важно максимально полно рассказывать о самом заболевании и его особенностях, чтобы пациентки знали, что можно делать при этом состоянии, а что нет. Еще один важный аспект лечения – физические упражнения, которые представляют собой комбинацию силовых, аэробных упражнений, упражнений на укрепления мышц тазового дна и на стабилизацию. Другими методами лечения являются иглоукалывание, чрескожная электронейростимуляция, прикладывание холода, использование тепла и массаж. Их эффективность, правда, пока что еще не доказана. Во время и после беременности может применяться симптоматическое лечение для снижения боли, но только под контролем лечащего врача.
Диастаз прямых мышц живота и диастаз лона. Решаемые проблемы беременности. Интервью с д.м.н., профессором М.А. Чечневой
Диастаз (от греч. diastasis — разделение) прямых мышц живота и лонных костей — это частая проблема, возникающая у женщин в период беременности и родов. Во многом именно эти два заболевания ответственны за негативное отношение к беременности в западной культуре. К примеру, диастаз прямых мышц является распространённой причиной неэстетических изменений линии живота после родов. Можно ли предупредить эти проблемы и как это сделать, читателям DNA health расскажет руководитель отделения ультразвуковой диагностики Московского областного НИИ акушерства и гинекологии, профессор кафедры лучевой диагностики МОНИКИ им. М. Ф. Владимирского доктор медицинских наук Марина Александровна Чечнева.
— Беременность — удивительное и прекрасное время, но это ещё и период дополнительных нагрузок, который становится, несомненно, испытанием на прочность для женского организма.
Ранее существовавшая бытовая точка зрения, что беременность омолаживает и придаёт сил, ничем не подтверждается. Во время вынашивания ребёнка на организм матери ложатся значительные дополнительные нагрузки, которые часто ведут к проявлению проблем, невидимых до беременности.
Диастаз прямых мышц живота — это расхождение внутренних краёв мышц по белой линии живота (соединительнотканная структура) на расстояние более 27 мм. Диастаз лонных костей — одно из проявлений ассоциированной с беременностью тазовой опоясывающей боли. Эта патология поражает всё тазовое кольцо, крестцово- подвздошные сочленения и симфиз. И они, безусловно, имеют общие причины для появления.
Формированию подобных проблем способствует уменьшение прочности коллагена соединительной ткани. Одна из причин — врождённая предрасположенность, так называемая дисплазия соединительной ткани, когда ткани очень эластичные, растяжимые. Во время беременности в организме женщины увеличивается продукция гормона релаксина, который снижает синтез коллагена и усиливает его распад. Это предусмотрено природой для создания максимальной эластичности родовых путей. Однако попутно под действие релаксина попадают и другие структуры, например передняя брюшная стенка и лонное сочленение.
— Как влияет диастаз мышц и диастаз лонного сочленения на беременность и роды?
— Расхождение прямых мышц живота наблюдается примерно у 40 % беременных. Во время беременности оно не даёт серьёзных осложнений, угрожающих жизни матери или состоянию плода. Однако неполноценность работы прямых мышц живота заставляет перераспределять нагрузку на мышцы спины, что может привести к пояснично-тазовым болям и, соответственно, дискомфорту в спине. Во время родов мышцы живота участвуют в потугах, и нарушение их анатомии и функции может повлиять на родовой акт.
С диастазом лонного сочленения дела обстоят сложнее. Как уже говорилось, это только одно из проявлений нарушения структуры и функции лонного сочленения (симфизиопатия) во время беременности. Оно встречается примерно у 50 % беременных в разной степени выраженности: в 25 % случаев приводит к ограничению подвижности беременной, в 8 % — к тяжёлым нарушениям вплоть до инвалидизации.
При симфизиопатии страдают связки лонного сочленения и хрящи, соединяющие лонные кости. Всё это приводит к выраженной боли в лонном сочленении, тазовых костях, пояснице, а также к нарушению походки и невозможности без посторонней помощи встать или лечь. У женщин с синдромом тазовой опоясывающей боли отмечаются значительные уровни дискомфорта, снижения трудоспособности и депрессии с сопутствующими социальными и экономическими проблемами. Они включают нарушение сексуальной активности при беременности, синдром хронической боли, риск венозной тромбоэмболии из-за длительной неподвижности и даже обращение за ранней индукцией родов или операцией кесарева сечения, чтобы прекратить боли.
Во время родов у такой пациентки может произойти разрыв лонного сочленения, может потребоваться операция по его восстановлению.

— Нет рецепта, который будет стопроцентным. В медицинской литературе существует прекрасный термин «модификация образа жизни». Какие бы заболевания мы ни исследовали, будь то симфизиопатия, сахарный диабет или преэклампсия, группу риска патологии всегда составляют женщины с избыточным весом. К беременности нужно готовиться, нужно быть в хорошей физической форме. Во время беременности нужно следить за прибавкой веса. Рекомендация «кушать за двоих» не просто ошибочна, а крайне вредна. Беременные должны сохранять разумную физическую активность. Слабые и дряблые мышцы живота в сочетании с крупными размерами плода, несомненно, увеличивают риск диастаза.
Факторами риска симфизиопатии в многочисленных исследованиях называют тяжёлый физический труд и предшествующие травмы костей таза. Такие факторы, как время, прошедшее от предыдущих беременностей, курение, использование гормональной контрацепции, перидуральная анестезия, этническая принадлежность матери, число предыдущих беременностей, плотность костной ткани, вес и гестационный возраст плода (переношенный плод), не связаны с повышенным риском развития симфизиопатии.
— Как диагностировать диастаз прямых мышц и диастаз лонного сочленения?
— В большинстве случаев диагноз диастаза прямых мышц живота можно поставить клиническим путём. Бывает, достаточно осмотра, пальпации и простых измерений.
В положении стоя можно увидеть расхождение мышц, когда у женщины не выражена подкожно-жировая клетчатка. При этом диастаз определяется в виде вертикального дефекта между прямыми мышцами.
При напряжении брюшного пресса в зоне диастаза наблюдается продольное выпячивание. Особенно хорошо такое выпячивание заметно, если пациентку в положении лежа попросить поднять голову и ноги. При необходимости можно измерить ширину дефекта просто с помощью линейки.
Самым точным методом диагностики может быть ультразвуковое исследование. При УЗИ хорошо видны внутренние края прямых мышц и может быть измерено расстояние между ними на разных уровнях.
Компьютерная томография применяется в диагностике диастаза крайне редко, в основном в научных исследованиях.
Для диагностики симфизиопатии и диастаза лонного сочленения не существует какого-то одного теста как «золотого стандарта».
Первое место, конечно, занимает опрос и осмотр пациентки. Обращаем внимание на походку беременной, на то, как она садится, ложится и как встает. Для симфизиопатии характерна «утиная походка», когда беременная переваливается с ноги на ногу. При пальпации в области лона отмечается болезненность и отёк. Используются так называемые болевые провокационные тесты, например мат-тест (подтягивание ногой к себе мнимого коврика, мата).
Для оценки качества жизни, уровня боли и нетрудоспособности используются анкеты-опросники: «Качество жизни, обусловленное здоровьем» (HRQL), «Индекс нетрудоспособности Освестри» (ODI), «Индекс оценки нетрудоспособности» (DRI), «Эдинбургская шкала послеродовой депрессии» (EPDS), «Индекс мобильности при беременности» (PMI) и «Оценка тазового кольца» (PGQ).
Из инструментальных методов наиболее широко используются УЗИ, реже компьютерная или магнитно-резонансная томография. УЗИ позволяет оценить состояние связок лонного сочленения и межлонного диска, степень выраженности изменений и риск естественных родов.
— Какое лечение необходимо при диастазе прямых мышц или лонного сочленения?
— Первична профилактика: при планировании и во время беременности необходимо укреплять все группы мышц тазового пояса, а также тазовой диафрагмы.
Чаще диастаз прямых мышц исчезает самостоятельно в течение первых месяцев после родов. Специальные физические упражнения для коррекции работы мышц, для придания им тонуса и восстановления их основных функций должны выполняться под руководством грамотного инструктора. Есть виды физических упражнений, которые могут, наоборот, ухудшить ситуацию при диастазе прямых мышц живота. В некоторых случаях, когда нет эффекта от лечебной физкультуры, приходится прибегать к хирургической коррекции дефекта. В настоящее время практикуется и эндоскопическая, и открытая хирургия. Выбор метода зависит от величины и локализации дефекта.
При симфизиопатии лечебная гимнастика снижает поясничную и тазовую боль. Положительный эффект при симфизиопатии имеет акупунктура и ношение тазового бандажа.
Начальное лечение при расхождении лонного сочленения должно быть консервативным даже при наличии тяжёлых симптомов. Лечение включает постельный режим и использование тазового бандажа или стягивающего таз корсета. Раннее назначение физиотерапии с дозированной лечебной гимнастикой позволит избежать осложнений, связанных с длительной иммобилизацией. Ходьбу следует осуществлять с помощью вспомогательных устройств типа ходунков.
В большинстве случаев (до 93 %) симптомы дисфункции тазового кольца, в том числе лонного сочленения, прогрессивно стихают и полностью исчезают через шесть месяцев после родов. В остальных случаях он сохраняется, приобретая хронический характер. Однако если диастаз превышает 40 мм, то может потребоваться хирургическое лечение. Большинство исследований рекомендует хирургическое вмешательство только после отказа от консервативного лечения, неадекватного увеличения диастаза или его рецидива. Описано несколько операций, включая наружную фиксацию и открытую репозицию лонных костей с внутренней фиксацией.
Лучший совет по профилактике, диагностике и лечению: задайте грамотному доктору все вопросы, которые вас беспокоят. Только совместные усилия доктора и пациентки могут преодолеть все проблемы и найти оптимальные пути решения.