Что означает если пульсирует живот
Пульсация в животе: срочно на обследование!
Пульсация в животе — достаточно неприятное явление, с которым сталкиваются люди всех возрастов. Чаще всего это не является симптомом серьезного заболевания Одна если организм подает часто такие внезапные сигналы, наряду с другими симптомами (изжога, тошнота, боли) — это свидетельствует о развитии патологических процессов. Аневризма аорты довольно распространенное заболевание, которое встречается примерно у 1 из 20 людей старше 65 лет. Однако это заболевание может появиться в любом возрасте. Пожилые мужчины более предрасположены к развитию аневризмы, чем женщины. Разрыв аневризмы часто заканчивается смертельным исходом.
Диагноз «аневризма аорты»
Аорта является самой большой артерией в организме человека. Кровь в аорту поступает из сердца, затем, через многочисленные артериальные ветви, ко всем органам человека. Аорта отходит от сердца вверх, образует дугу, затем опускается вниз, проходя в грудной полости (грудная аорта) и в животе (брюшная аорта).
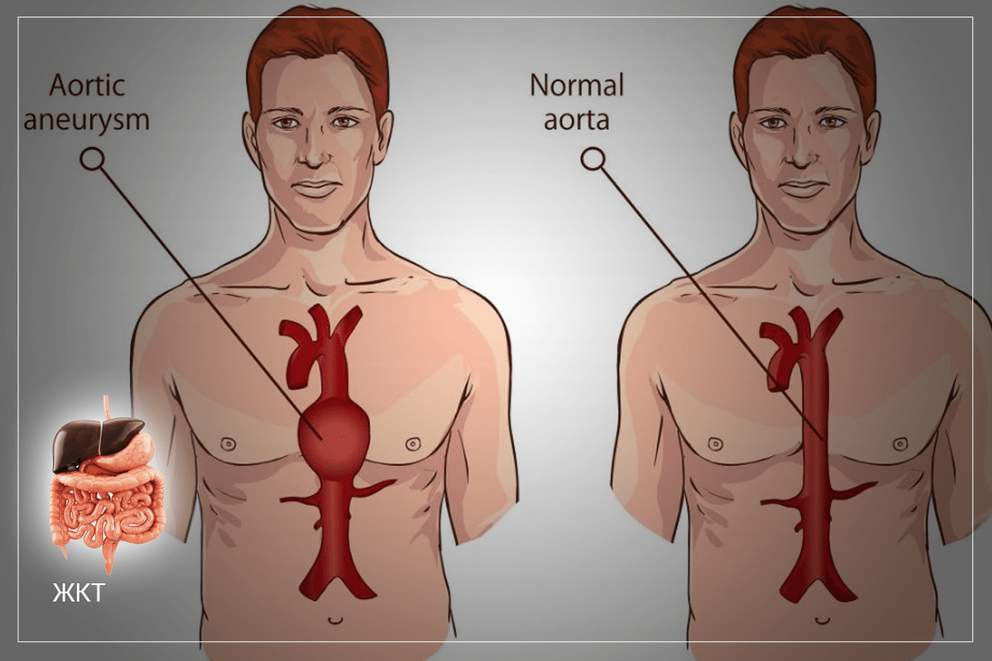
Когда происходит расширение участка аорты или выпячивание ее стенки, такая патология носит название — аневризма аорты. В медицинской практике аневризма грудной аорты встречается реже, чем аневризма брюшной аорты. Это достаточно серьезное заболевание стенок сосудов, и все они ведут к главному органу в организме — к сердцу.
Когда возникает аневризма, стенка аорты становится гораздо слабее, чем когда она наблюдается у здорового сосуда, поэтому она может не выдерживать давления крови изнутри. Это может привести к разрыву аневризмы. Риск этого осложнения зависит от размера аневризмы.
Диаметр нормальной аорты в брюшном отделе приблизительно равен 2 см. При небольшом размере аневризмы (до 5 см) операция может не потребоваться, однако необходимо контролировать ее размер и каждые 6 месяцев проходить обследование. Если диаметр аневризмы больше 5 см, то у 25 пациентов из 100 наступает разрыв в течение 8-9 лет. Аневризма диаметром 7 см представляет серьезный риск.
Определить наличие аневризмы можно на УЗИ, обратившись к врачу с жалобами на пульсирование. Заболевание не проходит самостоятельно, оно требует обязательного медицинского вмешательства. При разрыве аорты показано срочное хирургическое вмешательство.
Симптомы аневризмы брюшной полости
Большая часть аневризм, около 70%, проходит асимптомно. У большинства пациентов аневризма аорты может развиваться несколько лет, прежде чем появятся какие-либо симптомы заболевания. Их проявления аневризмы зависят от того, какой отдел аорты поражен: грудной или брюшной.
Больной чувствует пульсацию слева от пупка в такт с биением своего сердца и пульсом. Пульсирующие боли в животе усиливаются и учащаются при подъеме артериального давления. В этот момент происходит напряжение на стенки аорты, сама аневризма увеличивается в размерах и начинает сильнее давить и вызывать болевые ощущения.
При аневризме брюшной аорты наблюдается постоянно ноющая или тупая боль около пупка и с левой стороны срединной линии живота, иногда боль отдает в паховую область, присутствует боль в пояснице, может появиться отрыжка, вздутие желудка, распирание кишечника, тяжесть в животе, неустойчивый стул или запоры, нарушение мочеиспускания, потеря веса. Боли, как правило, появляются после приема пищи. При пальпации живот твердый, жесткий, напряженный.
Аневризма может сопровождаться бледностью кожных покровов ног, нарушением чувствительности, ощущениями покалывания, реже — расстройствами движений в нижних конечностях. Синдром хронической ишемии нижних конечностей проявляется в появлении боли в мышцах нижних конечностей при ходьбе, иногда в покое, похолодания кожи нижних конечностей.
Разрыв аневризмы приводит к сильному внутреннему кровотечению и имеет ряд особенностей, общих для любого другого кровотечения: сопровождается появлением резкой слабости, возникает головокружение, зачастую пациенты падают в обморок, обычно разрыву предшествует резкая боль в поясничной области и брюшной полости, которая может отдавать в паховую область и промежность. Если вовремя не выполнить экстренную операцию, разрыв закончится летальным исходом: он может привести к таким осложнениям, как прорыв аорты в соседние органы, что приведет к шоку и сердечно-сосудистому коллапсу, или же к острой сердечной недостаточности.
Брюшная аорта доставляет кровь к нижней части тела. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы. Затем с током крови они продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа, а иногда и всей нижней конечности.
Причины развития брюшной аневризмы
Забота о сердечно-сосудистой системе — первый шаг профилактики развития аневризмы. Основной причиной образования аневризм является гипертоническая болезнь: высокое артериальное давление выше 140/80.
При атеросклеротическом процессе происходит отложение холестерина, кальция и фиброзной ткани в стенке артерии (атеросклеротическая бляшка), что приводит к ее ослаблению и выпячиванию.
Существует несколько факторов риска развития атеросклероза: наследственность, избыточный вес, курение, возраст после 55 лет, отсутствие физических нагрузок (ходьба для пожилых людей и плавание, аэробика, бег — для более молодой группы людей).
Возможными причинами аневризмы аорты также могут стать травмы ее стенки, например, полученные в автомобильных происшествиях, или серьезные инфекционные заболевания (туберкулез, сальмонеллёз), а также редкие врожденные заболевания (при синдроме Марфана часто встречаются аневризмы грудной аорты).
Отдельно стоит обратить внимание на васкулит — воспаление аорты. Это иммунопатологическое воспаление сосудов, приводящее к изменению их структуры. Причины возникновения заболевания остаются неизвестными, однако с точки зрения медицины к нему приводит комбинация генетической предрасположенности с факторами внешней среды, а также инфекции с участием золотистого стафилококка или вируса гепатита.
Аневризма, развившаяся вследствие постепенного ослабления всех слоев стенки аорты, называется «истинной». Аневризма, полученная в результате травмы, — «ложная».
Диагностика аневризмы аорты
Аневризма аорты относится к сосудистой хирургии. Первый этап диагностики включает в себя пальпацию (ощупывание поверхности изучаемого органа), перкуссию (простукивание определённых участков тела и анализ звуков, возникающих при этом), аускультацию (выслушивании звуков с помощью фонендоскопа) и опрос пациента, — уже на этом этапе можно выявить аневризму. У худых пациентов даже небольшую аневризму можно пропальпировать, у тучных пациентов это сделать сложнее, потому что большой слой жировой клетчатки передней брюшной стенки может скрыть небольшую трех сантиметровую аневризму.
Затем назначается инструментальный метод диагностики. Наиболее часто аневризмы брюшной аорты выявляют при ультразвуковом исследовании органов брюшной полости.
Ультразвук позволяет определить первую и наиболее важную характеристику — это диаметр аневризмы. Также с помощью этого метода врач видит распространение аневризмы: ее верхний полюс, так как важно знать, насколько аневризма распространяется по аорте вверх, насколько она распространяется на подвздошной артерии вниз, и какие отделы сосудистой системы затронуты, потому что от этого будет зависеть дальнейшая операционная тактика.
Если врачу необходимо уточнить детали диагноза, тогда используются другие современные методы диагностики: КТ-ангиография (позволяет получить подробное изображение кровеносных сосудов и оценить характер кровотока), МР-ангиография (метод получения изображения кровеносных сосудов при помощи магнитно-резонансного томографа), рентгеноконтрастная аорто- и ангиография (метод контрастного исследования кровеносных сосудов), ультразвуковое дуплексное или триплексное ангиосканирование брюшной аорты. Эти методы дают точные анатомические позиции аневризмы, характеристики патологического процесса, на какие отделы аневризма распространяется, какие артерии в ней задействованы и какое расстояние расстояние между ними возможно. От этих тонкостей зависит четкость тактики лечения, какое необходимо будет техническое обеспечение, какой объем операций предстоит.
Лечение брюшной аневризмы
Выбор лечения аневризмы зависит от наличия симптомов и размера аневризмы. Если же специалистами установлен диагноз — аневризма аорты, диаметр которой менее 5 см, основная методика лечения – консервативная терапия. Такому пациенту рекомендовано наблюдение у сосудистого хирурга, так как в данном случае риск операции превышает риск разрыва аневризма аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При больших размерах аневризмы рекомендуется оперативное вмешательство, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы. Особенно опасно, если размер аневризмы увеличивается более чем на 1 см в год.
Все мешковидные аневризмы, даже небольших размеров, подлежат хирургическому лечению. Операции также подлежат все больные с аневризмами, протекающими с болевым синдромом, или с симптомами компрессии соседних органов и нарушениями движения крови по сосудам. Особенному вниманию и обязательному оперативному лечению подлежат больные с аневризмами врожденной и инфекционной этиологии, а также с послеоперационными аневризмами.
Существует два основных метода хирургического лечения: классический, или открытый метод, и эндоваскулярный, который проводится на кровеносных сосудах без разрезов — через пункцию небольшие проколы на коже под контролем методов лучевой визуализации с использованием специальных инструментов. Выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
У 70% больных операции проводятся открытым методом. Этому методу уже более 50 лет. Операция заключается в замещении пораженного участка аорты искусственным сосудистым протезом. Раньше убирали всю аневризму: делали полное удаление всех стенок аневризмы и заменяли на искусственный протез. Сейчас доказано, что необходимости в этом нет, поэтому делается внутримешковое протезирование, когда вскрывается полость аневризмы и протез вшивается как бы внутри просвета этой аневризмы, в здоровый участок аорты выше аневризмы и в здоровый участок аорты, или в подвздошной артерии, ниже аневризмы, а сами стенки аневризматического мешка не иссякаются, потому что к ним близко расположены нижняя полая вена и другие органы.
Риск хирургического вмешательства связан с возможными осложнениями, которые включают инфаркт, инсульт, почечную недостаточность, инфекцию протеза, потерю конечности, острую ишемию кишечника, сексуальную дисфункцию у мужчин, а также вероятность высокой кровопотери. Такая операция выполняется под общим наркозом и длится около 3-5 часов. Средний показатель смертности при открытых вмешательствах составляет 3-10%. Однако, этот процент возрастает, если в аневризму вовлечены почечные и/или подвздошные артерии, или если у пациента имеются иные патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Поэтому необходимо проанализировать до начала операции, в какой группе риска данный человек, какая в этой группе риска послеоперационная летальность.
У 50% больных оперативное вмешательство проводится эндоваскулярно. Эндопротезирование аорты является современным методом лечения. Такая операция заключается в том, что через небольшой прокол артерии в паховой области, в бедренную аорту под контролем рентгена вводится длинная узкая трубка называемая катетером. Через катетер к аневризматическому расширению вводится специальный сосудистый протез (стент), который изнутри фиксируется к нормальным отделам аорты выше и ниже месторасположения аневризмы. Эндопротез, или стент-графт брюшной аорты представляет собой сетчатый каркас, выполненный из специального сплава и обернутый синтетическим материалом.
Эта методика позволяет значительно снизить послеоперационные осложнения и риски. Болевой синдром, по сравнению с традиционной хирургией, существенно снижен. Операция выполняется под спинальной или местной анестезией. Данный метод лечения гораздо легче переносится пациентом, и сам период восстановления после операции всего 2-3 дня. Средний показатель смертности при данной методике 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев. Эндоваскулярный метод лечения менее травматичный, однако эндопротезирование можно применить не во всех случаях.
При случившемся разрыве единственным шансом на спасение человека будет только экстренная операция. Такие операции сопровождаются гораздо большим риском для пациента, чем при плановых операциях, когда есть возможность полностью обследовать пациента и тщательно подготовить к хирургическому вмешательству. Так как есть риск поражения и других артерий (артерии сердца или сонной артерии), должно производиться тщательное обследование всех сосудистых систем, чтобы свести риск операции к минимуму.
Важно помнить: чтобы исключить диагноз «аневризма аорты» или другие заболевания органов ЖКТ, необходимо обратиться к опытному специалисту и пройти тщательную диагностику. Только доктор подскажет, по какой причине может пульсировать в области живота, и, при необходимости, назначит лечебную терапию. Заниматься самолечением в данном случае опасно.
Пульсация в животе: есть ли повод для паники?
Появление ощутимых толчков или пульсации в животе не является привычным состоянием для человека, поэтому вызывает тревогу и обеспокоенность. В отдельных случаях этот симптом может быть временным, и проявляться под влиянием обыденных факторов, но существуют тяжелые заболевания, характерным проявлением которых является пульсация в области солнечного сплетения. При возникновении характерной пульсации в области солнечного сплетения или других участков живота, рекомендовано безотлагательно обратится за медицинской помощью, и пройти комплексное обследование.
Возможные причины
К вероятным причинам пульсации в животе, можно отнести:
Одной из причин пульсации, опасной не только для здоровья, но и жизни, является аневризма брюшной аорты. Опасность патологии заключается в высоком риске разрыва сосуда в расширенной области. Разрыв аневризмы брюшной аорты заканчивается летальным исходом.
Если говорить о расстройствах работы ЖКТ как потенциальной причине появления данного симптома, то чаще всего к появлению пульсации приводят такие заболевания, как хронический колит, болезнь Крона, доброкачественные и злокачественные опухоли кишечника. Пульсация внизу живота также нередко сигнализирует о развитии кишечной непроходимости, когда человека дополнительно беспокоят хронические запоры и повышенное газообразование в кишечнике.
При наступлении беременности, может наблюдаться периодично-возникающая пульсация в животе, связанная с нарастанием давления в брюшной полости.
Только своевременная диагностика позволяет принять меры по профилактике тяжелых осложнений. К дополнительным (косвенным) причинам возникновения пульсации в животе, можно отнести:
Пульсация в области живота является привычным ощущением у людей, профессионально занимающихся спортом, особенно лёгкой и тяжелой атлетикой.
Локализация
Характерным симптом может преобладать в таких зонах:
Диагностика
При появлении этого симптома понадобиться консультация нескольких узкопрофильных медицинских специалистов. Изначально рекомендовано обратиться к терапевту, после чего может потребоваться консультация гастроэнтеролога, инфекциониста, хирурга.
Комплексный план диагностики включает такие мероприятия:
Лечение
Характер и длительность лечения зависит от первопричины появления этого неприятного симптома. Если в ходе диагностики была обнаружена аневризма брюшной аорты, то проводиться только хирургическое вмешательство и удаление расширенного участка аорты с последующим протезированием.
Если речь идет о доброкачественных и злокачественных новообразованиях в органах брюшной полости, то в 90% случаев также назначается хирургическое лечение. Пищевые отравления и кишечные инфекции лечатся консервативно, с использованием антибиотиков, кишечных сорбентов, гепатопротекторов, растворов для профилактики и лечения обезвоживания. При расстройствах пищеварения, кишечных инфекциях и отравлениях назначается щадящая диета, исключающая из рациона жирную и жаренную пищу, трудноперевариваемые продукты, алкоголь, сладости, простые углеводы, специи, соусы, приправы.
Ускорить процесс восстановления при хронических заболеваниях кишечника и нормализовать работу ЖКТ помогает прием натурального метапребиотика Стимбифид Плюс. Три активных компонента помогают восстановить баланс кишечной микрофлоры, усилить защитные свойства желудка и кишечника, снизить риск развития онкологических заболеваний ЖКТ и укрепить общий иммунитет.
Прием метапребиотика следует начать с первого дня появления характерных симптомов расстройств пищеварительной деятельности, включая пульсацию в животе. Стимбифид Плюс одинаково полезен и безопасен как для взрослых, так и для детей.
Синдром раздраженного кишечника: диагностика и лечение
Вас мучает боль в животе, спазмы и постоянные нарушения стула? Неприятные ощущения в области кишечника могут испортить все планы, поэтому для купирования дискомфорта в животе мы используем различные препараты. Но эти меры позволяют лишь временно избавиться от симптомов серьезного заболевания, которые возвращаются снова и снова. А что если эти симптомы имеют единую причину – синдром раздраженного кишечника? Что представляет из себя данное заболевание, каковы его признаки и как его вылечить, расскажем в этой статье.
Что такое синдром раздраженного кишечника?
Это расстройство работы кишечника и дискомфорт в животе во время дефекации. Сам по себе синдром – это не болезнь, а скорее набор симптомов, которые часто возникают по неизвестной причине. К сожалению, такое расстройство может значительно снизить качество жизни человека, заставляя его пребывать в неудобном состоянии: нарушается пищеварение, ухудшаются обменные процессы в организме, снижается насыщение организма человека питательными веществами.
Синдром раздраженного кишечника – очень частое явление среди людей возрастом от 25 до 40 лет. Статистика показывает, что хотя бы один раз в жизни каждый третий человек испытывал на себе неприятные симптомы синдрома раздраженного кишечника.
Заниматься самолечением в данном случае может быть весьма опасно для здоровья. Дело в том, что синдром лечится комплексно и под пристальным вниманием лечащего врача. Последствием самолечения может стать кишечная непроходимость и многочисленные хронические заболевания ЖКТ. С первыми признаками синдрома раздраженного кишечника стоит обратиться к терапевту, который направит к более узкому специалисту – гастроэнтерологу. Диагноз обычно выставляется только после исключения опухолей, воспалительных изменений в кишечнике.
В кишечнике происходит процесс переваривания пищи и получение питательных веществ организмом. Когда пища поступает в кишечник, она продвигается вдоль кишечника. Этот процесс продвижения достигается за счет работы гладкомышечных клеток в составе стенок кишечника. Клетки попеременно сокращаются и расслабляются. Но при появлении СРК (синдрома раздраженного кишечника) работа клеток нарушается. Пища начинает проходить по кишечнику либо слишком быстро, либо слишком медленно. В результате появляются дискомфортные ощущения и запоры или диарея.
Симптомы синдром раздраженного кишечника
Также заболевание часто сопровождается симптомами, на первый взгляд, не характерными для кишечных патологий: головные боли, неприятные ощущения в области позвоночника и в мышцах, потеря веса и отеки живота. Все эти симптомы не постоянны, они могут исчезать, а с истечением времени снова появляться. Неприятные ощущения чаще всего появляются после каждого приема пищи, а затем становятся менее выраженными.
Причины развития патологического явления
Диагностика синдрома раздраженного кишечника
Если у вас имеются все перечисленные выше симптомы заболевания, обратитесь к терапевту. Он проведет первичный осмотр и направит к гастроэнтерологу. Цель первичной диагностики – исключить наличие других опасных для жизни заболеваний: опухолей, воспалительных процессов, наростов, инфекционных заболеваний.
На приеме у врача нужно предоставить полную историю болезни, сообщить о наличии и частоте симптомов, рассказать о присутствии хронических заболеваний. После осмотра и пальпации (ощупывания) специалист направит вас на лабораторные анализы, среди которых:
После того, как были проведены все исследования и исключены все другие заболевания кишечника, врач приступает к лечению и назначает комплексную терапию, опираясь на историю болезни пациента.
Лечение синдром раздраженного кишечника
Терапия СРК должна выполняться комплексно в несколько этапов. Схема лечения зависит от индивидуальных особенностей организма, степени и времени протекания патологии. Чаще всего назначается медикаментозная терапия, которая дополняется специальной диетой. При отсутствии комплексного лечения, симптомы будут снова проявлять себя время от времени.
Лекарственные средства, которые врач выписывает для терапии СРК, не просто устраняют болезненные симптомы, но и улучшают состояние пищеварительной системы, а также предотвращают рецидивы и осложнения. При лечении синдрома с диареей назначаются медикаменты с противомикробными свойствами. Они снимают раздражение тканей кишечника, купируют избыточный метеоризм и восстанавливают нормальную работу кишечника.
При лечении СРК с запорами показано применение натуральных лекарственных средств, которые устраняют трудности с дефекацией, щадяще воздействуют на воспаленные ткани кишечника и освобождают его от каловых масс. Могут быть в виде жевательных таблеток или суппозиторий ректальных.
Если же появление СРК связано с неврологическими расстройствами, назначают антидепрессанты – нормализуют работу нервной системы, улучшают психоэмоциональное состояние.
Для купирования боли используются обезболивающие средства и спазмолитики – расслабляют мышечные волокна и ткани, которые находятся в гипертонусе.
Диета при синдроме раздраженного кишечника
Диета при СРК зависит от того, какие симптомы сопутствуют патологии. При частых запорах нужно исключить из питания сухие, соленые блюда. При диарее исключаются жидкие блюда, овощи, фрукты.
Если же вас мучает метеоризм, стоит ограничить молочные продукты, орехи, бобы. При сильной боли в кишечнике не допускается жирная, соленая, тяжелая пища.
В клинике «Медюнион» вы сможете пройти полное обследование и лечение синдрома раздраженного кишечника. У нас работают практикующие врачи со стажем работы от 10 лет. В диагностическом кабинете вы сможете сдать все анализы и пройти аппаратное обследование в комфортной обстановке. Для наших клиентов действует специальное предложение «врач на дом». Если у вас нет возможности посетить наш медицинский центр самостоятельно, врач приедет к вам и проведет осмотр на дому.
Позаботьтесь о своем здоровье и запишитесь на прием в многопрофильный медицинский центр «Медюнион» прямо на нашем сайте.
Почему воспаляются лимфоузлы на шее, и что делать?
Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний.
Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму.
Классификация шейного лимфаденита
Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены.
Зависимость конкретного лимфатического узла от заболевания
От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме.
Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
На буграх затылочной кости
Кожный покров задней части шеи и волосистой части головы
В области сосцевидного отростка
Среднее ухо, ушная раковина (справа или слева), височная часть скальпа
локальные инфекционные процессы;
В верхнем шейном треугольнике
Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык
В нижнем шейном треугольнике
Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы
местные инфекционные поражения;
опухоли шеи и головы;
Органы брюшины и грудина
Кожный покров верхней части грудины
новообразования молочной железы;
Почему воспаляются лимфоузлы на шее
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области.
Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома.
Вариации симптомов шейного лимфаденита
Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель.
Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными.
Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись.
Что делать при подобных симптомах
Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры.
При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений.
Лечение шейного лимфаденита
Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме.
Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить противовоспалительные препараты.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования.
Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения.
Профилактика шейного лимфаденита
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если вовремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления.