Доброкачественные опухоли прямой кишки
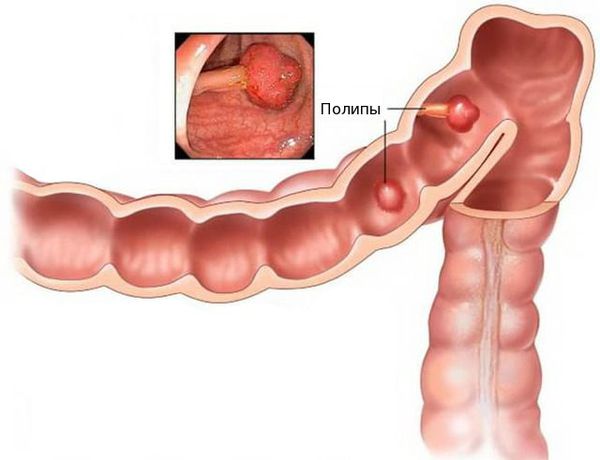
Доброкачественные опухоли прямой кишки – это локальная плюс-ткань, образование которой связано с активным делением клеток слизистой или других слоев органа. Такие новообразования могут создавать механическое препятствие для продвижения каловых масс, а также могут повышать онкологические риски.
Описание заболевания
Доброкачественные опухоли прямой кишки имеют высокую степень дифференцировки, поэтому по строению похожи на нормальные клетки структур прямой кишки. Такие новообразования не метастазируют и не инфильтрируют окружающие ткани. В этом их главные отличия от злокачественных опухолей. Однако в некоторых доброкачественных образованиях на определенном этапе могут возникнуть мутации, которые предрасполагают к развитию рака прямой кишки. Этим и объясняется повышенное внимание проктологов к подобным опухолям.
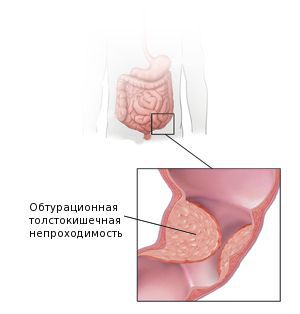
К тому же, доброкачественные новообразования могут достигать больших размеров и приводить к закупорке просвета кишечника. Так развивается кишечная непроходимость, которая зачастую является показанием к срочной операции. Поэтому важна своевременная диагностика и лечение.
Доброкачественные опухоли прямой кишки по гистологическому строению бывают 3 видов.
В терминальном отделе толстой кишки могут развиваться новообразования неэпителиального происхождения. Это:
Количество доброкачественных новообразований может быть разным. Поэтому выделяют одиночные и множественные опухоли прямой кишки.
Симптомы
Большинство доброкачественных опухолей прямой кишки протекают бессимптомно. И эти поражения выявляются случайно при проведении эндоскопического исследования. Однако небольшая часть этих новообразований может озлокачествляться, что и является наиболее частой причиной возникновения колоректального рака.
Чтобы прогнозировать вероятность злокачественной трансформации, требуется определение степени дисплазии по результатам морфологического анализа. Тяжелая дисплазия в сочетании с размерами опухоли более 1 см ассоциирована с высокой частотой развития рака прямой кишки. Эти риски возрастают, если морфология опухоли представлена преимущественно ворсинчатым компонентом. Канцерогенез связан с определенными мутациями в аденоматозных клетках.
В тех случаях, когда доброкачественные опухоли имеют клиническое проявление, основные симптомы могут быть следующими:
Причины
Основными причинными факторами, приводящими к развитию доброкачественных опухолей прямой кишки, являются:
Что такое аденокарцинома кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мешечкина В. Г., онколога со стажем в 8 лет.
Определение болезни. Причины заболевания
Аденокарцинома толстой кишки — это самая распространённая форма рака прямой кишки, опухоль развивается в толстой кишке и может метастазировать, как и большинство злокачественных новообразований.
Распространённость аденокарциномы толстой кишки
Факторы риска
Основной фактор риска аденокарциномы толстой кишки — возраст старше 65 лет. Риск развития аденокарциномы толстой кишки также возрастает при наличии некоторых наследственных синдромов:
Благоприятным фоном для злокачественного перерождения клеток являются единичные или множественные полипы толстой кишки. Высокий риск перерождения в раковую опухоль имеют аденоматозные полипы. Отказ от их удаления может привести к развитию аденокарциномы.
Хронические воспалительные заболевания толстой кишки, такие как неспецифический язвенный колит и болезнь Крона, также повышают риск развития аденокарциномы.
К дополнительным факторам риска относят:
Симптомы аденокарциномы кишки
Клинические проявления аденокарциномы толстой кишки зависят от расположения опухоли, её типа, темпа роста и наличия сопутствующей патологии. Ранние формы рака являются случайной находкой, так как могут никак себя не проявлять. Их выявляют при эндоскопическом исследовании кишечника по поводу других заболеваний (например, колита, дивертикулита, холецистита, гастрита и др.) или при полостных или гинекологических операциях — аппендэктомии, миомэктомии и кесаревом сечении.
Наиболее частые симптомы аденокарциномы толстой кишки:
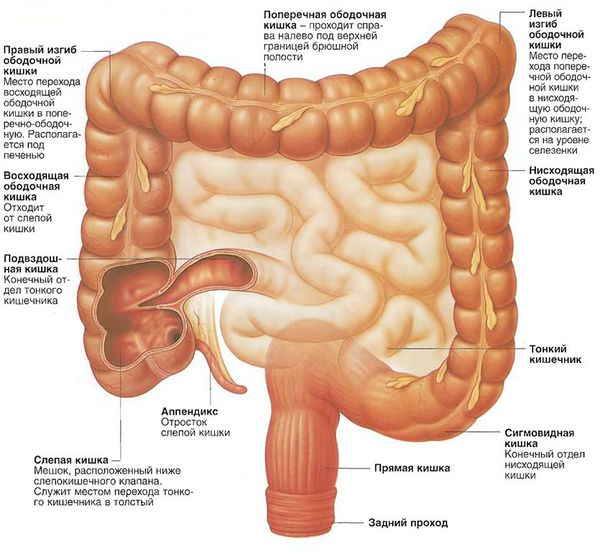
Опухоли левого фланка (сигмовидной и прямой кишки, селезёночного угла, нисходящего отдела) чаще манифестируют с запоров, примеси прозрачной или розоватой слизи и тёмной крови в кале, болезненных позывов, отдающих в промежность.
Поиск причины анемии невыясненной этиологии часто приводит к обнаружению рака правой половины толстой кишки.
Патогенез аденокарциномы кишки
Аденокарцинома — это злокачественная опухоль, возникающая из железистых клеток и способная образовывать метастазы (вторичные очаги опухолевого роста). Чаще всего заболевание развивается на фоне длительно существующих полипов, или разрастаний слизистой.
При хроническом повреждении полипов плотными каловыми массами и воспалении развивается дисплазия эпителия (нарушение деления и дифференцировки клеток), переходящая в рак. У кого-то этот процесс может занять десятки лет, у других развивается за два-три года.
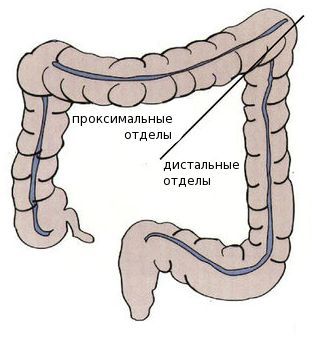
Среди пациентов с раком проксимальных отделов толстой кишки преобладают женщины — вероятно, это связано с наличием гормональных рецепторов эстрогенов в этих отделах. Дистальный рак толстой кишки более характерен для мужчин.
Классификация и стадии развития аденокарциномы кишки
Виды аденокарциномы толстой кишки в зависимости от локализации:
Согласно последней классификации ВОЗ, гистологически выделяют две степени злокачественности аденокарциномы толстой кишки, опираясь на долю железистых структур в составе опухоли: высокую и низкую.
Стадирование новообразований толстой кишки по системе TNM-8 (2017 г.) представлено схемой:
Исходя из этих данных, опухоли присваивают определенную стадию, и далее она уже не меняется. Дальнейшее распространение процесса обозначается как прогрессирование.
Осложнения аденокарциномы кишки
Также среди частых причин осложнений выделяют перфорацию и кровотечение из повреждённой опухоли. Это может явиться первым симптомом заболевания. Часто таких пациентов экстренно оперируют в условиях многопрофильного стационара, а не специализированного учреждения, и только при обследовании органов брюшной полости становится понятна причина перфорации.
Диагностика аденокарциномы кишки
Сбор анамнеза
Помимо описанных выше жалоб, с которыми первично обращаются пациенты, важны данные анамнеза. На первичном осмотре терапевту или онкологу следует отметить наличие наследственных синдромов, ассоциированных с раком толстой кишки, и хронических неспецифических воспалительных процессов толстой кишки, например неспецифического язвенного колита или болезни Крона.
Физикальное обследование
При физикальном обследовании, помимо общего осмотра и пальпации брюшной полости, обязательно проведение ректального пальцевого исследования, выявляющего изменения в области прямой кишки. Это один из самых простых диагностических приёмов, не требующий дополнительной подготовки и оборудования.
Лабораторная диагностика
Лабораторная диагностика включает:
Это анализы необходимы для исключения возможной сопутствующей патологии.
Биопсия
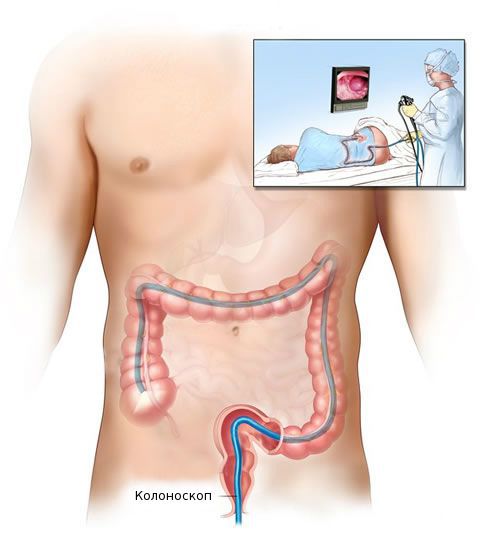
После общеклинического обследования проводят уточняющее исследование (биопсию) для определения гистологической структуры опухоли. Чаще всего биопсия выполняется во время колоноскопии — процедуры, при которой врач с помощи эндоскопа осматривает внутреннюю поверхность толстой кишки.
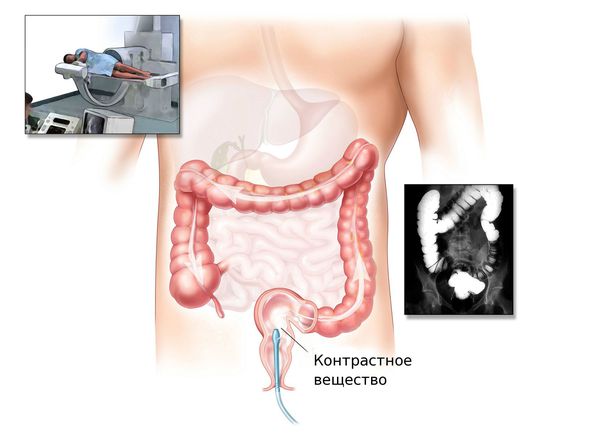
Ирригоскопия и КТ-колонография
При невозможности проведения колоноскопии врач может назначить ирригоскопию или КТ-колонографию.
Ирригоскопия — это рентгенологический метод обследования толстого кишечника с помощью контрастного вещества, вводимого через прямую кишку.
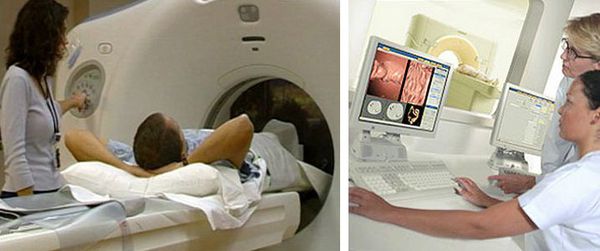
КТ-колонография — разновидность компьютерной томографии, проводимая при помощи компьютерного томографа.
Компьютерная томография (КТ)
КТ органов грудной клетки и брюшной полости с контрастом — стандарт обследования при раке ободочной кишки. Компьютерную томографию проводят для исключения метастазов в лёгких, лимфоузлах средостения, брюшной полости, канцероматоза (переноса раковых клеток из первичного очага), асцита (скопления жидкости в брюшной полости) и вторичного поражения печени.
Магнитно-резонансная томография (МРТ)
МРТ органов брюшной полости с внутривенным контрастированием применяют для планирования операции на печени при её вторичном поражении.
Для точной оценки размеров опухоли перед операцией и правильного стадирования по TNM проводится МРТ малого таза c применением контраста.
Дополнительно, при наличии болевого синдрома или изменений по КТ, проводится остеосцинтиграфия (ОСГ) — исследование состояния костей скелета.
При подозрении на вторичное поражение головного мозга (исходя из жалоб, осмотра и анамнеза) назначается МРТ головного мозга с внутривенным контрастированием.
Позитронно-эмиссионная томография, совмещённая с компьютерной томографией (ПЭТ/КТ)
ПЭТ-КТ не применяется как рутинный метод при первичной диагностике. Обследование проводят при подозрении на вторичные изменения по данным КТ или МРТ для получения дополнительных данных.
Лечение аденокарциномы кишки
Выбор метода лечения аденокарциномы толстой кишки обусловлен стадией онкологического процесса и наличием или отсутствием соматической патологии.
0-I стадия
На ранних стадиях рака ободочной кишки проводятся органосохраняющие операции, например эндоскопическую резекцию слизистой с удалением в подслизистом слое. При поражении краёв резекции, сосудистой, лимфатической или периневральной инвазии (проникновении раковых клеток в периневрий — слои соединительной ткани, образующие оболочку вокруг пучков нервных волокон), как факторах неблагоприятного прогноза, рекомендуется проведение расширенной операции — повторной резекции краёв.
II–III стадия
При резектабельном (c возможностью удаления) локализованном и местнораспространённом раке ободочной кишки II–III стадий на первом этапе предпочтительно оперативное лечение. Объём хирургического вмешательства определяется индивидуально.
Химиотерапия проводится при поражении лимфатических узлов, прорастании опухолью серозной оболочки и соседних органов, наличии факторов риска.
При распространённом раке ободочной кишки с резектабельными или потенциально резектабельными синхронными метастазами в печени или лёгких выполняют R0-резекцию (в пределах здоровых тканей).
Радиочастотная абляция и стереотаксическая лучевая терапия применяются как дополнительные методы к резекции печени и как самостоятельные методы лечения. Действие радиочастотной абляции основано на нагревании с помощью радиоволн поражённых тканей до высоких температур (90–100 °С).
Стереотаксическая лучевая терапия — это один из видов радиохирургии, который состоит в применении высокоточного излучения, воздействующего на опухоли.
При резектабельных очагах рекомендуется их одномоментное хирургическое удаление.
На послеоперационном этапе при резектабельных метастатических очагах показано проведение адъювантной (следующей за операцией) химиотерапии. Также возможно проведение дооперационной химиотерапии до шести циклов, удаление метастазов и первичной опухоли с дальнейшим продолжением химиотерапии до достижения шестимесячной суммарной продолжительности лечения.
IV стадия
Основная цель лечения на IV стадии заболевания — перевод при помощи химиотерапии нерезектабельных метастазов в резектабельные. Хороший эффект даёт добавление к основному лечению таргетной терапии ( целенаправленно воздействующей на специфические мишени в опухолевых клетках) и иммунотерапии.
При проведении нерадикальной резекции возможно продолжение терапии предоперационной комбинацией химиопрепаратов и моноклональных антител (препаратов, избирательно воздействующих на определённую молекулу, от которой зависит развитие болезни ) до достижения суммарной шестимесячной продолжительности лечения.
При генерализованном раке ободочной кишки с нерезектабельными метастазами применяют комбинацию химиопрепаратов. Возможно добавление таргетных препаратов. Цель лечения — максимально долго контролировать развитие заболевания при сохранении качества жизни.
При проведении химиотерапии каждые 1,5-2 месяца оценивают резектабельность опухоли (по данным КТ, МРТ). При преобладании метастатического поражения печени проводят:
Прогноз. Профилактика
Меры профилактики:
Диагностика и лечение взрослых пациентов с семейным аденоматозом толстой кишки
Общая информация
Краткое описание
Общероссийская Общественная Организация «Ассоциация колопроктологов России»
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ВЗРОСЛЫХ ПАЦИЕНТОВ С СЕМЕЙНЫМ АДЕНОМАТОЗОМ ТОЛСТОЙ КИШКИ (Москва, 2013)
ВВЕДЕНИЕ
На протяжении многих лет в центре внимания отечественных и зарубежных колопроктологов остается проблема лечения больных семейным аденоматозом толстой кишки. Актуальность этой проблемы связана с увеличением числа пациентов с САТК как в нашей стране, так и за рубежом [12, 19, 33]. Вопросы реабилитации данного контингента пациентов, а так же выбора оперативного вмешательства остаются нерешенными до настоящего времени [57]. К тому же, наличие постоянной или временной илеостомы после хирургического лечения САТК представляет огромную социальную проблему, как для самих больных, так и для окружающих [57].
ОПРЕДЕЛЕНИЕ
Семейный аденоматоз (полипоз) толстой кишки – это аутосомно-доминантный наследственный синдром, характеризующийся развитием большого числа полипов ( аденом ), от 100 до нескольких тысяч, на слизистой оболочке толстой кишки с прогрессивным ростом и обязательной малигнизацией при отсутствии своевременного лечения [20, 22].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В настоящее время в клинической практике используется классификация, подразделяющая семейный аденоматоз толстой кишки по клиническому течению. Классификация применяется для определения тяжести САТК и выбора тактики оперативного лечения [1, 3, 4].
Классификация семейного аденоматоза толстой кишки (по клиническому течению) [3].
1. Классическая форма. Эта форма заболевания встречается наиболее часто. Первые симптомы появляются в возрасте 14-16 лет, злокачественное перерождение полипов наступает в возрасте 30-40 лет.
2. Тяжелая форма. Клинические проявления появляются уже в детском возрасте. При эндоскопическом обследовании определяются сотни или тысячи полипов, и их злокачественная трансформация наступает к 18-25 годам. Рано развиваются выраженные метаболические нарушения, вызывающие нередко отставание в физическом развитии.
3. Ослабленная (аттенуированная) форма. Для ослабленной формы аденоматоза характерно наличие в толстой кишке менее 100 полипов, которые расположены преимущественно в правых отделах. Характерен скудный семейный анамнез. Клинические проявления возникают в возрасте 40-45 лет, а малигнизация полипов происходит в возрасте старше 50 лет.
4. Полипозные синдромы. При САТК встречаются различные внекишечные проявления заболевания, которые можно определить уже при внешнем осмотре пациента. Сочетание полипоза толстой кишки с другими проявлениями заболевания обозначается как синдром.
• Синдром Гарднера – сочетание САТК с опухолями мягких тканей, остеомами костей черепа. Чаще всего встречаются десмоиды – высокодифференцированные соединительнотканные опухоли, локализующиеся в передней брюшной стенке, брыжейке тонкой или толстой кишки, иногда в межмышечных слоях спины и плечевого пояса. Эти опухоли микроскопически лишены злокачественности, не дают метастазов, но склонны к агрессивному местно-деструктивному росту и частому рецидивированию.
• Синдром Тюрко – САТК в сочетании со злокачественными опухолями центральной нервной системы.
• Синдром Золингера- Эллисона – сочетание САТК с опухолями эндокринных желез.
• Синдром Пейтца-Егерса – сочетание полипоза желудочно-кишечного тракта с характерной меланиновой пигментацией слизистой губ и кожи лица. Полипы при этом синдроме не являются аденомами. Это – гамартомы. Они крупные, с хорошо выраженной ножкой и крупнодольчатым телом. Количество полипов меньше, чем при других формах полипоза. Этот порок развития обусловлен генетическими повреждениями. Гамартомы чаще всего локализуются в тонкой кишке, несколько реже в толстой кишке и желудке. Малигнизация полипов при синдроме Пейтца-Егерса наблюдается очень редко.
• Ювенильный полипоз. Полипоз с преобладанием в полипах секреции эпителия желез.
При формулировании диагноза следует отразить клиническое течение заболевания (см. раздел «Диагностика»). Ниже приведены примеры формулировок диагноза:
1. Семейный аденоматоз толстой кишки, тяжелая форма
2. Семейный аденоматоз толстой кишки, ослабленная форма
Диагностика
ДИАГНОСТИКА ЗАБОЛЕВАНИЯ
Диагностика семейного аденоматоза толстой кишки основана на жалобах больного, степени их выраженности, анамнезе, анализе результатов обследования пациента (УД 3b, СР C [1, 4, 22, 65]).
• Сбор анамнеза
Выявляются характер и интенсивность клинических проявлений (боли в животе, наличие патологических примесей в кале, кишечные расстройства), длительность заболевания, выясняют семейный анамнез (УД 3b, СР C [1, 4, 65]).
• Осмотр больного
Оценивается общее состояние больного (снижение массы тела, бледность и сухость кожных покровов и др.). Проводят пальпацию живота с целью выявления возможных опухолей брюшной полости (возможно уже развившийся рак толстой кишки или желудка), выявляют десмоидные опухоли (УД 3b, СР B [23, 42, 56]). Выявление внекишечных проявлений полипоза (пигментация слизистой оболочки губ, кожи лица, опухоли мягких тканей, остеомы) (УД 3b, СР C [3]).
• Пальцевое исследование прямой кишки
Оценивают наличие или отсутствие полипов в прямой кишке, их размеры, а так же наличие или отсутствие их ракового превращения. Оценивается тонус и волевые сокращения анального сфинктера (УД 3b, СР C [1, 4, 14]).
• Ректороманоскопия
Осматривается слизистая оболочка прямой и дистальной части сигмовидной кишок: визуально оценивают распространенность и степень поражения полипами, наличие малигнизации (УД 2a, СР A [14]).
• Колоноскопия с множественной биопсией
Является основным и наиболее точным методом диагностики САТК. При данном исследовании определяют степень поражения различных отделов толстой кишки, количество и размеры полипов, что прямым образом влияет на выбор характера хирургического лечения. С помощью биопсии получают данные о злокачественной трансформации полипов в различных участках кишки (УД 2a, СР A [1,4, 8]).
• Генетическое исследование
Проводится не только у больных с клиническими и эндоскопическими признаками заболевания, но также и для диагностики ранних (доклинических) стадий болезни у ближайших кровных родственников пациента. Поскольку установлено, что развитие САТК обусловлено мутацией APC гена (Adenomatous Polyposis Coli), расположенного в длинном плече пятой хромосомы (локус 5q21), отвечающей за дифференцировку клеток кишечного эпителия. До 70% случаев классической и тяжелой форм САТК связана именно с мутациями в этом гене. Основными типами мутаций в гене APC являются делеции и нонсенс-мутации, ведущие к возникновению укороченного нефункционального белка. Мутации в гене APC приводят почти к 100% риску возникновения заболевания. Мутации в интервалах между кодонами 437-1249 и 1465-1596 чаще всего определяются при классическом варианте течения САТК. В интервале 1250-1464 и в кодоне 1309 при тяжелом фенотипическом проявлении САТК. А в интервалах между между кодонами 0-436 и 1597-2843, то есть по обоим концам APC гена, при ослабленной форме САТК.
Небольшая часть случаев классической формы САТК (менее 10 %) может быть обусловлена мутациями в гене MYH (MutYH). Этот ген (OMIM 604933), расположенный на первой хромосоме в регионе 1р34 был картирован в 2002 году. САТК вызывают как правило биаллельные (расположенные на обеих хромосомах) мутации данного гена, однако некоторые исследователи указывают значимость для возникновения заболевания и гетерозиготных (на одной хромосоме) мутаций.
Таким образом, у всех пациентов с классической (или тяжелой) формой заболевания необходимо проводить ДНК-диагностику гена APC, а при отрицательном результате исследовать первичную структуру гена MYH. У 30-40% пациентов с ослабленной формой САТК выявляются мутации в гене MYH, еще у 10-15% встречаются мутации в гене APC (в основном миссенс-варианты). Поэтому молекулярно-генетический анализ у пациентов с ослабленной формой необходимо начинать именно с гена MYH, а в случае отрицательного результата исследовать ген APC.
В случае обнаружения мутации при любой форме САТК крайне важно обследование всех кровных родственников данного пациента, так как если данная мутация будет выявлена у здоровых родственников, они автоматически включаются в «группу риска» и им проводится пожизненный клинический мониторинг с целью выявления заболевания на ранней стадии. Родственники пациента, у которых мутация не будет выявлена, считаются здоровыми людьми с риском развития рака толстой кишки, который не превышает общепопуляционный. Эти люди не нуждаются в пожизненном мониторинге.
В случае отсутствия мутаций в генах АРС и MYH у больных с клинической картиной полипоза толстой кишки отпадает целесообразность генетического тестирования всех его кровных родственников. Но все эти родственники потенциально находятся в группе риска развития рака толстой кишки и нуждаются в пожизненном мониторинге.
Методика: производят забор крови больного САТК и его кровных родственников. Учитывая что мутации, сходные по типу, локализуются в одних и тех же участках гена, наиболее точно удается определить вариант клинического течения и вероятность развития заболевания у родственников больного (УД 2a, СР B [9, 20, 70]).
• Дополнительные исследования
Помимо указанных методов исследования во время комплексной диагностики САТК и наследственных полипозных синдромов при подозрении на малигнизацию полипов и наличие десмоидных опухолей, дополнительно применяют ультразвуковые исследования, компьютерную томографию, магнитно-резонансную томографию (УД 4, СР C [24]).
Дифференциальный диагноз
Семейный аденоматоз толстой кишки дифференцируют с семейным раком толстой кишки без идентификации мутантного гена, ненаследственным неполипозный раком толстой кишки (Синдром Линча), диффузной лимфоидной гиперплазией, неспецифическим колитом (неспецифический язвенный колит, гранулематозный и др.) (УД 4, СР C [2, 92]).
Лечение
– эндоскопическое удаление одиночных полипов (паллиативное лечение), хирургическое удаление всей толстой кишки.
Показания к госпитализации – верифицированный диагноз САТК.
3. Колэктомия c брюшно-анальной резекцией прямой кишки, илеостомия по Бруку.
Показания: САТК с развитием рака прямой кишки выше уровня 6см от края анального канала,
противопоказано наложение тонкокишечного резервуара (УД 3a, СР B [36, 66]).
Методика: положение больного на спине или модифицированное положение для литотомии. Производят среднесрединную лапаротомию, мобилизуют ободочную кишку от илеоцекального угла до прямой кишки, раздельно перевязывают питающие сосуды. Линейным степлером пересекают терминальную часть подвздошной кишки. Далее выделяют прямую кишку. Промежностная бригада рассекает все слои кишечной стенки на уровне зубчатой линии до соединения с абдоминальной бригадой хирургов. После удаления толстой кишки накладывают концевую илеостому по Бруку (УД 3b, СР B [2, 21, 53, 66]).
Хорошие и удовлетворительные результаты отмечаются у 61,1% пациентов (УД 3b, СР C [25, 53, 66]).
Были описаны случаи развития полипов на илеостоме (УД 5, СР D [41]).
4. Колпроктэктомия, илеостомия по Бруку.
Показания: САТК с развитием рака нижнеампулярного отдела прямой кишки ниже уровня 6см от края анального канала, противопоказано наложение тонкокишечного резервуара (УД 3a, СР B [36, 66]).
Методика: положение больного на спине или модифицированное положение для литотомии. Производят среднесрединную лапаротомию, мобилизуют ободочную кишку от илеоцекального угла до прямой кишки, раздельно перевязывают питающие сосуды. Линейным степлером пересекают терминальную часть подвздошной кишки. Далее синхронно двумя бригадами выделяют прямую кишку, широко иссекая клетчатку. Со стороны промежности кисетным швом ушивается наружное отверстие заднего прохода. Отступя не менее 6 см. от наложенного шва на заднем проходе, рассекают кожу промежности. Сзади по средней линии выделяют и пересекают копчиково-анальную связку. Пересекают мышцы, поднимающие задний проход. Мобилизуют переднюю полуокружность прямой кишки и соединяются с абдоминальной бригадой хирургов. После удаления толстой кишки накладывают концевую илеостому по Бруку (УД 3b, СР B [2, 21, 53, 66]).
6. Лечение десмоидных опухолей.
Лечение десмоидных опухолей комплексное. Хирургическое лечение.
Наиболее частой локализацией десмоидной опухоли в брюшной полости является брыжейка тонкой кишки. Удаление такой опухоли требует пересечения кровеносных сосудов брыжейки и резекции тонкой кишки. Поэтому при абдоминальной локализации десмоида после лапаротомии необходимо точно оценить резектабельность опухоли и предполагаемый объем резекции тонкой кишки. При локализации десмоидной опухоли в передней брюшной стенке выполняется ее широкое иссечение. Поскольку опухоль часто не имеет четких границ, обязательна тщательная ревизия послеоперационной раны во избежание оставления отростков опухоли. Выполняется пластическое закрытие дефектов передней брюшной стенки местными тканями или с использованием синтетической сетки.
Нехирургическое лечение.
При нерезектабельных опухолях проводится лекарственная терапия (винбластин, метотриксат) и химиолучевая терапия.
ДАЛЬНЕЙШЕЕ ЛЕЧЕНИЕ ( послеоперационный период)
Тяжесть состояния больного в раннем послеоперационном периоде обусловлена объемом хирургического вмешательства и исходными метаболическими нарушениями. Учитывая это в течение первых 18-24 часов после операции лечение пациента проводится в условиях отделения интенсивной терапии. Активизацию больного можно начинать со 2-3 дня после операции. Прием жидкости и белковой пищи возможен со 2 дня операции. У больных, перенесших мукозэктомию части прямой кишки и формирование тонкокишечного резервуара орошение демукозированной прямой кишки и тонкокишечного резервуара растворами антисептиков проводится с 3-4 дня после операции. Рентгенологическое и эндоскопическое обследование демукозированной прямой кишки и тонкокишечного резервуара проводится не ранее 1 месяца после операции.
При отсутствии послеоперационных осложнений закрытие илеостомы может быть осущевлено через 2-3 месяца после первой операции.
ЧЕГО ДЕЛАТЬ НЕЛЬЗЯ
1. Отказываться от проведения генетического тестирования кровных родственников пациента с клинически подтвержденным диагнозом САТК (родственников пробанда).
2. Отказываться от проведения инструментального обследования толстой кишки родственникам пробанда, начиная с 14-15 лет, даже при отсутствии клинических проявлений аденоматоза и данных генетического тестирования.
3. Отказываться от мониторинга кровных родственников пациентов, унаследовавших мутацию в АРС гене от своих родителей, даже при отсутствии у них, в момент первого обследования, полипов толстой кишки.
4. Не следует прибегать к пожизненному мониторингу родственников пробанда-носителя мутации в АРС гене, не унаследовавших эту мутацию, и, по сути, являющихся здоровыми людьми.
5. Отказываться от мониторинга кровных родственников пробандов в семьях с невыявленной мутацией в АРС гене.
6. Не следует при хирургическом лечении семейного аденоматоза толстой кишки выполнять сегментарные резекции толстой кишки.
7. Не следует отказываться от диспансерного наблюдения за больными с удаленной толстой кишкой в связи с пожизненно сохраняющейся угрозой развития полипов и рака верхних отделов желудочно-кишечного тракта, а также десмоидных фибром, и возможностью возникновения метаболических расстройств у больных с илеостомой, в случае ее дисфункции (УД 4,СР С [95]).
Так как. семейный аденоматоз толстой кишки является наследственным заболеванием профилактики его не существует (УД 5, СР D [28, 70]). Всем пациентам, перенесшим хирургическое лечение САТК необходимо пожизненное медицинское наблюдение.
Информация
Источники и литература
Информация
| 1 | Шелыгин Юрий Анатольевич | Москва |
| 2 | Багдасарян Лев Карапетович | Москва |
| 3 | Благодарный Леонид Алексеевич | Москва |
| 4 | Брехов Евгений Иванович | Москва |
| 5 | Васильев Сергей Васильевич | Санкт-Петербург |
| 6 | Вахрушева Светлана Евгеньевна | Ижевск |
| 7 | Вышегородцев Дмитрий Вячеславович | Москва |
| 8 | Есин Владимир Иванович | Астрахань |
| 9 | Жуков Борис Николаевич | Самара |
| 10 | Зитта Дмитрий Валерьевич | Пермь |
| 11 | Кашников Владимир Николаевич | Москва |
| 12 | Кузьминов Александр Михайлович | Москва |
| 13 | Куликовский Владимир Федорович | Белгород |
| 14 | Муравьев Александр Васильевич | Ставрополь |
| 15 | Олейник Наталья Витальевна | Белгород |
| 16 | Пак Владислав Евгеньевич | Иркутск |
| 17 | Половинкин Вадим Владимирович | Краснодар |
| 18 | Темников Александр Иванович | Саратов |
| 19 | Тимербулатов Виль Мамедович | Уфа |
| 20 | Тихонов Андрей Александрович | Москва |
| 21 | Тихонов Игорь Алексеевич | Владимир |
| 22 | Титов Александр Юрьевич | Москва |
| 23 | Фролов Сергей Алексеевич | Москва |
| 24 | Хомочкин Виталий Викторович | Волгоград |
| 25 | Хубезов Дмитрий Анатольевич | Рязань |
| 26 | Черкасов Михаил Федорович | Ростов-на-Дону |
| 27 | Чибисов Геннадий Иванович | Калуга |
| 28 | Эфрон Александр Григорьевич | Смоленск |
| 29 | Яновой Валерий Владимирович | Благовещенск |
Рекомендации по диагностике и лечению пациентов семейным аденоматозом толстой кишки служат руководством для практических врачей, осуществляющих ведение и лечение таких больных и подлежат регулярному пересмотру в соответствии с новыми данными научных исследований в этой области.
Рекомендации включают в себя следующие разделы: определение заболевания, классификацию, профилактику, диагностику, консервативное и оперативное лечение, правила ведения периоперационного периода, а так же прогноз у больных с недостаточностью анального сфинктера.
Для отдельных положений рекомендаций приведены уровни доказательности согласно общепринятой классификации Оксфордского центра доказательной медицины [47] (Таблица 1).
Таблица 1. Уровни доказательности и степени рекомендаций на основании руководства Оксфордского центра доказательной медицины.
| Уровень | Исследования методов диагностики | Исследования методов лечения |
| 1а | Систематический обзор гомогенных диагностических исследований 1 уровня | Систематический обзор гомогенных РКИ |
| 1b | Валидизирующее когортное исследование с качественным «золотым» стандартом | Отдельное РКИ (с узким ДИ) |
| 1с | Специфичность или чувствительность столь высоки, что положительный или отрицательный результата позволяет исключить/установить диагноз | Исследование «Все или ничего» |
| 2а | Систематический обзор гомогенных диагностических исследований >2 уровня | Систематический обзор (гомогенных) кагортных исследований |
| 2b | Разведочное когортное исследование с качественным «золотым» стандартом | Отдельное когортное исследование (включая РКИ низкого качества; т.е. с |
| 2с | нет | Исследование «исходов»; экологические исследования |
| 3а | Систематический обзор гомогенных исследований уровня 3b и выше | Систематический обзор гомогенных исследований «случай-контроль» |
| 3b | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых | Отдельное исследование «случай-контроль» |
| 4 | Исследование случай-контроль или исследование с некачественным или зависимым «золотым» стандартом | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) |
| 5 | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторных исследованиях на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» |
| Степени рекомендаций А Согласующиеся между собой исследования 1 уровня В Согласующиеся между собой исследования 2 или 3 уровня или экстраполяция на основе исследований 1 уровня С Исследования 4 уровня или экстраполяция на основе уровня 2 или 3 D Доказательства 5 уровня или затруднительные для обобщения или некачественные исследования любого уровня | ||
ВАЛИДИЗАЦИЯ РЕКОМЕНДАЦИЙ
Настоящие рекомендации составлены Общероссийской общественной организацией «Ассоциация колопроктологов России» и в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать, прежде всего, то, насколько интерпретация доказательств, лежащих в основе рекомендаций доступна для понимания. Получены комментарии со стороны врачей амбулаторного звена, комментарии тщательно систематизировались и обсуждались на совещаниях экспертной группы.
Последние изменения в настоящих рекомендациях были представлены для дискуссии на заседании Профильной комиссии «Колопроктология» Экспертного Совета Минздрава России 12 сентября 2013г. Проект рекомендаций был повторно рецензирован независимыми экспертами и врачами амбулаторного звена. Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами экспертной группы, которые пришли к заключению, что все замечания и комментарии приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
ОБЛАСТЬ ПРИМЕНИЯ РЕКОМЕНДАЦИЙ
Данные клинические рекомендации применимы при осуществлении медицинской деятельности в рамках Порядка оказания медицинской помощи взрослому населению с заболеваниями толстой кишки, анального канала и промежности колопроктологического профиля.