Первая помощь при порезах
Правило №1: чем быстрее, тем лучше.
В идеале помощь пострадавшему при порезах нужна сразу же после того, как произошла травма: надо осмотреть повреждение на предмет перелома и риска сильного кровотечения. Кровотечение при обычном порезе длится несколько минут, и пугаться его не надо – это естественный защитный механизм: кровь вымывает бактерии из раны.
Если вы имеете дело с обычной ссадиной (то есть повреждением кожного покрова) или с неглубоким порезом (повреждение на уровне подкожной клетчатки), то следующий этап – промывание.
Правило №2: выбор жидкости.
Рану следует промыть кипячёной водой. Если дело происходит в походных условиях, не самых благоприятных с санитарной точки зрения, то для промывания ран нужна 3% перекись водорода (а вот из открытых водоёмов воду брать нельзя ни в коем случае, в ней могут быть бактерии-паразиты).
Правило №3: дезинфекция .
Кожу вокруг пореза тоже нужно продезинфицировать. Традиционные помощники – йод и зелёнка.
Правило №4: защита.
Место пореза необходимо защитить от дальнейшего загрязнения или неосторожных касаний. Делается это бинтом или пластырем. Обычный ленточный бинт используют для маленьких ранок. Если порез большой, понадобятся большие стерильные марлевые квадраты, которые сверху закрепляются ленточным бинтом или при помощи пластыря.
Бинты должны прилегать плотно, но не перетягивать тело, чтобы не мешать циркуляции крови. Их лучше не менять слишком часто, чтобы не тревожить рану. Если они ослабляются или пачкаются, можно просто наложить ещё один бинт сверху. При этом следует ориентироваться по самочувствию: в первый день порез может пульсировать и ныть, но если это продолжается дольше, то в рану попала инфекция. Тогда бинты надо снять и, если вокруг раны образовалось покраснение или опухоль, идти к врачу.
Следует обратиться к доктору, если:
Если у вас просто порез или ссадина без вышеперечисленных «отягчающих» обстоятельств, то можно не беспокоиться – простых мер первой помощи будет достаточно для того, чтобы ранка зажила самостоятельно.
Срезал пол пальца что делать если
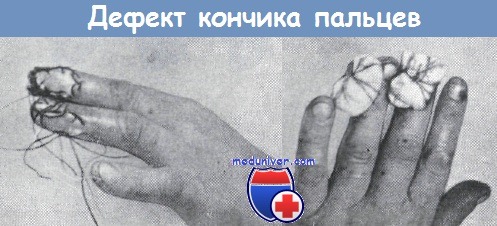
Дефектам кончика пальца кисти следует посвятить отдельную статью, так как подобные повреждения встречаются довольно часто и их последствия весьма существенны с точки зрения функции кисти. Наиболее часто встречающиеся типы повреждений кончика пальца показаны на рисунке. Консервативный способ лечения, разумеется, не может быть успешным, так как возникающий рубец срастается с подлежащей костью, он сильно болезненен и мешает функции остальных пальцев.
Наиболее важным отделом пальца является его мякоть, что объясняется ее особым строением, густотой нервных окончаний, богатой васкуляризацией и, наконец, специальной осязательной способностью. Ни в коем случае нельзя согласиться с мнением, что функциональная способность пальца будто бы пропорциональна длине ампутированного участка его, как это показано в таблицах западных частных страховых обществ.
Отсутствие III фаланги снижает функциональную способность пальца не па одну треть, а более чем наполовину. Изелен, в связи с контролем больных с ампутацией одного пальца, наблюдал интересные факты. Он отметил, что при отсутствии концевой фаланги больной не пользуется данным пальцем и в процессе захвата вовлекает только здоровые пальцы. Принимая во внимание вышесказанное, излишне при изолированном повреждении одного пальца стремиться к сохранению по возможности наиболее длинного отрезка его (за исключением большого пальца).

Если культю решено покрыть при помощи свободной пересадки кожи, то, по Изелену, лучше всего применять кончик ампутированного пальца.
Изелен пишет о том, что обращавшиеся к нему пострадавшие часто приносили с собой укутанный в носовой платок или в газетную бумагу оторванный участок пальца, надеясь, что его можно пришить обратно. «Иногда кажется, будто мы волшебники! А по истине мы действуем крайне логично, удаляя все ткани ампутированного пальца за исключением его кожи. Таким образом получается свободный кожный лоскут, снабженный нервными окончаниями и обладающий характерным строением мякоти пальца. Разумеется, что сохраняется только такой участок кожи, который необходим для покрытия дефекта.
Свободный лоскут пришивается при помощи швов, находящихся на большом друг от друга расстоянии, а затем покрывается давящей повязкой так, как это принято при свободной пересадке кожи.
Этот способ в моей личной практике давал очень обнадеживающие результаты. После пересадки сначала наступает слущивание эпидермиса, но позже кожа принимает соответствующую структуру, вплоть до появления сосочковых линий и отпечатка пальцев» (Изелен).

Закрытие дефекта мякоти пальца путем свободной пересадки кожи нежелательно.
Пересаженная кожа пришивается металлической проволокой или нейлоновой нитью.
Нити завязываются над марлевым шариком, создавая таким образом давление на кончик пальца, необходимое для приживления трансплантата
Наши личные наблюдения свидетельствуют о том, что пересадка лоскута Краузе, взятого с кожи предплечья, дает такие же хорошие ближайшие результаты, как свободная пересадка кожи ампутированного пальца. Однако функциональные результаты в обоих случаях менее удовлетворительны, чем при замещении дефекта перемещенным лоскутом кожи.
Вопросом о реплантации отрезанного пальца занималась проф. Ладаньи, ею описаны 78 успешных случаев. В этом отношении большим шагом вперед являются эксперименты на животных, проведенные советским хирургом Мазаевым и его сотрудниками. Применяя методику проф. Ладаньи, нами выполнена успешная реплантация пальца у 4 молодых больных и детей. Однако операция у одного пожилого больного не увенчалась успехом.
Гепфнер уже в 1903 году пытался произвести реплантацию, но попытка осталась безуспешной. Спустя 50 лет Лапшински успешно реплантировал конечности в экспериментальных условиях. Чен-Чунг-Вей и сотрудники сообщают о реплантации травматически ампутированного предплечья. У 27-летнего мужчины рука была полностью оторвана от проксимальной культи.
Произведена успешная реплантация. Через 7 месяцев рука имела нормальный внешний вид, прощупывался пульс, больной был способен поднять реплантированной рукой груз весом в 6 кг, чувствительность на кончиках пальцев абсолютно хорошая. По мнению авторов, этот хороший результат достигнут вследствие применения следующих методов:
а) совершенная фиксация костей, исключение напряжения мягких тканей путем укорочения костей;
б) анастомоз между артериями путем применения полиэтиленовой трубочки;
в) современная нейрография;
г) соединение надкостницы и нервов по Буннеллу;
д) закрытие кожной раны по Z-образной линии, для избежания сморщивания кольцевидного рубца.
После операций реплантации, пластики со смещением кожного лоскута, то есть после таких вмешательств, при которых страдает кровообращение, предлагается введение компламина, Он улучшает капиллярное кровообращение, увеличивает минутный объем периферической крови и уменьшает опасность тромбообразования благодаря своему фиоринолитическому действию. В своих последних операциях реплантации кончика пальцев мы наблюдали благоприятное действие компламина.
Методы пластических операций, применяемых для восстановления пальца при отрыве его мякоти:
1. Свободная пересадка кожи: по Тиршу, по Ревердену, эпидермальный лоскут (дерматом) и лоскут Краузе.
2. Способы, основанные на перемещении или применении кожи смежных областей пальца:
а. пластика по Клаппу,
б. образование волярного лоскута по Маркусу,
в. пластика по Транкийи—Лили,
г. пластика по Цехи.
д. Пластика лоскутом на ножке:
1. с кожи кисти:
а) тенарный лоскут,
б) пальмарный лоскут,
в) перекрестный пальцевой лоскут,
г) использование кожи пальца, претерпевшего необратимые изменения;
2. лоскут, взятый с кожи отдаленного участка:
а) перекрестный лоскут с кожи предплечья,
б) стебельчатый лоскут с кожи живота или грудной клетки.
Однако при применении любого из этих способов необходимо учитывать особое строение кожи кисти. Кожа ладонной поверхности имеет хорошую подкладку из жировой клетчатки. Эта подкладка защищает сосуды, нервы и сухожилия кисти от механических влияний. Кожа дорзальной поверхности более подвижна. Отсюда следует, что для устранения дефекта кожи ладони требуется кожный лоскут во всю толщу вместе с подкожной клетчаткой. К коже дорзальной поверхности предъявляются меньшие требования, поэтому она может быть замещена эпидермальным лоскутом. Особое строение кожи ладони обеспечивает функцию осязания и прочного захвата.
Мейсснер в коже кончика указательного пальца обнаружил 23, ладонной поверхности второй фаланги — 9, а в коже основной фаланги — 3 осязательных тельца в каждом квадратном миллиметре, в то время как в коже дорзальной поверхности кисти количество их чрезвычайно мало, а в коже предплечья на каждые 30 квадратных миллиметров падает одно осязательное тельце. Функцию осязания кожа волярной поверхности выполняет без контроля глазом, поэтому создание хорошей кожной чувствительности является непременным условием успешной пластики.
Кожа дорзальной поверхности почти не участвует в функции осязания. В процессе движения дорзальная поверхность кисти контролируется глазами, поэтому полное восстановление чувствительности не является безусловным требованием. Именно поэтому замещение кожного дефекта дорзальной поверхности кисти при помощи свободной пересадки кожи вполне удовлетворяет требованиям, в то время как для покрытия дефекта кожи ладонной поверхности можно прибегать к способам восстановительной хирургии, основанным на перемещении собственной кожи ладони.

Пересаженная на место дефекта кожа, взятая с предплечья, за три месяца проросла под свободный край ногтя. Таким образом тактильная функция мякоти пальца стала нормальной.
О бывшей ампутации свидетельствует лишь укорочение ногтевой фаланги. Палец имеет вид совершенно здорового.
Операция произведена мною на здравпункте, так как для ее выполнения не требовалось особого оборудования.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Срезал пол пальца что делать если
Среди повреждений, сопровождающихся частичным отрывом дистальной фаланги, наиболее часто наблюдается отрыв ногтевого отростка концевой фаланги или разрушение его вместе с мягкими тканями. Лечение таких повреждений заключается в укорочении пальца или же замещении дефекта перемещенным лоскутом кожи.
Если при укорочении ногтевой фаланги остается ее основание менее 5 мм, то концевая фаланга становится неподвижной и культя всего пальца будет «слишком длинной» при выполнении работы, так как при захвате рукоятки любого инструмента она сгибается вместе с остальными пальцами. Предложение Верта сохранять основание ногтевой фаланги ввиду прикрепления к нему сухожилий сгибателей и разгибателей считается не только устарелым, но и вредным.
Если от ногтевой фаланги сохраняется только короткий участок, то палец необходимо укоротить до головки средней фаланги, причем с удалением мыщелков. Обработка ногтя хирургами часто не производится, хотя функциональная способность кончика пальца во многом зависит от его состояния. Если концевая фаланга укорочена больше чем наполовину длины ногтя, то последний следует удалить вместе с ногтевым ложем и корнем ногтя с целью профилактики деформации ногтя.
Оттягивание ногтевого ложа в волярную сторону для покрытия культи пальца является недопустимым и приводит к неправильному росту ногтя. Напротив, при переломе дистальной части фаланги ноготь следует сохранять ввиду того, что он оказывается хорошей шиной для сломанной кости.
Вопросы ампутации средней фаланги те же, что и концевой. Если основание фаланги подвижно и имеет достаточную длину, то оно сохраняется, при небольшой длине — подлежит удалению. В противном случае средний сустав окажется неподвижным, а культя «слишком длинной».
Сохранение основной фаланги чрезвычайно важно с точки зрения каждой отдельной рабочей кисти (Ланге). Неподвижность основной фаланги легко приводит к ограничению функции и остальных пальцев, в то время как сохраненная подвижная основная фаланга увеличивает силу кисти. Неподвижная основная фаланга, находящаяся в положении сгибания, подлежит вычленению.
При ампутации пальца, выполненной на уровне, выбранном хирургом, предпочитается образование ладонного кожного лоскута. При этой операции наиболее современным способом разреза является так называемый «двойной разрез», то есть проведение дорзального разреза в виде полукруга и выкраивание волярного лоскута. Дорзальный разрез распространяется на 2/3 окружности пальца, а волярный лоскут имеет длину 1,5—2 см.
Целью такого разреза является соответствие длины циркулярного разреза длине лоскута. Если основание лоскута шире 1/3 окружности пальца, то по обеим сторонам образуется выпячивание. На рисунке показано неправильное направление разреза, приводящее, ввиду несоразмерности двух разрезов, к неудовлетворительным результатам. При ампутации фаланги головка ее должна быть укорочена до такой степени, чтобы длина ее вместе с покрывающей культю кожей не превышала длину фаланги.
Боковые выступы головок фаланг удаляются, головки округляются, предупреждая этим утолщение кончика пальца.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Раны и ссадины: что делать категорически нельзя
Небольшие ранки, порезы и ссадины – все это дело обычное и вполне привычное. С подобными неприятностями часто приходится сталкиваться в быту. Чаще всего с такими проблемами сталкиваются дети, но и взрослые ни в коей мере не застрахованы от получения мелких травм.
Небольшие ранки, порезы и ссадины – все это дело обычное и вполне привычное. С подобными неприятностями часто приходится сталкиваться в быту. Чаще всего с такими проблемами сталкиваются дети, но и взрослые ни в коей мере не застрахованы от получения мелких травм.
С одной стороны большинство уверены, что наверняка знают, как надо поступить – йод, спирт, пластырь или бинт являются основными помощниками в беде. Однако все несколько сложнее, ведь при неправильной обработке раны можно получить осложнения, которые приведут к инфекции, длительному заживлению или некрасивому шраму.
Виды ссадин и ран
С порезами и всевозможными ссадинами мы сталкиваемся в простом быту. Ссадина – это повреждение, получаемое при механическом трении о грубую и шероховатую поверхность, чаще твердую. Это может быть в результате падения на асфальт или гравий.
Ссадина может быть поверхностной, в этом случае затронут только эпидермис. Место краснеет, немного отекает. Если травма более глубокая, то повреждается не только эпидермис, но и капилляры, что приводит к точечному кровотечению, выделяются капельки крови, но самое главное – человек испытывает сильную боль.
Порез – это неглубокая резаная рана. При такой травме повреждается либо только кожа, либо затрагивается слой жировой клетчатки. В таких случаях возникает кровотечение, интенсивность которого будет определяться глубиной пореза и количеством поврежденных сосудов.
Раны бывают разные поверхностные или глубокие, могут даже повреждаться крупные сосуды. В таком случае возникает сильное кровотечение. Раны могут сопровождаться ушибами, кровоподтеками. Кроме того в рану нередко попадают грязь, различные предметы, земля и т.д.
Лечение ран и ссадин
В первую очередь необходимо обеззаразить полученную рану. Это сделать надо до лечения. Иначе в рану и ткани может попасть инфекция, которая вызывает воспалительные процессы.
При порезах, ранах и ссадинах действуют по следующему алгоритму:
НЕЛЬЗЯ: не используйте воду из открытых водоемов (река, озеро, пруд), так как в них живут микроорганизмы, способные вызвать заражение и инфицирование.
Если вы получили рану на природе, и под рукой нет чистой воды, то промывать рану нужно любым антисептиком на водной основе – перекись водорода, хлоргексидин, мирамистин, раствор марганцовки или фурацилина. Все или любое из этих средств необходимо всегда держать в своей аптечке.
НЕЛЬЗЯ: расширять рану, копаться в ней и т.д. Лучше обратиться за помощью к специалистам.
НЕЛЬЗЯ: поливать раны и ссадины спиртовыми растворами (йод, зеленка, водка и т.п.), так как они могут привести не к лечению, а к ожогам. Такими растворами можно лишь смазывать ткани, окружающие рану.
НЕЛЬЗЯ: использовать на свежих ранах бактерицидные порошки, потому что они препятствуют процессу стягивания краев.
Причины обращения к врачу
Надо обратиться к врачу, если рана или ссадина сопровождаются проблемами. В следующих случаях обязательно нужно посетить специалиста:
ВАЖНО: даже самая маленькая и незначительная ранка – это нарушение кожного покрова, которое болезнетворные микробы и бактерии могут использоваться в качестве входных ворот. Особенную опасность представляют бактерии столбняка. Обязательно обрабатывайте все, даже мелкие ссадины и порезы.
Снятие послеоперационных швов
Самым распространенным способом соединения различных биологических тканей, таких как края раны, стенки органов и многого другого, уменьшения желчеистечения и кровотечения, является наложение хирургом послеоперационных швов. Они бывают разных видов: рассасывающиеся швы – сделанные из ниток и не требующие удаления по мере регенерации тела, а также металлические скобки и синтетические нитки, которые невозможно снять самостоятельно.
В зависимости от масштаба произведенной операции размеры швов могут значительно различаться между собой. При проведении некоторых хирургических вмешательств у пациента остаются небольшие сантиметровые разрезы. Иногда для таких швов не требуется применение специальных ниток, они просто склеиваются лейкопластырем. Но важно узнать у врача, каким образом правильно ухаживать за поврежденной областью и о сроках снятия пластыря.
Однако чаще всего послеоперационные швы имеют крупные размеры. В данном случае ткани сшиваются послойно. Вначале хирург совмещает мышцы, ткани кровеносных сосудов и только после этого выполняет наружный шов, с помощью которого соединяется кожный покров. Такие рубцы срастаются в течение продолжительного времени, требуя тщательного ухода и особого внимания.
Снятие послеоперационных швов – это процедура, проводимая хирургом через определенное время после их наложения. Чаще всего швы удаляются, когда заживает рана и образовывается рубец. Но снятие послеоперационных швов требуется и в том случае, если рана гноится, то есть обеспечивается отток ее содержимого.
Крайне важно, чтобы швы были удалены вовремя, поскольку в противном случае может возникнуть воспалительный процесс, ведь фиксирующий материал является инородным для организма. Кроме того, хирургические нити могут врасти в ткани, делая снятие швов довольно болезненной процедурой.
Сроки снятия послеоперационных швов зависят от множества факторов, среди которых:
Ориентировочные сроки удаления швов после операций составляют, как правило:
Стоит отметить, что если послеоперационные рубцы гиперемированы, то швы достаточно сильно врезаются в рану, что приводит к омертвению тканей, поэтому они должны быть удалены в срочном порядке. Также швы снимаются при возникновении нагноений с целью предотвращения возможности развития опасных осложнений. В некоторых случаях даже при ускоренном заживлении раны швы необходимо снимать в несколько этапов с определенным интервалом.
Записаться на консультацию врача-хирурга в Москве можно в «Поликлиника «ПрофиМед», чтобы узнать точные сроки снятия послеоперационных швов.
Как происходит снятие послеоперационных швов
Швы, наложенные на кожный покров или слизистые оболочки, снимаются без труда, поэтому их удалением чаще всего занимаются опытные медицинские сестры. В других случаях процедуру осуществляет хирург.
Перед тем, как начать снятие послеоперационных швов, поверхность раны обрабатывается раствором антисептика. Дальнейшие действия производятся при помощи анатомического пинцета и хирургических ножниц. В ходе данной процедуры конец узелка захватывается пинцетом, приподнимается и протягивается в сторону, противоположную той, в которую была зашита рана. После того, как над поверхностью кожи появляется два миллиметра белой нити, она аккуратно пересекается и извлекается.
Окончание данной процедуры выполняется проверкой целостности раны. Чтобы предотвратить появление инфекции и одновременно ускорить регенерацию кожного покрова, послеоперационный рубец обрабатывается антисептическим раствором и на него накладывается стерильная фиксирующая повязка.