КТ средостения что показывает
В диагностике заболеваний органов грудной полости часто используют инструментальные исследования. Одним из наиболее эффективных методов является КТ средостения с контрастом. Компьютерная томография позволяет визуализировать строение внутренних структур без инвазивных манипуляций. Исключение составляет внутривенное введение «окрашивающего» йодсодержащего раствора.
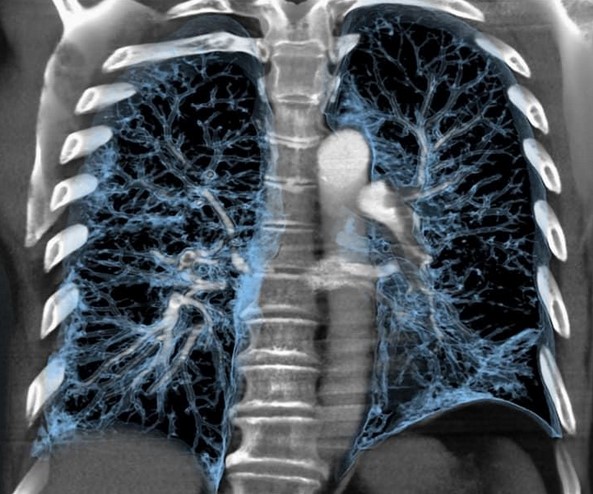
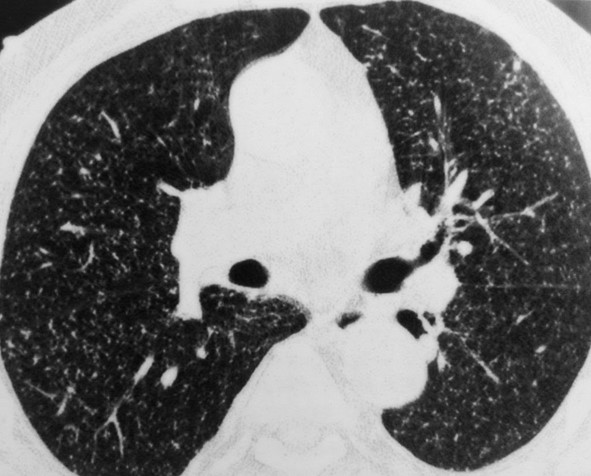
КТ средостения, аксиальная, сагиттальная и фронтальная проекции
Для исследования тканей используют ионизирующие потоки. В отличие от линейной рентгенографии, во время КТ заданную область можно сканировать на определенной глубине. В результате получают фотографии тонких (от 0,5 мм) срезов рассматриваемой зоны. Большей эффективностью отличается компьютерная томография твердых тканей (кости, хрящи) и полых органов. Для повышения информативности сканирования применяют болюсное усиление.
КТ средостения с контрастом назначают для визуализации мягких тканей, сосудистой системы, новообразований. Метод обеспечивает детальное изучение внутренних органов и анатомических структур грудной полости.
Что покажет КТ средостения?
Компьютерная томография визуализирует форму, размеры, особенности строения внутренних органов и морфологических образований грудной полости. На основании результатов КТ оценивают состояние трех отделов средостения:
Каждое пространство имеет условные границы и включает в себя определенные анатомические структуры. В протоколе исследования врач указывает изучаемый отдел с дальнейшим описанием состояния внутренних органов.
Метастатическое поражение легких
В зону сканирования при КТ средостения и грудной клетки входят:
тимус (вилочковая железа);
трахея, бронхи, легкие;
восходящий отдел и дуга аорты;
верхняя и нижняя полые вены;
жировая клетчатка средостения;
легочные вены и артерии;
грудной отдел позвоночника.
Костные структуры на снимках КТ имеют светлый оттенок, анатомические образования с низкой плотностью выглядят как затемненные участки.
Тимус на томограммах хорошо определяется в детском возрасте. После 25 лет начинается процесс замещения железы жировой тканью. Максимальная толщина анатомического образования у взрослых в норме не превышает 1,3 см.
Лимфатические узлы представляют собой обособленные мягкотканные элементы округлой формы. Патологические процессы приводят к увеличению размеров, иногда наблюдают слияние органов.
КТ средостения с контрастом показывает нарушения кровоснабжения грудной полости, сосудистые патологии, очаги ишемии и некроза. Метод позволяет выявить малейшие изменения структуры изучаемых органов. На снимках видны воспалительные, дегенеративные, неопластические явления костных элементов, эпителиальных оболочек, легочной ткани.
Компьютерная томография груди и шеи визуализирует проходимость воздухоносных путей, показывает наличие мокроты, инородных тел, образований в просвете трахеи и бронхов. На основании инструментального исследования оценивают объем поражения легких, функциональность дыхательной системы.
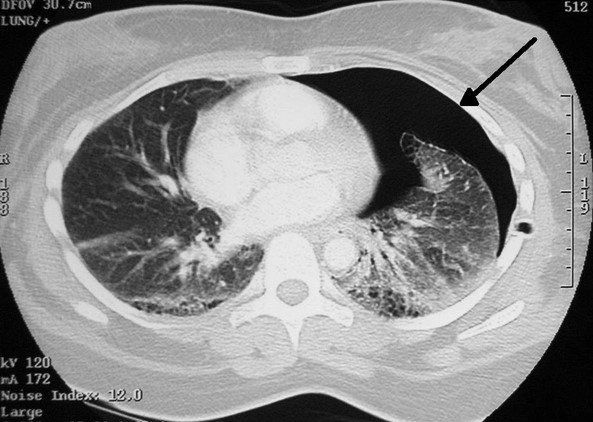
Пневмоторакс на снимке КТ (стрелка указывает на область, заполненную воздухом)
Томограммы отражают скопление газа в плевральной или грудной полости. При травмах по снимкам можно определить разрывы стенок кровеносных сосудов, очаги внутренних кровоизлияний и последствия геморрагий.
КТ средостения показывает, что происходит в области перикарда. Процедура позволяет оценить состояние камер, коронарных сосудов, определить степень функциональности сердечной мышцы
При наличии новообразования компьютерная томография помогает уточнить локализацию, размеры опухоли, определить характер онкологического процесса. На снимках с контрастированием хорошо видны:
особенности строения очага;
взаимодействие с окружающими здоровыми тканями.
В отношении костного каркаса оценивают однородность, форму твердых структур. По результатам сканирования определяют смещение морфологических элементов, нарушения целостности твердых тканей, дегенеративные явления.
Показания и противопоказания к КТ средостения
Компьютерную томографию грудной клетки используют в диагностике заболеваний дыхательной, сердечно-сосудистой, костно-мышечной систем. Поводом для аппаратного исследования служат характерные симптомы:
цианоз носогубного треугольника, пальцев рук и ног;
боли в грудной полости;
слабость, озноб, повышение температуры тела.
КТ назначают при наличии затемнений, расширении границ средостения и корней легких на рентгенограммах.
С помощью компьютерной томографии грудной полости диагностируют:
инфекционные поражения (туберкулез);
системные заболевания (саркоидоз, лимфогранулематоз);
дивертикулы или стеноз пищевода (кольца Шацкого);
лимфаденопатии (реактивные и инфекционные);
пневмо- и гемоторакс;
последствия травм грудной клетки;
диафрагмальные грыжи и пр.
Показанием для исследования служит необходимость оценки состояния средостения при подготовке к торакальной операции.
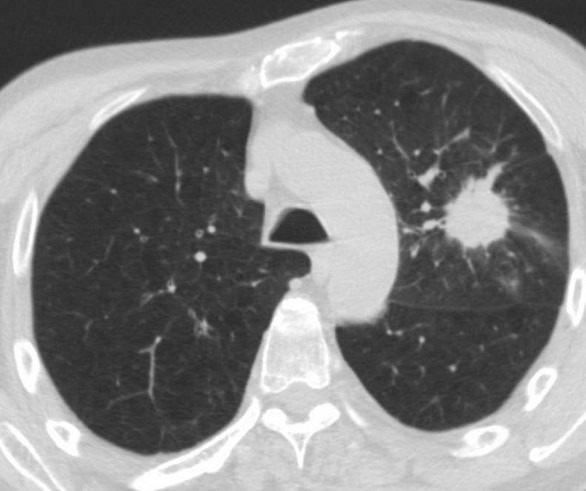
Туберкулез легких на КТ (множественные очаги)
Особенностью компьютерной томографии является лучевая нагрузка на организм пациента. Ограничениями к нативной процедуре служат:
ранний детский возраст;
состояние здоровья, исключающее применение рентгена (лучевая болезнь).
Противопоказания к контрастной процедуре связаны с использованием йодсодержащего раствора. Вещество может вызвать аллергию, влияет на работу выделительной и эндокринной систем.
КТ средостения с контрастом не назначают в случае:
почечной недостаточности – процесс выведения препарата усиливает нагрузку на выделительную систему;
индивидуальной непереносимости йода – возможно появление аллергической реакции;
гиперфункции щитовидной железы – введение контраста усиливает клинические признаки тиреотоксикоза;
терапии сахарного диабета препаратами на основе Метформина – одновременное применение с йодом провоцирует рост концентрации молочной кислоты и повышает нагрузку на почки.
При соблюдении ограничительных мер компьютерная томография не оказывает негативного влияния на организм пациента.
Как делают КТ средостения?
Для компьютерной томографии используют сложное оборудование. КТ-аппарат состоит из передвижного стола и кольцевой части, внутри которой находятся излучатели и датчики.
Компьютерная томография легких и органов средостения
Пациент ложится на транспортер лицом вверх. Для повышения качества изображений необходимо соблюдать неподвижность на протяжении всего сеанса. Смена положения тела приводит к искажению картины, появлению артефактов на снимках.
Стол с пациентом перемещается внутри кольца томографа. Сканирующие элементы движутся по кругу, делая за полный оборот несколько снимков. Процедура получила название мультиспиральной компьютерной томографии. МСКТ обеспечивает:
снижение лучевой нагрузки;
сокращение времени сканирования;
повышение качества изображений.
В результате получают фотографии аксиальных срезов, с помощью которых достраивают сагиттальную и фронтальную проекции. Для уточнения локализации патологического очага и оценки взаимного расположения анатомических структур средостения реконструируют 3D-модель рассматриваемой зоны.
Вирусная (ковидная) пневмония на томограмме
КТ средостения и легких занимает от 5 до 10 минут. При использовании контрастного усиления продолжительность диагностической процедуры увеличивается. Инъекцию делают после серии нативных снимков. Сканирование приостанавливают, через внутривенный катетер пациенту вводят «окрашивающий» раствор. В течение 10-15 минут препарат заполняет просвет сосудов грудной полости, после чего сканирование продолжают.
КТ средостения с контрастом занимает не более получаса. Через 1-2 дня происходит полное очищение организма от следов йодсодержащего раствора.
Как подготовиться к КТ средостения?
Перед КТ необходимо заполнить бумаги, снять украшения и аксессуары из железа, можно переодеться в удобный костюм или пижаму.
Нативная процедура не требует специальной подготовки. При наличии противопоказаний необходимо предупредить специалиста. Женщины, подозревающие беременность, проходят дополнительное обследование. При подтверждении гестации врач подберет альтернативный способ инструментальной диагностики.
КТ средостения с контрастом требует более тщательных подготовительных мер. Пациент сдает кровь на креатинин. Анализ должен быть свежим, давностью не более 7 дней. Некоторые клиники проводят экспресс-тестирование перед процедурой. Повышенное содержание креатинина свидетельствует о нарушении функциональности почек.
Больные сахарным диабетом до КТ средостения и легких с контрастом проходят консультацию у эндокринолога. При лечении Метформином препарат нужно отменить за 72 часа до процедуры. При необходимости пациенту на период обследования назначают аналогичное гипогликемическое средство.
При заболеваниях щитовидной железы с признаками гипертиреоза может потребоваться анализ на гормоны. Решение о необходимости данного обследования принимает врач-эндокринолог.
Диагностический центр «Магнит» проводит КТ средостения и легких с использованием современного 16-срезового томографа фирмы Siemens.
Трехмерная реконструкция грудной клетки
Клиника дает возможность перед сканированием сделать экспресс-тест на уровень креатинина. Запись на диагностическую процедуру по телефону +7 (812) 407-32-31 или с помощью формы обратной связи на сайте.
Образования средостения – аспекты трансторакального УЗИ
Авторы: Romeo Ioan Chira, Alexandra Chira, Petru Adrian Mircea, Simona Valean
Введение
Трансторакальная ультрасонография (ТУЗИ) – это недостаточно используемый метод визуализации для диагностики новообразований средостения.
В случаях новообразований переднего (предваскулярного), верхнего, а иногда и заднего средостения (паравертебрального) ТУЗИ предоставляет полезную информацию и позволяет проводить чрескожную биопсию под контролем УЗИ.
Известно, что некоторые внутригрудные опухоли не могут быть доступны с помощью биопсии под контролем КТ из-за их верхнего положения и невозможности пациенту сохранять горизонтальное положение из-за одышки.
Доступность ТУЗИ к средостению ограничена костными частями грудной клетки, как правило, передним и верхним отделами. Большие образования, возникающие в среднем средостении (висцеральный отсек), иногда могут расти кпереди и становиться более видимыми. Когда образования из заднего средостения растут в направлении паравертебрального пространства, вытесняя легкое, они также становятся видимыми при УЗИ и доступны для биопсии. Поражение позвоночных отростков опухолями также можно оценить с помощью ТУЗИ. Новообразования в заднем и среднем средостении лучше исследовать с помощью эндоскопического ультразвукового исследования – трансбронхиального или чреспищеводного.
Липома
Как и в других местах, липома средостения на УЗИ представляет собой гипоэхогенную, небольшую неоднородную массу, гиповаскулярную на цветном допплере (рис. 1).

Рисунок 1 : A , правая парастернальная гипоэхогенная, легкая негомогенная опухоль (липома средостения). B , Гиповаскуляризованная липома в режиме цветного допплера.
Зоб и кисты щитовидной железы
Субстернальный зоб возникает в основном из-за нисходящего распространения из ткани щитовидной железы (3–6% всех новообразований средостения) (рис. 2A). Редкие случаи представлены первичным эктопическим зобом. Риск злокачественного новообразования от 3% до 15% и дифференциальный диагноз с другими первичными преваскулярными опухолями средостения.
Иногда большие кисты щитовидной железы могут опускаться загрудинно и имитировать первичную кисту средостения (рис. 2B). Связь между нормальной щитовидной железой и нисходящей тканью является основным критерием диагностики.

Рисунок 2 : A , Большое гипоэхогенное изображение яйцевидной формы с регулярными границами и неоднородной структурой – сагиттальный ретростернальный зоб, сканированный с помощью конвексного датчика. B , Неоднородное кистозное поражение верхних загрудинных органов – геморрагическая киста щитовидной железы.
Опухоли тимуса
Тимус может быть источником большого количества типов опухолей: эпителиальных (тимома, карцинома), лимфомы, карциноидов, опухолей половых клеток, сарком и т. д. Они составляют от 20% до 25% опухолей средостения и 50% опухолей переднего средостения.
Тимома
Тимома составляет около 20% опухолей, развивающихся в предсосудистом отделе, и дифференциальный диагноз с гиперплазией тимуса или злокачественными опухолями часто бывает затруднен. Обычно железа диффузно увеличена, с правильными границами, выпуклой поверхностью и может быть немного неоднородной (рис. 3A)
Архитектура сосудов нормальная. КТ обычно помогает определить и охарактеризовать структуру опухоли, но биопсия под визуальным контролем подтверждает диагноз.
Крупные исследования продемонстрировали более высокий уровень экстратимических опухолей в этой популяции – чаще всего лимфомы, лейкемии, рака пищевода и рака легких. Иногда может возникнуть кистозная тимома с небольшими твердыми компонентами, обычно васкуляризованная в режиме цветного допплера (рис. 3B и C), когда дифференциальный диагноз с лимфангиомой и зрелой тератомой сложнее.
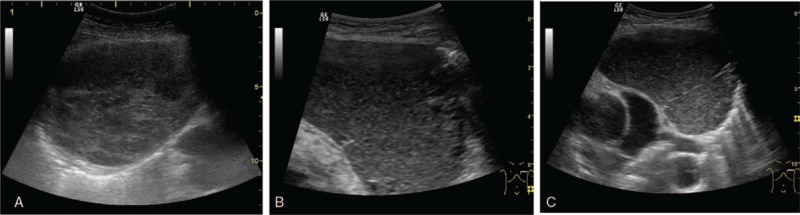
Рисунок 3 : A. Небольшая негомогенная гипоэхогенная опухоль яйцевидной формы, окруженная вентилируемым легким – правый парастернальный доступ тимомы. B и C – кистозное поражение с плавающими эхосигналами, тонкими стенками и небольшим гипоэхогенным твердым компонентом – кистозная тимома, прилегающая к легочному стволу и левой легочной артерии.
Карцинома тимуса
Злокачественные опухоли вилочковой железы имеют неправильную форму и анархическое распределение васкуляризации, кистозных областей или некротического компонента. Также при инвазивной тимоме может наблюдаться инфильтративное поведение и иногда внутригрудные метастазы. ТУЗИ выявляет эти признаки опухоли в преваскулярном отделе (рис. 4).
Рисунок 4 : Крупная негомогенная опухоль неправильной формы в преваскулярном отделе средостения с некротическими участками – инвазивная тимома.
Кисты средостения
Приобретенные или врожденные кисты средостения являются относительно редкими поражениями (12–20% новообразований средостения) и могут иметь различное происхождение – тимуса, поджелудочной железы, кистозные тератомы, плевроперикардиальные, бронхогенные или дупликационные кисты.
ТУЗИ позволяет визуализировать безэховые очаги, которые хорошо очерченные на поверхности, но гораздо менее глубокие из-за взаимного расположения вентилируемого легкого и костной части грудной клетки (рис. 5A).
Некоторые из них могут быть многослойными, с разной толщиной стенок или могут иметь гипоэхогенное содержимое (рис. 5В). В этом случае следует учитывать мультилокулярные кисты тимуса, кистозную тератому, лимфангиому и кистозную тимому, если они расположены в преваскулярном отделе средостения.
Рисунок 5 : A , Левое парастернальное поражение без эхо-сигнала с тонкой стенкой, смещающей латерально вентилируемое легкое – киста средостения. B . Большое левое парастернальное образование без эхо-сигнала с тонкими перегородками и стенками – киста средостения.
Лимфома
Лимфомы составляют около 20% опухолей средостения у взрослых (50% у детей). Лимфома Ходжкина встречается немного чаще (50–70%), чем лимфома неходжкинского типа. Увеличенные лимфатические узлы гипоэхогенны и сливаются в большие массы, смещая или поглощая структуры средостения (рис. 6A).
В некоторых случаях парастернальная инфильтрация грудной стенки, компрессия верхней полой вены, плевральный выпот, включая хилоторакс, могут быть связаны с большими опухолями (рис. 6В).
Чрескожная биопсия под контролем УЗИ имеет очень хорошую диагностическую точность и многие другие преимущества, без облучения, подразумеваемого методом КТ.
Метастатические лимфатические узлы
Увеличенные метастатические лимфатические узлы (MLN) видны, если они расположены в предваскулярном средостении, а также могут характеризоваться ТУЗИ. Может быть много первичных опухолей с MLN, которые не имеют специфического внешнего вида, и в этих случаях чрескожная биопсия лимфатических узлов под контролем УЗИ может дать диагноз (рис. 7A).
У пациентов с раком легкого первостепенное значение имеют оценка и гистологическая диагностика увеличенных нижних шейных и загрудинных лимфатических узлов, изменяющих стадию и лечение заболевания (рис. 7B). В некоторых случаях рак легких поражает средостение, что затрудняет дифференциальную диагностику с первичными опухолями средостения (рис. 7C).
Рисунок 7 : A , Множественные гипоэхогенные увеличенные лимфатические узлы, яйцевидные или сферические, со злокачественным аспектом при сагиттальном надгрудинном доступе – метастатическая эмбриональная рабдомиосаркома. B – Большое гипоэхогенное образование вокруг левой общей сонной артерии у пациента с НМРЛ с метастазами в шейные лимфатические узлы. – C Большое гипоэхогенное средостенно-легочное образование у пациента с левым НМРЛ, вторгшимся в средостение.
Опухоли зародышевых клеток (GCT)
Аберрантная миграция примордиальных половых клеток в средостение приводит к развитию опухолей внегонадных зародышевых клеток, которые составляют 15% образований средостения у взрослых (наиболее распространены в переднем отделе в возрасте до 40 лет и у мужчин – более 90%).
Существует 3 категории опухолей половых клеток – тератомы (доброкачественные), семиноматозные (SGCT) и несеминоматозные опухоли половых клеток (NSGCT).
Последний включает тератокарциному, опухоль желточного мешка, хориокарциному и эмбриональную карциному. SGCT – это дольчатые, гомогенные, большие опухоли (рис. 8A), но NSGCT – гетерогенные, с большими некротическими участками, неправильной формы и инфильтратами (рис. 8B).
Рисунок 8 : A , Парастернальный сагиттальный доступ негомогенной опухоли (гипоэхогенной периферической и гиперэхогенной центрально), прилегающей к нисходящей грудной аорте – SGCT. B – Большая левосторонняя преваскулярная опухоль средостения со смешанной структурой – множественные гипоэхогенные некротические внутриопухолевые области – опухоль желточного мешка (NGCST).
Нейрогенные опухоли
Наиболее частыми новообразованиями паравертебрального компартмента являются нейрогенные новообразования, составляющие 20% опухолей средостения. Большинство из них доброкачественные (70–80%), представленные шванномой и нейрофибромой.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Обычно они однородны (рис. 9), но могут представлять эхослабые области – кистозные изменения или кровоизлияния (чаще при шванноме). Следует учитывать злокачественную трансформацию, когда ранее стабильное доброкачественное новообразование быстро увеличивается в размерах, развивает структурную неоднородность или инфильтрирует другие ткани.
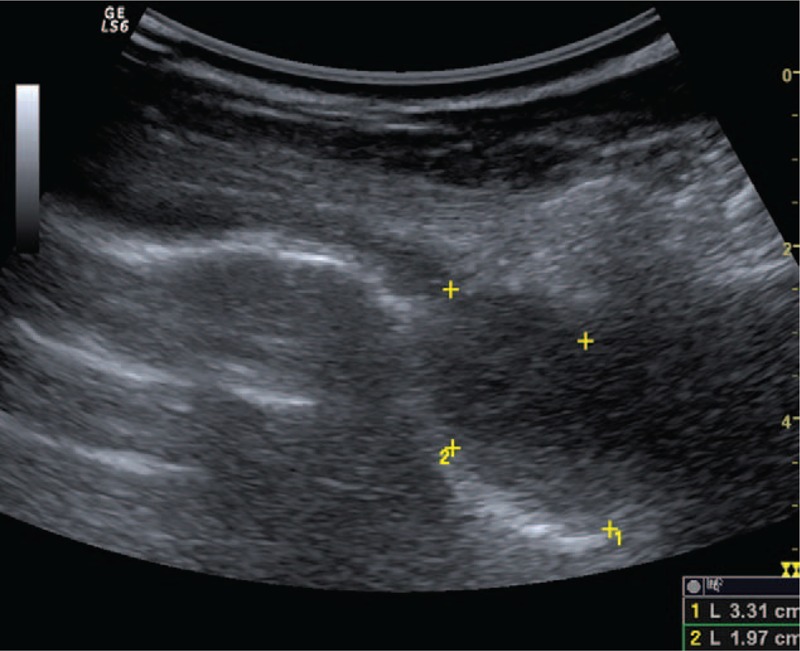
Рисунок 9 : Гипоэхогенная левая паравертебральная опухоль овоидной правильной формы – шваннома.
Опухоли позвонков
Позвонки могут быть поражены первичными опухолями или, чаще, метастатическим раком. Литические поражения можно увидеть при УЗИ, когда нарушается костная структура и распространяется на соседние мягкие ткани. При осмотре обычно учитывается сильная местная боль и выявляется гипоэхогенная ткань, смещающая поперечные или спинномозговые отростки или тело позвонка, прорастающая в паравертебральные структуры (рис. 10), иногда с костными фрагментами внутри.
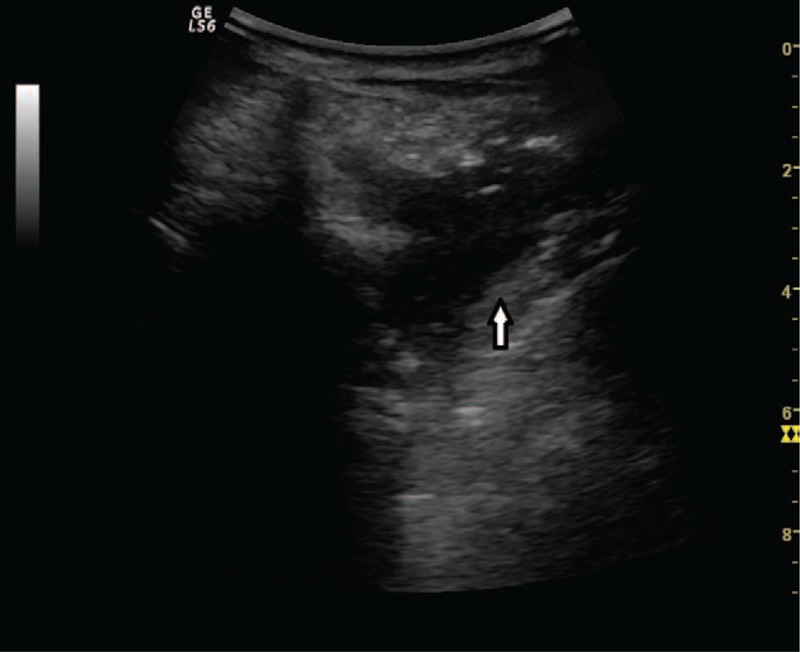
Рисунок 10 : Паравертебральный доступ – гипоэхогенное литическое поражение неправильной формы поперечного отростка позвонка (белая стрелка) – метастаз плоскоклеточного рака.
Выводы
Трансторакальное УЗИ может предоставить полезную информацию при комплексной оценке образований средостения, возникающих в переднем (предваскулярном) и заднем отделах средостения. Он также предлагает возможность ведения биопсии в этих клинических сценариях с множеством преимуществ по сравнению с контролем КТ.
Опухоли средостения: что это такое, классификация.
Опухоли средостения – общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы – первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором – опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
Злокачественные новообразования средостения диагностируются чаще всего в возрасте 18-45 лет, какой-то гендерной предрасположенности не отмечается.
Отдельно в медицине рассматриваются мезенхимальные опухоли – представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) – развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными – например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли – будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики – клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию – это реальный шанс полностью избавиться от злокачественных образований.
Филиалы и отделения, в которых лечат опухоль средостения (рак тимуса)
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
В Отделе торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. А.Б. РЯБОВ
В Отделении торакальной хирургии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Заведующий Отделом торакоабдоминальной онкологии – д.м.н. В.Ю. СКОРОПАД