Новообразования средостения
Определение
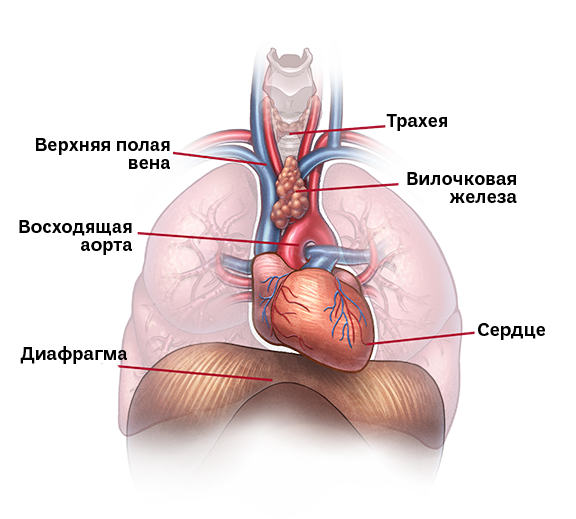
Средостение — пространство в грудной клетке между легкими, в котором находятся сердце, крупные сосуды, трахея, пищевод, вилочковая железа (тимус), лимфатические узлы.
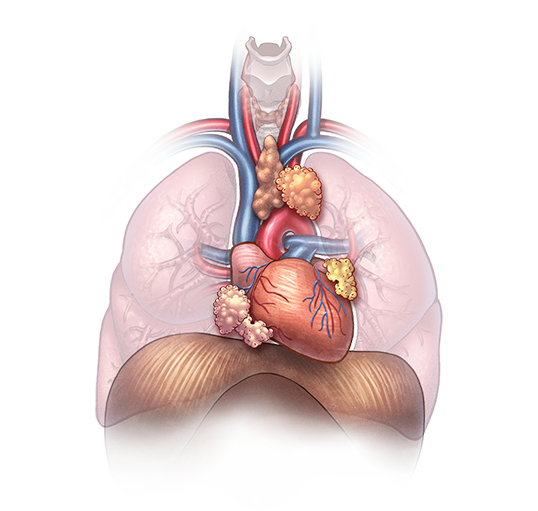
Новообразования средостения (опухоли и кисты средостения) — это группа разнородных по своему происхождению доброкачественных и злокачественных образований, объединенных общей локализацией и похожими симптомами. Наиболее часто встречающиеся образования средостения — это тимомы, кисты, опухоли нейрогенного происхождения и лимфомы. Саркоидоз, туберкулез, другие заболевания могут вызывать увеличение лимфатических узлов средостения.
Симптомы новообразований средостения
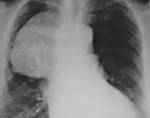
Симптомы зависят от локализации, размера и природы образования. Часто заболевание протекает бессимптомно, и новообразование средостения является случайной находкой при рентгенографическом исследовании или компьютерной томографии грудной клетки. Например, при опухолях тимуса, называемых тимомами, симптомов может не быть совсем, а может развиться нервно-мышечное заболевание – миастения.
Могут появляться общие — неспецифические симптомы – слабость, недомогание, похудание, небольшое повышение температуры тела. Может отмечаться боль в грудной клетке.
Существуют симптомы, связанные со сдавлением опухолью соседних органов. Например, при сдавлении верхней полой вены появляются одутловатость лица, головная боль, одышка в горизонтальном положении. Больные не могут выполнять работу, связанную с наклонами вперед.
При сдавлении трахеи наблюдаются кашель, одышка, шумное, затрудненное дыхание; при сдавлении пищевода — затруднение глотания.
Диагностика
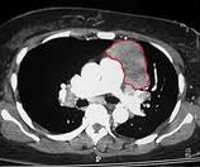
Компьютерная томография выполняется всем пациентам с новообразованиями средостения и позволяет точно определить их размер, локализацию и соотношение с другими органами и тканями, а значит и возможность хирургического лечения образования. Иногда для повышения точности изображения и оценки взаиморасположения с другими органами и тканями применяют введение рентгеноконтрастных веществ. Используются также Ангио-КТ, МРТ, УЗИ.
Иногда для выяснения природы новообразования и, соответственно, определения лечебной тактики необходимо получить участок ткани для гистологического исследования. Мы не сторонники игловой биопсии операбильных опухолей. Такая процедура практически никогда не отменяет необходимости хирургического лечения, а значит бесполезна.
С другой стороны, при неудалимых опухолях следует получить материал для гистологического исследования наименее травматичным способом:
Лечение
Основным методом лечения новообразований средостения является хирургический. Вид операции зависит от локализации и размера опухоли. Когда это возможно, мы выполняем операции через небольшие разрезы (видеоассистированные или торакоскопические операции). Такие вмешательства значительно менее травматичны и существенно сокращают сроки выздоровления и пребывания больного в стационаре. Руководитель Центра торакальной службы, Пищик Вадим Григорьевич, является признанным европейским экспертом по лечению новообразований средостения, особенно торакоскопическим способом. Этому вопросу посвящена его докторская диссертация.
Лимфомы и герминогенные опухоли не требуют операции и хорошо поддаются химио-лучевой терапии.
Запись на консультацию и осмотр по телефону: +7 (921) 919-07-49
Лечение опухолей средостения
Развитие опухолей среди жизненно важных органов в ограниченном пространстве приводит к сдавлению, смещению элементов средостения, создавая риск для жизни больного.
Опухоли могут исходить из самих органов, тканей между ними и эктопированными тканями. Кисты являются следствием патологических процессов и пороков развития с формированием полостей. Патоморфологические формы характеризуются чрезвычайным многообразием. Наиболее распространенные — лимфомы, тимомы, ангиосаркомы, нейробластомы.
Особенностями опухолей средостения являются морфологические и анатомо-физиологические характеристики средостения, трудности морфологической верификации, неопределенность лечебной тактики при ряде заболеваний.
В структуре онкологических заболеваний опухоли средостения составляют 3–7 %, из них 80 % доброкачественные, 20 % — злокачественные. Озлокачествление отмечается в 17–41 % случаев.
Причины заболеваний опухолями средостения многообразны: ионизирующее излучение, контакт с канцерогенами, вирусы ВИЧ и Эпштейна — Барр, ряд других этиологических факторов.
Клинические симптомы заболевания:
Осложнения патологии связны с последствиями компрессионного синдрома — сдавления опухолью соседних жизненно важных органов и нарушения их функций.
Диагностика и хирургическая тактика
При тимомах часто возникает миастения, при лимфомах — анемия.
Диагноз ставят по результатам компьютерной томографии, лабораторных анализов. Информативны также МРТ, УЗИ и ПЭТ-КТ. Для диагностики используется эндоскопия (видеобронхоскопия, медиастиноскопия) и биопсия (забор образцов тканей) с последующим гистологическим исследованием.
Тактика лечения зависит от типа опухоли, ее локализации и распространенности. Наиболее эффективный метод лечения большинства видов опухолей средостения — радикальное хирургическое иссечение в пределах здоровых тканей с окружающей клетчаткой и лимфоузлами. Исключение — лимфомы, при них тактику лечения подбирают индивидуально, приоритет отдают химиолучевым методам.
Радикальное удаление опухолей по возможности проводят минимально инвазивным способом (видеоторакоскопия). Хирургическое лечение опухолей средостения также бывает паллиативным с целью декомпрессии внутренних органов. Сочетание хирургического лечения с лучевой и химиотерапией улучшает прогноз.
Консервативное лечение опухолей средостения, реабилитация и прогноз
Если опухоль средостения нерезектабельна, показаны лекарственная, лучевая и химиотерапия. С их помощью замедляют рост метастазов, уменьшают выраженность симптомов, улучшают общее состояние больного.
Индивидуальную лечебную схему подбирает лечащий врач с учетом размеров опухоли и степени поражения органов средостения. В периоде реабилитации показан сбалансированный рацион, отказ от вредных привычек, посильная двигательная и социальная активность, психотерапия, диспансерное наблюдение врача-онколога.
Пятилетняя выживаемость при злокачественных опухолях средостения не превышает 50 %. При появлении метастазов прогноз резко ухудшается, но даже в самых запущенных случаях можно улучшить состояние больного и добиться клинической ремиссии. При выявлении опухоли на бессимптомном этапе вероятность полного выздоровления — до 100 %, поэтому так важны регулярные профилактические осмотры. Чем раньше начато лечение, тем лучше прогноз для пациента.
Опухоли средостения
Опухоли средостения – группа разнородных в морфологическом плане новообразований, расположенных в медиастинальном пространстве грудной полости. Клиническая картина складывается из симптомов компрессии или прорастания опухоли средостения в соседние органы (болей, синдрома верхней полой вены, кашля, одышки, дисфагии) и общих проявлений (слабости, повышение температуры, потливости, похудания). Диагностика опухолей средостения включает рентгенологическое, томографическое, эндоскопическое обследование, трансторакальную пункционную или аспирационную биопсию. Лечение опухолей средостения – оперативное; при злокачественных новообразованиях дополняется лучевой и химиотерапией.
МКБ-10
Общие сведения
Опухоли медиастинальной локализации характеризуются морфологическим разнообразием, вероятностью первичной злокачественности или малигнизации, потенциальной угрозой инвазии или компрессии жизненно важных органов средостения (дыхательных путей, магистральных сосудов и нервных стволов, пищевода), техническими сложностями хирургического удаления. Все это делает опухоли средостения одной из актуальных и наиболее сложных проблем современной торакальной хирургии и пульмонологии.
Анатомия средостения
Классификация
Все опухоли средостения делятся на первичные (изначально возникающие в медиастинальном пространстве) и вторичные (метастазы новообразований, расположенных вне средостения).
Первичные опухоли средостения образуются из разных тканей. В соответствии с генезом среди опухолей средостения выделяют:
Также в средостении встречаются так называемые псевдоопухоли (увеличенные конгломераты лимфоузлов при туберкулезе и саркоидозе Бека, аневризмы крупных сосудов и др.) и истинные кисты (целомические кисты перикарда, энтерогенные и бронхогенные кисты, эхинококковые кисты).
Симптомы опухолей средостения
В клиническом течении опухолей средостения выделяют бессимптомный период и период выраженной симптоматики. Длительность бессимптомного течения определяется локализацией и размерами опухолей средостения, их характером (злокачественным, доброкачественным), скоростью роста, взаимоотношениями с другими органами. Бессимптомные опухоли средостения обычно становятся находкой при проведении профилактической флюорографии.
Общая симптоматика при опухолях средостения включает слабость, лихорадку, аритмии, бради- и тахикардию, похудание, артралгии, плеврит. Данные проявления в большей степени свойственны злокачественным опухолям средостения.
Болевой синдром
Наиболее ранними проявлениями как доброкачественных, так и злокачественных опухолей средостения, являются боли в грудной клетки, обусловленные сдавлением или прорастанием новообразования в нервные сплетения или нервные стволы. Боли обычно носят умеренно интенсивный характер, могут иррадиировать в шею, надплечье, межлопаточную область.
Опухоли средостения с левосторонней локализацией могут симулировать боли, напоминающие стенокардию. При сдавлении или инвазии опухолью средостения пограничного симпатического ствола нередко развивается симптом Горнера, включающий миоз, птоз верхнего века, энофтальм, ангидроз и гиперемию пораженной стороны лица. При болях в костях следует думать о наличии метастазов.
Компрессионный синдром
Специфические проявления
При некоторых опухолях средостения развиваются специфические симптомы. Так, при злокачественных лимфомах отмечаются ночная потливость и кожный зуд. Фибросаркомы средостения могут сопровождаться спонтанным снижением уровня глюкозы в крови (гипогликемией). Ганглионевромы и нейробластомы средостения могут продуцировать норадреналин и адреналин, что приводит к приступам артериальной гипертензии. Иногда они секретируют вазоинтестинальный полипептид, вызывающий диарею. При внутригрудном тиреотоксическом зобе развиваются симптомы тиреотоксикоза. У 50 % пациентов с тимомой выявляется миастения.
Диагностика
Многообразие клинических проявлений не всегда позволяет пульмонологам и торакальным хирургам диагностировать опухоли средостения по данным анамнеза и объективного исследования. Поэтому ведущую роль в выявлении опухолей средостения играют инструментальные методы.
Лечение опухолей средостения
В целях профилактики малигнизации и развития компрессионного синдрома все опухоли средостения должны быть удалены как можно в более ранние сроки. Для радикального удаления опухолей средостения используются торакоскопический или открытый способы. При загрудинном и двустороннем расположении опухоли в качестве оперативного доступа преимущественно используется продольная стернотомия. При односторонней локализации опухоли средостения применяется передне-боковая или боковая торакотомия.
Пациентам с тяжелым общесоматическим фоном может быть осуществлена трансторакальная ультразвуковая аспирация новообразования средостения. При злокачественном процессе в средостении производится радикальное расширенное удаление опухоли либо паллиативное удаление опухоли в целях декомпрессии органов средостения.
Вопрос о применении лучевой и химиотерапии при злокачественных опухолях средостения решается, исходя из характера, распространенности и морфологических особенностей опухолевого процесса. Лучевое и химиотерапевтическое лечение применяется как самостоятельно, так и в комбинации с оперативным лечением.
Опухоли средостения: что это такое, классификация.
Опухоли средостения – общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы – первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором – опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
Злокачественные новообразования средостения диагностируются чаще всего в возрасте 18-45 лет, какой-то гендерной предрасположенности не отмечается.
Отдельно в медицине рассматриваются мезенхимальные опухоли – представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) – развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными – например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли – будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики – клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию – это реальный шанс полностью избавиться от злокачественных образований.
Филиалы и отделения, в которых лечат опухоль средостения (рак тимуса)
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
В Отделе торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. А.Б. РЯБОВ
В Отделении торакальной хирургии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Заведующий Отделом торакоабдоминальной онкологии – д.м.н. В.Ю. СКОРОПАД
Опухоли средостения – симптомы и методы лечения
Несмотря на то, что частота выявления опухолей средостения составляют всего 1% среди всех онкологических заболеваний, 80% подобных опухолей являются злокачественными. Кроме того, чаще всего опухоли средостения диагностируют работоспособного населения: молодых людей и людей среднего возраста.
Причины возникновения опухолей средостения
Опухоли средостения могут быть как злокачественными, так и доброкачественными. Их структура может быть очень разной, а причина возникновения пока неясна. Ученые выделяют несколько факторов, которые могут способствовать появлению опухоли:
• неблагоприятные факторы окружающей среды,
• избыточное употребление алкогольных напитков,
• контакт с некоторыми химикатами,
• хронические воспалительные заболевания органов в области средостения,
• заболевание определенными типами вирусов, которые могут вызывать рак.
Хотя пока не было доказано, что человек может иметь генетическую предрасположенность к опухолям средостения, у многих пациентов часто есть родственники, перенесшие подобное заболевание.
Симптомы
Симптомы опухолей средостения различаются в зависимости от их расположения, размеров и стадии заболевания. Заболевание может маскироваться под многие другие патологии сердца и легких:
• боли в грудной клетке,
• дискомфорт при глотании или невозможность глотать,
• отек шеи, головы, рук и лопаток,
• нарушения сердечного ритма.
В случае, если опухоль достигает значительных размеров, она сдавливает соседние органы, и в результате появляются одышка, значительные отеки, учащенное сердцебиение и острая выраженная боль в груди, а кожа больного приобретает синюшный оттенок.
Рост и стадии заболевания
Опухоли средостения – очень разнородная группа онкологических заболеваний: в этой области встречается до ста различных видов опухолей. В зависимости от пораженного органа проявляются различные симптомы, а опухоль разрастается с различной скоростью. Наиболее часто встречаются в этой области новообразования из нервной ткани и половых клеток, реже – опухоли железы, отвечающей за клеточный иммунитет человека (тимуса или вилочковой железы), и лимфатической ткани. Совсем редки опухоли мягких тканей (например, жировой и мышечной), плевры и кисты. Так как 80% новообразований в этой анатомической области злокачественные, часто среди опухолей средостения встречаются метастазы.
Диагностика
В диагностике опухолей средостения используют следующие методы:
• Развернутый анализ крови.
• Пункция костного мозга (забор небольшого количества спинномозговой жидкости с помощью толстой иглы) с последующей миелограммой (изучением клеточного состава полученной жидкости).
• Реакция с туберкулиновым антигеном (лабораторный метод, который позволяет установить стал ли туберкулез одной из причин заболевания).
• Реакция Вассермана (лабораторный метод, который позволяет установить стал ли сифилис одной из причин заболевания),
• Лабораторное определение маркеров опухоли (уникальные белки, которые появляются в крови только если в организме есть определенный тип новообразования).
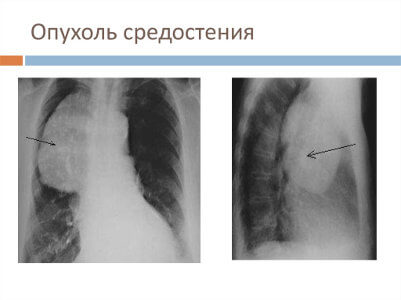
• Рентген грудной клетки и КТ позволяют определить расположение опухоли и выдвинуть предположение о ее происхождении и стадии, на которой находится опухолевый процесс.
• КТ сосудов средостения позволяет уточнить стадию заболевания, выявить наличие метастазов и получить представление о потенциальном исходе заболевания.
• МРТ особенно важно в постановке диагноза, если опухоль имеет сосудистую природу, так как позволяет рассмотреть всю область средостения и увидеть расположение каждого органа и сосуда в трехмерной перспективе.
• ПЭТ-КТ возможно является самым сложным методом диагностики опухолей, но он же и самый эффективный, так как позволяет увидеть даже самое маленькое новообразование и метастазы, состоящие всего из нескольких клеток.
• Биопсия – забор небольшого участка пораженной ткани, для того чтобы определить тип опухоли, варианты лечения и прогноз для пациента.
• Видеоторакоскопия – когда диагноз невозможно установить другим способом, врачи проводят небольшую операцию: помещают камеру внутрь грудной клетки пациента под наркозом. Изображение с камеры выводится на экран, и хирург точно видит какой орган поражен опухолью.
Методы лечения
Подавляющее большинство опухолей средостения требует хирургического вмешательства:
• Резектабельные опухоли, то есть те опухоли, которые можно удалить полностью, удаляются хирургами часто вместе с органом, в котором она образовалась, или даже частью соседних органов и тканей.
• Нерезектабельные опухоли, то есть те опухоли, которые по некоторым причинам удалить нельзя, лечат с помощью химиотерапии и лучевой терапии. В том случае, если опухоль уменьшается и появляются показания для ее удаления, хирург проводит операцию.
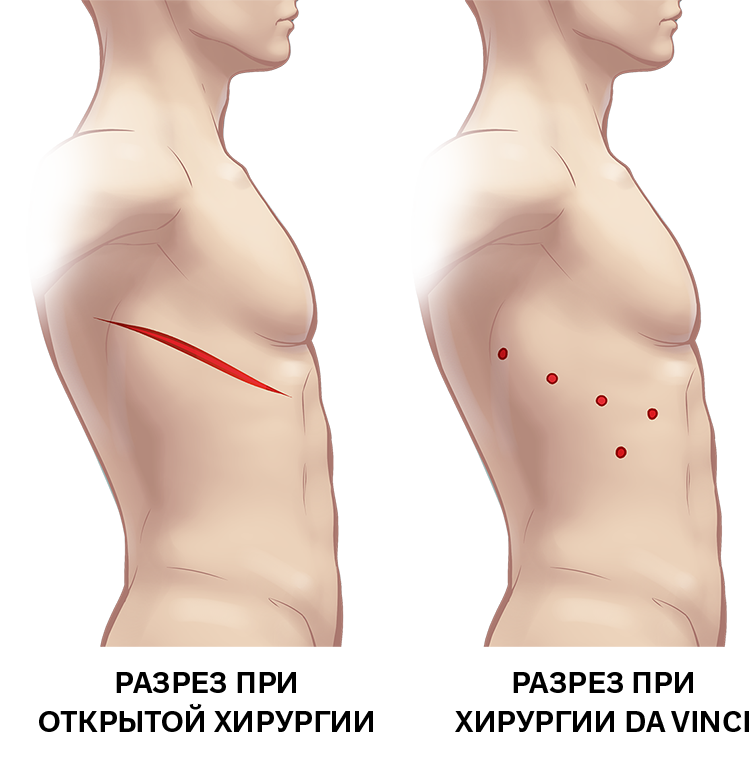
Операции по удалению опухолей средостения – это сложные оперативные вмешательства, связанные с техническими трудностями из-за того, что все органы средостения расположены компактно и часто срастаются между собой в случае патологии. Из-за этого высок риск задеть соседние ткани, что повлечет за собой тяжелые осложнения. Поэтому в последнее время для удаления опухолей средостения рекомендованы малоинвазивные доступы, такие как лапароскопия и операции с применением хирургического робота da Vinci.
Как работает хирургический робот да Винчи
Работа хирургического робота da Vinci полностью контролируется опытным хирургом через небольшие разрезы размером не более 2 см. Видеокамера эндоскопа, введенная через одно из разрезов, транслирует врачу детальное трехмерное изображение органа. В результате, врач может тщательно спланировать операцию. Хирург управляет инструментами, которые имеют 7 степеней свободы движения, благодаря технологии «EndoWrist» и контролирует их движения внутри тела пациента дистанционно с помощью специальных джойстиков. Проведение операции с использованием робота da Vinci требует высокой квалификации хирурга и специальных навыков.
Преимущества робота да Винчи
Хирургическое лечение опухолей средостения с помощью робота da Vinci помогает:
• Уменьшить повреждение здоровых тканей в ходе операции.
• Снизить интенсивность боли и дискомфорта в постоперационный период.
• Свести к минимуму кровопотерю и необходимость в переливании крови.
• Минимизировать риск инфицирования и других осложнений.
• Избежать больших разрезов и заметных постоперационных шрамов и рубцов.
• Ускорить реабилитационный период.
• Быстро вернуться к привычной активности.
• Получить высокий результат от проведенного лечения.
Операции опухолей средостения с использованием робота da Vinci являются наиболее эффективными, так как позволяют проводить операции в узком пространстве быстро и точно.
Как и в отношении любой операции, никто не может гарантировать наличие перечисленных преимуществ в каждом случае, поскольку каждый случай уникален. Пациенты должны обсуждать соответствующие хирургические риски со своими врачами.