Спондилолистез пояснично-крестцового отдела позвоночника. Лечение
Содержание:
Как известно, существует несколько разновидностей смещения, или спондилолистеза. Они классифицируются по этиологии — причине возникновения данного заболевания, а именно
Степени спондилолистеза
По степени смещения спондилолистез бывает 5 степеней.
Симптомы спондилолистеза
На начальных этапах, когда смещение позвонка, а соответственно степень его подвижности выражена не достаточно сильно больных беспокоит боль в поясничном отделе позвоночника, чувство неуверенности и слабости в поясничном отделе. Иногда пациенты говорят, что «мне нужно поставить позвонок на место и я чувствую себя лучше», т.е. сам пациент движениями в позвоночнике возвращает позвонок «на место».
Когда смещение начинает принимать критические значения присоединяются неврологические симптомы — радикулиты, синдром конского хвоста, проявляющиеся болью в ногах, «онемением» в области промежности, слабостью в ногах и пр.
Диагностика спондилолистеза
Заподозрить спондилолистез можно на простых рентгенограммах в боковой проекции. Функциональные рентгенограммы, т.е. снимки в положении сгибания-разгибания в поясничном отделе позвоночника помогают определить нестабильный или фиксированный, т.е. неподвижный снондилолистез.
Необходимость оперативного вмешательства
Спондилолистез имеет тенденцию к прогрессии и со временем степень его увеличивается, на контрольных рентгенограммах через несколько лет смещение, соскальзывание позвонка становится больше и анатомия становится очень враждебной, что создает большие сложности хирургу на операции, а у пациента развиваются дополнительные вторичные изменения позвоночного канала, отражающиеся на функции нервной системы — сильнее сдавливаются корешки, беспокоит не только боль в пояснице, но и в ногах, онемение, возможны расстройства половой сферы.
Таким образом, логично оперативное лечение уже на ранних стадиях спондилолистеза, что бы не доводить ситуацию до критически необратимой.
Для лучшего понимания патологии ее лучше проиллюстрировать конкретными примерами из практики.
Пациентка З., у которой истмический, он же врожденный или истинный листез сочетался с дисцитом, воспалением диска.
На снимке отчетливо видна зона незаращения (зигзаг авторучкой).
Ее же снимок, межпозвонковый диск практически полностью отсутствует, вакуум-эффект, позвонки склерозированы, все это не позволило провести дез кейджем.



После операции пациентка «поднялась на ноги» через 3 дня, после регресса боли, много ходила по отделению и выписана с хорошим функциональным результатом.
Пример дегенеративного, вторичного (на фоне остеохондроза) спондилолистеза.
Возрастная пациентка П. со спондилолистезом на том же уровне, что и предыдущая больная.
Компенсаторное утолщение желтой связки, развитие спондилоартроза привело к развитию вторичного сужения позвоночного канала — стеноза позвоночного канала, проявляющегося неврологическими расстройствами.
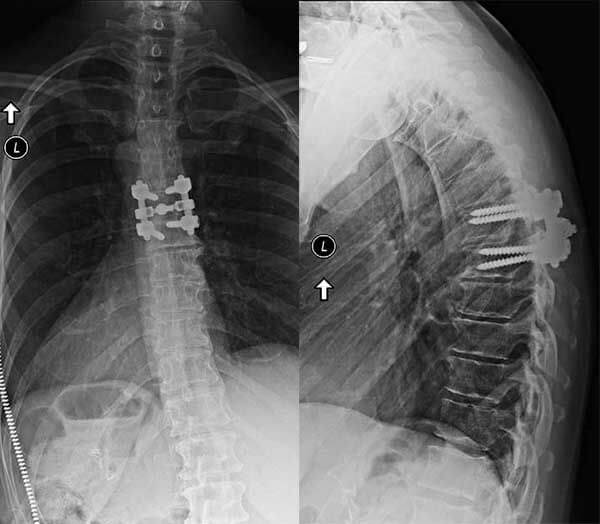
МРТ пациентки З. до вмешательства.
На аксиальной проекции яркая демонстрация полифакторного сужения позвоночного канала за счет упомянутых причин.
Пациентке проведена декомпресиия позвоночного канала, восстановление оси позвоночника — редукция листеза, и спондилодез (Fusion) кейджем и системой ТПФ.
КТ после операции, боковая проекция, показывающая вправление смещения позвонка.

Больная выписана с хорошим функциональным результатом.
Реабилитация после операции
В случае удовлетворительного состояния до операции, отсутствия осложнений, связанных с хирургическим вмешательством, пациент не нуждается в специализированных реабилитационных центрах и может восстанавливаться в домашних условиях, посещая бассейн, получая массаж и лечебную гимнастику.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Спондилодез позвоночника: показания и противопоказания, способы операции, цены леченая
Спондилодез – это группа сложных хирургических вмешательств, направленных на обездвиживание одного или нескольких позвоночно-двигательных сегментов. Во время операции врачи с помощью специальных конструкций фиксируют между собой соседние позвонки. После спондилодеза они срастаются между собой, перестают двигаться и вызывать болезненные ощущения.
Как вы думаете, в чем разница между артродезом и спондилодезом? Артродезированием (artro – сустав, deso – связывать, скреплять) называют операцию по обездвиживанию любого сустава, который не удается вылечить консервативным путем. Спондилодез – это один из видов артродеза, который подразумевает иммобилизацию ПДС.
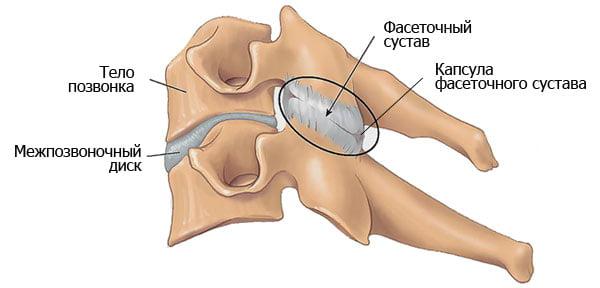
Позвоночно-двигательный сегмент (ПДС) – это структурно-функциональная единица позвоночника, состоящая из двух смежных позвонков, межпозвонкового диска (МПД), связывающих их суставов, связок и мышц.
Потребность в обездвиживании ПДС возникает при нестабильности позвоночника и ярко выраженном болевом синдроме. Чаще всего они развиваются при тяжелом остеохондрозе. У многих пациентов на фоне нестабильности позвоночно-двигательных сегментов выявляют артроз фасеточных суставов, компрессию нервных корешков или спинного мозга, грыжи межпозвонковых дисков. Каждая из этих патологий требует лечения.
Поэтому в большинстве случаев спондилодез комбинируют с другими хирургическими манипуляциями на позвоночнике. При тяжелом спондилоартрозе пациентам выполняют фасетэктомию, при наличии спаек в области спинномозговых корешков – менингорадикулолиз, при сдавлении спинного мозга – декомпрессию дурального мешка. Вместе с этим всем больным удаляют МПД и заменяют их специальными кейджами. Такой подход позволяет устранить причину болей в спине и предупредить их появление в будущем.
Спондилодез относится к группе декомпрессивно-стабилизирующих операций. Все они направлены на освобождение сдавленных невральных структур, удаление разрушенных межпозвонковых суставов и дисков, стабилизацию ПДС.
Показания и противопоказания
Хирургическое вмешательство требуется лицам с хроническими болями в спине, не поддающимися консервативному лечению. Отметим, что при различных заболеваниях пациентам требуются разные нейрохирургические операции. Выбор метода лечения проводится индивидуально, после комплексного обследования больного.
Показания к декомпрессивно-стабилизирующим операциям с последующим выполнением спондилодеза:
Операции на позвоночнике нельзя делать при наличии тяжелой сердечно-сосудистой патологии, острых инфекционных заболеваний и свищей неизвестной этиологии. Из-за высокого риска тромбоэмболических осложнений спондилодез не делают при нарушениях свертываемости крови и варикозной болезни.
Хирургические вмешательства на позвоночнике довольно часто запрещают проводить детям моложе 12 лет и лицам в возрасте более 60 лет.
Виды спондилодеза
Операции могут выполнять через передний или задний доступ. В первом случае хирург «пробирается» к позвоночнику через брюшную полость или клетчаточные пространства шеи, во втором – через мягкие ткани со стороны спины. При этом врач сначала разрезает кожу и рассекает фасции, затем отодвигает в сторону глубокие мышцы спины.
Что касается методов фиксации, они бывают передними и задними. В первом случае хирург работает с телами позвонков, во втором – с их остистыми и поперечными отростками. Многочисленные исследования показали более высокую эффективность межтелового спондилодеза. Тела позвонков лучше кровоснабжаются, имеют больше клеточных элементов и обладают хорошим остеогенным потенциалом. Следовательно, установленные между ними трансплантаты приживаются намного лучше тех, которыми соединяют отростки.
Любопытно! Как показывает статистика, частота успешных сращений при межтеловом спондилодезе составляет 96%. При фиксации позвонковых отростков она гораздо ниже.
Спондилодез шейного отдела
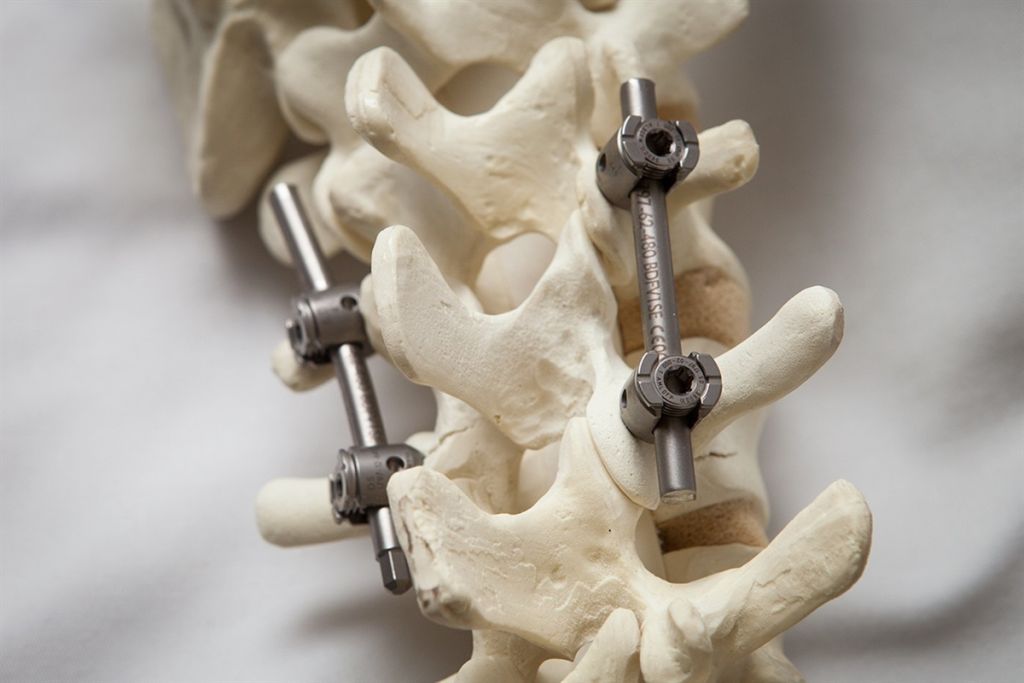
При тяжелых дегенеративно-дистрофических заболеваниях шейного отдела врачи предпочитают выполнять задний цервикоспондилодез. В ходе хирургического вмешательства они могут обездвиживать один, два или сразу несколько ПДС. Наиболее современным и надежным методом считается транспедикулярная фиксация позвонков. К сожалению, в ряде случаев она сопряжена с высоким риском ятрогенного повреждения нервов и сосудов.
Ввиду этого многие специалисты отдают предпочтение металлоконструкциям, которые фиксируют задний опорный комплекс ПДС. С их помощью хирурги соединяют между собой отростки шейных позвонков. Отметим, что сегодня среди врачей нет единого мнения о преимуществах того или иного метода заднего цервикоспондилодеза.
При тяжелых травмах шейного отдела позвоночника хирурги отдают предпочтение спондилодезу через передне-боковой доступ. Метод фиксации выбирают индивидуально, после комплексного обследования пациента. Как показала практика, при переломах позвонков наиболее эффективна комбинация межтелового цервикоспондилодеза и передней фиксирующей пластины. Подобная фиксация более надежна и обеспечивает раннюю мобилизацию больного.
Спондилодез поясничного отдела позвоночника
При выполнении хирургических вмешательств на поясничном отделе хирурги стараются выбирать задний доступ. Как мы уже сказали, он менее травматичен и гораздо реже приводит к развитию осложнений. Передний доступ используют только при лечении оскольчатых переломов. В редких случаях его применяют в сложных клинических ситуациях.
У людей старше 55 лет на фоне остеопороза довольно часто возникают компрессионные переломы позвонков. По статистике, среди жителей США они встречают чаще переломов шейки бедра.
Таблица 1. Виды поясничного спондилодеза.
| Особенности | Преимущества, недостатки | |
| Передний межтеловой, ALIF | Во время операции хирург получает удобный доступ к телам позвонков и МПД. Он свободно удаляет диск и выполняет декомпрессию. Затем он устанавливает кейдж, способствующий быстрому сращению тел позвонков. При необходимости специалист использует дополнительные фиксирующие конструкции. | Метод позволяет избежать дислокации нервных пучков, что сопряжено с высоким риском их повреждения.Тем не менее при ALIF врач вынужден смещать кровеносные сосуды, что может привести к кровотечению. |
| Задний межтеловой, PLIF | Врач выполняет двухстороннюю интерламинэктомию и радикальную дискэктомию. После этого он имплантирует кейджи по обе стороны от позвонка.В некоторых случаях хирурги используют расширяющиеся имплантаты. Поскольку они имеют меньший диаметр, для их установки достаточно медиальной двусторонней фасетэктомии и удаления студенистого ядра. После внедрения кейджи развинчивают до нужных размеров специальным ключом. | PLIF дает возможность выполнить циркулярный спондилодез за одно хирургическое вмешательство.Чтобы получить доступ к межтеловому пространству, врач вынужден отодвигать нервные корешки. Во время тракций он рискует повредить их. В последующем это может привести к парезам, параличам, дисфункции тазовых органов и т.д. |
| Трансфораминальный межтеловой, TLIF | Наиболее современный и малотравматичный метод, обладающий массой преимуществ. Во время операции хирург выполняет дискэктомию и спондилодез с одной стороны – максимального стеноза. | TLIF позволяет избежать разрушения задний опорных структур позвоночника. Метод дает возможность выполнить хирургическое вмешательство даже на фоне выраженного рубцового процесса. |
Для более прочной иммобилизации ПДС многие хирурги выполняют межтеловой спондилодез вместе с транспедикулярной фиксацией. Суть последней заключается в применении специальных конструкций, которыми дополнительно скрепляют тела позвонков.
Перспективы восстановления
Спондилодез – это тяжелая операция, которую выполняют под наркозом. В первые сутки после хирургического вмешательства пациент пребывает в палате интенсивной терапии под присмотром медперсонала. При отсутствии осложнений ему разрешают вставать с постели уже на вторые сутки.
Восстановительный период после разных видов спондилодеза длится от 2 до 4 месяцев. В это время человеку необходимо избегать физических нагрузок, носить ортопедические корсеты и выполнять все предписания врача. Если операция и реабилитационный период прошли гладко – больной вскоре возвращается к привычному образу жизни.
Отметим, что после некоторых операций у пациентов случается несращение позвонков. Обычно это происходит тогда, когда врачи фиксируют между собой остистые и поперечные отростки. В этом случае больных продолжают беспокоить боли в спине. При отсутствии лечения несращение позвонков может привести к тяжелых последствиям.
После моно- и бисегментарного спондилодеза человек практически не замечает ограничений подвижности позвоночника. А вот после фиксации одновременно нескольких ПДС он может испытывать трудности при сгибании и разгибании спины.
Сколько стоит операция
В Москве минимальная стоимость спондилодеза составляет 50 000 рублей. При этом человеку необходимо дополнительно заплатить за расходные материалы, металлические имплантаты, пребывание в стационаре и реабилитацию. В сумме лечение в Москве может обойтись больному в 100 000 рублей.
В наше время многие жители РФ едут оперироваться в Германию и Израиль. Там операция стоит в пределах 10-12 тысяч евро. К сожалению, в германских и израильских клиниках пациентов выписывают уже через несколько дней после хирургического вмешательства. В итоге больные не получают нужной реабилитации или проходят ее дома. Естественно, все это замедляет выздоровление.
Если вы хотите прооперироваться за рубежом и получить полноценную реабилитацию – обратите внимание на Чехию. Лечение там стоит намного меньше, чем в других европейских странах. За спондилодез, пребывание в клинике и качественное восстановление в Чехии вы заплатите всего 7-8 тысяч евро.
Спондилодез поясничного отдела позвоночника что это такое
а) Оборудование и инструменты для переднего спондилодеза поясничного отдела позвоночника:
— Система абдоминальных ретракторов с возможностью фиксации к операционному столу.
— Оборудование для флюороскопического или рентгенологического контроля в боковой проекции.
— Сосудистые клипсы или шовный материал для лигирования сосудов.
— Длинные костные ложки.
— Длинные кусачки Керрисона.
— Пластинчатый или межтеловой дистрактор.
— Импактор.
— Длинные остеотомы (для корпорэктомии).
— Высокоскоростной бор (для корпорэктомии).
— Межтеловые спейсеры.
— Бикортикальный костный аутотрансплантат из гребня подвздошной кости.
— Кольцевидный костный аллотрансплантат из бедренной кости.
— Цилиндрические резьбовые столбики из аллокости.
— Цилиндрические резьбовые титановые кейджи.
— Титановые сетчатые кейджи.
— Кейджи из других материалов (карбоновые, биодеградируемые на основе полимолочной кислоты, из полиэфир-эфиркетона [РЕЕК]).
— Остеокондуктивный/остеоиндуктивный материал для заполнения межтеловых спейсеров.
— Аутокость из резецируемого тела позвонка.
— Губчатая аутокость из гребня подвздошной кости.
— Чипсы из кортикальной или губчатой аутокости.
— Деминерализованный костный матрикс.
— Костный морфогенетический протеин.
— Система передней стабилизации позвоночника (опционально).
б) Укладка пациента для переднего спондилодеза поясничного отдела позвоночника:
— Пациента укладывают на стандартный операционный стол, руки отводят на 90°.
— Отдельное внимание при укладке пациента следует уделить сохранению нормального лордоза поясничного отдела позвоночника: для этого под поясницу пациента подкладывают раздуваемую воздушную подушку. Сохранение нормального лордотического изгиба не только позволяет «раскрыть» передние отделы межтелового пространства, но и упрощает процесс установки межтеловых имплантов, имеющие соответствующую нормальному поясничному лордозу форму.
— Отведение рук дает возможность фиксации к операционному столу системы абдоминальных ретракторов в непосредственной близости к телу пациента и без риска развития компрессионных нейропатий верхних конечностей.
— Если в ходе операции предполагается забор костного аутотрансплантата, то соответствующим образом необходимо обработать и отграничить стерильным бельем всю переднюю брюшную стенку и область гребня подвздошной кости.
в) Доступ при переднем спондилодезе в поясничном отделе позвоночника:
— Разрез кожи длиной 12 см располагается слева от срединной линии на уровне соответствующего межтелового пространства.
— Кожа и подкожная клетчатка мобилизуются тупо пальцем до передней стенки влагалища прямой мышцы живота слева.
— Передняя стенка влагалища прямой мышцы живота рассекается продольно в непосредственной близости к срединной линии.
— Медиальный край прямой мышцы мобилизуют в кранио-каудальном направлении на протяжении 12 см.
— Затем мышца мобилизуется в направлении изнутри наружу, под мышцей становится видна дугообразная линия. Как вариант, разрез передней стенки влагалища прямой мышцы живота можно располагать латерально, в таком случае прямую мышцу живота мобилизуют снаружи внутрь.
— Тупая мобилизация тканей под дугообразной связкой, которая представляет из себя наиболее каудальную часть незавершенной задней стенки влагалища прямой мышцы, между ней и видимой на этом этапе париетальной брюшиной обеспечивает доступ в забрюшинное пространство.
— Постепенная мобилизация брюшины сначала пальцами, а затем всей кистью в направлении вверх, вниз и медиально позволяет оттеснить брюшинный мешок и обнажить переднюю поверхность позвоночника. Описанная техника основывается в первую очередь на тактильных ощущениях хирурга, а не на непосредственной визуализации операционного поля, поэтому хирург должен быть хорошо знаком с особенностями анатомии данной области. Пальпаторная локализация крупных сосудов помогает избежать их повреждения.
В ходе мобилизации брюшины хирург должен работать достаточно аккуратно, чтобы не допустить ее повреждения. Если таковое все же происходит, то дефект брюшины следует либо восстановить сразу же, либо еще более расширить его для предотвращения ущемления в этом дефекте петель кишечника.
— Во избежание повреждения необходимо локализовать расположение мочеточника — обычно он оттесняется от позвоночника вместе с брюшинным мешком.
— Следующим этапом в рану устанавливают абдоминальные ретракторы, которые фиксируются к операционному столу и позволяют сформированный доступ к позвоночнику постоянно держать открытым.
— Точность выбранного уровня операции подтверждают рентгенограммой в боковой проекции.
г) Мобилизация сосудов:
— На передней поверхности позвоночника идентифицируют аорту и нижнюю полую вену. Доступ к диску L5-S1 обычно осуществляется ниже бифуркаций этих сосудов (межподвздошный коридор). Для доступа к дискам L3-L4 и L4-L5 аорту и нижнюю полую вену необходимо мобилизовать и оттеснить правее их исходного срединного положения (левосторонний латероаортальный коридор). Как вариант, на этих уровнях можно выполнить переднебоковой доступ к межпозвонковому диску, когда дискэктомия выполняется кнаружи от аорты и нижней полой вены.
— При отсутствии рубцовых изменений забрюшинного пространства крупные сосуды достаточно легко мобилизуются с помощью тупфера. Сегментарные артерии, расположенные в зоне вмешательства и мешающие мобилизации аорты, необходимо надежно лигировать. Кроме сегментарных артерий источником весьма значительного кровотечения могут быть подвздошно-поясничные вены.
Если последние располагаются в зоне вмешательства, то их с профилактической целью также следует лигировать, поскольку кровотечение при случайном их повреждении бывает весьма непросто остановить, что может стать причиной значительной кровопотери.
— При доступе ниже бифуркаций крупных сосудов может оказаться необходимым лигировать срединные крестцовые артерию и вену.
— Анатомия крупных сосудов в этой области может отличаться значительной вариабельностью.
— При слишком близком расположении к срединной линии подвздошных сосудов для обеспечения адекватного доступа к межпозвонковому диску ассистент отводит эти сосуды с помощью ручных ретракторов в стороны и удерживает в этом положении.
д) Дискэктомия при переднем спондилодезе:
— Не следует слишком активно пользоваться электрокоагулятором в области передней продольной связки, в противном случае существует риск повреждения под чревного сплетения, которое может привести к развитию ретроградной эякуляции. Вместо этого сплетение нужно мобилизовать тупо и сместить в сторону в направлении слева направо.
— После локализации срединной линии передняя продольная связка рассекается остро скальпелем № 10 на длинной рукоятке.
— На следующем этапе с помощью различных кусачек и ложек выполняется полное удаление межпозвонкового диска.
— Хрящевое покрытие замыкательных пластинок полностью удаляется и выполняется их декортикация, тем самым завершается подготовка ложа для костного трансплантата.
— В отдельных случаях бывает необходимо увеличить высоту межтелового пространства, для чего перед установкой импланта используют набор диляторов различного размера.
— Увеличение высоты межтелового пространства позволяет увеличить и высоту межпозвонковых отверстий, способствуя тем самым непрямой декомпрессии корешков.
е) Межтеловые импланты:
— Для сохранения достигнутой высоты межтелового пространства и создания условий для формирования костного блока использует целый ряд различных межтеловых спейсеров.
— При использовании бикортикального костного аутотрансплантата из гребня подвздошной кости его устанавливают в передний отдел межтелового пространства так, чтобы кортикальный слой трансплантата служил опорой для замыкательных пластинок тел позвонков и обеспечивался максимальный контакт между ними и губчатой костью трансплантата.
— Из бедренной или плечевой аллокости формируется кольцевидный трансплантат, высота которого соответствует высоте межтелового пространства. Цилиндрическая форма этих костей очень хорошо соответствует форме замыкательных пластинок позвонков, у которых наибольшей прочностью отличается периферическая зона. Форма аллотрансплантата должна способствовать восстановлению нормального лордоза поясничного отдела позвоночника. Центральный канал трансплантата, как и в случаях использования любых других типов спейсеров, за исключением аутокости, заполняют остеокондуктивными/остеоиндуктивными материалами.
На сегодняшний день на рынке существуют кольцевидные костные аллотрансплантаты, изготовленные фабричным способом.
— Выпускаемые фабрично цилиндрические резьбовые костные аллотрансплантаты обладают определенным преимуществом в том плане, что риск их миграции ввиду наличия резьбового контакта с донорским ложем ниже.
— С целью обеспечения более стабильной по сравнению со спейсерами, устанавливаемыми методом импакции, фиксации разработаны титановые резьбовые кейджи. Их применение, по-видимому, уменьшает необходимость в дополнительной задней стабилизации позвоночника.
— Уже достаточно давно с неизменной безопасностью и эффективностью в качестве межтеловых имплантов используются титановые сетчатые кейджи, которые и до настоящего времени не утратили своей актуальности.
— На сегодняшний день широко доступны различные импактируемые кейджи из других материалов — карбоновые, биодеградируемые на основе полимолочной кислоты, из PEEK полимера.
е) Стабилизация пластиной при переднем спондилодезе (опционально):
— Стабилизация позвоночника пластиной позволяется дополнительно усилить прочность фиксации позвоночно-двигательного сегмента и снизить риск миграции межтелового спейсера.
— Вариантом такой стабилизации является использование опорных пластин, фиксируемых к телу только одного, краниального или каудального, позвонка.
— На сегодняшний день доступны системы передней стабилизации, состоящие из кейджа и интегрированной с ним низкопрофильной пластины (SynFix-LR; Synthes, Солотурн, Швейцария) или пластины, которая фиксируется к кейджу без использования винтов (ROI-A; LDR Medical, Остин, Техас). Эти конструкции обеспечивают более стабильную фиксацию, сопоставимую с таковой, обеспечиваемой дополнительной задней стабилизацией позвоночника.
е) Биологически активные вещества при переднем спондилодезе (опционально):
— Американским Управлением по контролю за продуктами питания и лекарствами в качестве препарата, способствующего формированию костного блока при ALIF, одобрено применение рекомбинантного человеческого костного морфогенетического протеина (BMP) 2 (Infuse; Medtronic, Мемфис, Теннесси).
— Частота формирования костного блока при ALIF с использованием BMP, согласно данным литературы, достигает 100%. Однако использование этого препарата может сопровождаться рядом осложнений, среди которых отмечены развитие ретроградной эякуляции и ускорение резорбции костного трансплантата.
ж) Закрытие операционной раны:
— Операционную рану промывают, после чего удаляют из нее все салфетки и ретракторы.
— Правильность установки импланта и отсутствие в ране каких-либо инородных тел еще раз подтверждают флюороскопически.
— Рана осматривается на предмет возможного кровотечения, еще раз осматриваются все наложенные ранее сосудистые лигатуры.
— Выполняется ревизия париетальной брюшины и мочеточника. Небольшие дефекты брюшины необходимо восстановить или, наоборот, рассечь широко для предотвращения ущемления петель кишечника.
— Стенки влагалища прямой мышцы живота восстанавливают с использованием рассасывающегося шовного материала.
— Кожа ушивается непрерывным внутрикожным швом.
з) Послеоперационный уход:
— В качестве метода послеоперационного обезболивания наиболее оптимальным является использование пациент-контролируемой анальгезии.
— Мобилизуют пациентов на следующий день после операции.
— Сразу после восстановления перистальтики кишечника пациента можно кормить жидкой пищей.
— В зависимости от числа оперированных уровней длительность пребывания пациента в стационаре составляет 1-3 дня.
— Перед выпиской из стационара пациентам выполняется контрольная рентгенография в положении стоя.
— При вмешательстве на нескольких уровнях в течение трех месяцев после операции рекомендуется ношение ригидного грудо-пояснично-крестцового корсета.
— При многоуровневом переднем спондилодезе возможно будет показана дополнительная задняя стабилизация позвоночника, которая может быть выполнена либо в течение этой же операции, либо отложена на некоторый срок.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021