Спазм пищевода. Причины, диагностика и лечение спазма пищевода
1. Что такое спазм пищевода?
Спазм пищевода – это нерегулярные, непроизвольные и иногда очень сильные сокращения пищевода – трубки, по которой пища поступает изо рта в желудок. Вообще, в норме пищевод сокращается, чтобы передвигать пищу, но спазм это немного другое.
Есть два типа спазма пищевода:
Оба типа спазмов пищевода могут быть у одного человека.
Вообще спазм пищевода – это редкая проблема. Часто симптомы, которые можно принять за спазм пищевода, являются результатом других проблем – ГЭРБ (гастроэзофагеальной рефлюксной болезни), ахалазии, проблем с нервной системой, при которой мышцы пищевода и нижнего пищеводного сфинктера не работают так, как нужно. Панические атаки тоже могут вызвать симптомы, похожие на спазм пищевода.
2. Причины спазмов
Точные причины спазма пищевода не известны. Многие врачи считают, что спазм пищевода становится результатом нарушения нервной деятельности, координирующей глотательные движения пищевода. У некоторых людей спазм может появиться из-за очень горячих и очень холодных продуктов. Микротравмы из-за твердой пищи, инфекционные заболевания типа кори, скарлатины или гриппа, стрессы, воспалительные заболевания слизистой оболочки пищевода ( эзофагит, язва желудка и двенадцатиперстной кишки) тоже считаются возможными причинами развития спазма пищевода.
3. Диагностика
Часто спазм пищевода можно диагностировать, изучив историю болезни пациента. Врач может задать вам несколько вопросов о том, какие продукты или жидкости вызвали неприятные ощущения, где ощущаются эти симптомы и каким образом, чувствуете ли вы, что пища застревает в пищеводе и некоторые другие.
Диагноз спазм пищевода может быть подтвержден с помощью специальных тестов, в том числе, при помощи манометрии пищевода. Манометрия пищевода позволяет измерить давление. Второе исследование – это рентген с предварительным глотанием раствора бария, что позволяет визуально обследовать пищевод.
Другие специфические обследования могут быть проведены, чтобы выяснить, не являются ли симптомы следствием других заболеваний – ГЭРБ, обратного рефлюкса пищи и желудочных соков и т.д.
4. Лечение спазмов пищевода
Лечение спазма пищевода включает лечение других проблем, которые могут ухудшить и усилить спазм пищевода. К примеру, ГЭРБ обычно лечится изменениями в диете, образе жизни и при помощи лекарств, которые уменьшают количество кислоты в желудке.
Вот некоторые вещи, которые могут помочь в лечении ГЭРБ и спазма пищевода:
Непосредственное лечение спазмов пищевода может проводиться при помощи лекарств, которые расслабляют мышцы пищевода. Но эти лекарства не всегда помогают. Интересно, что некоторые антидепрессанты могут справится с болевым синдромом, даже если у вас нет депрессии. Но назначать их должен только врач.
Борьба со стрессами и тревогой, дыхательные упражнения тоже бывают эффективны в лечении спазма пищевода.
В редких случаях для лечения спазма пищевода требуется хирургическое вмешательство. Во время операции хирург разрезает мышцы вдоль нижней части пищевода. Но эта процедура действительно проводится только в серьезных случаях, когда другие методы лечения спазма пищевода не помогают.
Гипермоторная дискинезия, как лечить спазм пищевода, кардиоспазм на нервной почве?
Что такое спазм пищевода, эзофагоспазм, кардиоспазм?
По сравнению с заболеваниями желудка и кишечника заболевания пищевода встречаются редко. У здорового человека пища в пищеводе не задерживается, и поэтому пищевод меньше подвергается различным раздражениям. Из болезней пищевода наиболее часто встречаются эзофагоспазмы, воспаление (эзофагиты, эзофагит), иногда с последующим сужением, и рак пищевода.
Причины спазма пищевода
Спазм пищевода: классификация, виды
Гастроэнтерологи и рефлексотерапевты Саратова подразделяют спазм пищевода на 2 вида.
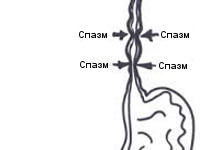
1. Диффузный спазм пищевода, характеризующийся нескоординированными сокращениями пищевода по всей его протяженности (при нем наблюдается дисфагия);
2. Сегментарный спазм пищевода, характеризующийся сокращениями пищевода на определенном участке с чрезмерной амплитудой (при данном виде пища проходит, но человек испытывает боль, при этом происходит деформация пищевода).
Почему происходит спазм пищевода? Патогенез
Часто спазм пищевода происходит из-за нарушения двигательной функции на фоне неврастении, депрессии, стрессовых ситуаций, переживаний, волнений, у пациентов с нарушениями психики органического и функционального характера, а также когда спастические сокращения стенки пищевода возникают в результате патологических висцеро-висцеральных рефлексов со слизистой оболочки пищевода при ее повышенной чувствительности из-за патологического процесса (эзофагит, язва, рак).
Спастические сокращения пищевода возможны у здоровых людей при быстрой еде, проглатывании большого куска непрожеванной пищи, при употреблении острой, сухой или слишком горячей пищи.
Основными патогенетическими факторами в развитии спазма пищевода являются дистрофические изменения межмышечного нервного сплетения пищевода, не исключая действие NO-эргических рецепторов.
Спазм пищевода, кардиоспазм: симптомы, признаки
Чаще наблюдается интенсивная боль, которая локализуется в области грудины или в эпигастральной области. Боль иррадиирует по передней поверхности грудной клетки вверх до шеи, в плечи, в нижнюю челюсть. Боль начинается спонтанно, а также при проглатывании слюны или пищи, может длиться несколько часов или внезапно прекратиться от проглатывания глотка теплой жидкости. Периодичность появления болей различная: иногда спазмы пищевода появляются несколько раз во время приема пищи, а в других случаях – несколько раз в месяц. Часто наблюдаются случаи развития спазма пищевода в момент сильных переживаний, волнений, нервно-психических стрессов. Иногда загрудинная боль при эзофагоспазме напоминает боль при приступах стенокардии. Может наблюдаться парадоксальная дисфагия, при которой твердая пища проходит лучше, чем жидкая. В конце приступа нередко возможно срыгивание небольшим количеством слизи.
Спазм пищевода может продолжаться от нескольких секунд до многих часов. В некоторых случаях выше спастического сокращения развивается дилятация пищевода. При кардиоспазме иногда наблюдается дилятация (расширение) всего пищевода, которая может сопровождаться рвотой съеденной пищи. Так называемая пищеводная рвота отличается от желудочной тем, что наступает вскоре после еды, и рвотные массы состоят из только что съеденной пищи и не содержат желудочного сока (пепсина и соляной кислоты). Под влиянием тех или иных жизненных условий спазмы пищевода могут периодически повторяться.
Лечение спазма пищевода в Саратове, России, лечение эзофагоспазма
Как лечить спазм пищевода, как вылечить эзофагоспазм в Саратове, в России
Как снять спазм пищевода, как снять эзофагоспазм в Саратове, в России
Запись на консультации.
Имеются противопоказания. Необходима консультация специалиста.
Диффузный спазм пищевода (эзофагоспазм). Дискинезия пищевода (K22.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма:
— первичный (идиопатический) эзофагоспазм;
— вторичный (рефлекторный) эзофагоспазм.
Отдельные авторы, кроме того, выделяют гиперкинетические и гипокинетические варианты заболевания, представленные в следующей классификации (Трухманов А.С., 1997):
1. Нарушения перистальтики грудного отдела пищевода:
Этиология и патогенез
Этиология диффузного спазма пищевода неизвестна.
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма.
Гиперкинетические варианты дискинезий пищевода сопровождаются усилением тонуса и моторики пищевода как во время глотания, так и вне его.
Эпидемиология
Возраст: преимущественно от 30 до 70 лет
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.3
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Изжога встречается у 20% пациентов.
Диагностика
Автор. Nevit Dilmen 1994
Эзофагоманометрия (манометрия пищевода)
У определенного процента больных результаты исследования могут не отличаться от нормы, у других при проведении манометрии пищевода обнаруживаются:
— спастические сокращения стенок пищевода в виде волн различной формы и амплитуды, во время которых давление в пищеводе превышает 30 мм.рт.ст.;
-эпизоды нормальной перистальтики, позволяющие дифференцировать эзофагоспазм от ахалазии;
— рефлекторное расслабление нижнего пищеводного сфинктера, неполная его релаксация.
Суточный мониторинг рН в нижней трети пищевода выявляет эпизоды ГЭР, о чем говорит падение показателей рН ниже 4. Регистрируется общее количество рефлюксов, число эпизодов продолжительностью более 5 минут, длительность самого большого эпизода, средняя продолжительность рефлюкса, общее время исследования, в течение которого значение рН было ниже 4.
Возможно применение метода внутрипищеводной импедансометрической диагностики моторной функции пищевода.
Лабораторная диагностика
Обязательные исследования: общий анализ крови.
Дополнительные исследования: биохимический анализ крови (общий белок, глюкоза, АлАТ, АсАТ, амилаза, ЩФ).
Дифференциальный диагноз
Осложнения
Лечение
Немедикаментозное лечение подразумевает профилактику повышения внутрибрюшного давления: больные должны избегать выполнения частых наклонов туловища, подъема тяжестей, переедания.
Медикаментозное лечение
Комплексное лечение должно быть направлено на устранение спазма гладкой мускулатуры и восстановления нормальной перистальтики пищевода.
Назначают прием за 30-40 минут до еды блокаторов медленных кальциевых каналов; антихолинергических средств (атропин, платифиллин и др) или нитратов (изосорбида ди- и мононитраты).
Для большинства больных (эмоционально лабильных пациентов), целесобразно применение седативных средств и антидепрессантов.
Вопрос о применении прокинетиков остается спорным. Осуществляется лечение осложнений, в частности рефлюкс-эзофагита (антисекреторные средства, антациды, цитопротекторы).
Хирургическое лечение
Проводится лишь у некоторых больных с тяжелым течением заболевания и при неэффективности комплексной диетомедикаментозной терапии.
У эмоционально стабильных пациентов наблюдаются лучшие результаты оперативного лечения.
Спазм пищевода
Общие сведения
Спазм пищевода – эпизодические функциональные расстройства эзофагеальной перистальтики, сопровождающиеся спазмированием стенок пищевода. Данная патология занимает первое место среди всех заболеваний пищевода. Является наиболее частой причиной дисфагии с загрудинными болями. Болеют чаще женщины в возрасте 30-70 лет, с возрастом уровень заболеваемости растет, а половые различия сглаживаются. Диффузный эзофагоспазм выявляется у 3% пациентов, которым проводят эндоскопическое исследование в связи с патологией пищеварительного тракта. Тем не менее, скудость клинической картины часто приводит к тому, что пациенты не обращаются за медицинской помощью. Кроме того, спазм пищевода нередко принимают за гастроэзофагеальную рефлюксную болезнь. Диагностикой и лечением заболевания занимаются врачи-эндоскописты, гастроэнтерологи, хирурги.
Причины
Точные причины возникновения спазма пищевода неизвестны. Первичный спазм пищевода является самостоятельным заболеванием, которое развивается на фоне психических (стрессы) и неврологических (поражение межмышечных нервных волокон пищевода) расстройств. Поражение нейронов может быть обусловлено воздействием токсинов, бактерий и вирусов как на сами нервные волокна в пищеводе, так и на головной мозг (менингоэнцефалит). Чаще всего спазм возникает в самых проксимальных и дистальных отделах пищевода, так как они имеют наиболее богатую иннервацию.
Некоторые исследователи в области гастроэнтерологии предполагают связь спазма пищевода с дефицитом окиси азота, которая нужна для передачи информации в нейросинапсах. Патогенез данного заболевания схож с ахалазией кардии; более того – при прогрессировании двигательных расстройств возможен переход диффузного спазма в ахалазию (эта патология характеризуется повышением тонуса нижнего эзофагеального сфинктера, которое сопровождается нарушением его расслабления). Связано это с тем, что длительно существующие функциональные спазмы, особенно не подвергающиеся коррекции, приводят к формированию органических изменений в тканях (дегенерация миоцитов и нервных узлов, фиброз тканей и др.).
Вторичный спазм пищевода развивается на фоне другой патологии (эзофагит, язва либо рак пищевода) из-за рефлекторных реакций слизистой оболочки, чувствительность которой повышается по вине патологического процесса. Также возможно внезапное развитие спазма пищевода у здорового человека при глотании слишком больших порций пищи, употреблении очень горячей, холодной либо сухой еды, крепких алкогольных напитков, при поспешном питании.
Спазмы пищевода разделяют на легкие, непостоянные, острые либо хронические, локальные (поражаются сфинктеры пищевода) и диффузные (задействуется вся мышечная оболочка).
Симптомы спазма пищевода
Клиническая картина спазма пищевода зависит от локализации и формы патологического процесса. Наиболее типичными признаками любой из форм заболевания являются загрудинные боли и нарушение глотания. Боль пациенты чаще всего связывают с глотанием пищи и слюны, хотя она может возникнуть и спонтанно. Стрессы приводят к усугублению боли. Возможна иррадиация болевых ощущений в лопатки, плечи, нижнюю челюсть, спину. Чаще всего приступ длится не более часа, хотя не исключается и более длительная его продолжительность. Обычно пациенты описывают свои ощущения как чувство давления за грудиной. На фоне приема спазмолитиков боль ослабевает или исчезает.
Дисфагия может развиться на фоне приема как твердой, так и жидкой пищи. Чаще всего она непостоянна и возникает одновременно с болью. Изжога беспокоит каждого пятого пациента, а срыгивание пищи отмечается только на фоне очень сильных спазмов или значительного скопления пищевых масс в пищеводе.
Спазмирование верхнего сужения пищевода (наиболее частая форма патологии) чаще всего возникает у пациентов, склонных к истерии, неврозам, перепадам настроения. Клинически проявляется давящей болью за грудиной, тошнотой, кашлем, покраснением лица, страхом и волнением. Спазм пищевода может возникать остро, либо его проявления нарастают постепенно, перемежаясь периодами ремиссии. Интермиттирующий характер патологии приводит к тому, что пациент становится беспокойным, питается нерегулярно, боится возврата симптомов, а это еще больше усугубляет патологические проявления спазма пищевода.
Хронический спазм в области верхнего сужения чаще всего развивается у пожилых пациентов с дефектами зубного ряда, нарушением жевания, склонных к проглатыванию больших непережеванных кусков пищи; особенно если в анамнезе имеются указания на острый спазм пищевода. В клинической картине преобладают неприятные ощущения за грудиной, затруднения при прохождении твердой пищи, необходимость запивать водой каждый глоток. Постоянная непроходимость пищевода приводит к формированию его компенсаторного расширения над спазмированным участком.
Спазм нижних отделов пищевода и кардии также может быть острым и хроническим. Острый спазм проявляется болями в эпигастрии и за грудиной, ощущением задержки пищевых масс над желудком; запивание пищи водой не приносит облегчения. Отдельно рассматривается несфинктерный спазм пищевода (синдром Баршоня-Тешендорфа), при котором одновременно поражается несколько отделов органа на всем протяжении. Пациенты предъявляют жалобы на эпизодические эпизоды дисфагии (от пары минут до нескольких недель), сопровождающиеся загрудинной болью, срыгиванием слизи. Патология часто возникает на фоне язвенной, желчнокаменной болезни; для нее характерно повышение аппетита.
Диагностика спазма пищевода
Постановка диагноза «спазм пищевода» требует исключения органических и механических причин патологии. К наиболее достоверным методам диагностики относят рентгенографию пищевода, эзофагеальную манометрию и эндоскопическое исследование.
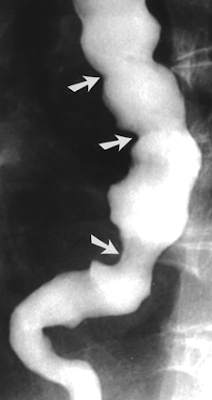
Примерно у половины пациентов рентгенологическое исследование не выявляет признаков патологии. На эзофагоспазм указывают некоординированные спастические сокращения мышц пищевода, из-за чего орган приобретает вид штопора, четок, псевдодивертикулов. Контрастная эзофагография при спазме верхнего сужения пищевода демонстрирует задержку контраста на уровне перстневидного хряща. При хроническом спазме контраст скапливается в области супрастенотического расширения. Для синдрома Баршоня-Тешендорфа характерно выявление кольцевидных спазмированных участков на всем протяжении пищевода. От ахалазии кардии спазм пищевода отличается нормальным прохождением контраста через нижний пищеводный сфинктер.
ЭГДС при спазме пищевода имеет меньшее диагностическое значение, чаще применяется для дифференциального диагноза. Эзофагоскопия при спазме верхнего сужения затруднена, обычно ввести фиброскоп в просвет пищевода удается только после тщательной инфильтративной анестезии слизистой оболочки. При наличии хронического спазма слизистая оболочка гиперемирована, возможно выявление рубцовых стриктур и деформаций. При спазме нижнего отдела пищевода проведение фиброскопа в желудок затруднено из-за скопившихся пищевых масс, слизистая оболочка не изменена.
Результат эзофагеальной манометрии у части больных может не отличаться от нормы. У остальных пациентов могут обнаружиться спастические волнообразные сокращения мышц пищевода с повышением давления в нем более 30 мм.рт.ст., перемежающиеся с нормальной пищеводной перистальтикой. Для дифференциации с ГЭРБ может назначаться внутрипищеводная рН-метрия.
Лечение спазма пищевода
Терапия спазма пищевода включает медикаментозные и немедикаментозные методы. Рекомендуется соблюдение строгого режима питания, употребление большого количества жидкости. Следует исключить из рациона слишком холодные и горячие блюда, алкоголь, грубую клетчатку, газированные напитки. Для предупреждения повышения уровня давления в брюшной полости пациенту нужно избегать переедания, наклонов туловища, подъема тяжестей.
Медикаментозное лечение включает в себя введение спазмолитиков и препаратов, нормализующих эзофагеальную перистальтику. С этой целью назначают нитраты, антихолинергические средства, блокаторы кальциевых каналов. Большинству пациентов рекомендуют принимать седативные препараты для предупреждения спазма пищевода.
Прогноз и профилактика
Спазм пищевода обычно ухудшает качество жизни больного даже при отсутствии тяжелых осложнений. Прогноз зависит от многих факторов: формы, локализации и степени тяжести заболевания, возраста пациента, длительности симптомов до момента обращения за медицинской помощью. Профилактика спазма пищевода вторична, заключается в лечении фоновых заболеваний, ежегодном эндоскопическом обследовании. Для предупреждения рецидивов рекомендуют санаторно-курортное лечение.
Спазм желудка и пищевода что делать
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Лечение и профилактика гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) встречается часто, но редко обнаруживается и, следовательно, не лечится или лечится самостоятельно и неправильно, что нежелательно, так как ГЭРБ обычно хорошо поддается лечению.
ГЭРБ лечится постепенно. Врач поможет подобрать необходимый курс лечения. Если заболевание находится в легкой форме, пациенту достаточно будет соблюдать определенную диету, отказаться от некоторых видов деятельности и иногда принимать медикаменты, отпускаемые без рецепта.
В случаях, когда симптомы более устойчивы (ежедневная изжога, симптомы, которые проявляются по ночам) может потребоваться приём лекарств, отпускаемых по рецепту. Операция является разумной альтернативой постоянному приёму лекарств, особенно если заболевание приобретается в раннем возрасте.
Операция также рекомендована, если лекарства не помогают. Однако сегодня появилось новое поколение препаратов, которые могут эффективно контролировать гастроэзофагеальный рефлюкс.
Если после приёма сильнодействующих препаратов, симптомы все еще причиняют дискомфорт, скорее всего их причиной является не ГЭРБ. Большинство гастроэнтерологов и хирургов не рекомендуют проводить операцию в подобных случаях, так как и после неё симптомы все равно продолжают беспокоить.
Изменения в образе жизни
Лечение гастроэзофагеального рефлюкса начинается с изменения образа жизни. Для начала нужно понять, что влияет на возникновение симптомов.
Если у Вас есть симптомы ГЭРБ, воспользуйтесь следующими советами:
Медикаментозное лечение гастроэзофагеального рефлюкса
Лечащий врач может назначить медикаментозное лечение ГЭРБ. Поскольку ГЭРБ часто является хроническим заболеванием, Вам придется принимать лекарства в течение всей жизни. В некоторых случаях длительное лечение не требуется.
Будьте терпеливы, для того, чтобы подобрать нужный препарат и дозировку, требуется время. Если симптомы не проходят даже после приёма препаратов или, если они возобновляются сразу после завершения курса, проконсультируйтесь у своего лечащего врача. Если симптомы ГЭРБ проявляются во время беременности, обратитесь к акушеру, перед тем как начать приём препаратов.
Ниже представлена информация о препаратах, которые обычно назначаются для лечения ГЭРБ:
Антациды, отпускаемые без рецепта
Такие средства помогают при легких и редко проявляющихся симптомах. Их действие заключается в нейтрализации кислого желудочного сока. Обычно антациды быстро действуют и могут приниматься по мере необходимости. Так как их действие не обладает долгим эффектом, они не предотвращают возникновение изжоги и менее эффективны при симптомах, которые часто проявляются.
В большинстве антацидов содержится карбонат кальция («Маалокс» Maalox) или гидроксид магния. Бикарбонат натрия или пищевая сода, помогает при изжоге и несварении желудка. Её надо смешать, по крайней мере, со 120 мл воды м принимать через один-два часа после еды, чтобы не перегружать полный желудок. Поговорите со своим лечащим врачом о необходимости такого лечения. Не используйте данный метод более двух недель и применяйте его только в крайних случаях, поскольку сода может привести к нарушению обмена веществ (pH) и образованию эрозий в пищеводе и желудке. Перед тем как применить его в отношении детей до 12 лет, проконсультируйтесь у врача.
Другой вид антацидов содержит альгинат или альгиновую кислоту (например, «Гевискон» Gaviscon). Преимуществом такого антацида является то, что он не позволяет жидкости просачиваться обратно в пищевод.
Антациды могут влиять на способность организма усваивать другие препараты, поэтому если Вы принимаете другие лекарства, проконсультируйтесь у своего лечащего врача перед тем, как начать приём антацидов.
В идеале, Вы должны принимать антациды, по крайней мере, через 2-4 часа после приёма других препаратов, чтобы максимально снизить вероятность их неусвоения. Людям с повышенным артериальным давлением лучше воздержаться от приёма антацидов с высоким содержанием натрия («Гевискон» Gaviscon).
И наконец, антациды не являются надежным средством для лечения эрозивного эзофагита, заболевания, которое нужно лечить другими препаратами.
Препараты подавляющие продукцию соляной кислоты
Эти препараты снижают количество кислоты, вырабатываемой желудком, и отпускаются как по рецепту, так и без него. Обычно по рецепту отпускаются те же самые препараты, но в большей дозировке. Они могут помочь тем, кому не помогают антациды. Большинству пациентов становится легче, если они принимают препараты подавляющие продукцию соляной кислоты и меняют образ жизни.
По механизму действия различают две группы таких препаратов:
— Блока́торы H2-гистами́новых реце́пторов
— Ингибиторы протонового насоса
Скорее всего, сначала врач рекомендует в течение нескольких недель принимать препарат в стандартной дозе, а затем если не удастся добиться желаемого эффекта, назначит препарат с большей дозировкой.
К традиционным H2-блокаторам относятся :
— низатидин («Аксид AR» Axid AR)
— фамотидин («Пепсид АС» Pepcid AC)
— циметидин («Тагамет HB» Tagamet HB)
— ранитидин («Зантак 75» Zantac 75)
К традиционным ингибиторам протонового насоса относятся :
— лансопразол («Превацид», Prevacid)
— омепразол («Прилосек», Prilosec)
— рабепразол («АципХекс», AcipHex, «Париет» Pariet)
— пантопразол («Протоникс» Protonix, «Нольпаза» Nolpaza)
— эзомепразол («Нексиум», Nexium)
— омепразол + бикарбонат натрия («Зегерид» Zegerid)
— декслансопразол («Дексилант» Dexilant)
Ингибиторы протонового насоса (ИПП) также понижают кислотность, но являются более мощным средством по сравнению с H2-блокаторами. Ингибиторы протонового насоса чаще всего назначаются для лечения изжоги и кислотного рефлюкса.
Эти средства блокируют выделение кислоты клетками слизистой оболочки желудка, и значительно снижают количство желудочной кислоты. Они действуют не так быстро как антациды, но могут облегчить симптомы рефлюкса на долгие часы.
ИПП также используются для лечения воспаления пищевода (эзофагита) и эрозий пищевода. Исследования показали, что большинство пациентов, страдающих эзофагитом, которые принимали такие препараты, выздоровели через 6-8 недель. Скорее всего, лечащий врач повторно оценит состояние Вашего здоровья через 8 недель приёма ингибиторов протонового насоса и в соответствии с полученными результатами уменьшит дозировку или прекратит лечение. Если симптомы не возобновляются в течение трех месяцев, Вам, придется принимать лекарства только время от времени. Перед приёмом данных препаратов люди, страдающие заболеваниями печени, должны проконсультироваться у своего лечащего врача.
Прокинетики
Прокинетики, например, метоклопрамид (Церукал, Реглан, Метозолв), повышают тонус нижнего пищеводного сфинктера, благодаря чему кислота не попадает в пищевод. Они также в некоторой степени усиливают сокращения пищевода и желудка, для того, чтобы желудок быстрее освобождался. Данные препараты могут использоваться в качестве дополнительного лечения людей с ГЭРБ.
Хирургическое лечение ГЭРБ
Операция является альтернативой консервативному лечению ГЭРБ. Операцию чаще всего назначают пациентам молодого возраста (поскольку в обратном случае им потребуется длительное лечение) с типичными симптомами ГЭРБ (изжога и отрыжка), которым помогает медикаментозное лечение, но они ищут альтернативу ежедневному приёму лекарств.
Пациентам с нетипичными симптомами или пациентам, которым не помогает медикаментозное лечение, операция назначается только в том случае, когда не возникает никаких сомнений по поводу поставленного диагноза ГЭРБ и взаимосвязь между проявляющимися симптомами и рефлюксом подтверждается результатами исследований.
В большинстве случаев применяется фундопликация. Во время данной операции верхняя часть желудка обворачивается вокруг нижнего пищеводного сфинктера, благодаря чему повышается его тонус. В наши дни, вместо традиционной «открытый» операции обычно применяются минимально инвазивные (лапароскопические) технологии. Одним из преимуществ фундопликации является то, что во время операции можно также избавиться от грыжы пищеводного отверстия.
Операция не всегда эффективна, и после её проведения некоторым пациентам все равно приходится принимать лекарства. Результаты этой операции обычно оказываются положительными, но, тем не менее, могут возникнуть осложнения, например, затрудненное глотание, вздутие и газообразование, тяжелое восстановление после операции и диарея, которая возникает из-за повреждения нервных окончаний, которые прилегают к желудку и кишечнику.
Профилактика ГЭРБ
Прежде всего, необходимо уделять внимание образу жизни и избегать ситуаций, которые могут спровоцировать появление болезни.
Помните, что ГЭРБ случается, когда происходит заброс желудочной кислоты в пищевод, который соединяет глотку с желудком.
Чтобы нижний пищеводный сфинктер нормально функционировал, следуйте следующим рекомендациям :
Не делайте наклоны и другие физические упражнения, во время которых увеличивается давление на брюшную полость. Не занимайтесь спортом на полный желудок.
Не носите одежду, которая тесно сидит вокруг пояса, например, эластичные пояса и ремни, которые могут увеличить давление на желудок.
Не ложитесь поле еды. Если Вы легли на спину после обильной еды, содержимому желудка будет легче попасть в пищевод. По схожей причине, не ешьте перед сном. Изголовье кровати должно возвышаться на 15-20см, чтобы под действием силы тяжести кислота оставалась в желудке, где она и должна находиться, пока Вы спите.
Не переедайте. Из-за того, что в желудке находится большое количество пищи, увеличивается давление на нижний пищеводный сфинктер, вследствие чего он размыкается.
Чтобы нижний пищеводный сфинктер и пищевод нормально функционировали, придерживайтесь следующих советов :
Бросьте курить и не употребляйте продукты, содержащие табак. Из-за курения происходит расслабление нижнего пищеводного сфинктера, а в ротовой полости и глотке снижается количество слюны, нейтрализующей кислоту, и происходит повреждение пищевода.
Не употребляйте продукты, которые обостряют симптомы, например, томатные соусы, мятные конфеты, цитрусовые, лук, кофе, жареное и газированные напитки.
Не употребляйте алкогольные напитки. Из-за алкоголя происходит расслабление нижнего пищеводного сфинктера, а пищевод может начать сокращаться неравномерно, вследствие чего произойдет заброс кислоты в пищевод и начнется изжога.
Проверьте препараты, которые Вы принимаете. Из-за приёма некоторых препаратов, симптомы могут обостряться. Не прерывайте назначенное лечение, не проконсультировавшись у врача. К препаратам, которые обладают таким эффектом, относятся препараты для лечения астмы и эмфиземы (например, теофиллин), антихолинергические средства для лечения болезни Паркинсона и астмы, содержащиеся, иногда, в препаратах, отпускаемых без рецепта, некоторые блокаторы кальциевых каналов, альфа-блокаторы и бета-блокаторы для лечения заболеваний сердца или повышенного артериального давления, некоторые препараты, которые влияют на работу нервной системы, препараты железа.
Несмотря на то, что одни препараты обостряют симптомы ГЭРБ, из-за приёма других может возникнуть лекарственный эзофагит, заболевание при котором возникают те же симптомы, что и при ГЭРБ, но не из-за рефлюкса. Лекарственный эзофагит случается, когда таблетка проглатывается, но не достигает желудка, так как прилипает к стенке пищевода. Из-за этого разъедается слизистая оболочка пищевода, возникает боль в груди, язвы пищевода и болезненные ощущения во время глотания.
К препаратам, провоцирующим лекарственный эзофагит, относится аспирин, негормональные противовоспалительные средства (НПВС), например, ибупрофен («Мортин» Motrin, «Алив» Aleve), алендронат («Фозамакс» Fosamax), калий и некоторые антибиотики (особенно тетрациклин и доксициклин).
Более подробную информацию о симптомах гастроэзофагеальной рефлюксной болезни Вы можете получить у гастроэнтерологов клиники «Здоровье 365» г. Екатеринбурга.