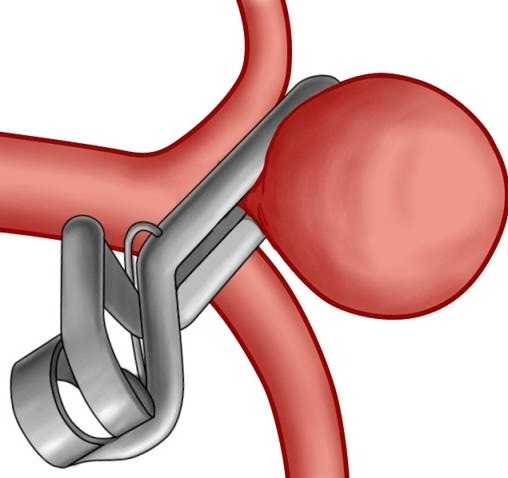
Заболевания брахиоцефальных артерий
В комплексе они формируют Виллизиев круг, обеспечивающий равномерную и точную подачу обогащенной кислородом крови во все отделы головного мозга.
Патологии брахиоцефальных артерий опасны, и они провоцируют различные расстройства деятельности органа в острых и хронических формах. Практически во всех случаях эта категория патологий вызывается прогрессирующим атеросклерозом у пациента.
Классификация и причины заболеваний
В ряде случаев патологии брахиоцефальных артерий провоцируются аномалиями анатомического строения – излишней извитостью сосудов или фиброзно-мышечной дисплазией. Несколько чаще это происходит на фоне экстравазальной компрессии. Однако в сумме перечисленные причины составляют не более 10% от всех случаев. Остальные 90% катализаторов приходятся на атеросклеротические поражения.
К причинам нарушений деятельности брахиоцефальных артерий относят:
Атеросклероз, являющийся наиболее распространенным провокатором заболеваний, часто вызывается сторонними эндогенными и экзогенными факторами. К ним относят длительное курение, зрелый и пожилой возраст, гиперхолестеринемию, сахарный диабет, некорректный образ жизни и неудовлетворительное состояние здоровья в целом.
При атеросклерозе брахиоцефальных артерий возникает стойкое нарушение кровообращения в головном мозгу. Оно обладает разной интенсивностью и выраженностью, но почти всегда ведет к трагичным исходам. В 80% случаев подобные патологии приводят к обширному инсульту. Важность своевременного обращения к кардиологу и сосудистому хирургу при обнаружении симптомов невозможно переоценить – порой раннее адекватное лечение спасает пациента от инвалидности и смерти.
Формирование атеросклеротической бляшки в брахиоцефальных артериях – процесс длительный; традиционно он начинается в молодом возрасте. В стенке определенного сосуда постепенно нарастает новообразование, приводящее к сужению просвета артерии, или ее полной закупорке.
Иногда специалисты диагностируют нестенозирующий атеросклероз. Это значит, что просвет сосуда перекрыт атеросклеротической бляшкой менее чем на 50%, т.е. болезнь не влечет за собой потенциальных критических рисков. Без наблюдения и лечения нестенозирующий атеросклероз трансформируется в стенозирующий, провоцирующий окклюзию сосуда и серьезное нарушение кровоснабжения головного мозга.
Типичные признаки и симптомы
Симптоматика заболеваний брахиоцефальных артерий специфична. Если вы чувствуете тревожные симптомы, но ваш врач, выслушав жалобы, ограничился беспредметными диагнозами (СХУ, ВСД и др.), непременно настаивайте на расширенной диагностике.
К симптомам заболеваний брахиоцефальных артерий относят:
Коварство атеросклероза брахиоцефальных артерий заключается в его «размытом» раннем течении. Перечисленные признаки порой вовсе не дают о себе знать, либо выражены настолько слабо, что больной не придает им должного значения. Игнорирование диагностики и лечения приводит к летальному исходу или вегетативному состоянию.
Диагностика
В зависимости от предварительного диагноза, специалист назначает должную схему диагностики.
Процесс диагностирования патологий проходит в несколько этапов:
Последнее исследование считается наиболее информативным. Оно позволяет определить:
В условиях обнаружения патологии, специалист назначает пациенту комплексное лечение.
Терапевтическая тактика
При обнаружении поражений брахиоцефальных сосудов, специалисты традиционно избирают консервативную тактику лечения. Она предполагает прием определенных медикаментозных препаратов (антикоагулянтов или антиагрегантов), витаминотерапию, диетотерапию. Пациенту даются подробные рекомендации относительно коррекции образа жизни и питания. Он обязан контролировать уровень холестерина в крови, а также следить за состоянием и стабильностью артериального давления.
Хирургическое вмешательство как лечебная тактика избирается в условиях прямой угрозы инсульта. При отсутствии насущного риска, больного ставят на учет и наблюдают.
Оперативное вмешательство бывает:
В категорию открытых вмешательств включают эндартерэктомию (эверсионную каротидную).
Стентирование является более современным, атравматичным и эффективным методом, однако он приемлем и показан не в каждом случае. Чем позднее вы обратитесь за профессиональной медицинской помощью, тем меньше ваши шансы излечиться подобными способами.
Заболевания брахиоцефальных артерий – это серьезное нарушение, ведущее к непредсказуемым последствиям. Призываем вас своевременно обращаться к сосудистым хирургам с тревожными симптомами, чтобы избежать необходимости агрессивного лечения и сохранить свою жизнь.
Материалы по теме:
Аневризма – опасное заболевание, которому подвержены практически все. При этом у мужчин такое отклонение от нормального состояния сосудов встречается вдвое чаще, чем у женщины. Знать, что это такое, нужно обязательно всем.
Кровь – это жидкая соединительная ткань, которая исполняет роль связующего элемента во всем нашем организме. Она обеспечивает здоровую жизнедеятельность каждого органа и каждой клетки.
Цереброваскулярные болезни: причины, симптомы, диагностика
Цереброваскулярные заболевания (болезни, вызывающие сосудистые поражения головного мозга) влияют на приток крови к мозгу, вызывая ограничение или отсутствие кровоснабжения в пораженные болезнью районы мозга.
Есть несколько условий, в которых развиваются цереброваскулярные заболевания, одним из наиболее распространенных является атеросклероз.
Атеросклероз характеризуется повышенным количеством холестерина, при воспалениях в артериях холестерин накапливается на стенках сосудов в виде плотного вязкого налета.
Этот налет ограничивает или перекрывает поступление крови в мозг, приводя к инсульту, транзиторным ишемическим приступам, провоцирует когнитивные расстройства и слабоумие (деменцию).

Тромбоз сосудов – образование в системе кровоснабжения пятна, тромба / бляшки
Церебральная эмболия – блокировка кровотока воздушным пузырем, пришедшим из других областей организма
Кровоизлияние – разрыв кровеносного сосуда
Еще одной формой заболевания сосудов головного мозга является аневризма (набухание стенки артерии). Аневризма возникает в наиболее слабых частях сосуда либо развивается в капиллярах, поврежденных холестериновыми отложениями, в особенности у людей с гипертонией (высокое кровяное давление). Если в этот момент появится кровотечение, все закончится инсультом.
Цереброваскулярным заболеваниям в большей степени подвержены люди пожилого возраста. Вероятность болезни увеличивается при сахарном диабете, курении, высоком кровяном давлении и ишемической болезни сердца.
Симптоматика сосудистых поражений головного мозга
Симптомы сосудистых заболеваний мозга варьируются в зависимости от ряда факторов.
Признаки и симптомы заболевания зависят от расположения кровоизлияний, тромба или эмбола и степени поражения мозговой ткани.
Общие признаки и симптомы геморрагического или ишемического заболевания включают моторные дисфункции, такие как гемиплегия (паралич одной стороны) и гемипарез (слабость на одной стороне тела).
В начале цереброваскулярной атаки пациент может испытывать слабость (вялый паралич) с последующим повышением мышечного тонуса и спастичности. Может появляться рвотный рефлекс или кашель.
Сосудистые поражения головного мозга провоцируют:
По мере развития заболевания неврологические симптомы пациента будут ухудшаться. Поэтому не стоит рисковать: если вы заметили какие-либо из приведенных выше симптомов у своего престарелого родственника, немедленно обращайтесь за медицинской помощью, малейшее промедление может иметь непоправимые последствия.
Причины сосудистых заболеваний мозга:
Ишемический инсульт вызывается разрывом в подкладке сонной артерии.
Действие некоторых лекарственных препаратов и медицинских методик существенно повышают возможность возникновения ишемического инсульта.
Геморрагический инсульт происходит при прорыве кровеносного сосуда в части мозга, и попадании крови в череп.
У некоторых людей встречаются врожденные дефекты кровеносных сосудов головного мозга, что делает это событие более вероятным. Поток крови, который попадает в черепную коробку после разрыва кровеносного сосуда, повреждает мозг.
Основные факторы, повышающие вероятность сосудистых поражений головного мозга, – это гипертензия, курение, ожирение и диабет.
Диагностика заболеваний сосудов головного мозга
Врач может диагностировать заболевания на основании неврологических признаков, сенсорных отклонений, таких как сокращение полей зрения, появление аномальных рефлексов, ненормальных реакций глаз, снижения мышечного тонуса, угнетения осязательной функции и прочее.
Также для диагностики используются: мозговая ангиография, ангиография позвоночной или сонной артерий. В этих процедурах краситель вводится в артерию, чтобы визуализировать их размер и форму, что позволяет обнаружить сгустки.
CAT ( computed axial tomography – компьютерная осевая томография) сканирование – используется для диагностики и выявления геморрагических инсультов (исследование крови, костей и тканей головного мозга). Важно отметить, что повреждение от ишемического инсульта иногда не могут быть обнаружены с помощью этого метода сканирования, особенно на ранних стадиях.
МРТ (магнитно-резонансная томография) – более эффективна при обнаружении инсультов, особенно на ранних стадиях.
ЭКГ (электрокардиография) – может быть использована, чтобы определить наличие сердечной аритмии, которая является фактором риска развития эмболических инсультов.
Высокая вероятность возникновения сосудистых поражений головного мозга у людей пожилого возраста требует наличия постоянного ухода, соблюдения специальной диеты и возможности немедленного оказания медицинской помощи. Больные с подобными поражениями должны быть обеспечены необходимыми лекарственными препаратами и специальными процедурами, обеспечивающими восстановление кровоснабжения головного мозга.
Сосудистые конволюты что такое
Известно, что артериальная гипертония (АГ) является одной из наиболее частых причин возникновения нарушений мозгового кровообращения (НМК) геморрагического и ишемического характера, обусловленных структурными изменениями сосудов головного мозга [1, 2]. К настоящему времени довольно подробно изучены патологические изменения сосудов первых двух структурно-функциональных уровней артериальной системы мозга, к которым относятся магистральные артерии головы, экстрацеребральные и крупные интрацеребральные артерии, т.е. артерии, доставляющие кровь к мозгу и распределяющие ее. Что касается третьего структурно-функционального уровня, то есть сосудов микроциркуляторного русла (МЦР) – артериол, капилляров и венул, на уровне которых осуществляются метаболические процессы в мозге, то характер и распространенность их изменений при НМК, обусловленных АГ, изучены слабо.
В то же время, как показали исследования последних лет, основанные на данных новейших модификаций магнитно-резонансной томографии, именно патология мелких внутримозговых сосудов, включая сосуды МЦР, сопровождающаяся нарушением проницаемости гематоэнцефалического барьера, играет ключевую роль в возникновении при АГ как очаговых повреждений мозга – кровоизлияний илакунарных инфарктов (ЛИ), так и диффузных изменений белого вещества полушарий, проявляющихся при нейровизуализации в виде феномена лейкоареоза 5. В связи с этим НМК, связанные с АГ, трактуются в настоящее время как маркеры патологии мелких интрацеребральных артерий и обозначаются за рубежом термином «cerebral small vessel disease» [8, 9].
Эти новейшие данные полностью согласуются с результатами проведенных ранее патоморфологических исследований мозга в случаях с гипертоническими НМК, которые позволили разработать концепцию пато- и морфогенеза гипертонической ангиоэнцефалопатии. Установлено, что гипертоническая ангиопатия характеризуется, в первую очередь, тяжелыми деструктивными изменениями стенок интрацеребральных артерий диаметром 70–500 мкм в виде плазморрагий, фибриноидного некроза, милиарных аневризм, изолированного некроза мышечных клеток средней оболочки, гиалиноза и склероза. Отмеченные изменения обусловливают разнообразные проявления гипертонической энцефалопатии в виде интрацеребральных гематом разной величины, мелкоочаговых и диффузных ишемических повреждений вещества мозга, к которым относятся ЛИ, лакунарное состояние мозга (множественные ЛИ), прогрессирующая лейкоэнцефалопатия, очаги периваскулярного энцефалолизиса, персистирующий отек мозга с формированием так называемых криблюр [10, 11].
Следует подчеркнуть, что к микроциркуляторному (метаболическому) руслу мозга, как и других органов, относится субмакроскопическая часть сосудистой системы. Функцией МЦР является снабжение тканей кислородом и анаболитами и отведение катаболитов, при этом в головном мозге обмен между кровью и нервной тканью осуществляется не только посредством капилляров, но и за счет других микрососудов – артериол и венул [12]. Чрезвычайно высокая роль МЦР в сохранении и поддержании структуры и функций нервной ткани определяет важность изучения данного структурно-функционального уровня сосудистой системы мозга при различных патологических состояниях, в том числе при таком распространенном заболевании как АГ.
Цель исследования – изучение характера и распространенности патологических изменений сосудов МЦР мозга при АГ, осложнившейся развитием тяжелого геморрагического инсульта.
Материал и методы исследования
Проведено патологоанатомическое исследование МЦР различных отделов головного мозга в 125 секционных случаях с интрацеребральными кровоизлияниями, обусловленными АГ. В 78 % случаев отмечалась гипертоническая болезнь, в 22 % – симптоматическая (почечная) АГ. По данным анамнеза, длительность АГ в половине случаев составляла более 10 лет. У 62 % пациентов, особенно при наличии почечной АГ, отмечалось тяжелое течение последней в виде кризов с подъемами артериального давления до 190/100 – 210/110 мм ртутного столба, которое плохо коррегировалось антигипертензивной терапией и обусловливало возникновение у большинства больных геморрагического инсульта в молодом возрасте – 30–40 лет. У 30 % пациентов отмечались как интрацеребральные кровоизлияния, так и ишемические НМК, нередко повторные.
Патологоанатомическое исследование включало в себя макро- и микроскопическое изучение мозга и его артериальной системы на всех структурно-функциональных уровнях, включая магистральные артерии головы – внутренние сонные и позвоночные артерии, интракраниальные артерии – сосуды виллизиева круга и их ветви, а также внутримозговые артерии и сосуды МЦР. При исследовании мозга определялись величина и локализация интрацеребральных гематом, наличие прорыва крови в желудочковую систему, выраженность отека мозга, дислокации и сдавления его ствола. Учитывались предшествующие летальному инсульту очаговые повреждения мозга в виде крупных постгеморрагических псевдокист, организующихся и организованных ЛИ, а также другие визуализируемые изменения мозга, характерные для АГ (мелкие кровоизлияния, очаги периваскулярного отека, спонгиоформное состояние белого вещества). Микроскопическое исследование мозга проводилось в гистологических препаратах, заключенных в парафин. Они окрашивались гематоксилином и эозином, по методам ван Гизона (определение коллагеновых волокон и миоцитов в сосудах), Вейгерта (выявление эластических волокон в сосудах), Перльса (выявление гемосидерина), нейрогистологическими методами Ниссля (для оценки нейронов и глиальных клеток) и Клювера – Барреры (для оценки миелиновых волокон), а также импрегнированных по Снесареву (выявление ретикулярных волокон сосудов). Особое внимание при исследовании обращалось на сосуды МЦР в пределах гематом, в перифокальной зоне, а также на отдалении от гематом. Статистическая обработка данных проводилась с помощью программы «Statistica 6.0».
Результаты исследования и их обсуждение
Во всех 125 случаях выявлены массивные интрацеребральные кровоизлияния, расположенные в 84 % случаев в полушариях мозга: латеральные – 49 %, медиальные – 13 %, смешанные – 38 %. При этом объем геморрагических очагов превышал 40 см³. В 16 % наблюдений довольно крупные кровоизлияния выявлялись в мозговом стволе и полушариях мозжечка – 9 % и 7 % соответственно. В подавляющем большинстве случаев (79 %) отмечалось распространение крови в желудочковую систему мозга, сопровождавшееся его отеком, дислокацией и сдавлением ствола мозга, зачастую служивших причиной летального исхода. У больных, переживших острый период НМК, гематомы имели признаки организации различной степени выраженности, а отек мозга, как правило, был выражен незначительно или отсутствовал. Во многих наблюдениях выявлялись ранее перенесенные НМК в виде постгеморрагических кист разной величины (63 %), локализовавшихся в основном в участках мозга, симметричных свежей гематоме, значительной давности единичные ЛИ, а также организующиеся и организованные множественные ЛИ (лакунарное состояние мозга), которые более чем в трети случаев сочетались с организованными очагами кровоизлияний. Организующиеся очаги ишемии и лакуны наиболее часто располагались в области базальных ядер и белом веществе обоих полушарий мозга, иногда – в таламусе, мосту мозга и полушариях мозжечка.
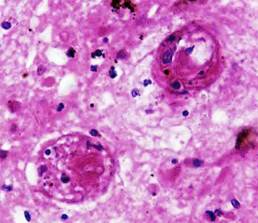
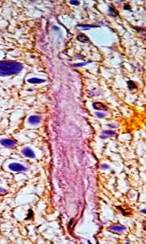
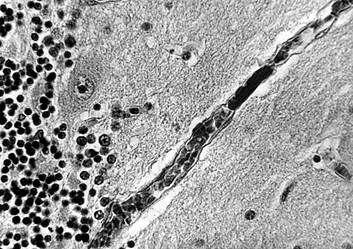
При микроскопическом исследовании во всех секционных случаях были выявлены изменения внутримозговых артерий, характерные для гипертонической ангиопатии и послужившие причиной развития крупных кровоизлияний в мозг: плазматическое пропитывание стенок артерий и геморрагии в них со стенозом и облитерацией просветов, очаговый или тотальный фибриноидный некроз с формированием милиарных аневризм, а также первичный (изолированный) некроз мышечных клеток средней оболочки артерий с разрывом сосудов (рис.1).
Рис. 1. Головной мозг пациента с плазморрагией в артериальную стенку и ее фибриноидным некрозом (снизу) с резким сужением просветов сосудов («гипертонический стеноз»). Окраска гематоксилином и эозином. Увеличение 200
Установлено, что кровоизлияния возникали на фоне мелкоочаговых и диффузных изменений мозгового вещества, характерных для гипертонической энцефалопатии и обусловленных тяжелой патологией артерий и МЦР мозга – мелкоочаговые периваскулярные кровоизлияния, очаги периваскулярного отека, некроз ткани мозга в периваскулярной области, отек перивентрикулярного белого вещества с разрушением миелина волокон, набуханием и фрагментацией аксонов с сопутствующей макрофагальной реакцией.
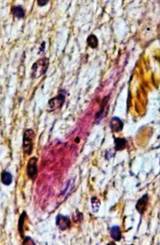
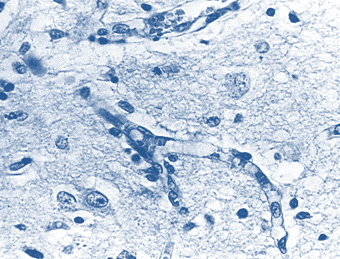
Проведенное исследование позволило разделить обнаруженные изменения МЦР на хронические, возникшие до геморрагического инсульта, и острые, возникшие в течение инсульта. К хроническим изменениям отнесены фиброз и утолщение стенок капилляров и других микрососудов с сужением, запустеванием и облитерацией их просветов, что можно расценить как соответственно снижение и утрату их функций (рис. 2).
Рис. 2. Головной мозг пациента с резко выраженным фиброзом капилляров и облитерацией их просветов. Окраска по методу ван Гизона. Увеличение 400
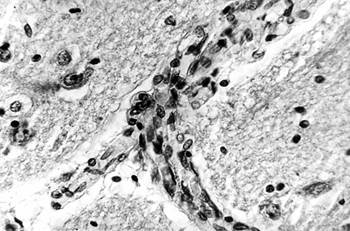
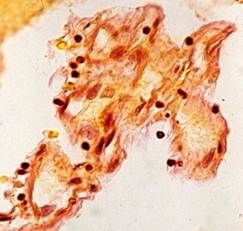
Наряду с этим выявлены активная пролиферация клеточных элементов стенок многих микрососудов с формированием конволютов – микрососудистых формаций с множественными просветами, являющихся признаком адаптивных изменений МЦР при АГ, которые развились при ишемически-гипоксическом состоянии мозга вследствие редукции кровотока по артериям, подвергшимся резким деструктивным изменениям с сопутствующим стенозом и облитерацией (рис. 3).
Рис. 3. Головной мозг пациента с адаптивными изменениями МЦР:
а – пролиферация клеток стенок микрососуда, импрегнация по Снесареву, увеличение 200;
б – капиллярный конволют, окраска по методу ван Гизона, увеличение 200
Указанные хронические изменения МЦР обнаружены в коре и белом веществе полушарий мозга и мозжечка, базальных ядрах, таламусе, различных отделах ствола мозга, в том числе в ядрах черепных нервов и ретикулярной формации. Следует подчеркнуть, что эти изменения, как правило, сочетались с характерными для хронической гипоксии липофусцинозом, ишемическим изменением и гибелью отдельных нейронов, а также элективным некрозом нейронных структур при сохранности глиальных элементов. Таким образом, обнаруженные повреждения «метаболического уровня» сосудистого системы мозга при гипоксии подтверждают положение некоторых исследователей о принадлежности МЦР не только к этой системе, но и к элементам паренхимы органов, в том числе вещества мозга [13].
В литературе формирование конволютов рассматривается как адаптивный процесс, направленный на компенсацию недостатка кислорода в ткани мозга при гипоксии и, соответственно, на снижение риска возникновения повторных НМК [14]. Исследования подтвердили, что при острой и хронической ишемии мозга наблюдается активный ангиогенез, который представляет собой комплексный регулируемый процесс, запускаемый гипоксией и приводящий к образованию новых сосудов из предсуществующих микрососудов за счет пролиферации их клеточных компонентов [15]. Установлена роль в регуляции этого процесса сосудистого эндотелиального фактора роста, обладающего проангиогенными свойствами.
К острым изменениям МЦР, которые носили наиболее выраженный и распространенный характер вблизи гематом и в меньшей степени на отдалении от них, отнесены резко выраженный отек эндотелиальных клеток микрососудов с закрытием их просветов и разобщением форменных элементов крови, сепарация крови с плазматизацией стенок капилляров и других микрососудов, резко выраженное полнокровие венул, что характерно для секвестрации кровотока (рис. 4).
Рис. 4. Головной мозг пациента с отеком эндотелиоцитов капилляров, разобщающих эритроциты, и спонгиоформной структурой белого вещества.
Окраска по методу Клювера – Барреры. Увеличение 200
Отмечался лейкостаз в мелких сосудах и лейкодиапедез. Стенки целого ряда микрососудов, расположенных вблизи кровоизлияния, были некротизированы. В первые сутки на значительном расстоянии от гематомы обнаруживался резко выраженный отек вещества мозга, придающий ему спонгиоформную структуру (см. рис. 4), полнокровие МЦР, артерий и вен, стаз и тромбообразование в капиллярах, периваскулярные кровоизлияния с распространением эритроцитов вдоль волокон белого вещества. Кровь, проникшая в периваскулярные пространства из гематомы, обнаруживалась в них на довольно больших расстояниях от гематомы вплоть до субарахноидального пространства.
К острым изменениям МЦР, которые наблюдались в ряде случаев особо тяжелого течения геморрагического инсульта с развитием обширных гематом и прорывом крови в желудочки, относились также явления, характерные для синдрома диссеминированного внутрисосудистого свертывания крови: распространенный тромбоз микрососудов с фрагментацией тромбов, предтромботическое состояние в видесетевидных скоплений нитей фибрина в венулах, тромбоэмболы в просветах последних (рис. 5), шоковые тела в мелких интрацеребральных артериях и венах, а также перикапиллярные, периартериолярные и перивенулярные кровоизлияния.
Рис. 5. Головной мозг пациента с тромбом (стрелка) в венуле коры мозжечка при синдроме диссеминированного внутрисосудистого свертывания крови.
Импрегнация по Снесареву. Увеличение 200
Установлено, что МЦР принимает активное участие на разных стадиях организации гематом: от отека и организации некроза окружающей ткани мозга в начальной стадии, до реабсорбции эритроцитов во второй и формирования глиомезодермального рубца вокруг псевдокисты в финальной стадии. Элементы МЦР принимают участие в иммунном воспалении (в виде реакции гиперчувствительности замедленного типа), которое развивается в ткани мозга при НМК, т.к. при них разрушается гематоэнцефалический барьер, и ткань мозга приобретает антигенные свойства по отношению к организму.
Заключение
Проведенное исследование показало, что изменения сосудов МЦР при АГ, осложнившейся развитием геморрагического инсульта, обусловлены гипоксией и ишемией мозга, его отеком, резким нарушением проницаемости сосудов. Эти изменения имеют локальный и распространенный характер, могут быть разделены на острые, возникшие в течение инсульта, и хронические, развившиеся до инсульта. Полученные данные способствуют дальнейшему развитию концепции гипертонической ангиопатии головного мозга, охватывающей все структурно-функциональные уровни его артериальной системы, важнейшим из которых являются сосуды МЦР.