Оценка локальной сократимости миокарда левого желудочка методом тканевой допплерографии у больных с различными формами ишемической болезни сердца
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Для неинвазивной оценки локальной сократимости миокарда левого желудочка (ЛЖ) наиболее часто используют эхокардиографию. Эта доступная и информативная методика имеет серьезный недостаток, связанный с необъективностью исследования. Стандартная ЭхоКГ позволяет оценивать локальную сократимость исследуемого сегмента левого желудочка только визуально в сравнении с сократимостью соседних зон; при этом на результат оценки в большой степени влияют опыт и квалификация исследователя [1]. При интерпретации стресс-ЭхоКГ требуется производить оценку локальной сократимости миокарда в динамике на фоне нагрузки, что делает результаты пробы еще более субъективными. Отсутствие количественных диагностических критериев является основной причиной низкой меж- и внутриоператорской воспроизводимости результатов стресс-ЭхоКГ 2.
В настоящее время тканевая допплерография чрезвычайно редко используется в обычной диагностической практике, поскольку эта методика еще недостаточно изучена. В литературе приводится более десятка скоростных, линейных и временных параметров, рассчитываемых при тканевой допплерографии, однако четкие количественные критерии гипоакинезии отсутствуют. Недостаточно подробно описаны изменения тканевой допплерографии на фоне нагрузки у здоровых лиц и пациентов с недостаточностью коронарного кровоснабжения. Особую проблему представляет феномен постсистолического укорочения (ПСУ), которое регистрируется при проведении тканевой допплерографии в зонах ишемии и очагового кардиосклероза [10, 11]. Большинство авторов признают, что появление ПСУ сопутствует патологическим процессам, протекающим в миокарде, однако данные литературы о том, как следует его интерпретировать, в настоящее время противоречивы и неоднозначны.
Цель проведенного нами исследования состояла в изучении практических возможностей тканевой допплерографии при выявлении нарушений локальной сократимости у больных с различными формами ИБС. Была поставлена задача выявить изменения показателей тканевой допплерографии, которые характеризуют диссинергию миокарда левого желудочка, как постоянную (при постинфарктном кардиосклерозе), так и преходящую (при ишемии на фоне фармакологической нагрузки). При этом мы стремились к тому, чтобы разработать как можно более специфичные и простые в применении диагностические критерии на основе показателей тканевой допплерографии, которые могли бы в будущем увеличить объективность и воспроизводимость результатов ЭхоКГ и стресс-ЭхоКГ.
Материал и методы
ЭхоКГ (стандартная и в режиме тканевой допплерографии) проводилась на ультразвуковой диагностической системе Vivid Five фирмы General Electric (США) секторным датчиком c частотой 3,75 МГц. Исследовалось движение продольных волокон миокарда в проекциях по длинной оси левого желудочка из верхушечного доступа. Тканевая допплерография проводилась в 4-, 3- и 2-камерной проекциях в каждом из 16 сегментов левого желудочка и в 4 точках митрального кольца: у основания заднеперегородочной, боковой, нижней и передней стенок левого желудочка. Оценивались следующие параметры.
1 Смещение (пройденный путь) в течение сердечного цикла рассчитывалось как интеграл от скорости по времени. Амплитуда систолического смещения измерялась в момент закрытия аортального клапана.
Оценивались также показатели тканевой допплерографии, характеризующие феномен ПСУ.
Статистическая обработка данных проводилась c помощью пакета программ STATISTICA 5,0 (StatSoft Inc., США, 1999). При анализе материала для всех параметров тканевой допплерографии рассчитывали среднее, стандартное отклонение (SD), медиану (med), 25 и 75 процентили, минимальное и максимальное значения.
Абсолютный и процентный прирост параметров тканевой допплерографии во время нагрузки представлен в виде доверительных интервалов для среднего. Достоверность различий значений параметров тканевой допплерографии в группах оценивалась по критерию t-Стьюдента и по непараметрическим критериям.
Использование тканевой допплерографии при оценке нарушений локальной сократимости в покое
Для того, чтобы оценить возможности тканевой допплерографии при выявлении нарушений локальной сократимости в покое, мы сравнили показатели тканевой допплерографии больных с постинфарктным кардиосклерозом и здоровых лиц. Сегменты больных с постинфарктным кардиосклерозом были разделены на 3 подгруппы по результатам двухмерной ЭхоКГ: нормокинетичные (n=184), гипокинетичные (n=121) и акинетичные (n=104). Дискинетичные сегменты были исключены из анализа вследствие малого их числа (n=4).
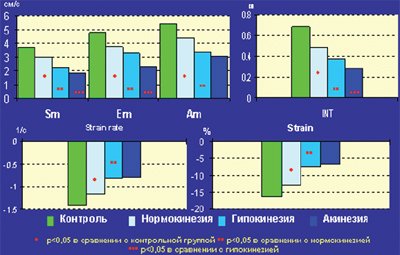
В подгруппах сегментов с нарушенной локальной сократимостью при сопоставлении с контрольной группой было выявлено достоверное снижение миокардиальных скоростей как в систолу (Sm), так и в раннюю и позднюю диастолу (Em и Am). Наряду со снижением скоростей в этих зонах отмечалось уменьшение амплитуды систолического смещения (INT), а также скорости и амплитуды систолической деформации (SR и ST). В подгруппе сегментов, где отсутствовал систолический прирост (акинезия), значения скоростных и линейных показателей тканевой допплерографии были достоверно ниже, чем в подгруппе с умеренным снижением сократимости (гипокинезия). Следует отметить, что в подгруппе визуально интактных сегментов у больных с постинфарктным кардиосклерозом также было выявлено небольшое, но достоверное снижение указанных параметров тканевой допплерографии по сравнению с контрольной группой (рис.1).
Рис. 1. Значения основных показателей тканевой допплерографии у больных с постинфарктным кардиосклерозом и в контрольной группе.
Временные интервалы TRS и TRE в гипо- и акинетичных сегментах были достоверно увеличены по сравнению с сегментами контрольной группы (172±59 и 154±53 мс в сравнении со 144±50 мс, p 0,05). Это может объясняться эффектом «подтягивания», который приводит к ложному увеличению скоростных и линейных показателей в зонах гипоакинезии, граничащих с интактным миокардом. У больных с высокой ФВ и небольшим объемом пораженного миокарда «подтягивание » в большей степени влияет на движение постинфарктных зон левого желудочка.
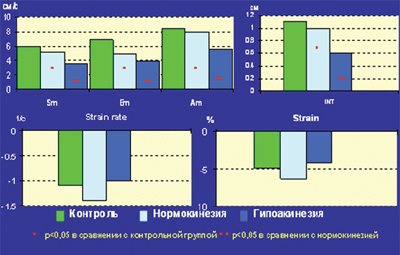
При тканевой допплерографии митрального кольца (МК) в точках, расположенных у основания стенок левого желудочка, содержащих два и более сегментов со сниженной сократимостью, были выявлены все описанные выше признаки сократительной дисфункции миокарда: снижение миокардиальных скоростей и систолического смещения, увеличение временных интервалов TRS и TRE. У основания нормокинетичных стенок левого желудочка показатели Sm, Em, Am и INT были выше, чем при гипоакинезии, однако достоверно ниже, чем в контрольной группе. SR и S на уровне митрального кольца у больных с постинфарктным кардиосклерозом и в контрольной группе достоверно не различались (рис. 2).
Рис. 2. Значения основных показателей тканевой допплерографии митрального кольца у больных с постинфарктным кардиосклерозом и в контрольной группе.
Что такое сердечная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
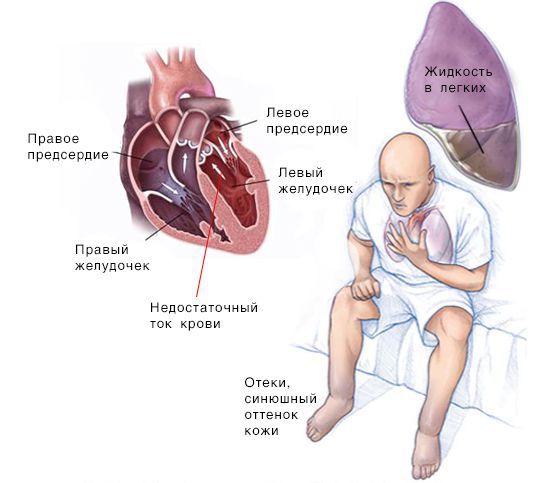
Сердечная недостаточность — синдром, при котором нарушена способность сердца перекачивать кровь. Заболевание проявляется одышкой, повышенной утомляемостю, хрипами в лёгких, отёками голеней и стоп.
Выделяют острую и хроническую формы:
Распространённость
В России хроническая сердечная недостаточность чаще регистрируется у женщин. Возможно, это связано с более пристальным их вниманием к своему здоровью.
Причины хронической сердечной недостаточности
Сердечная недостаточность не является самостоятельным заболеванием, это результат развития многих сердечно-сосудистых болезней. Она возникает в основном из-за атеросклероза, ишемической болезни сердца и гипертонии.
Другие факторы риска:
Причины острой сердечной недостаточности
Острая сердечная недостаточность может возникнуть как обострение хронической формы заболевания, а также на фоне инфаркта миокарда, разрыва хорд митрального клапана и других тяжёлых состояний.
Симптомы сердечной недостаточности
В начале заболевания симптомы сердечной недостаточности отмечаются исключительно при физических нагрузках.
Реакция со стороны сердца. Из-за нарушения кровообращения появляется одышка — частое и глубокое дыхание, не соответствующее уровню нагрузки. При повышении давления в лёгочных сосудах возникает кашель, иногда с кровью. При физической активности и употреблении большого количества пищи может усилиться сердцебиение. Пациент жалуется на чрезмерную утомляемость и слабость. С течением времени симптомы нарастают и теперь беспокоят не только при физической активности, но и в состоянии покоя.
Реакции со стороны печени. Сердечную недостаточность сопровождает застой крови в сосудах печени, из-за чего возникает чувство тяжести и боли под правым ребром.
Патогенез сердечной недостаточности
Сердце, подобно насосу, нагнетает кровь в сосуды и перекачивает её из одной части тела в другую:
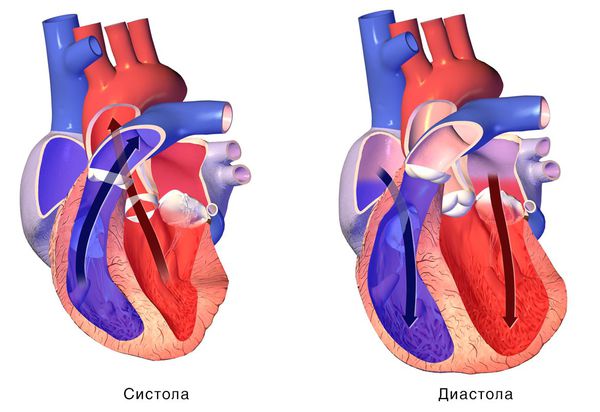
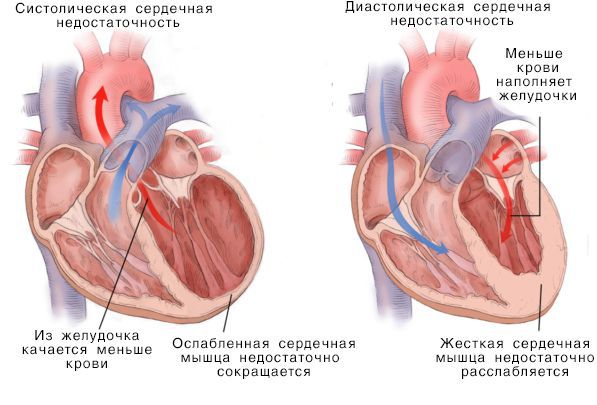
При сокращении сердечной мышцы, называемой систолой, кровь выталкивается из сердца. При расслаблении сердечной мышцы, или диастоле, она возвращается в сердце.
Если расслабляющая или сократительная способность сердца уменьшается, то развивается сердечная недостаточность. Это происходит, как правило, из-за слабости сердечной мышцы и/или потери её эластичности. В результате сердце качает недостаточно крови. Она может также накапливаться в тканях и вызывать застой.
Скопление крови, поступающей в левую часть сердца, приводит к застою в лёгких и затруднению дыхания. Скопление крови, приходящей в правую половину сердца, вызывает застой жидкости в других частях тела, например в печени и ногах.
При сердечной недостаточности, как правило, поражены обе половины сердца. Но одна из них может страдать от заболевания сильнее, чем другая. В таких случаях выделяют правостороннюю и левостороннюю сердечную недостаточность.
Классификация и стадии развития сердечной недостаточности
Выделяют следующие формы сердечной недостаточности:
Недостаточность левого желудочка сердца
Левосторонняя сердечная недостаточность бывает левожелудочковой и левопредсердной. Для неё свойственно снижение выброса левого желудочка и/или застой крови на пути к левым отделам сердца, то есть в венах малого круга кровообращения.
Симптомы при левосторонней сердечной недостаточности (СН): слабость, головокружения, бледность кожи, одышка и быстрая утомляемость.
Недостаточность правого желудочка сердца
Симптомы при правосторонней СН: периферические отёки, цианоз и скопление жидкости в брюшной полости.
Изолированная сердечная недостаточность встречается редко и кратковременно. В последующем нарушение затрагивает все камеры сердца и развиваются типичные симптомы болезни.
Систолическая и дистолическая сердечная недостаточность
Нарушение насосной функции левого желудочка может быть вызвано систолической и диастолической дисфункцией. Систолическая дисфункция более распространена и связана со снижением сократимости миокарда — мышечной ткани сердца. В большинстве случаев причиной систолической хронической сердечной недостаточности становится ИБС, сочетаясь с артериальной гипертензией и сахарным диабетом.
Помимо привычных терминов “диастолическая сердечная недостаточность” и «систолическая сердечная недостаточность», используются названия “сердечная недостаточность с сохраненной фракцией выброса ЛЖ (СНСФВ)” и «сердечная недостаточность со сниженной фракцией выброса (СН СФВ)».
Острая и хроническая сердечная недостаточность
Симптомы при хронической и острой СН различаются лишь интенсивностью и сроками развития.
Стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов). [2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
|---|---|---|---|
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации
Класс I. Заболевание сердца не ограничивает физическую активность. Обычная нагрузка не вызывает усталость, сердцебиение и одышку.
Класс II. Болезнь незначительно ограничивает физическую активность. В покое симптомов нет. Обычная физическая нагрузка вызывает усталость, сердцебиение или одышку.
Класс III. Физическая активность значительно ограничена. В покое симптомов нет. Небольшая физическая активность вызывает усталость, сердцебиение или одышку.
Осложнения сердечной недостаточности
Осложнения хронической сердечной недостаточности:
Диагностика сердечной недостаточности
Лечение сердечной недостаточности
Этапы оказания помощи пациенту с острой сердечной недостаточностью
При сердечной недостаточности не стоит заниматься самолечением. Своевременное обращение к врачу поможет избежать негативных последствий.
Цели терапии
Правильно подобранная медикаментозная терапия способна улучшить качество жизни и значительно продлить её продолжительность у больных даже с тяжелыми формами хронической сердечной недостаточности (по данным литературы — до 10 лет). [4]
Стандарты диагностики и лечения сердечной недостаточности, которые утверждены Минздравом, предписывают определенные исследования и манипуляции для пациентов, обратившихся с симптомами, напоминающими сердечную недостаточность; там же есть список лекарственных средств, но без указания, кто и как должен это лечить. Терапевты в поликлиниках не имеют соответствующей подготовки и не могут грамотно оказывать помощь этим больным.
Нужна ли госпитализация при сердечной недостаточности
Причиной госпитализации является декомпенсация — выраженное нарастание отёков и одышки, тахикардия и нарушение сердечного ритма.
В России сегодня почти нет специализированных отделений, где принимали бы больных с этим заболеванием, проводили бы дифференциальную диагностику и подбирали лечение (в Западной Европе введена врачебная специальность «специалист по сердечной недостаточности»). Кто реально занимается индивидуальным подбором лекарственных препаратов для больного? Терапевт, который назначает преимущественно фуросемид (мочегонный препарат), выводящий калий, снижающий давление и ускоряющий наступление летального исхода?
Кардиологические отделения районных больниц, куда с огромным трудом можно госпитализировать тяжелого больного на очень короткий срок, где опять же назначат фуросемид и лишь выведут избыточно накопленную жидкость, а через 1-2 месяца опять наступит ухудшение (правило 4-х госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после 4-й госпитализации больных не остается!) В то время как современные препараты в постепенно повышающихся дозах могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, уменьшить потребность в госпитализациях, продлить жизнь больного.
При хронической сердечной недостаточности показано сохранять режим питания и нагрузок и непрерывно принимать лекарственные препараты. Одно-двухдневный пропуск может ухудшить состояние, симптомы могут вернуться, и станет неизбежной госпитализация. Хроническая сердечная недостаточность часто встречается у людей пожилого возраста и сочетается с энцефалопатией, и помощь близких может значительно повысить их приверженность к лечению. Нужно обучение правильному питанию, режиму дня, контролю за задержкой жидкости (за рубежом эти функции выполняет специально обученная медсестра, которая осуществляет патронаж больного).
Острая или тяжелая форма хронической сердечной недостаточности подразумевает постельный режим, полный психический и физический покой. В остальных случаях показаны умеренные нагрузки, которые не сказываются на самочувствии. Следует потреблять не более 500-600 мл жидкости в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание, олигомерные питательные смеси.
Медикаментозное лечение
Если развивается приступ острой сердечной недостаточности левого желудочка (отёк легких), больной подлежит госпитализации, где ему оказывают неотложную помощь. Лечение заключается в введении диуретиков, нитроглицерина, препаратов, которые повышают сердечный выброс (добутамин, дофамин), проводятся ингаляции O2.
Если развивается асцит, показано проведение пункционного удаления жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция.
Поскольку сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
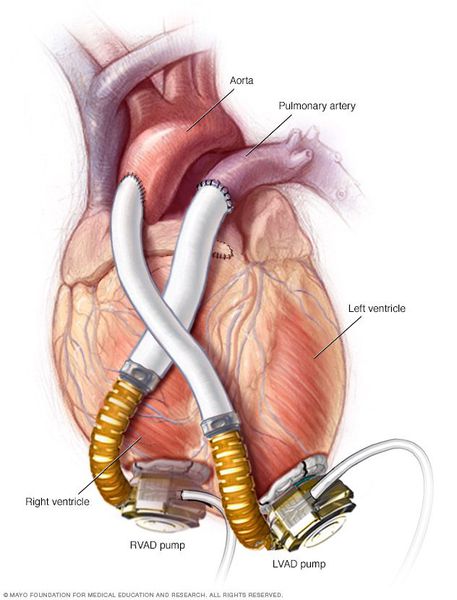
Хирургические и механические методы лечения
Питание и режим дня при сердечной недостаточности
Пациенту с сердечной недостаточностью следует уменьшить употребление жидкости до одного литра в сутки. Также следует исключить солёности, пряности и копчёности.
При заболевании нужно больше двигаться и выполнять посильные нагрузки: чаще ходить пешком и заниматься лёгкой гимнастикой.
Прогноз. Профилактика
До 1990-х годов 60 − 70 % пациентов с хронической сердечной недостаточностью умирали в течение пяти лет. Современная терапия позволила уменьшить смертность: сейчас в России при этой болезни она составляет 6 % в год, а среди пациентов с клинически выраженными формами — 12 % [16]
Отдалённый прогноз зависит от степени тяжести заболевания, образа жизни, эффективности подобранного лечения и приверженности ему, сопутствующих заболеваний и т. д.
Успешное лечение на ранних стадиях может полностью компенсировать состояние пациентов; при третьей стадии сердечной недостаточности прогноз самый печальный.
Чтобы сердечная недостаточность не прогрессировала, нужно соблюдать рекомендованный режим физической активности, регулярно и без пропусков принимать назначенные лекарства и регулярно наблюдаться у кардиолога.
Хроническая сердечная недостаточность со сниженной сократительной способностью миокарда и терапия больных, получившая доказательства положительного влияния на их выживаемость с учетом новых требований
Опубликовано в журнале:
« Поликлиника » 5, 2018
Н.А. Мазур, С.В. Миклишанская
Кафедра кардиологии ГБОУДПО РМАНПО Минздрава России
В обзорной статье представлены данные об актуальности данной проблемы для решения вопросов охраны здоровья населения страны. Показана важность, особенно в условиях наличия ограниченных средств, выделяемых медицинским учреждениям на бесплатное лечение заболевших, использования только тех средств, которые имеют доказательства положительного влияния на сохранение трудоспособности и продолжительность их жизни. Дана критическая оценка тому, как сегодня нерационально используются выделяемые средства и личные средства больных. В качестве доказательства наиболее рационального ведения таких больных используются и сравниваются полученные данные, представленные почти одновременно (в 2016 и 2017 гг) в США и Европе в Руководствах по лечению больных сердечной недостаточностью со сниженной сократительной способностью миокарда. Сравнительный анализ показывает насколько несовершенны сегодня имеющиеся представления о том, чем и как лечить таких больных. Этим демонстрируется важность договоренностей о необходимости выработки общих критериев оценки эффективности средств, используемых для лечения больных. Сегодня принципы, которые были заложены в основу «доказательной медицины», требуют существенного уточнения.
Лечение больных с хронической систолической сердечной недостаточностью
Терапевтические мероприятия у данной группы больных включают:
Их выполнение больным может способствовать длительному сохранению компенсации на правильно подобранном лечении. Эти мероприятия включают:
Для своевременного выявления ухудшения состояния больному рекомендуется регулярно (не менее двух раз в неделю) определять свой вес. В случае его увеличения на 2 кг и более в течение 3 дней при сохранении обычного режима питания, необходимо обратиться к лечащему врачу в ближайшие дни или больной может самостоятельно (в согласованных заблаговременно с врачом пределах) увеличить дозу диуретика и ограничить прием соли.
У очень тяжелых больных с трудно контролируемой сердечной недостаточностью необходимо исключить прием всех продуктов, при приготовлении которых использовалась соль. Важность представленных рекомендаций была подтверждена в исследовании, результаты которого были сообщены во время конгресса Европейского общества кардиологов в 2014 году. В данном исследовании учитывалось количество NaCl, выделяемого c мочой в течение суток, а не его поступление с пищей, что определить точно у большого количества больных практически невозможно. Полученные в длительных наблюдениях результаты позволили прийти к следующим выводам: а) чем меньше соли выделяется с мочой, тем меньше летальность, б) выделение в течение 24 ч. с мочой 3.0-6.0 грамм NaCl ассоциируется с достоверно более высокой летальностью.
Прием жидкости, включая продукты её содержащие, при наличии гипонатриемии значительно ограничивается (менее 1 л в сутки); в обычных условиях больной может употреблять до 1,5-2 л в день.
Алкоголь не рекомендуется больным с подозрением на алкогольную кардиомиопатию. В других случаях разрешается, но не поощряется, прием весьма умеренного количества. Прием большого количества спиртных напитков может вызвать ухудшение состояния больного.
Масса тела. У многих больных с сердечной недостаточностью, обусловленной ИБС и артериальной гипертонией, имеется избыточная масса тела или ожирение (индекс массы более 30 кг/м 2 ), у которых не менее важной задачей, чем медикаментозная терапия, является обеспечение её снижения до нормальной величины (индекс массы менее 25 кг/м 2 ).
Окружающая среда. Больному рекомендуется избегать пребывания в очень жаркой с большой влажностью среде, а также перемещаться на большую высоту (более 1,5-2 км). При необходимости переезда в другое место следует избегать длительных поездок. Поэтому предпочтительнее использовать воздушный транспорт, но полет также должен быть непродолжительным. В противном случае возникает риск дегидратации, венозного тромбоза, избыточного отека нижних конечностей.
Сексуальная активность. Не рекомендуется запрещать или, наоборот, стимулировать. Больной должен понимать, что избыточные нагрузки, особенно у больных с III-IV ф.кл., могут провоцировать ухудшение состояния.
Физическая активность. У больных с острой сердечной недостаточностью или при дестабилизации состояния больного с хронической сердечной недостаточностью необходимо обеспечить соблюдение покоя (пребывание в постели).
При очень тяжелом состоянии показан полный физический покой, но при этом необходимо выполнение пассивных упражнений с целью профилактики венозного тромбоза. После улучшения состояния больному следует постепенно увеличивать объем нагрузок, которые начинают с проведения дыхательных упражнений.
Больным, находящимся в стабильном состоянии, показаны такие дневные нагрузки, которые не провоцируют появление симптомов (одышки, сердцебиения, усталости). Не рекомендуются спортивные нагрузки, участие в спортивных соревнованиях, играх, тяжелый физический труд, а также нагрузки, связанные с изометрическим напряжением.
Физические тренировки по специальной программе показаны больным с сердечной недостаточностью II-III ф.кл., у которых достигнута стабилизация состояния на фоне проводимой терапии. Результаты, полученные в небольших рандомизированных наблюдениях, свидетельствуют, что у таких больных удается существенно улучшить переносимость физических нагрузок (на 15-25%), улучшить самочувствие больных. Поэтому под эгидой Европейского кардиологического общества были разработаны рекомендации по методике осуществления реабилитации таких больных (2001 г.), в которых указаны величина нагрузки, их продолжительность и частота выполнения на различных этапах тренировки.
Начальный этап. На этом этапе больным, исходно имевшим сердечную недостаточность III-IV ф. кл., рекомендуется медленная ходьба со скоростью менее 50 метров в 1 мин и продолжительностью 5-10 мин несколько раз в течение дня, что определяется на основании учета переносимости больным такой нагрузки. Величина этой нагрузки не превышает 40-50% максимального потребления кислорода (VO2). Улучшение переносимости нагрузок происходит медленно (до 4 недель).
Больным, находящимся в более удовлетворительном состоянии, можно рекомендовать ходьбу со скоростью 50 метров в 1 мин один-два раза в день в течение 15 мин.
Этап увеличения нагрузок. Улучшение состояния больных позволяет постепенно увеличивать скорость ходьбы и её продолжительность до 1 5-20-30 мин 3-5 раз в течение недели. Проведение таких тренировок обеспечивает достижение максимального результата в течение 16-26 недель.
Этап поддержания физического состояния больных обычно начинается спустя 6 мес. от начала реабилитации и должен соблюдаться постоянно. Ограничение выполнявшихся физических нагрузок на протяжении 3 недель приводит к потере достигнутого результата.
Больным, находящимся в относительно удовлетворительном состоянии, возможно выполнение тренировок на велотренажере с последующей ездой на велосипеде. Начинаются тренировки с вращения педалей без сопротивления в течение 3 мин, далее для тренировок назначается нагрузка, составляющая 50% от уровня, который был достигнут при максимальной величине потребления кислорода (VO2). В восстановительном периоде больной вращает педали при сопротивлении 10 W.
Препараты, используемые для лечения и профилактики других заболеваний
У больных с тяжелой сердечной недостаточностью особенно важно учитывать взаимодействие между препаратами, которые могут быть назначены другими специалистами для лечения соответствующих заболеваний. Такая терапия может усиливать или резко снижать эффективность препаратов, используемых для контроля застоя крови. Требуют осторожности или следует избегать назначения следующих препаратов:
Медикаментозное лечение больных с систолической формой сердечной недостаточности
В 2016 и 2017 гг были опубликованы Европейские и Американские руководства по лечению больных хронической сердечной недостаточностью, т.е. почти одновременно, что позволяет сравнивать их содержание (6, 7). Большинство рекомендаций близки или повторяют друг друга. Но, к большому сожалению, имеется немало принципиальных расхождений, чему нет научных обоснований, а различия привносятся, как правило, специалистами, представляющими чью-то заинтересованность. Врачу самому надо быть высокограмотным специалистом, чтобы сразу отказаться от «навязываемых представлений». Поэтому в зарубежных медицинских журналах прозвучала достаточно нелицеприяная критика: «We hope that physicians will understand what the guidelines are, and more importantly, what they are not. Specifically, this paper describes the emergence of a new non-existent disease; the strange battle between two bradycardic drugs (digoxin and ivabradine); the confusion that reigns over the positioning and dosing ofinhibitors of the renin-angiotensin system; and the special recommendations that have been issued for certain special populations. As Otto von Bismarck remarked, guideline deliberations are like sausages». [Наш перевод: Мы надеемся, что врачи понимают, что наличие руководств более важно, чем их отсутствие. Именно в этом документе описывается экстренная помощь новой несуществующей болезни, идет странная борьба между двумя пульсурежающими препаратами (дигоксином и ивабрадином), путаница по применению, которая царит над позиционированием и дозами ингибиторов АПФ и их специальными рекомендациями. Как Отто вон Бисмарк заметил, что руководство надо обдуманно выбирать, подобно сосиске»]. Данная ситуация дополнительно оправдывает создание Международного Консорциума специалистов в защиту больных.
Ингибиторы АПФ. Данные, полученные во многих рандомизированных и плацебо контролируемых исследованиях, свидетельствует об эффективности и безопасности ингибиторов ангиотензин превращающего фермента (АПФ) при их использовании у больных систолической формой сердечной недостаточности (СН), включая её бессимптомную стадию, которая распознается при наличии фракции выброса (ФВ) левого желудочка менее 40-45%. Кроме положительного влияния на выживаемость, эти препараты улучшают функциональное состояние больных, хотя при этом оказывают малое влияние на их физические возможности (8). Ингибиторы АПФ тормозят дальнейшее расширение камер сердца и снижение фракции выброса левого желудочка. Терапия иАПФ больных, перенесших инфаркт миокарда, снижает также риск реинфаркта.
Препараты и их целевые дозы, установленные в контролируемых исследованиях и приняты в обоих Руководствах, представлены в таблице 2.
Таблица 2. Ингибиторы АПФ, получившие доказательства положительного влияния на выживаемость больных
| Препарат | Начальная доза | Дозы, снижающие летальность | |
| Целевая | Максимальная | ||
| Каптоприл | 6,25 мг | 50 мг 3 раза в сутки | 150 мг |
| Эналаприл | 2,5 мг | 10 мг 2 раза в сутки | 40 мг |
| Лизиноприл | 2,5 мг | 20-25 мг в день | 35 мг |
| Рамиприл | 1,25-мг 2,5 мг | 5 мг 2 раза в день | — |
| Трандолаприл | 1 мг | 4 мг в день | — |
Другие иАПФ (беназеприл, квинаприл, периндоприл, цилазаприл, фозиноприл) в длительных контролируемых исследованиях у больных с сердечной недостаточностью не изучались и поэтому их целевые дозы пока не определены. Эти препараты не рекомендованы Европейским и Американским обществами кардиологов для применения (201 6, 201 7 гг.) у больных сердечной недостаточностью.
Абсолютные противопоказания для назначения иАПФ:
Выбор дозы иАПФ. Впервые терапию начинают с назначения минимальной дозы. После первого приема даже минимальной дозы во избежание избыточного снижения артериального давления в вертикальном положении рекомендуется больному находиться в постели в течение нескольких часов или принять препарат перед сном. Риск гипотонии увеличивается у больных, принимающих большие дозы диуретиков, у больных с гипонатримией или с нарушенной функцией почек, а также у пожилых. Поэтому важно избегать их назначения в течение 24-48 часов после использования больших доз диуретиков, после обильного диуреза. До начала терапии иАПФ следует отменить калийсберегающие препараты и нестероидные противовоспалительные средства.
Систолическое артериальное давление ниже 90 мм рт.ст. на фоне терапии иАПФ и при сохранении удовлетворительного самочувствия больного (отсутствие головокружения, слабости, тахикардии в вертикальном положении) не служит показанием для отмены препарата.