ЛЕЧЕНИЕ И ВОССТАНОВЛЕНИЕ
ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
Без выходных с 9-00 до 21-00
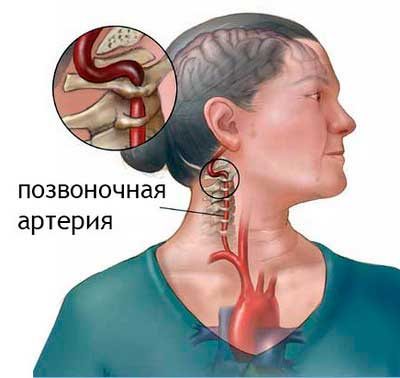
Синдром позвоночной артерии
Синдром позвоночной артерии – это заболевание, которое характеризуется сужением просветов в левой, правой или одновременно в двух позвоночных артериях. Вследствие чего ослабевает кровоток в артериях, что неизбежно приводит к ухудшению кровоснабжения центральной нервной системы.
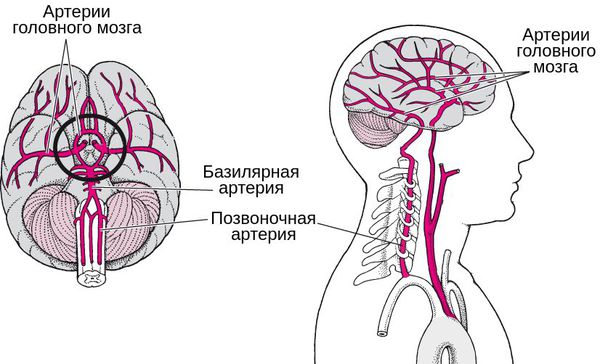
Приток крови к головному мозгу приблизительно на 30-32% обеспечивается именно этими артериями. В результате недостаточного кровообращения головной мозг не дополучает питания, центральная нервная система хуже справляется с поставленными перед ней задачами.
В последние десятилетия эта патология получила достаточно широкое распространение, что связано с увеличением количества офисных работников и лиц, ведущих малоподвижный образ жизни. Если раньше данный диагноз выставлялся преимущественно людям пожилого возраста, то сегодня заболевание диагностируется даже у двадцатилетних пациентов.
Лечение синдрома позвоночной артерии нельзя оставлять на потом, поскольку под ударом оказывается не только стабильная работа отдельных систем и органов, но и целостность всего процесса жизнедеятельности организма, при отсутствии соответствующей терапии заболевание может привести к инвалидности.
Причины возникновения синдрома позвоночной артерии:
Симптомы синдрома позвоночной артерии:
ПРИЕМ ВЕДУТ
ГРИГОРЕНКО
Андрей Алексеевич
Стаж работы 25 лет
Основатель и руководитель Клиники.
Врач-невролог, доктор остеопатии Европы (DOE), реабилотолог, ортопед.
Терешкин
Виталий Владимирович
Стаж работы более 20 лет
Остеопат, мануальный терапевт, реабилитолог.
Специалист по восстановительной медицине, вакуум-градиентной терапии, медицинской растяжке и лечебной гимнастике.
Диагностика синдрома позвоночной артерии:
Лечение синдрома позвоночной артерии:
Помимо правильно поставленного диагноза и выяснения причины его возникновения, существует ряд факторов, влияющих на продолжительность и успешность лечения, среди них можно выделить: возраст пациента, наличие сопутствующих заболеваний и индивидуальных особенностей организма.
В тяжелых случаях может понадобиться оперативное лечение, направленное на декомпрессию сдавленной позвоночной артерии.
Синдром позвоночной артерии
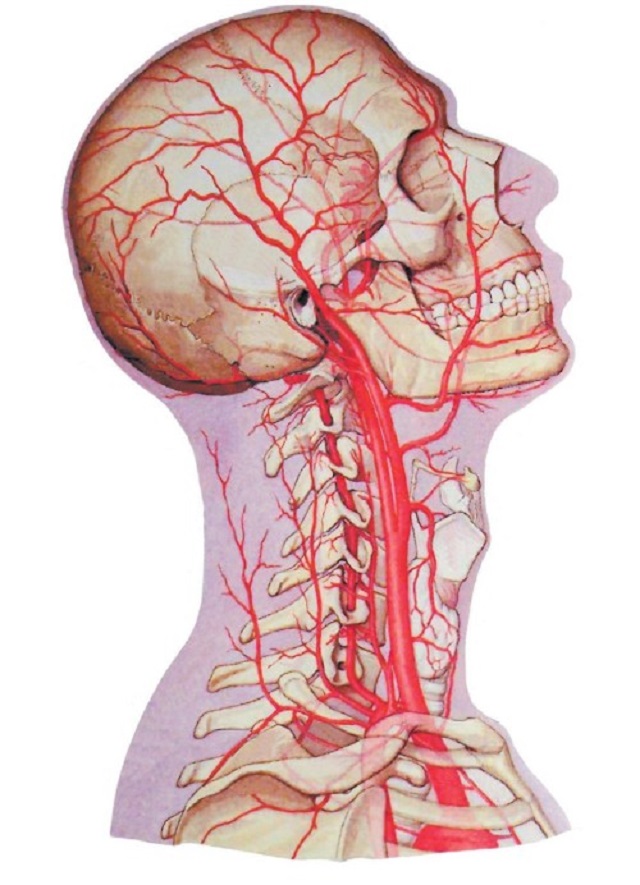
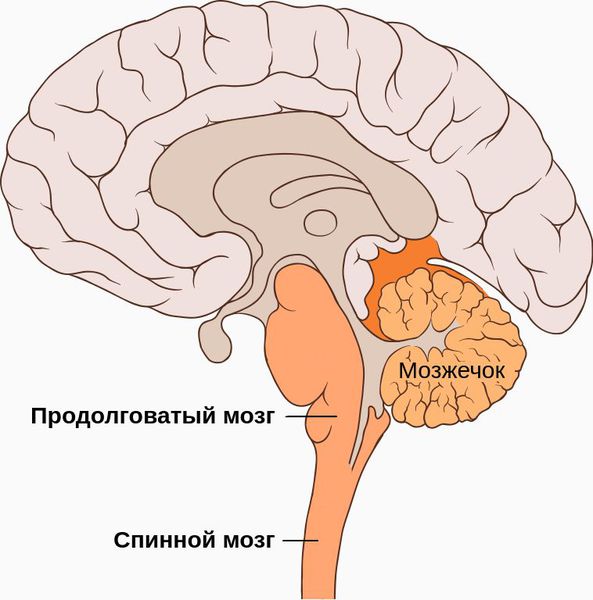
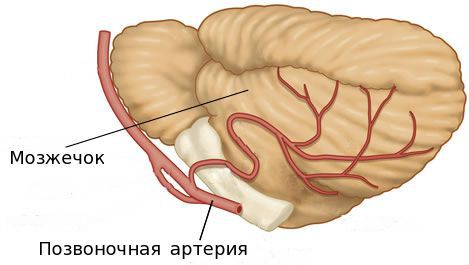
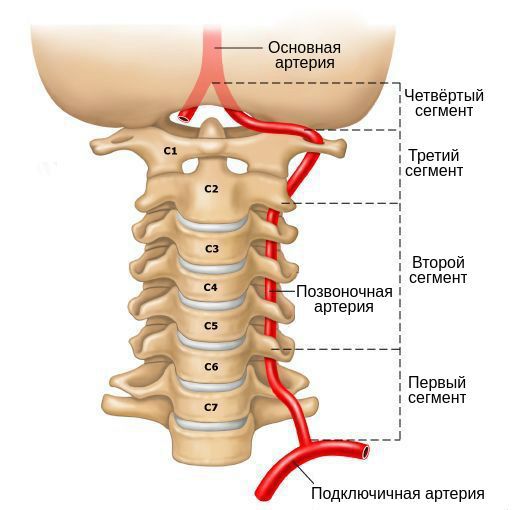
Основные сосудистые магистрали, несущие кровь к головному мозгу, проходят в шее – это две сонные и две позвоночные артерии. Снижение кровотока по позвоночным артериям будет приводить к развитию острой или хронической ишемии клеток головного мозга, особенно задних отделов головного мозга – затылочных долей, мозжечка и ствола головного мозга, что и будет определять клиническую картину. В результате развивается симптомокомплекс под общим название синдром позвоночной артерии.
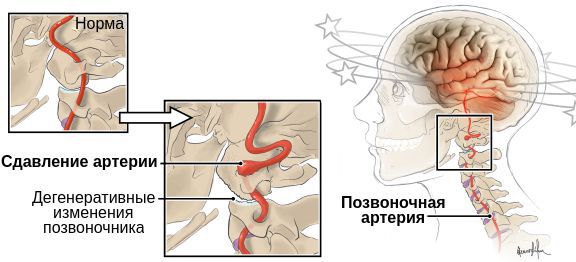
Снизиться кровоток в позвоночной артерии может по нескольким причинам. Во- первых в результате сужения самого сосуда, во-вторых в результате сдавления сосуда из вне, в- третьих из-за изменения скорости кровотока по сосуду, например, вследствие извитости или падения артериального давления.
Сужение сосуда может быть связано с атеросклеротическим стенозом или спазмом сосудистой стенки, в ответ на болевые раздражения, вторичного воздействия на цепочку симпатических ганглиев, вследствие мышечного спазма и застоя крови в шейном отделе. Развитие атеросклероза в сосудах может привести к полной закупорке сосуда и развитию ишемического инсульта. Нередко предвестниками инсульта являются транзиторные ишемические атаки.
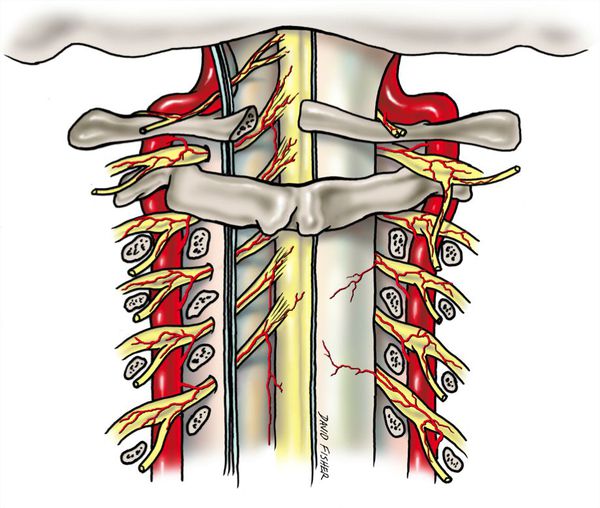
Так называемая эндовазальная компрессия может быть в результате патологических изменений в шейном отделе позвоночника: сдавления грыжей диска, травматического повреждения позвонков, разрастания остеофитов тел позвонков, спазмом глубоких мышц шеи.
Извитость сосуда может сформироваться из-за длительно текущей гипертонической болезни с частыми колебаниями артериального давления, кроме того с возрастом, развитием атеросклероза сосудистая стенка теряет свою эластичность. В результате при наличии извитости повороты головы могут ее усилить, в результате изгиб формирует острый угол, сосуд в прямом смысле пережимается и кровь перестает поступать в головной мозг.
Клиника синдрома позвоночной артерии заключается в головокружении, шуме, звоне в ушах, головной боли, чаще в затылочной области, могут быть зрительные нарушения в виде мерцаний, вспышек (фотопсии) или появлением темного пятна (скотомы), снижение зрения, снижение слуха, неустойчивостью при ходьбе.
Кроме того, описанные состояния могут сопровождаться вегетативными нарушениями – колебанием артериального давления, частоты пульса, повышением потоотделения, похолоданием конечностей, онемением губ, языка, кистей, нарушением сна.
При остро возникающем снижении кровотока по позвоночным артериям развивается ишемия ствола головного мозга, в результате возникают дроп-атаки – внезапные падения без потери сознания или синкопэ – падения с потерей сознания. Если кровоток не восстанавливается, ишемия тканей мозга нарастает и может наступить такое грозное осложнение как ишемический инсульт.
Подозрение на синдром позвоночной артерии требует обязательного обследования у врача-невролога.
Диагностика и лечение синдрома позвоночной артерии в Самаре проводится в клинике Первая неврология.
Дообследование может включать в себя МРТ артерий головы и шеи, МРТ шейного одела позвоночника, рентгенографию шейного отдела позвоночника через рот или с функциональными пробами.
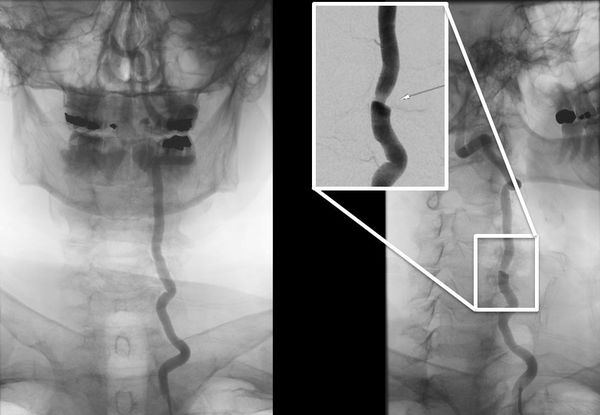
Обязательным исследованием будет ЦДК БЦС (цветное допплеровское картирование брахиоцефальных сосудов). Это ультразвуковая методика является золотым стандартом исследования сосудов шеи и позволяет выявить стенозы в сосудах, не прямолинейность хода, сдавления сосудов из вне, а при проведении функциональных проб (повороты головы, сгибание-разгибание) определить, есть ли ротационная компрессия позвоночной артерии.
При снижении слуха потребуется консультация врача сурдолога, а при нарушениях зрения – нейроофтальмолога.
Определив причину развития синдрома позвоночной артерии специалисты клиники Первая неврология назначат эффективное комплексное лечение.
Помимо стандартной медикаментозной терапии в клинике Первая неврология для лечение данного недуга используются следующие методики:
Внутривенная озонотерапия – это внутривенное капельное введение физиологического раствора с предварительно растворенным в нем озоном – активным кислородом. Озонотерапия улучшает текучесть крови, насыщает мозговую ткань кислородом, активизирует антиоксидантную защиту организма.
Местная озонотерапия шейно-воротниковой области – подкожное введение озоно-кислородной смеси, в результате чего уменьшается боль, снимается мышечный спазм, активируется кровоток, улучшается венозный отток, снимается воспаление.
Мезоижекторная терапия сосудистым препаратом – методика внутрикожного введения сосудистого препарата по биологически активным точкам. В зонах введения создается депо сосудистого препарата, который медленно высвобождаясь, оказывает стойкое терапевтическое воздействие на весь организм: нормализуется тонус сосудов, восстанавливается периферическое кровообращение, улучшается венозный отток, снимается спазм с мышц. Стимуляция биологически активных точек стабилизирует работу центральной нервной системы.
Карбокситерапия – методика, основанная на подкожном введение небольших объемов медицинского углекислого газа. Углекислый газ обладает обездоливающим действием, спазмолитическим действием, улучшает венозный отток, «заставляет» клетки активнее забирать кислород из крови.
Ударно-волновая терапия – инновационная физиотерапевтическая методика, основанная на воздействии акустических волн. Звуковая волна, проходя через кожу, подкожную клетчатку, фасции, мышцы, связки, сухожилия, отдает свою энергию в тканях с патологически измененной плотностью (воспаление, спазм, фиброз), в результате включаются биомеханические процессы – улучшение кровотока, снятие мышечного спазма, вырабатываются противовоспалительные вещества, обезболивающие вещества, активируются репаративные процессы.
Наши специалисты
Дьяченко Ксения Васильевна
Что такое синдром позвоночной артерии (Барре — Льеу)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеевича Г. В., невролога со стажем в 15 лет.
Определение болезни. Причины заболевания
Синдром позвоночной артерии (синдром Барре — Льеу, задний шейный симпатический синдром) — это состояние, при котором в одной из позвоночных артерий нарушается кровоток.
На текущий момент нет однозначного определения данного синдрома. Под ним подразумеваются различные проявления:
Эти проявления могут возникать по разным причинам:
Также синдром позвоночной артерии может кодироваться как:
Симптомы синдрома позвоночной артерии
К проявлениям синдрома позвоночной артерии можно отнести следующие симптомы [1] [9] [10] :
Патогенез синдрома позвоночной артерии
Воздействие на позвоночную артерию происходит при различных нарушениях:
Классификация и стадии развития синдрома позвоночной артерии
По типу воздействия на позвоночную артерию выделяют:
По характеру нарушения кровотока можно выделить следующие варианты синдрома [1] [9] [10] :
По клиническим проявлениям выделяют две стадии синдрома [1] :
Для функциональной стадии характерны:
Осложнения синдрома позвоночной артерии
Диагностика синдрома позвоночной артерии
Так, для установления диагноза должны присутствовать минимум три признака [1] [7] :
При неврологическом осмотре могут быть выявлены:
Лечение синдрома позвоночной артерии
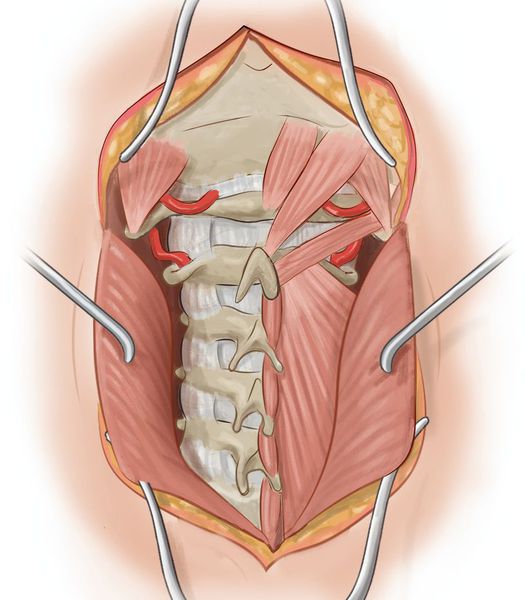
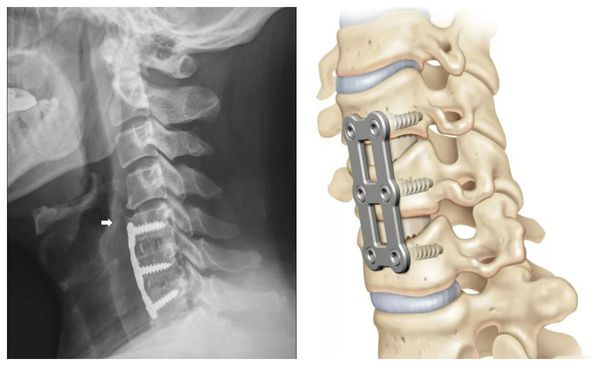
К операционным методам стабилизации позвоночника относят:
При проведении операции вживляются пористые эксплантаты из сплава титана и никеля. За счёт пористости в них быстро прорастают костные ткани. Это позволяет сделать фиксацию прочной и значительно сократить срок нетрудоспособности пациента и нахождения шеи в неподвижном положении.
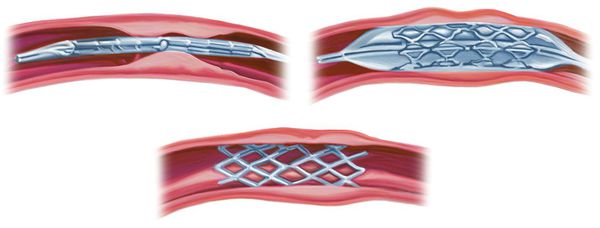
Помимо стабилизирующих операций шейного отдела позвоночника также проводятся и другие виды вмешательств:
Имеется значительный опыт восстановления позвоночных артерий. Применяются следующие методы:
Прогноз. Профилактика
Синдром позвоночной артерии
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Синдром позвоночной артерии при шейном остеохондрозе — комплекс симптомов, связанный с гемодинамическими нарушениями в голове и шее. В 50% возникает из-за сдавления сосуда или раздражения симпатического сплетения на фоне деформаций костно-хрящевых структур и изменений в межпозвонковых дисках. Лечение синдрома позвоночной артерии зависит от патогенетического фактора и степени выраженности функциональных нарушений, может быть консервативным или оперативным. Для восстановления кровообращения при вертеброгенном генезе важная роль отведена немедикаментозным способам лечения.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины синдрома позвоночной артерии
Причины развития недостаточного кровообращения в вертебро-базилярном бассейне включают:
В неврологической и нейрохирургической практике синдром позвоночной артерии чаще вызван шейным остеохондрозом. Симптомы на стадии функциональных нарушений могут быть представлены:
Клинические проявления синдрома ПА
В неврологической и нейрохирургической практике синдром позвоночной артерии чаще вызван шейным остеохондрозом. Симптомы на стадии функциональных нарушений могут быть представлены:
О развитии органической стадии свидетельствуют транзиторные ишемические атаки.
Виды синдрома позвоночной артерии
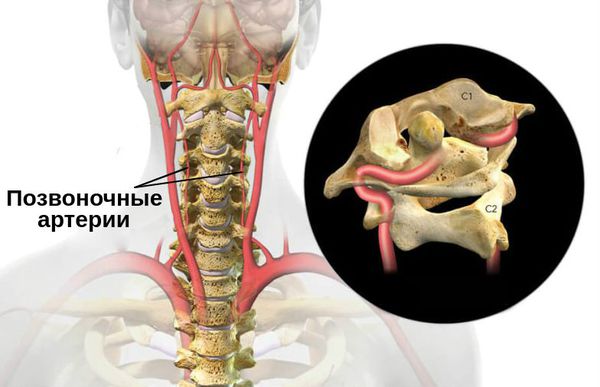
Позвоночная артерия, большая ее часть, вместе с вегетативным сплетением и венами проходит в вертебральном канале. Диаметр последнего в шейном отделе позвоночного столба меньше по сравнению с просветом в грудном и поясничном сегментах, поэтому вероятность компрессии/раздражения плотно прилегающего к костным структурам сосудисто-нервного пучка выше. Дегенеративно-дистрофические изменения позвонков — разрастания остеофитов, формирование патологических сочленений при унковертебральном артрозе, избыточная подвижность позвонков, подвывих — еще больше способствуют уменьшению диаметра, приводят к постоянному раздражению симпатического сплетения или сдавлению позвоночных артерий/артерии (компрессионно-ирритативный вариант синдрома ПА).
Если ангиоспазм является следствием раздражения афферентных структур позвоночного нерва, говорят о рефлекторно-ангиоспастической форме: патологические импульсы вызывают нарушение работы центров, контролирующих кровяное давление и тонус сосудов не только головы, но и сердца.
Как диагностировать
Первоначально врач оценивает историю развития заболевания и проводит осмотр пациента для выявления очаговой, общемозговой, менингеальной симптоматики. Диагноз определяют по результатам:
Синдром недостаточности кровотока в артериях вертебробазилярной системы
Статья посвящена проблеме синдрома недостаточности кровотока в артериях вертебробазилярной системы. Представлены методы диагностики и лечения вертебробазилярной недостаточности, которое должно быть направлено на предупреждение ее прогрессирования, улучшение кровоснабжения мозга, коррекцию отдельных синдромов и симптомов.
Самостоятельное клиническое понятие «синдром недостаточности кровотока в артериях вертебробазилярной системы» сформировалось в 1950-х гг., в период пересмотра взглядов на патогенез ишемических нарушений мозгового кровообращения (НМК) и становления концепции о ведущей роли при этом сосудистой мозговой недостаточности [1].
Особенности строения и функций этой артериальной системы, обеспечивающей питание жизненно важных структур мозга, и своеобразие клинической симптоматики при нарушениях кровотока в ней обусловили выделение ее в последней версии международной классификации в самостоятельный симптомокомплекс — «синдром вертебробазилярной артериальной системы» в рамках «преходящих транзиторных церебральных ишемических приступов (атак) и родственных синдромов» (Международная классификация болезней 10-го пересмотра, G45.0).
Еще раньше группой экспертов Всемирной организации здравоохранения «вертебробазилярная недостаточность» определялась как «обратимое нарушение функции мозга, вызванное уменьшением кровоснабжения области, питаемой позвоночными и базилярной артериями». Подчеркивались ишемическая природа и обратимый характер нарушений, однако не указывалась длительность неврологической симптоматики, что ранее не позволяло отнести их к транзиторным ишемическим атакам (ТИА) и что стало возможным в настоящее время. Нарушения кровотока в артериях вертебробазилярной системы составляют около 70% всех ТИА. Инсульт с локализацией очаговых изменений в областях мозга, получающих кровь по артериям этой системы, развивается в 2,5 раза реже, чем в регионах, относящихся к бассейнам артерий каротидной системы [1].
Причины синдрома недостаточности кровотока в артериях вертебробазилярной системы
Для подключичного «синдрома обкрадывания» характерен феномен, когда у больного во время интенсивной работы руки (кровоснабжаемой ретроградно из контралатеральной позвоночной артерии) возникают стволовые симптомы — чаще всего головокружение.
Определенный вклад в развитие синдрома недостаточности кровотока в вертебробазилярной системе могут вносить изменения реологических свойств крови (повышение уровня фибриногена, вязкости крови, агрегации тромбоцитов и гематокрита, увеличение ригидности эритроцитов), приводящие к ухудшению микроциркуляции.
Диагностика недостаточности кровотока в артериях вертебробазилярной системы
Субъективные данные
Диагноз недостаточности кровотока в артериях вертебробазилярной системы основывается на характерном симптомокомплексе, объединяющем несколько групп клинических симптомов, встречающихся у больных АС и АГ. Это зрительные и глазодвигательные расстройства, нарушения статики и координации движений, вестибулярные нарушения. При этом предположительный диагноз определяется на основе не менее двух из указанных симптомов. Они кратковременны и нередко проходят сами по себе, хотя являются признаком нарушений кровотока в артериях этой системы, что требует клинического и инструментального обследования. Особенно необходим тщательный анамнез для уточнения обстоятельств возникновения тех или иных симптомов [1, 2].
Зрительные нарушения включают в себя ощущение неясности видения, фотопсии, скотомы, изменения полей зрения, снижение остроты зрения и связаны с преходящей ишемией затылочных долей мозга. Неясность видения в форме пелены перед глазами и затуманивания зрения нередко возникает на высоте головной боли. Фотопсии проявляются в виде вспышек цветных точек, чаще всего красных или зеленых, черных, со светлым ореолом, а также пятен, огненных молний, линий, колец, зигзагов. От радужных кругов, характерных для глаукомы, фотопсии отличаются тем, что их появление не связано с внешним источником света; они возникают и при закрытых глазах. Изменение полей зрения наблюдается обычно в форме
их концентрического сужения. Снижение остроты зрения часто развивается после появления головной боли и прогрессирует; зрение заметно ухудшается в период приступов головной боли и после них.
Глазодвигательные нарушения проявляются в виде преходящей диплопии с негрубыми парезами мышц глаза и нарушенной конвергенцией. У большинства больных эти нарушения относятся к начальным проявлениям заболевания, а у четверти из них служат одной из главных жалоб при вертебробазилярной недостаточности.
Статическая и динамическая атаксия относится также к числу постоянных симптомов, которые проявляются жалобами больных на неустойчивость и пошатывание при ходьбе и стоянии. Координация движений нарушена значительно меньше, стойкое изменение ее встречается, как правило, при инфарктах мозжечка.
Вестибулярные нарушения проявляются в виде внезапного головокружения — системного, для которого характерно ощущение «вращения предметов», «перевернутой комнаты», и несистемного с ощущением «укачивания», тошнотой, реже рвотой. Обнаруживается также спонтанный нистагм, иногда только после специальных проб с поворотами головы в сторону и фиксацией ее в этих позах (проба Де Клейна). Развитие головокружения связывают с ишемией или преддверно-улиткового органа, или вестибулярных ядер и их связей. Вестибулярные ядра наиболее чувствительны к ишемии и гипоксии.
При этом головокружение как моносимптом может расцениваться в качестве признака нарушения кровотока в артериях вертебробазилярной системы только в сочетании с другими признаками его нарушения у больных с относительно стойким отоневрологическим симптомокомплексом. Менее известны, хотя встречаются нередко, оптико-вестибулярные расстройства. К ним относятся симптомы «колеблющейся тени» и «конвергентного головокружения», при которых больные испытывают головокружение или неустойчивость при мелькании света и тени или при взоре, направленном вниз.
Характерными симптомами являются приступы внезапного падения без потери сознания («дроп-атаки»), возникающие обычно при резких поворотах или запрокидывании головы. Описан синкопальный вертебральный синдром Унтерхарншайдта, при котором наблюдаются утрата сознания и гипотония мышц при отсутствии данных за эпилепсию и другие пароксизмальные состояния.
К проявлениям диэнцефальных расстройств относятся резкая общая слабость, непреодолимая сонливость, нарушения ритма сна и бодрствования, а также различные вегетативно-висцеральные нарушения, внезапное повышение артериального давления (АД), нарушения сердечного ритма. Эти нарушения связаны с ишемией структур ретикулярной формации ствола мозга.
Описанный симптомокомплекс дополнен в настоящее время другими признаками, которые в сочетании с ними также позволяют судить о недостаточности кровотока в артериях вертебробазилярной системы. На различных стадиях вертебробазилярной недостаточности больные нередко предъявляют жалобы на снижение памяти («забывчивость»), расстройства концентрации и неустойчивость активного внимания. Чаще всего снижается память на имена, числа, недавно происшедшие события. Снижается способность к запоминанию нового материала, становится труднее удерживать в памяти прочитанное, забывается то, что намечено к осуществлению, возникает необходимость записывать. Больным становится трудно осмыслить большое количество информации, что приводит у лиц, занятых умственным трудом, к определенному снижению работоспособности, ограничению творческих возможностей. В то же время профессиональная память и память на прошлые события сохраняются. Это больше относится к оперативной памяти, чем к логической. Нередко снижение памяти и работоспособности расценивается окружающими как результат переутомления, а не как проявление сосудистой мозговой недостаточности. При нейропсихологическом исследовании отмечаются сохранность уровня обобщения, соответствие суждений общеобразовательному и культурному уровню, сохранность запаса представлений и навыков.
Нарушения когнитивных функций существенно снижают качество жизни, а также оказывают влияние на прогрессирование сосудистой мозговой недостаточности.
Снижение памяти на текущие события у больных с вертебробазилярной недостаточностью связано с хронической ишемией медиальных частей височных долей, прежде всего гиппокампа и сосцевидных тел. При вертебробазилярной недостаточности отмечаются и приступы транзиторной глобальной ишемии, при которой на несколько часов нарушается оперативная память (способность к запоминанию новой информации). Больной выглядит рассеянным, он дезориентирован в пространстве и времени, иногда возбужден, настойчиво пытается выяснить у окружающих, где находится, как оказался здесь, но будучи не в состоянии запомнить ответы, постоянно задает одни и те же вопросы. С возвращением способности к запоминанию восстанавливается и ориентация, амнезируется лишь сам эпизод.
Причиной острой амнезии может служить и острое НМК в бассейнах обеих задних мозговых артерий. В этом случае амнезии могут сопутствовать ограничение полей зрения (односторонняя или двусторонняя гемианопсия), зрительная агнозия, алексия, амнестическая афазия, нарушение чувствительности.
Сочетание ряда характерных симптомов позволяет диагностировать синдром недостаточности кровотока в артериях вертебробазилярной системы, хотя при этом определяются лишь ишемический характер НМК и локализация очага ишемии, а не причины, обусловившие этот характер.
Объективные данные
Наиболее доступными и безопасными для определения недостаточности кровотока в артериях вертебробазилярной системы являются неврологический осмотр и ультразвуковые методы исследования сосудистой системы мозга.
Среди объективных признаков, выявляемых при неврологическом осмотре, следует прежде всего назвать нистагм, статическую и динамическую атаксию. В пробе Ромберга больной отклоняется в сторону. Ходьба с закрытыми глазами выявляет у пациента с недостаточностью кровотока в вертебробазилярной системе шаткость и стойкое отклонение в одну из сторон. При проведении пробы Унтербергера пациента просят маршировать на одном месте с закрытыми глазами в течение 1–3 мин. В норме он остается на месте или незначительно смещается относительно исходной точки либо слегка поворачивается вокруг оси. Патологическими считаются смещение вперед более чем на 1 м и поворот более чем на 40–60° (после 50 шагов на месте). Подобным образом интерпретируют результаты пробы Бабинского — Вейля («звездная проба»). Пациента просят с закрытыми глазами сделать два шага вперед, развернуться на 180° и сделать два шага назад. Любые отклонения в сторону или ротация указывают на нарушение функции вестибулярного лабиринта. Если пациента просят пройти в прямом и обратном направлении несколько раз, то в результате отклонения в одну из сторон траектория его движения напоминает очертания звезды (отсюда название пробы).
Необходимо также измерить АД на обеих руках в положении сидя и лежа. К объективным признакам синдрома относятся разница пульса и АД на руках и шум в надключичной области. При значительном снижении систолического АД (более 20 мм рт. ст.) в вертикальном положении симптоматику, напоминающую недостаточность кровотока в вертебробазилярной системе, следует отнести за счет ортостатической гипотензии. Для подключичного «синдрома обкрадывания» характерен феномен, когда у больного на фоне интенсивной работы рукой возникают стволовые симптомы — чаще головокружение.
Ультразвуковая допплерография позволяет получать данные о кровотоке в позвоночных артериях, линейной скорости и направлении потоков крови в них. Компрессионно-функциональные пробы дают возможность оценить состояние и ресурсы коллатерального кровообращения, кровоток в сонных, височных, надблоковых и других артериях. Дуплексное сканирование позволяет определить состояние стенки артерий, строение и поверхность атеросклеротических бляшек, стенозирующих эти артерии. Транскраниальная допплерография с фармакологическими пробами имеет значение для определения церебрального гемодинамического резерва. Исключительно информативны данные о состоянии магистральных артерий головы (МАГ) и интрацеребральных артерий, получаемые при КТ и МРТ в режиме ангиографии. При рентгенографии шейной части позвоночника могут быть получены данные о состоянии структур вокруг позвоночных артерий и воздействии этих структур на позвоночные артерии и кровоток в них; при этом используются функциональные пробы.
Особое место в ряду инструментальных методов занимает отоневрологическое исследование, особенно если оно подкрепляется электронистагмографическими и электрофизиологическими данными о слуховых вызванных потенциалах, характеризующих состояние структур ствола мозга, а также МPТ этих структур.
Алгоритм применения перечисленных инструментальных методов исследования определяется логикой построения клинического диагноза.
Лечение вертебробазилярной недостаточности
Заключение
Следует подчеркнуть, что своевременно начатое и систематически проводимое лечение может предотвратить прогрессирование сосудисто-мозговой недостаточности и значительно улучшить качество жизни пациентов. Особое значение приобретают адекватность и эффективность приема цитиколина (Нейпилепта). Адекватность терапии подразумевает курсовой прием препарата, а также сотрудничество пациента и лечащего врача при назначении и проведении лечения, целями которого являются сохранение трудоспособности и поддержание качества жизни пациента. Могут быть рекомендованы следующие направления оценки эффективности лечения вертебробазилярной недостаточности (уже через 6–12 мес. от начала лечения): уменьшение или исчезновение церебральных жалоб, улучшение когнитивных функций (в первую очередь памяти).