Что такое назофарингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зайцев В. М., ЛОРа со стажем в 22 года.
Определение болезни. Причины заболевания
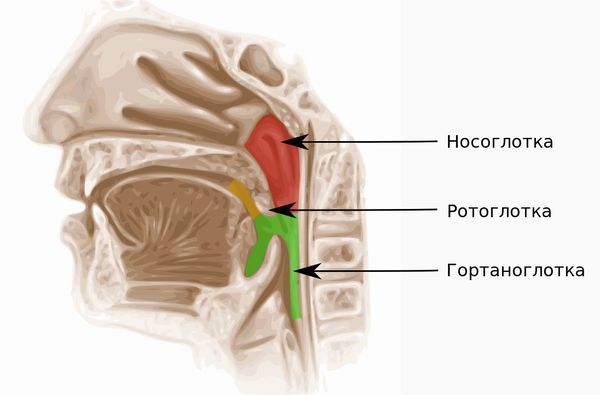
Назофарингит («nasus» — нос, «pharynx» — глотка) — это воспаление слизистой оболочки верхнего отдела глотки (носоглотки), которое сопровождается её отёком и покраснением. При назофарингите человеку трудно дышать носом из-за отёка слизистой и выделений, которые скапливаются в носу. Также его беспокоит дискомфорт и боль в горле.
Назофарингит — это полноценное самостоятельное заболевание, которое сочетает в себе признаки двух болезней: ринита (воспаления слизистой носа) и фарингита (воспаления слизистой глотки). Без лечения назофарингит может привести к риносинуситу с воспалением околоносовых пазух, хроническому фарингиту и гаймориту.
В медицинской литературе встречаются другие названия этого диагноза: «ринофарингит», «риноназофарингит», «эпифарингит», «риновирусная инфекция». В быту говорят «простуда» или «насморк». На самом деле простудой могут называть многие состояние, например вирус герпеса (простуда на губе) и острый ринит (когда течёт из носа).
Распространённость
Причины назофарингита
Предрасполагающие факторы:
Симптомы назофарингита
Болезнь начинается с зуда в носу, чихания, першения и саднения в горле. Затем из носа начинают течь жидкие прозрачные выделения. Через 2 – 3 дня они становятся густыми и приобретают зеленоватый или жёлтый оттенок.
Из-за отёчности слизистой носа появляется заложенность, становится труднее дышать носом. Больной перестаёт различать запахи (состояние аносмии). Кашель при назофарингите обычно сухой, поверхностный, без выделения мокроты. Часто наблюдается храп, особенно у маленьких детей с большими аденоидами.
Симптомы назофарингита сохраняются около недели, затем человек выздоравливает. В течение недели после выздоровления пациента может беспокоить остаточный кашель, так как в это время ещё остаётся сильная чувствительность гортаноглотки к различным раздражителям.
При неправильном лечении или его отсутствии болезнь из острого состояния переходит в подострое, а затем в хроническое. Хроническое воспаление протекает не так ярко, как острое: выделения из носа густые, боль в горле не так выражена, но дискомфорт и першение сохраняются. У больного часто болит голова, так как носовое дыхание нарушено и головной мозг не насыщается кислородом. Из-за проблем с дыханием нарушается сон. Температура тела при этом не повышается.
Патогенез назофарингита
Болезнетворные микроорганизмы попадают в организм воздушно-капельным путём. Если человек вдохнул инфекцию носом, то сначала воспаляется слизистая оболочка носа, затем процесс спускается в глотку. Если инфекция попадает через рот, то в первую очередь воспалятся горло, после этого воспаление поднимается наверх в носоглотку и нос.
Воспаление протекает в три фазы:
Фаза экссудации. Под воздействием цитокинов кровеносные сосуды расширяются и увеличивается проницаемость их стенок. Жидкая часть крови выходит через сосудистую стенку в очаг воспаления. За счёт этого лейкоциты быстрее добираются к месту воспаления. Пропитывание тканей лейкоцитами и воспалительным экссудатом приводит к тому, что слизистая оболочка носоглотки отекает и через сутки-трое после инфицирования появляются первые признаки назофарингита.
Фаза пролиферации. Это завершающий этап воспалительного процесса, при котором происходит восстановление повреждённой ткани.
Классификация и стадии развития назофарингита
В зависимости от возбудителя выделяют:
По длительности и характеру воспалительного процесса выделяют две формы назофарингита:
Хроническое воспаление в зависимости от характера развивающихся в слизистой оболочке изменений делится на три типа:
Стадии острого назофарингита:
Осложнения назофарингита
Сам по себе назофарингит не опасен. Осложнения развиваются нечасто. Но если игнорировать первые симптомы, лечить болезнь неправильно или вообще не лечить, воспаление может перейти на другие ткани и органы с присоединением бактериальной инфекции. В этом случае развиваются новые заболевания:
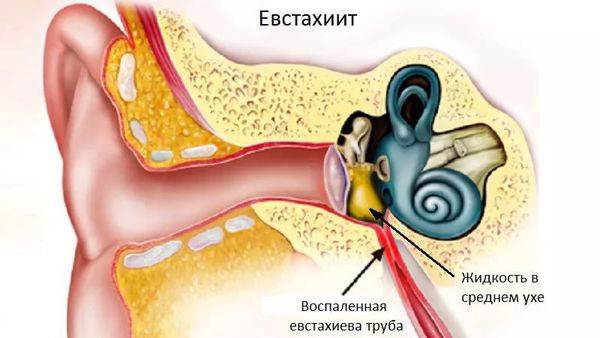
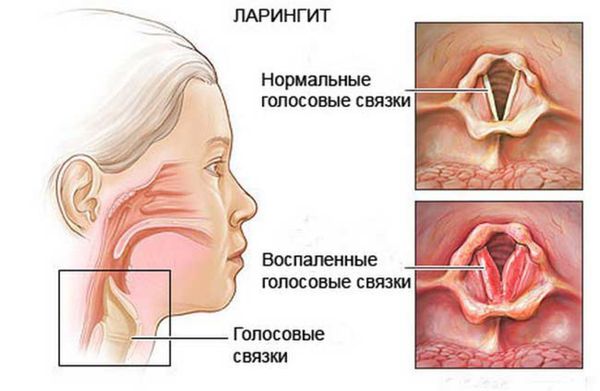
Чаще всего назофарингит осложняется синуситом, ларингитом и тубоотитом. Это связано с тем, что околоносовые пазухи, гортань и слуховые трубы расположены ближе всего к воспалённой носоглотке.
Диагностика назофарингита
Диагноз «назофарингит» ставит врач-оториноларинголог на основании сбора анамнеза, выяснения жалоб больного, физикального осмотра и результатов лабораторных исследований.
Сбор анамнеза и осмотр
Сначала ЛОР-врач выясняет жалобы больного, спрашивает, когда и при каких обстоятельствах появились первые симптомы, проводилось ли самостоятельно лечение, есть ли у больного аллергия.
Затем врач проводит осмотр ЛОР-органов:
Лабораторная диагностика
Инструментальная диагностика
Инструментальные исследования проводятся, если врач подозревает развитие осложнений. В этом случае могут потребоваться рентген или компьютерная томография (КТ) околоносовых пазух, рентген органов грудной клетки, отоскопия (осмотр полости уха) или эндоскопическое исследование носоглотки.
Дифференциальная диагностика
В некоторых случаях может потребоваться консультация врачей смежных специальностей: инфекциониста, педиатра или аллерголога. Если ЛОР-врач подозревает, что в организме пациента высокая концентрация инфекционного возбудителя, то к лечению подключается врач-инфекционист.
Помощь педиатра нужна в том случае, если у ребёнка на фоне назофарингита поднялась высокая температура, появился кашель, слабость, вялость или адинамия.
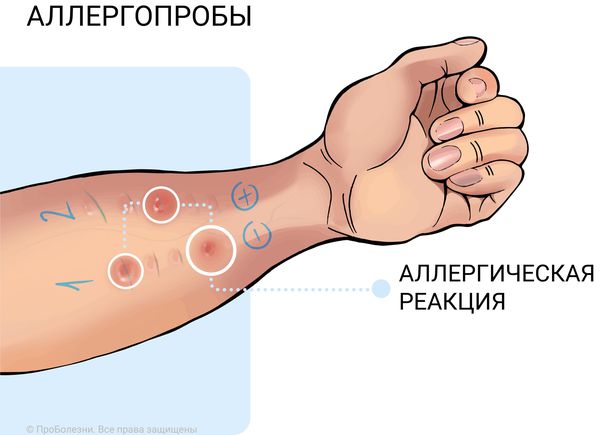
Консультация аллерголога нужна, если есть подозрение на аллергический ринит. На него могут указывать прозрачные выделения из носа и обильное слизетечение. Контролировать уровень аллергии и выполнять аллергопробы должен врач-аллерголог.
Лечение назофарингита
Назофарингит чаще всего развивается из-за вирусов, поэтому некоторые врачи назначают пациентам противовирусные препараты. Но их эффективность не доказана, т. е. они не влияют на скорость выздоровления. Причина скорее в самих вирусах: они быстро мутируют, поэтому находить эффективные противовирусные препараты достаточно сложно.
При лечении назофарингита показана симптоматическая терапия, которая включает:
Помимо медикаментозной терапии необходимо создать больному условия для выздоровления. Пациенту необходимо:
Что нельзя делать при назофарингите:
Прогноз. Профилактика
Если появились первые признаки простуды, лучше сразу обратиться к врачу. При своевременном обращении к доктору и выполнении всех его рекомендаций прогноз благоприятный: пациент выздоравливает в течение 1–2 недель, болезнь не переходит в хроническую форму и не развиваются осложнения.
Профилактика
Для профилактики назофарингита нужно соблюдать ряд простых рекомендаций:
Вакцинация от гриппа и других вирусов, а также от гемофильной палочки снижает риск развития назофарингита. После введения вакцины в организме появляются антитела. После введения вакцины в организме появляются антитела, которые уничтожают вирус и не дают болезни развиться.
Воспаление носоглотки
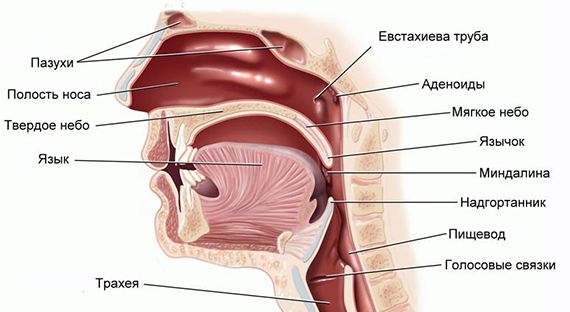
Полость, находящаяся в черепе человека и соединяющая ротовую и носовую полость, называется носоглоткой. Сверху она соединяется с клиновидной и затылочной костью, а ее задняя стенка граничит с первым и вторым шейным позвонками. Носоглотка обеспечивает проведение воздуха в нижние дыхательные пути. Она выполняет защитную функцию, первой противостоит атаке болезнетворных вирусов и бактерий.
Причины воспаления носоглотки
Генетическими маркерами усвояемости витамина Е является ApoA5. Белок «цинковых пальцев» регулирует транскрипцию генов, продукты которых регулируют уровень триглицеридов и SCARB1. Скавенджер-рецептор В1 участвует в метаболизме липидов и витамина Е.
Ринофарингит или нозофарингит — воспалительное заболевание, которое поражает слизистую оболочку глотки и носа.
Причинами воспаления могут быть:
В рядах ученых не наблюдается единой точки зрения по поводу того, можно ли забеременеть сразу после выкидыша или стоит подождать более длительный срок. Однако известно, что основная доля экспертов все же сходится во мнении, что до момента наступления новой беременности должно пройти не менее 3-6 месяцев со времени произошедшего выкидыша. Это оптимальное время для восстановления физических сил и психологического здоровья.
Мы подготовили для Вас список исследований, которые помогут разобраться с данной проблемой:
Признаки болезней носоглотки
Инфекции, аллергены и раздражающие агенты повреждают клетки мерцательного эпителия, вызывая воспаление слизистой, расширение сосудов, повышение их проницаемости и усиление выделения слизи. Вследствие стимуляции чувствительных нервных рецепторов ринофарингит сопровождается болезненностью задней стенки глотки.
При инфекционном воспалении носоглотки после инкубационного периода (1–3 дня) возникают такие симптомы, как сухость и жжение в носовых ходах, чихание, ухудшение дыхания через нос, першение в горле. За этим следуют обильные выделения из носа, усиление боли и першения. Больной страдает от озноба, потливости, слабости. На 4–6 день выделения из носа становятся густыми, уменьшаются в количестве. Нормализуется носовое дыхание, исчезают симптомы интоксикации.
Аллергические поражения носоглотки сопровождаются частыми приступами чихания, ринореей, кашлем с трудноотделяемой мокротой, затрудненным дыханием, чувством нехватки воздуха.
Хронический ринофарингит проявляет себя постоянным чувством заложенности носа, ощущением сухости в глотке, першением, покашливанием, частыми глотательными движениями, затруднениями при продолжительном разговоре.
Диагностика заболеваний носоглотки
Обследованием занимается врач-отоларинголог, выполняющий тщательный физикальный осмотр, риноскопию, фарингоскопию. Идентификацию возбудителя проводят путем лабораторного анализа отделяемого из носа и зева (бактериологический посев, ПЦР). Также может назначаться рентгенография околоносовых пазух и грудной клетки.
Принципы лечения воспалительных заболеваний носоглотки
Терапия ринофарингита включает в себя:
В медико-генетическом центре «Геномед» можно пройти исследование и узнать о наличии склонности к заболеваниям ЛОР-органов, в том числе носоглотки.
Воспаление в носоглотке – симптомы и лечение
Воспаление носоглотки является достаточно частым заболеванием органов дыхания. Наступает оно как последствие насморка. И в любом возрасте в любое время года человек может быть подвержен этому недугу. В целом, это инфекционная болезнь, ее возбудителем считается вирус, но в определенных случаях “виновниками” выступают и бактерии.
Особенности заражения и симптомы
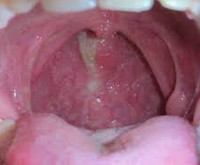
Глотка представляет собой трубку, длина которой составляет 15 см. Верхняя часть переходит в нос и рот, нижняя – в пищевод. В середине скрещивается пищеварительный и дыхательный тракт. Через евстахиеву трубу носоглотка связывается со средним ухом, благодаря чему в ушах нормализуется давление. На задней стенке носоглотки располагаются миндалины. В период воспаления, они увеличиваются и доставляют определенные неприятности. Все эти органы связаны между собой, поэтому поражение одного может означать скорое поражение другого.
В период воспалительного процесса организм включает защиту, но у нее своеобразные проявления, от которых мы пытаемся избавиться. Речь идет об отечности, ощущениях боли, плохом функционировании организма в целом. Данные признаки есть и во время воспалительного процесса носоглотке. Сразу инфицируется слизистая, расширяются сосуды, в пораженном месте возникает покраснение. Затем появляется отечность, становится больно, потому что ткани разбухают.
Бывают и вирусные воспалительные процессы, которые вызываются вирусами. В этих случаях, слизистая горла отекает и краснеет. Поднимается температура, горло болит, увеличиваются лимфоузлы.
А вот бактериальное воспаление является осложнением вирусного или возникает как новая инфекция. В подобных случаях наблюдается режущая боль, она отдает в уши. Появляется отечность слизистой, покраснение, возникновение белого налета. Чтобы диагностировать такое заболевание, берут из горла мазок.
Лечение заболеваний носоглотки
При лечении заболеваний носоглотки рекомендуют полоскание горла, обильное питье, необходимо увлажнять воздух в помещении. Не стоит курить, чтобы не раздражать горло. Для сбивания температуры рекомендуются противовоспалительные и жаропонижающие средства. Чтобы вылечить насморк, применяются капли, чтобы уменьшить отечность слизистой, а также освободить дыхание. Кроме того, помогает промывание носа с помощью морской воды. Кашель, если он сопутствующий, лечится препаратами, главная направленность которого – разжижение и отхаркивание мокроты. И только, если присутствует бактериальная инфекция, то в ход идут антибиотики. Обращаем внимание, что самолечение может быть опасным для здоровья. Правильную терапию может назначить только врач после осмотра.
Если у вас есть симптомы описанные в этой статье, обязательно запишитесь на прием в нашу клинику.
Не занимайтесь самолечением! Даже самая маленькая проблема при неправильном лечении может значительно осложнить вашу жизнь.
Обращаясь к нам, вы можете быть уверены что:
Синдром постназального затека ( Постназальный синдром )
Синдром постназального затека – это сочетание клинических симптомов, вызванных раздражением слизистых оболочек задней стенки глотки и гортани катаральными или гнойными выделениями из носовой полости или придаточных синусов. Проявления включают кашель, обостряющийся ночью и сразу после пробуждения, ощущение «комка», сухости и жжения в задней части носа, изменения голоса. Диагностика базируется на результатах визуального осмотра глотки и носовой полости, лабораторных исследований, рентгенографии или компьютерной томографии. Лечение заключается в ликвидации первичного очага воспаления медикаментозным или хирургическим способом.
МКБ-10
Общие сведения
Синдром постназального затека (СПЗ) – очень распространенное патологическое состояние. По мнению многих специалистов, он является одной из самых частых причин возникновения кашля. Заболевание встречается повсеместно вне зависимости от социально-экономических показателей и климатических характеристик региона проживания. Более чем в 35% случаев СПЗ обусловлен острыми и хроническими ринитами, еще в 20-25% – различными формами синуситов. Сопутствующие пороки развития полости носоглотки и носа присутствуют у 15-25% больных. Осложнения в виде воспалительных поражений гортани и трахеобронхиального дерева выявляются сравнительно часто – у 20% пациентов.
Причины
Данный синдром является результатом заболеваний ЛОР-органов, при которых нарушается работа региональных экзокринных желез, продуцирующих слизь. В нормальных условиях они обеспечивают увлажнение и очистку носовой полости, носоглотки, придаточных синусов от вдыхаемых веществ. Дисфункция этих желез и избыточный синтез слизи могут быть обусловлены следующими факторами:
Выделяют ряд факторов, не вызывающих СПЗ напрямую, но способствующих развитию уже имеющихся нарушений. В их список входят табакокурение, неблагоприятная экологическая обстановка, работа с летучими химикатами или в условиях повышенной сухости воздуха, гормональный дисбаланс различного происхождения, длительный или бесконтрольный прием некоторых системных фармакотерапевтических средств и сосудосуживающих носовых капель.
Патогенез
Заболевание развивается на фоне воспалительного поражения верхних дыхательных путей. В результате местного повышения проницаемости кровеносных сосудов и экссудации выделяются гнойные или слизистые патологические массы, усиливается работа слизистых желез. Накапливаясь, выделения стекают по задней стенке глотки в вестибулярный отдел гортани. В данной области происходит механическое раздражение нервных окончаний афферентной части дуги кашлевого рефлекса, что провоцирует кашель. В дневное время суток клиника менее выражена. Это обусловлено тем, что значительную часть выделений пациент проглатывает, из-за чего они не попадают на кашлевые зоны – слизистые оболочки надгортанника и голосовые складки. Ночью, когда тело пребывает в горизонтальном положении, слизь или гной свободно протекают к рефлексогенным участкам гортаноглотки, стимулируя кашель.
Симптомы постназального синдрома
В клинической картине преобладают неспецифические симптомы, характерные для острой респираторной вирусной инфекции. Зачастую ведущее место занимают проявления первичного заболевания – ринита, синусита и других. Это могут быть нарушения носового дыхания, чувство заложенности, сухости или жжения в носу, гнусавость, головная боль, общая слабость, недомогание, субфебрильная температура тела. На формирование СПЗ указывает дискомфорт и ощущение скопления слизи в задних отделах носоглотки, реже – боль в этой области. Пациенты описывают это состояние как «комок», который не исчезает при глотании и незначительно уменьшается при покашливании. Возникает сухой кашель, который наблюдается в первой половине дня, особенно – утром. В тяжелых случаях больные откашливают слизистые сгустки бледно-оранжевого или оранжево-желтого цвета, ночью испытывают сильные приступы кашля.
Осложнения
Осложнения синдрома постназального затека связаны с распространением воспалительного процесса в нижерасположенные отделы дыхательных путей. При отсутствии своевременного лечения основной патологии формируются рецидивирующие или хронические фарингиты и ларинготрахеиты. При длительном течении и синтезе большого количества патологических масс могут возникать затяжные, сложно поддающиеся лечению бронхиты и пневмонии. Реже выделения проникают в пищевод, становясь причиной эзофагитов.
Диагностика
Постановка диагноза постназального синдрома основывается на результатах объективного осмотра, анамнестических данных, жалоб пациента. Лабораторные и инструментальные методы носят вспомогательный характер, нацелены на выявление первопричины патологии, выбора наиболее целесообразной лечебной тактики. При опросе больного врач-отоларинголог акцентирует внимание на недавно перенесенных заболеваниях и имеющихся аномалиях развития верхних отделов дыхательной системы, усилении симптомов в определенное время суток. Дальнейшая диагностическая программа состоит из:
Лечение постназального синдрома
Терапевтическая тактика зависит от характера и этиологии заболевания. В большинстве случаев достаточно консервативной терапии. К оперативным вмешательствам прибегают только при невозможности ликвидировать очаг воспаления медикаментозными средствами. Перечень возможных лечебных мероприятий включает:
Прогноз и профилактика
Прогноз для здоровья в случае своевременного выявления и соответствующей коррекции основного этиологического фактора – благоприятный. Устранение патологического процесса в первичном очаге воспаления приводит к полному исчезновению симптомов заболевания. Специфических превентивных мероприятий в отношении данного синдрома не разработано. Неспецифическая профилактика основывается на раннем лечении бактериальных, вирусных и грибковых поражений ЛОР-органов, которые могут сопровождаться гиперсекрецией слизи или образованием гнойных масс. Важную роль играет коррекция врожденных и приобретенных аномалий носовой полости и глотки, купирование сезонных аллергических реакций.