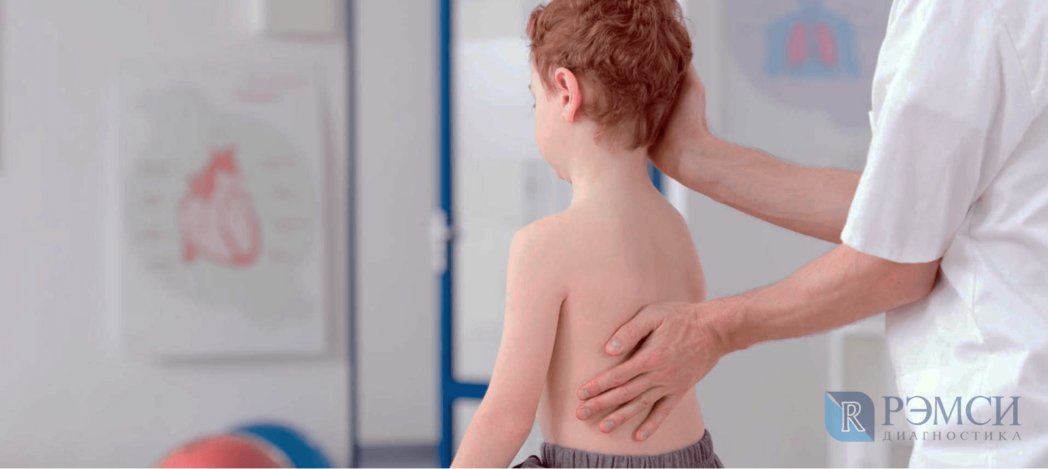
Искривление грудного отдела позвоночника: что делать?
Тяжести, неправильная осанка, травмы — всё это может спровоцировать развитие сколиоза. Рассказываем больше о причинах и симптомах этого заболевания, а также о способах его диагностики и лечения.
Прямохождение не только продолжило эволюцию человека, но и спровоцировало многочисленные патологии позвоночника. Тяжёлая нагрузка, неправильная осанка, травмы, инфекции — всё это приведёт к деформации костей спины, в том числе вызовет искривление грудного отдела позвоночника.
Причины деформации позвоночника
Сколиоз — специфическое заболевание, причина которого кроется в строении человеческого тела. Наши предки опирались на все конечности, отчего на нагрузка на позвоночник распределялась равномерно. Прямохождение сместило нагрузку, а физическая работа, травмы и слаборазвитые мышцы усугубили проблему. На искривление грудного отдела позвоночника может негативно повлиять много факторов:
К искривлению приведут хронические стрессы и постоянное нахождение в неудобной позе. Кроме того, некоторые люди к нему наследственно предрасположены.
Симптомы различных видов сколиоза грудного отдела
Искривление костей позвоночника имеет три классификации: по степени тяжести, типу искривления и по направлению изгиба.
По тяжести выделяют четыре степени:
По типу искривления выделяют три вида:
По стороне сколиоз грудного отдела делится на право- и левосторонний. Правосторонний обычно доставляет сильный дискомфорт, а левосторонний, наоборот, может долго протекать практически бессимптомно.
Общие симптомы всех степеней и типов сколиоза: боль в спине, асимметрия плеч и сутулость. Однако при развитии заболевания могут появиться такие признаки, как:
Как диагностируют искривление грудного отдела позвоночника?
Проблемами спины занимаются несколько врачей. Ортопед и хирург помогут вам при врождённых или приобретённых аномалиях строения позвоночника, а травматолог — при поражениях позвоночника после повреждений спины. Невролог сможет назначить лечение при поражении нервной ткани из-за патологий костей.
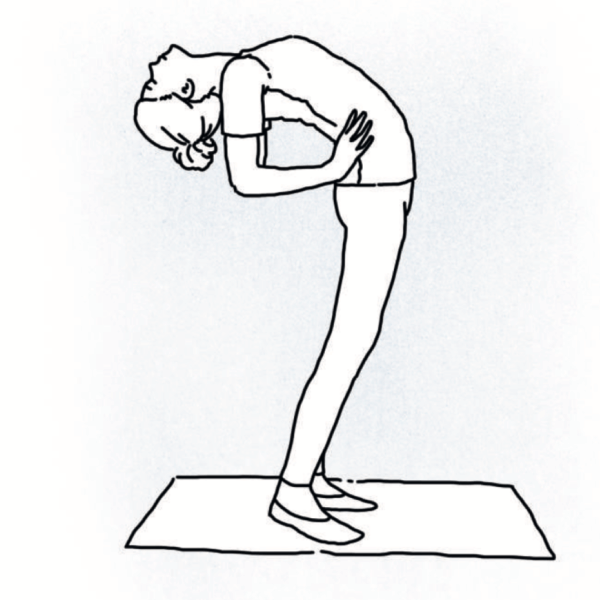
Сколиоз второй степени и выше хорошо заметен при первичном визуальном осмотре в нескольких положениях: стоя, лёжа и при наклоне вперёд.
Для определения степени и вычисления угла наклона вас могут отправить на рентген. Вероятно, посоветуют сделать МРТ грудного отдела позвоночника. Такой снимок не только покажет изменения в костях, но и позволит проверить степень деформированности внутренних органов при высокой степени сколиоза. Похожий результат даст компьютерная томография.
Как лечится сколиоз?
Низкие степени сколиоза исправляются лечебной физкультурой, массажем и плаванием. Часто назначают физиопроцедуры: электрофорез, грязелечение и магнитотерапию.
Тяжёлые формы искривления можно исправить только хирургическим вмешательством.
После проведённого лечения часто назначают применение фиксирующих корсетов. Они позволяют закрепить результат, но их нельзя носить слишком долго.
Как избежать искривления спины?
Как и в случае со многими другими болезнями, сколиоз грудного отдела проще предотвратить. Следить за этим должны в первую очередь родители:
Взрослым в профилактике сколиоза поможет здоровый образ жизни:
При первых изменениях в осанке или появлении болей в спине незамедлительно обращайтесь к врачу. Искривление первой степени легко вылечить или, по крайней мере, задержать.
Акции центров Бубновского
Чем отличается сколиоз от остеохондроза?
Проблемы с позвоночником можно назвать бичом современного общества. Всё чаще люди ведут неправильный образ жизни, заменяя активный отдых после сидячей работы провождением времени у телевизора или за компьютером, употребляя вредную пищу, вызывающую прибавление веса, не принимая достаточного количества витаминов и минеральных веществ. Всё это в прямом или косвенном виде воздействует на позвоночный столб, истончая его структуру и вызывая различного рода деформации. Самыми распространёнными заболеваниями позвоночника являются сколиоз и остеохондроз. Многие люди часто путают их, и это не удивительно. Кроме того, что оба недуга влияют на позвоночный столб, они ещё и имеют в некоторой степени похожие названия. В чём же заключаются отличия? Прежде, чем говорить о них, следует понять саму суть этих заболеваний.
Сущность сколиоза и остеохондроза
При постоянном сидячем образе жизни, сопровождаемом постоянными стрессами, и употреблении в пищу недостаточного количества питательных веществ, межпозвоночные диски могут терять запас минеральных солей и становиться жёсткими. В этом случае они начинают тереться друг об друга, что неизменно сопровождается пережатием нервных окончаний и сосудов. Это приводит к возникновению простреливающих болей в пояснице, ногах, области паха. Особенно опасно пережатие главной артерии, проходящей в головной мозг по шее. Это вызывает недостаток снабжения мозга кислородом и может приводить к сильным болям в височной области и дискомфорту в области шеи. В этом заключается суть остеохондроза.
Сколиоз представляет собой смещение позвонков. При этом можно выделить несколько разновидностей этого заболевания. В первом случае смещение позвоночного столба может происходить в стороны. Наиболее часто это вызвано ношением тяжёлых пакетов и сумок только в одной руке или занятием такими видами спорта как бадминтон, настольный теннис и др. В другом случае искривление происходит в верхней области спины, образуя подобие горба. Это связано, в первую очередь, с постоянным нахождением в неудобной позе, когда человек сильно сутулится. Последняя разновидность представляет собой выпячивание поясничного отдела вперёд.
Теперь стоит поговорить об отличиях остеохондроза и сколиоза друг от друга.
Основные различия сколиоза и остеохондроза
Выше кратко была изложена сущность обоих заболеваний. Как уже можно было догадаться, в ней и заключается основное отличие. Дело в том, что при остеохондрозе межпозвоночные диски не деформируются и не смещаются в стороны. Они просто отвердевают, теряя запас питательных веществ, и начинают пережимать сосуды и нервные окончания. Наибольший вред в этом случае идёт даже не от позвоночника, а от того, что нервные корешки пережимаются, нарушая при этом деятельность головного и спинного мозга. При сколиозе же происходит непосредственная деформация, что в запущенной стадии может привести даже к смещению положения внутренних органов и нарушений в их работе.
Различие сколиоза и остеохондроза наблюдается и в методах обнаружения заболевания. Как правило, сколиоз заметен невооружённым глазом даже дилетанту в области медицины, а уж опытному врачу и подавно. Поэтому в большинстве случаев нет необходимости применять специальные методы обследования. Остеохондроз же незаметен, а его симптоматика очень схожа с другими заболеваниями, поэтому без проведения исследований рентгеновским излучением не обойтись.
Таким образом, сколиоз и остеохондроз во многом схожи между собой, ведь оба эти заболевания поражают позвоночный столб человека. Тем не менее у них есть и множество отличий, которые нужно знать, чтобы не путать болезни между собой и применять грамотные методы при лечении остеохондроза и сколиоза.
Артроз височно-нижнечелюстного сустава (ВНЧС)
Артроз височно-нижнечелюстного сустава – коварное заболевание: человек длительное время не подозревает, что его сустав разрушается. Воспаления нет, боль – так это простуда, коренной зуб ноет, отит… А если и есть некая тревога, то, к сожалению, начинается безрезультативный поход по терапевтам, хирургам, невропатологам. Боль тем временем иррадирует в ухо, висок, затылок. Появляется головокружение и шум в ушах, однако поставить точный диагноз и начать лечение сложно: ранние органические изменения не проявляются как клинически, так и рентгенологически.
Поэтому, даже если сейчас ничего не болит, внимательно прочитайте статью. А если диагноз «Артроз ВНЧС» подтвержден – не паникуйте. Болезнь лечится, главное – делать все правильно.
Что такое артроз ВНЧС
Артроз ВНЧС – болезнь, разрушающая компоненты, образующие сустав (греч. arthron сустав, суффикс оз – разрушение). Сначала разрушается суставной хрящ, затем в суставных элементах возникает:
Затем сустав увеличивается, сдавливает нервные окончания, расположенные рядом. Боль отдает в ухо, затылок, зубы. При движении челюсти появляется специфическое щелканье (окклюзионно-артикуляционный синдром).
Коды МКБ М.19. 0 (1, 2, 8 – меняется последняя цифра)
Причины артроза височно-нижнечелюстного сустава
Этиологические факторы артроза (без чего болезнь не развивается):
Диагноз «артроз ВНЧС» ставят даже детям. У новорожденных болезнь развивается в результате родовой травмы. Дисфункция в суставе из-за различных нарушений прикуса отмечается у 40% детей от 4 до 14 лет, но только у 1% рентген выявляет клювовидный (миогенный) артроз.
В климактерический период вероятность развития артроза из-за эндокринных нарушений повышается. С возрастом возможно развитие старческого, т.е. инвалютивного артроза, когда хрящевая ткань не может восстановиться, усыхает и разрушается.
В зоне риска находятся люди, чья профессиональная деятельность связана с неадекватной нагрузкой на сустав (скрипачи), или страдающие спазмом жевательных мышц (бруксизм).
Симптомы артроза ВНЧС
Первые признаки
Человек может предположить, что у него артроз челюсти, когда после прогулки по врачам и выполнения их рекомендаций боль в затылке, ухе, при жевании, снижение слуха на одной стороне, щелчки и др. – не проходят.
Из-за особенностей строения сустава организм успевает включить компенсаторный механизм, поэтому длительной ноющей боли нет, за счет принимаемых лекарств она успешно исчезает на некоторое время.
Явные симптомы
Явных симптомов (но при этом на 100% также нельзя сказать, что это артроз) всего 2:
Нужно немедленно обратиться к врачу.
Чем опасно заболевание
Артроз ВНЧС – тихий и незаметный, люди живут с болезнью годами, даже не подозревая о проблеме. А зря.
Степени артроза ВНЧС
В РФ принята классификация артрозов по Косинской, в которой учитывается как симптоматика, так и данные на рентгенографии. Однако НВЧС – исключение из правил: сустав «висит», удерживаясь мышцами и связками, и не испытывает сравнимых с другими суставами весовых нагрузок.
Когда на 1 стадии по Косинской происходит суживание суставной щели, одновременно увеличивается давление на челюсти, что приводит к проблемам с зубами, однако сохраняет расстояние. Процесс это постепенный, поэтому на МРТ этот момент можно зафиксировать, но поскольку нет симптомов, свойственных заболеванию в начальной стадии, нельзя однозначно сказать, что это артроз 1 стадии. Только на 2 стадии, когда проявляются симптоматика (боль, асимметрия лица и др.), и больной, наконец, обращается к врачу, ставят диагноз.
3 стадия по Косинской: отсутствие суставной щели, склерозирование, некроз, невозможность открыть рот, жевать и говорить.
Возможные осложнения
Артроз – проблема не только сустава. Компенсаторно, стремясь сохранить жевательную функцию, организм перераспределяет нагрузку, что приводит к выпадению зубов, быстрому их истиранию.
Перенесенные заболевания отразятся синовитом ВНЧС, а дальше воспалительный процесс затронет ухо и нос (со снижением слуха, заложенностью носа с одной стороны), появится головная боль, которая может отдавать в шею, затылок и не прекращаться.
Лицо потеряет симметрию, станет пастозным (кожа на вид рыхлая, мелко-отечная, сероватого оттенка). Питание возможно только через трубочку, уже на второй стадии теряется возможность полностью открыть рот
Обострения
Артроз не артрит, у хронического заболевания нет периодов обострения. Но это не означает, что боль будет одинаково ноющей. Воспалительный процесс (простуда, инфекция, вирус) переходит на сустав с развитием синовита. Появляются отечность, боль, которая может проявиться в любой радиальной точке (от зубов до затылка). Очаг воспаления расширяется, под угрозой ротовая полость, уши, дыхание носом.
Нужно понимать, что рядом расположен мозг. И не стоит ждать, когда некрозированная ткань даст онкологию.
Виды артроза височно-нижнечелюстного сустава
Чтобы лечение принесло результат, важно понимать, что существует несколько видов артроза нижней челюсти.
Деформирующий артроз
Артроз ВНЧС обычно развивается после травмы. Клиническое течение зависит от характера роста и места разрастания остеофитов (в сторону мягких тканей или суставной впадины). Если костное разрастание направлено к мягким тканям, болезнь длительное время протекает бессимптомно. Если остеофит растет в полость суставной впадины, появляется локальная острая боль, возникающая при ограниченном движении челюстью. Щелканье, хруст глухие, иногда появляются хлопающие звуки.
Сустав деформируется с разрастанием мыщелка, возникают изменения в синовиальной оболочке и сопровождаются геморрагическим синовитом. Причина этого – раздражение ВНЧС, вызванное множественным наличием отмерших и отторгнутых хрящевых клеток (внутрисуставный детрит). Синовиальные ворсинки на внутренней оболочке сустава увеличиваются, в них откладывается жир. Изредка они перерождаются, образуя островки костной и хрящевой ткани (метаплазия), которые отделяются от суставной поверхности и образуют внутрисуставные свободные тела.
Вирусные и инфекционные заболевания в этот период воспаляют суставную оболочку, ускоряя разрушение хряща и кости.
Асимметрия лица проявляется не у всех больных с диагнозом деформирующий артроз. Это зависит от компенсаторных возможностей нейромышечного комплекса и от функционального пришлифовывания суставных поверхностей.
Склерозирующий артроз
Склерозированными могут быть не только сосуды. При артрозе склерозируются (костная ткань заменяется плотной соединительной) 2 верхних слоя кости. При этом происходит некоторое уплотнение головки с последующим расширением. Поскольку замена – процесс небыстрый, организм успевает компенсировать изменения. Поэтому болезнь на начальных стадиях проходит незаметно.
Неоартроз (постинфекционный артроз ВНЧС)
Болезнь – следствие острого воспалительного процесса в ВНЧС, при повторных ОРВИ и при присутствующем дисфункциональном синдроме челюсти (вывих, нейромускулярный, окклюзионно-артикуляционный). Протекает бессимптомно. При обострении хронического воспаления отмечают:
На рентгене видны узуры (исчезновение костно-хрящевой ткани), изъяны сочленяющихся поверхностей костей, иногда полное отсутствие мыщелков.
Миогенный артроз ВНЧС
В ортопедии выделяют отдельный вид деформирующего артроза ВНЧС, миогенный. Его отличие: клювовидное костное разрастание на передней поверхности мыщелка.
Миогенный артроз возникает по причине длительного спастического напряжения литеральной (боковой) крыловидной мышцы. Ее средние пучки прикреплены к передне-внутренней поверхности мыщелка и его отростка. Длительный мышечный спазм приводит к нарушению координации мышечных сокращений, костные балки меняют направление, вытягиваются, располагаясь по ходу тяги сухожилия. Если спастическое сокращение мышцы продолжится, кости, образующие сустав, начнут разрушаться.
Отличия от других форм:
Начальные стадии заболевания протекают бессимптомно. Остеофит растет на передней поверхности мыщелка постепенно, не трется о твердые ткани, в мягких образует ложе. В области сустава нарушается питание, на лице может быть небольшой отек, сосудистые сеточки – но очень часто это объясняют усталостью, перегрузками, не обращая внимания на ВНЧС. Болевые симптомы возникают в момент вывиха, подвывиха нижней челюсти. Поскольку движение челюстью в таких случаях атипично, остеофит травмирует мягкие ткани, раздражая нервные окончания – появляется сильная боль (больно жевать твердую пищу), выраженная отечность, щелканье, слабая припухлость и побледнение лоскута кожи (пастозность). В момент открывания рта челюсть начинает смещаться в сторону.
Обменный артроз
Это редкий вид заболевания, возникающий при нарушении солевого обмена в организме. Причина в игольчатых кристаллах мочевой кислоты, оседающих в ВНЧС. У больных сначала поражаются крупные суставы, они долгое время страдают от обменного полиартрита, визуальное проявление которого «подагрические шишки» на суставах.
На рентгенограммах при обменном артрозе мыщелок покрыт белесоватыми игольчатыми, не проницаемыми для рентгена завитками различной формы.
Акции центров Бубновского
Последствия и осложнения сколиоза
Деформацию позвоночника, при которой происходит нарушение осанки и наблюдаются определенные осложнения внутренних систем жизнедеятельности, называют сколиозом. На начальных стадиях данная патология может ухудшать только эстетический вид спины, но с увеличением угла искривления позвоночника появляются серьезные сопутствующие патологии, которые могут привести к потере дееспособности. Чтобы избежать негативных последствий этого заболевания, сколиоз важно лечить на ранних стадиях.
При боковых деформациях позвоночника происходит сдавливание нервных корешков и сосудов. Происходит это потому, что позвонки скручиваются, усиливая физиологические изгибы, вызывая тем самым определенные осложнения. Искривлению могут поддаваться шейный, грудной и поясничный отделы спины и любая из деформаций, если пренебрегать лечением позвоночника, может стать причиной дисфункции жизненно важных систем организма.
Всего различают 4 степени сколиоза:
Последствия сколиоза шейного и грудного отделов
Искривления этих участков позвоночника может привести к:
Таким образом, сколиоз 3-ей и 4-ой степи может вызвать дисфункцию:
Сердечные патологии развиваются постепенно, начинаясь с одышки во время занятий спортом или при подъеме по лестнице. Увеличение степени сколиоза грудного отдела может стать причиной повышения давления и частоты сокращений сердечной мышцы. Кардиограмма в этом случае может указывать на аритмию, патологии миокарда и др.
Сложностью лечения в данном случае выступает проблематичность подбора медикаментов при диагностировании заболевания. Если кардиолог или терапевт при обследовании не будет брать во внимание состояние позвоночника, то обычные препараты для лечения кардиологических патологий, которые фактически являются осложнениями сколиоза, будут бессильны.
Боковое искривление шеи чревато кровоизлияниями в мозг и, что логично, инсультом. Такие опасные последствия сколиоза вызваны компрессией (сдавливанием) позвоночной артерии, проходящей по отверстиям, которые расположены в поперечных отростках шейных позвонков. Таким образом, вызываются необратимые процессы, способные снизить интеллектуальные возможности и разрушить личность в целом.
Чем опасен сколиоз в поясничном отделе
Искривление этого участка позвоночника может вызвать нарушения функционирования таких систем, как:
Поясничный сколиоз может стать причиной более частого мочеиспускания, особенно ночного. Неприятными последствиями являются также снижение тонуса брюшных мышц, нарушение перистальтики кишечника, что приводит к запорам и накоплению газов. Более того, часто могут возникать застои в работе желудка, органов малого таза и почек, сопровождающиеся отеками конечностей.
Сдавленные в поясничном отделе нервные корешки могут вызывать головные и спинные боли. Также негативными последствиями сколиоза 3-ей и 4-ей степени могут быть:
Не следует пренебрегать и способностью сколиоза влиять на женскую репродуктивную функцию.
Наибольшую опасность представляет последняя 4-ая стадия сколиоза, так как у большинства больных наблюдается частичная или полная потеря дееспособности.
Чем еще опасен сколиоз
Кроме физиологических патологий он способен вызывать расстройства психики. Особенно мнительными и уязвимыми в эмоциональном плане являются молодые люди, у которых сильные искривления позвоночника и их неэстетические последствия вызывают серьезные комплексы и замкнутость. Неприятие своего тела, а со временем и ненависть к самому себе являются теми психическими состояниями человека, которые вызывает сколиоз. В последствии таких травм наблюдаются снижение адаптивных возможностей и замедление социального развития, особенно в детском возрасте. Часто вся ситуация усугубляется навязчивым страхом у детей хирургического вмешательства, поэтому родители должны позаботиться о том, чтобы их ребенок прошел необходимую консультацию детского психолога.
Итак, прежде чем решить запускать лечение сколиоза позвоночника и оставлять болезнь на самотек, следует учесть большую вероятность возникновения целого ряда серьезных заболеваний и последующих осложнений. Поэтому всегда лучше своевременно диагностировать и начать незамедлительную терапию сколиоза, чем пытаться избавиться от множества его негативных последствий.
Лечение сколиоза у взрослых
Болезнь, которая выражается в деформации позвоночника и требует самого серьезного врачебного внимания – сколиоз – еще недавно считался заболеванием детей и подростков. Но сегодня доказано – это не только проблема детей и их родителей. В последние десятилетия фиксируется серьезный рост заболевания, обнаруженного у взрослых. И хотя сколиоз продолжают классифицировать как болезнь роста и относить к детско-подростковым недугам, все больше взрослых страдает от стойкой позвоночной деформации, приобретая инвалидность и ухудшенное качество жизни.
Почему взрослые болеют сколиозом
Признаки заболевания наиболее привычны у детей. Стойко деформированный позвоночный столб, изогнутый дугой в одну сторону, наподобие русской с, либо в две стороны, как s английская.
Сколиоз отличается от других искривлений позвоночника тем, что при этой аномалии не выпирают мышцы живота, что встречается при лордозе, и не образуется горб, как у страдающих кифозом. Но отсутствие визуальных параллельных образований не означает отсутствие побочных эффектов от заболевания.
Кстати. Образующаяся дуга, не важно, односоставная или двусоставная, создает перекос всего туловища и тела. Нагружается сам позвоночник и внутренние органы. Возникает сколиотическая болезнь, при которой внутренние органы искажаются, смещаются, уменьшаются или увеличиваются в размерах. В результате нарушается функционирование всего организма.
Казалось бы, в качестве болезни роста, этот недуг может возникать и исчезать самостоятельно, после того, как пациент минует возраст, являющийся рискованным. Но далеко не все болезни роста проходят с преодолением определенного возрастного рубежа. Да легкая форма сколиоза, приобретенная десятилетним ребенком, может не повлечь за собой последствий и исчезнуть бесследно, даже без лечения, когда ребенок вырастет, и его костно-мышечная система окончит формирование. Но так случается при очень небольшом проценте случаев. А в основном требуется серьезное и длительное лечение, чтобы недуг не доставил проблем в будущем, во взрослом возрасте.
Важно! Если сколиоз, возникший у подростка, не вылечить полностью на ранней стадии, заболевание обязательно станет проблемой взрослого человека, которую будет непросто решить.
Существует множество причин того, что у взрослых диагностируют сколиотическую болезнь.
Казалось бы, где связь между другими заболеваниями и сколиозом. Она самая непосредственная и тесная. Например, осложнения хондрозов и порозов, выражающиеся в виде протрузий, возникающих в межпозвонковом пространстве, деформируют позвоночную дугу, усугубляя даже незначительные проявления сколиоза.
Что же делать, чтобы сколиотическая болезнь не стала причиной некачественной жизни и многочисленных сопутствующих недугов? Лечить. Причем, не только в детско-подростковом, но и во взрослом состоянии.
Важно! Существует множество эффективных методик, позволяющих избавить пациента в любом возрасте от заболевания, развившегося даже до второй и третьей степени. Все эти методики являют собой комплексы, которые складываются из различных терапевтических направлений. Поодиночке ни одна методика излечения сколиоза не сработает!
Например, многие центры восточной медицины рекламируют решение проблемы сколиоза с помощью мануальной терапии. Мол, поставить на место выгнутые/вогнутые позвонки, и сколиоз исчезнет. Выправлять/вправлять сколиоз очень опасно. Это заболевание, особенно у взрослых, всегда влечет мышечный спазм. Он-то и фиксирует позвоночный столб в деформированной позиции. Если сначала не убрать спазм мышц массажными техниками и физиопроцедурами, выправление наверняка приведет к серьезной травме.
Если вы хотите более подробно узнать, как лечить искривление позвоночника у взрослых, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Сколиотическая болезнь не происходит из ниоткуда сама по себе. Это врожденный либо приобретенный процесс, этиология которого в части приобретения не ясна медицине до сих пор. В разных случаях причины, вернее, предпосылки возникновения являются различными.
Но во всех ситуациях, прежде чем убирать искривление, необходимо постараться устранить его возможную причину. Если ребенок годами сидит на неудобном стуле или пользуется письменным столом не по росту, не имеет достаточной физической активности, носит на одно плечо тяжелую сумку, даже самое эффективное лечение не даст стопроцентный результат.
Важно! Не всегда сколиоз можно вылечить терапевтически. Даже иная третья степень, в случае активного прогрессирования болезни, может потребовать хирургического вмешательства. Четвертая степень почти всегда является серьезным поводом для неотложной операции.
Как выявить сколиоз у взрослых
Самый оптимальный вариант, если сколиоз распознан и обнаружен еще до того, когда деформация позвонков стала видимой. Возможно ли это? Да, если пациент прислушивается к своему организму и своевременно реагирует на его сигналы.
О том, что процесс развивается, могут сигнализировать следующие признаки:
Обследование на первом этапе
При обращении пациента с жалобами на боль в спине или с другими причинами из вышеприведенного списка врач приступает к первоначальному обследованию. Оно проводится визуально и методом пальпации, а также на аппаратах.
После завершения обследования назначается план лечения.
Если вы хотите более подробно узнать, как вылечить сколиоз в домашних условиях, а также рассмотреть комплекс эффективных упражнений, вы можете прочитать статью об этом на нашем портале.
Методы терапевтического лечения
При помощи комплексной терапии можно вылечить сколиоз первой и второй степени и значительно улучшить состояние больного при сколиозе третьей степени.
Таблица. Терапия сколиоза – методы и описание.
Терапия первой степени
Лучше всего поддается лечению у взрослых сколиоз первой степени. Основной целью терапии при ранневыявленном первостепенном сколиозе является воздействие извне, осуществляемое на мышечный каркас и полностью позвоночник.
Для этого используется лечебная физкультура, включающая упражнения на укрепление спинных мышц, всей мышечной системы.
Видео — Йога при сколиозе
Из приемов мануальной терапии используется акупунктура (иглотерапия).
Проводится массаж, показаны водные активные процедуры.
Если налицо нарушения режима питания, пациенту прописывается белковая диета, с дополнительным приемом витаминно-минерального комплекса.
Обычно ношение корсета не требуется, но если врач считает необходимым применение этого изделия, назначается универсальный мягкий поддерживающий корсет, который носится от получаса до нескольких часов в день.
Рекомендовано проследить за качеством сна и спальных принадлежностей, проконтролировать жесткость матраса, высоту подушки.
Также важно пользоваться мебелью, которая является эргономичной и соответствует физическим параметрам пациента.
Терапия второй степени
Несмотря на то, что вторая степень часто является осложненной, сколиоз в данной стадии у взрослого тоже можно вылечить полностью.
Пациенту рекомендуется обязательная смена рациона, если в его питании не хватает белков и витаминов с минералами.
Методы мануальной терапии используются, как и при первой степени, различные, в зависимости от того, что нужно сделать с мышцами – расслабить или тонизировать.
Гимнастика обязательна. Кроме лечебной физкультуры может потребоваться еще общеукрепляющая утренняя зарядка, которая включает такие упражнения, как приседания, «велосипед».
Массаж назначается непрерывным курсом, с частотой процедур, в зависимости от особенностей искривлений.
Обязательно плавание и упражнения в воде. При этом плавать придется определенным стилем, а гимнастику в воде выполнять строго в соответствии с инструкцией.
Из физиотерапии применяется чаще всего электрофорез. Также может использоваться другой вид электростимуляции или тепловая стимуляция.
Обязательным является и ношение корсета. В данном случае, скорее всего, корсет будет изготовлен индивидуально, иметь полужесткую или жесткую основу, и время его ношения может быть увеличено до четырех часов в сутки.
Кстати. Активно при первой и второй стадии применяют народные методы. Они выражаются в компрессах и принятии внутрь витаминных травяных отваров.
Терапия третьей степени
Не всегда третья степень сколиоза требует немедленной хирургии. Чаще всего так происходит при осложненной сколиотической болезни. Во всяком случае, прежде чем отправлять больного на операцию, врач испробует все консервативные методы.
Важно! Если сколиоз перешел в третью степень, избавиться от него совсем, скорее всего, не удастся. Задача врача и пациента в данном случае – остановить прогрессию и откорректировать процесс, уменьшив максимально угол искривления позвоночника и законсервировав результат.
Обязательно будет назначено ношение фиксирующего корсета, который изготовят по слепкам туловища пациента. Носить его может понадобиться практически постоянно, снимая лишь для лечебных или водных процедур.
Может быть использовано вытяжение, когда пациент укладывается на жесткий щит (или в так называемую «гипсовую кровать») и его позвоночник подвергается постепенному вытягиванию, с помощью специальных приспособлений. Эта процедура может продолжаться до четырех месяцев, но вытяжение – лучшая альтернатива операции, если врач примет решение о ее эффективности.
Терапия четвертой степени
Четвертая степень практически в девяноста процентах случаев предполагает хирургическое лечение. Иногда это может быть длительное вытяжение с последующим ношением жесткого цельного корсета на все туловище сроком около года.
Хирургическое вмешательство является крайней мерой, поскольку может повлечь возникновение осложнений. Любой промах хирурга может обернуться повреждением нервных окончаний, а это стопроцентная инвалидность, которую уже ничем не исправить. Поэтому важно сделать все возможное, чтобы вылечить сколиоз на максимально возможной ранней стадии и не доводить до операции.
Но если иного выхода нет, пациенту грозит инвалидизация, хирургия – единственный способ, способный помочь человеку восстановиться и вернуться к нормальной жизни. Только операция поможет:
Самым эффективным сегодня является метод хирургической установки позвоночных имплантов. С их помощью полностью устраняется сколиоз даже самой сложной степени у пациентов старше тридцатилетнего возраста.
Важно! После оперативного лечения позвоночник пациента выпрямляется, и это состояние является для него неестественным. Поэтому обязательно потребуется полный терапевтический курс, перестраивающий мышцы, снимающий напряжение и улучшающий кровоснабжение.
Сколиоз – это не визуальный анатомический дефект, а серьезное заболевание, которое необходимо лечить, а лучше – предотвратить своевременно принятыми профилактическими мерами.
Если недуг не является врожденным (что будет выявлено уже в первый — третий год жизни ребенка), родители должны позаботиться о том, чтобы подросток не приобрел его. Соблюдение режима питания, сна, физическая активность, отсутствие предпосылок для возникновения нарушений осанки в детстве лишат необходимости лечить сколиоз во взрослом возрасте.