Синусовая аритмия
Синусовая аритмия (СА)– колебание ритма сердечных сокращений, исходящих из синусового узла.
В сердце человека есть проводящая система. Она состоит из нервных волокон, работает по принципу электрической проводки, отвечает за то, чтобы электрические импульсы возникали в сердце, проводились во все его отделы. Эта система своего рода «батарейка», поскольку саморегулирующаяся и автономная. В этой саморегулирующейся системе есть колебания «тока». У человека, как у любого живого существа, возможны колебания частоты и ритма сокращений сердца.
Человеческое сердце-живое. Искусственно «задать» ему ритм навсегда невозможно, это не бытовая техника, не автомобиль.
Синусовая аритмия сердца может возникать у любого человека. При физических нагрузках, эмоциях, как положительных, так и отрицательных, во время сна. Но эти отклонения ритма сердечных сокращений так кратковременны, незначительны, что иногда улавливаются только при суточном мониторинге электрокардиограммы, лечения не требуют, поскольку проходят сами, без симптоматики.
Синусовая аритмия у ребенка и у взрослых
Но СА может возникать и при ряде патологий. Таких, как инфаркт миокарда, инсульт, пневмония, острое респираторное вирусное заболевание, панкреатит и т.д. В данном случае это нарушение ритма также вторично и проходит по мере излечения основной патологии. Иногда СА – проявление вегетативной «разбалансировки» организма, которая возникает при целом ряде ситуаций, либо является врожденной. Помните одно. В норме каждый из нас проходит через взросление, сталкивается с эмоциональными, физическими нагрузками, болезнями, но не всегда, не у всех это сопровождается развитием синусовой аритмии.
Синусовая аритмия у ребенка 7 лет что значит
«Только сердце больного человека бьется как часы» Джеймс Маккензи, 2010г.
«При помощи пульса можно узнать существование в организме болезни и предвидеть грядущие». Герофил Халкедонский, ок. 335 до н.э.
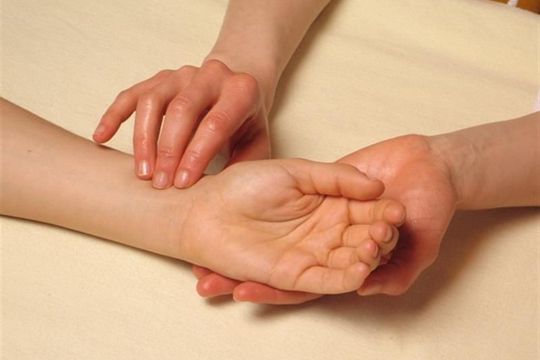
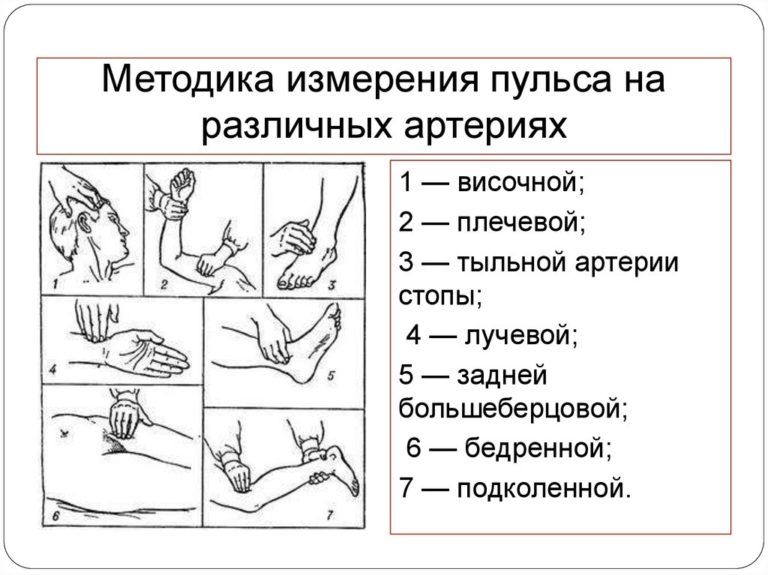
В экстренных ситуациях чаще используют исследование каротидного пульса: на сонной артерии, расположенной в области шеи, ниже подъязычной кости и кнаружи от щитовидного хряща (см.картинку).
При данном методе измерения следует мягко пальпировать артерию, при этом обследуемый должен сидеть или лежать. Чрезмерное сдавление сонных артерий может привести к обмороку или ишемии мозга. Нельзя пальпировать обе сонные артерии одновременно!
Можно научиться считать ЧСС и через фонендоскоп, но в этом случае Вам, скорее всего, понадобится консультация специалиста, так как выслушиваются два тона и надо различать, какой из них первый, по которому собственно ЧСС и считается. Подсчитывается количество колебаний сосудов за 15 секунд и умножается на 4 или за 10 секунд и умножается на 6.
Итак, будем исходить из того, что Вы уже умеете считать пульс у своего малыша.
Учащение ЧСС (тахикардия).
В связи с эластичностью грудной клетки, тонким подкожно-жировым слоем у ребенка, даже при небольшом учащении пульса, можно увидеть вибрацию передней грудной стенки, синхронную с сокращением сердца, что порой пугает родителей. Растущему организму необходим интенсивный обмен веществ, высокая потребность в кислороде. Поэтому, чем младше ребенок, тем ЧСС у него выше. Это знают все. Но где та граница, превышение которой уже нормой не является – это важный вопрос, вызывающий у многих родителей волнение.
Нормы ЧСС в покое и после нагрузки разные. Нагрузкой для грудного ребенка является кормление, плач, двигательная активность. Для более старших – ходьба, бег, сильные эмоции (как положительные, так и отрицательные).
Нормы ЧСС у детей в покое.
В таблице N1 представлено процентильное распределение ЧСС по возрастам – от 25‰ до 75‰ – это норма. От 75‰ до 98‰ – тахикардия, выше 98‰ – выраженная тахикардия, которая, как правило, всегда патологическая.
ЧСС после нагрузки определяется по формуле: (220-возраст) х 0,85.
Например, для 3-х летнего малыша это (220-3)х0,85 = 184 удара в минуту (для сравнения – в покое допускается до 137). Для самых дотошных родителей: если Вы посчитали и получили цифру, превышающую указанные нормы на 1-5 ударов, не стоит волноваться. Кроме того, Вы могли ошибиться, есть смысл измерить несколько раз. Все нормы – это усредненные величины и небольшое отклонение вполне допустимо. Кроме цифры, которую Вы получили при подсчете пульса, обязательно учитывается общее состояние ребенка: если он активный, веселый, с нормальным цветом кожных покровов, поводов для беспокойства, вероятнее всего, нет.
Кроме частоты пульса, многие родители обращают внимание на его ритмичность. Неритмичность пульса у ребенка, связанная с дыханием, является нормой. Если Вы можете попросить малыша задержать ненадолго дыхание, то пульс сразу становится ритмичнее.
NB! Если пульс значительно (на 10-20 и более ударов) превышает норму, если его неритмичность не связана с дыханием, ребенок бледный, вялый, носогубный треугольник серый, одышка – это повод обратиться к врачу.
Регистрация патологически учащенного пульса не обязательно связана с проблемами сердечно-сосудистой системы, но и патологией других внутренних органов, особенно ЖКТ и эндокринной системы. В рутинной практике, чаще всего, это дебют какого-то острого инфекционного заболевания, которое еще не проявило себя.
Урежение ЧСС (брадикардия). Как практикующий педиатр и кардиолог могу сказать, что на протяжении последних 10 лет число детей с пульсом реже средних показателей значительно увеличилось. Доказательной базы этого явления в доступной мне медицинской литературе нет, поэтому могу только предположить, что это может быть результатом повальной гиподинамии, увлечении гаджетами, о чем мы поговорим в отдельной беседе.
Если выявлен редкий пульс, это повод обратиться к детскому кардиологу. Но не удивляйтесь, если врач вместо ожидаемого Вами лечения посоветует больше двигаться, пребывать на открытом воздухе и контролировать данную ситуацию.? Иногда назначаются препараты, но их эффективность не доказана. Учитывая, что с возрастом пульс физиологически должен становиться реже, то у ребенка с брадикардией возможно его патологическое урежение, которое нельзя упустить.
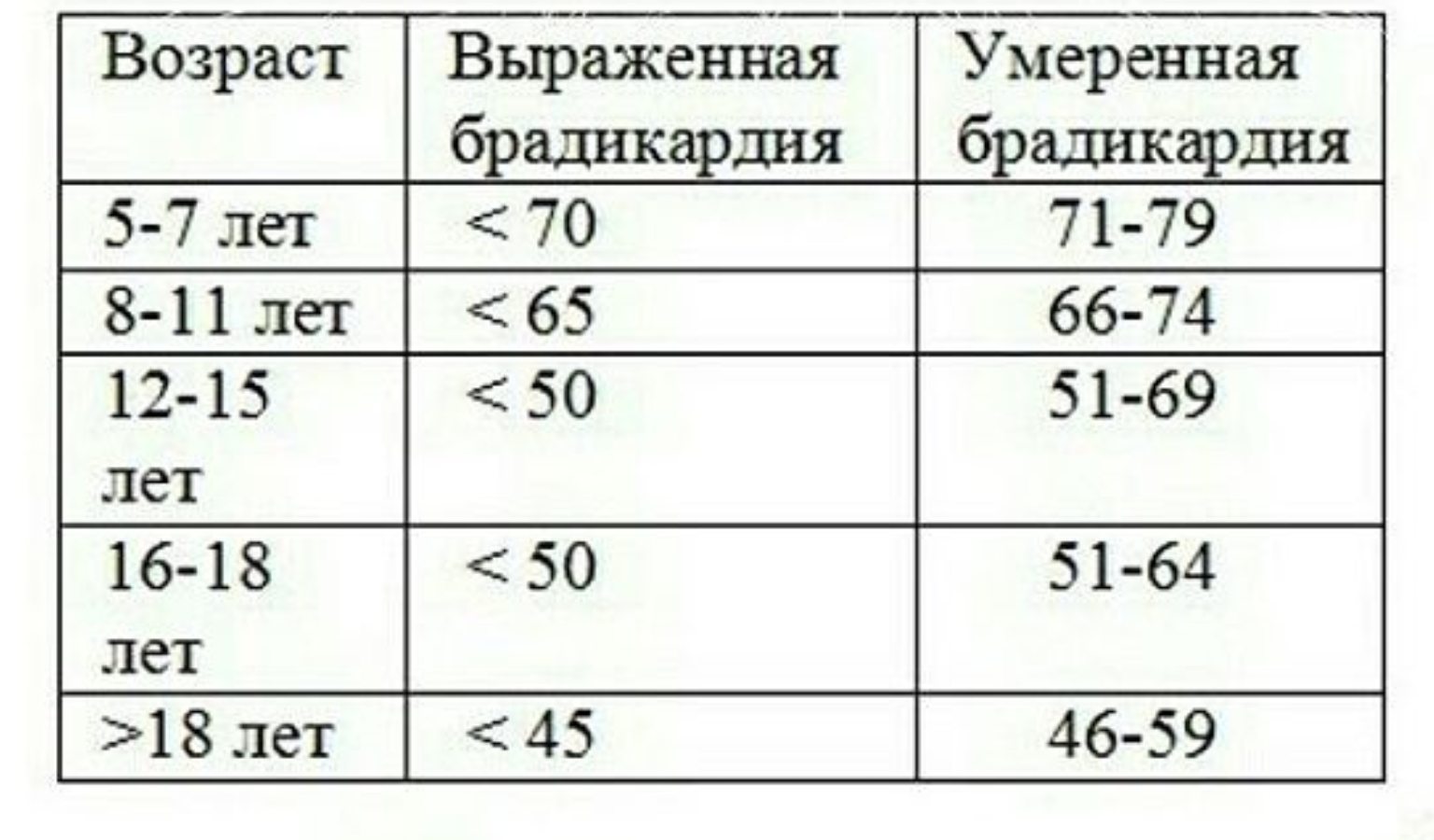
Детей с редким пульсом часто беспокоят головные боли, головокружение, повышенная утомляемость, плохая переносимость физической нагрузки. Границы умеренной и выраженной брадикардии представлены в таблице N2.
NB! : Обморок (синкопе) или предобморок (пресинкопе) – это повод к немедленному обращению за медицинской помощью. Большинство таких ситуаций, особенно в подростковом возрасте не опасны, но есть ряд патологических состояний, которые нуждаются в немедленном лечении.
Таблица N2. Интерпретация изменения ЧСС (уд/мин) у детей 5-18 лет (протокол ЦСССА ФМБА России)
Несколько слов о современных возможностях инструментальной регистрации пульса:
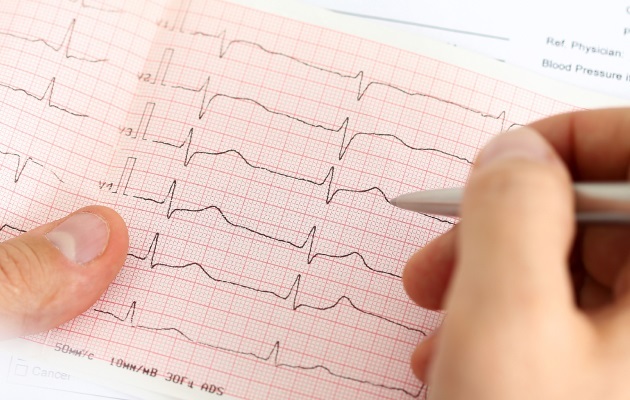
1. Стандартная ЭКГ, известная всем, ограничена 30-40 секундами регистрации, но в связи с простотой и доступностью незаменима в данном вопросе.
2. Суточное (Холтеровское) мониторирование (ХМ) ЭКГ дает информацию о каждом биении сердца в течение суток, его изменчивости в период сна и бодрствования, нагрузки и покоя. Одновременно ведется дневник наблюдения и, если он достаточно информативен, можно доказать или отвергнуть связь жалоб с изменениями на ЭКГ. Это «золотой стандарт» диагностики нарушений ритма сердца и проводимости в любом возрасте, начиная с рождения. Очень важно знать, что нормы, определяемые в покое, значительно отличаются от норм для суточного мониторирования, так как за сутки допускается больший диапазон изменений. Их приводить не буду, так как они – удел специалистов.
3. Наружные мониторы, так называемые Event recorder (регистраторы событий) – могут быть прикреплены к иповерхности тела от 7 до 28 дней, при этом для регистрации ЭКГ необходимо нажимать на кнопку, когда есть симптомы.
4. Ривил (Reveal) – имплантируемый под кожу прибор, напоминающий флешку – используются, если есть угрожающие симптомы, но на ХМ ЭКГ ничего не удается зарегистрировать. Такой прибор может находится под кожей до двух лет.
При регистрации редкого пульса на ЭКГ бывает полезным проведение пробы с физической нагрузкой, когда ЭКГ регистрируется в покое (лежа), после нагрузки 30 приседаний в течение 20 секунд) и через 3 минуты после нагрузки. Простая, но очень информативная проба: если пульс увеличивается адекватно нагрузке, своевременно восстанавливается и нет патологических изменений на ЭКГ, то поводов для беспокойства, как правило, нет. Тест с нагрузкой можно проводить и на специальных приборах – тредмил-тесте, велоэргометре и др..
Статью подготовил кардиолог медицинского центра «ТИГРЕНОК» Конопко Н.Н.
Синусовая аритмия
Специалисты ЦМРТ проводят высокоточную диагностику сердечно-сосудистых заболеваний. Прием ведет опытный и квалифицированный врач-кардиолог.
Под термином «синусовая аритмия» объединены нарушения частоты и ритма сердечных сокращений. Характеризуется нерегулярным сердцебиением — периоды брадикардии или замедления произвольно чередуются учащением сердечных ударов, тахикардией. Диагноз определяет кардиолог с учетом специфики нарушений. Отсутствие лечения чревато возникновением тяжелых нарушений работы сердца и других органов.
Рассказывает специалист ЦМРТ
Дата публикации: 02 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины возникновения
Иногда состояние синусовой дыхательной аритмии считают нормой — после занятий спортом, физической нагрузки, стресса или приема пищи.
Синусовая аритмия сердца — среди патологических причин выделено шесть основных групп.
Симптомы патологии
В большинстве клинических случаев приступы проходят бессимптомно. Выраженная синусовая аритмия сердца у взрослых дает следующие признаки:
Классификация синусовой аритмии
Патологию классифицируют на две группы:
Методы диагностики
Аппаратную диагностику проводят после сбора анамнеза, физикального обследования, пульсового мониторинга, лабораторных анализов. Предпочтительны следующие методы:
В сложных случаях или при необходимости хирургического вмешательства показано МРТ обследование.
К какому врачу обратиться
Диагностикой и лечением патологии занимается кардиолог или узкопрофильный специалист врач-аритмолог.
Как лечить синусовую аритмию
Лечение состоит из изменения образа жизни, приема лекарственных препаратов. В зависимости от патогенеза пациентам назначают:
Помимо этого проводят лечение сопутствующих заболеваний, влияющих на расстройство сердечного ритма. Пациентам показано соблюдение диеты, умеренная лечебная и дыхательная гимнастика.
В тяжелых случаях при неэффективности консервативного лечения рекомендовано хирургическое вмешательство — установка кардиостимулятора, радиочастотная абляция.
Последствия
При отсутствии или несвоевременно начатом лечении синусная аритмия вызывает осложнения, влекущие инвалидность и ухудшение качества жизни. Наиболее распространенные последствия:
При обнаружении скачков пульса и дискомфорта в области сердца рекомендуется обратиться к врачу.
Профилактика
Меры предупреждения аритмии состоят из следующих мероприятий:
Лечение синусовой аритмии в клиниках ЦМРТ
Лечение синусовой аритмии проводят в многопрофильных клиниках ЦМРТ. Обращение в наш центр гарантирует:
Записаться на прием и диагностику можно по телефону и через онлайн-форму на сайте.
Источники
Патофизиология нарушений ритма сердца. Учебно-методическое пособие. Авторы: А. Н. Глебов, Ф. И. Висмонт, 2014 г.
Дыхательная синусовая аритмия: почему сердцебиение синхронизируется с дыхательным ритмом. Авторы: Фумихико Ясума, Дзюн-Ичиро Хаяно, 2004 г.
Синусовая аритмия. Авторы Майкл П. Сус, Дэвид МакКомб, 2020 г.
Аритмия у детей
В Ильинской больнице работают опытные детские кардиологи. Мы сможем помочь вашему ребёнку при любом виде аритмии. Если аритмия безопасна, мы постараемся объяснить родителям все нюансы и снизить их беспокойство. А в сложных случаях мы обеспечим ребенку наилучшее лечение.
Аритмия – нарушение частоты и ритмичности сердечных сокращений. Аритмия может ощущаться, а может и не ощущаться человеком. Дети на аритмию жалуются редко. И чаще всего аритмия у детей обнаруживается случайно при плановой записи электрокардиограммы (ЭКГ). Аритмии, встречающиеся у детей, бывают опасные и безопасные. Несмотря на то, что в большинстве случаев аритмия безопасна, родители сильно беспокоятся.
К самой частой безопасной аритмии у детей относится дыхательная аритмия. Если глубоко вдохнуть и задержать дыхание, то частота сердечных сокращений рефлекторно увеличится, а при глубоком выдохе – наоборот, уменьшится. У детей этот механизм работает активней, и для них дыхательная аритмия – совершенно естественное явление. При неглубоком дыхании изменения частоты сердечных сокращений могут наблюдаться на электрокардиограмме. Это безопасное состояние, и оно не требует специализированной консультации. Но у некоторых родителей наличие надписи «дыхательная аритмия» на ЭКГ всё равно вызывает беспокойство.
При опасных аритмиях необходимо определить, является ли детская аритмия проявлением неполадки “электрической системы сердца”, либо проявлением заболевания сердечной мышцы и сердечных клапанов. В первом случае аритмия может быть самостоятельным заболеванием, а во втором случае – проявлением другой болезни сердца. Существует целый спектр врожденных нарушений процесса возникновения и передачи электрического импульса в сердце.
Первая группа болезней относится к синдрому слабости синусового узла. Наш “генерал”, главный водитель ритма, допускает в своей работе большие паузы или генерирует замедленный ритм.
Второй тип аритмии связан с наличием дополнительных, «не регламентированных» пучков проведения, которые могут пропускать электрический импульс не в том направлении, в котором «задумано». Это приводит к серьезной аритмии с высокой частотой сердечных сокращений и ухудшает состояние ребёнка. В первую очередь это синдром Вольфа-Паркинсона-Уайта (WPW). Его признаки можно обнаружить на ЭКГ покоя.
К третьему распространенному типу аритмии относятся опасные желудочковые экстрасистолы. Несмотря на то, что большинство экстрасистол неопасны, бывают и опасные, в определённый момент они могут привести к желудочковой тахикардии и внезапной сердечной смерти. Определить степень опасности экстрасистол может специалист, и задача перед ним стоит непростая. Скрупулезный анализ ЭКГ покоя ребёнка, даже такой, на которую не попали желудочковые экстрасистолы, может установить риск их появления. Мы смотрим на длину интервала QT. Если она превосходит определённые значения, это говорит о вероятном нарушении строения определённых типов ионных каналов, что повышает риск развития опасной желудочковой тахикардии. Также мы смотрим на ряд параметров для исключения Синдрома Бругада, так как желудочковая аритмия при нём может быть опасна.
К сожалению, не всегда, когда ребёнок жалуется на аритмию или падает в обморок, мы можем зарегистрировать аритмию на ЭКГ, даже проводя непрерывное мониторирование в течение трёх дней. И это очень ответственная задача, особенно когда на ЭКГ аритмия не попадает. Бывает, что дети не жалуются на аритмию, но она есть. Родители могут оценить состояние ребёнка и наличие аритмии, анализируя пульс, который при аритмии будет нерегулярным. Также у ребёнка появляется клиническая симптоматика: ребёнок может резко замедлить бег, присесть на корточки, упасть в обморок.
Если ребёнок не жалуется, нормально бегает, в обморок не падает, но при этом на ЭКГ написано слово “аритмия”, то паниковать не стоит. Нужно показать ЭКГ педиатру. Вполне возможно, там будет выявлена дыхательная аритмия, которая не будет требовать консультации кардиолога. Если это обычные редкие экстрасистолы, то помочь может и педиатр. Обращение к кардиологу или к аритмологу требуется в очень редких случаях. Главный повод для обращения к кардиологу – не сама аритмия, выявленная на ЭКГ, а появившаяся у ребенка клиническая симптоматика, обмороки, в первую очередь.
В ряде случаев детям можно провести очень подробное внутрисердечное электрофизиологическое исследование. Оно безопасно, но инвазивно. Мы взвешиваем риски внезапной смерти ребенка с рисками процедуры, и у некоторых детей эта процедура оправдана.
Взрослым пациентам с аритмией требуются более сложные тесты. Подробней об аритмии у взрослых читайте в статьях Мерцательная аритмия и Экстрасистолия.
Отдельная категория детей – дети, которые планируют заниматься профессиональным спортом. Их ЭКГ должна быть проанализирована особенно тщательно. Увеличение интервала QT может служить прямым отводом от занятий профессиональным спортом (из-за риска развития тяжелой аритмии и внезапной смерти. Нередко бывает, что на удлинение QT обращают внимание в 14-16 лет, когда пройден долгий путь подготовок и есть спортивные достижения. Дети плохо переносят запоздалые известия о том, что карьеру спортсмена придется заканчивать.
Если по данным электрофизиологического исследования мы находим опасную аритмию или подтверждаем степень её опасности, то излечить её можно с помощью метода радиочастотной абляции. Как известно, идеального препарата-антиаритмика не существует. Поэтому радиочастотная абляция является предпочтительным методом и выполняется один раз для лечения большинства опасных врожденных нарушений ритма у детей.
Как быть при синдроме слабости синусового узла, когда у ребёнка есть длительные паузы в работе сердца? Если ребёнок падает в обморок, то ему показано лечение в виде установки электрокардиостимулятора. Встречаются ситуации, когда у ребёнка редкий ритм, но он себя чувствует хорошо. Во многих случаях после глубокой оценки состояния и проведения холтеровского мониторирования можно обойтись без лечения. Но это решение должен принять аритмолог.
Если аритмия связана с болезнью сердечной мышцы или клапанов, то в первую очередь надо лечить эту болезнь, проводить хирургическую операцию. Как правило, после неё аритмия уходит сама, специальная коррекция требуется редко.
Нарушение ритма и проводимости (аритмии)
Аритмия у детей
– заболевание, которое характеризуется расстройствами сердечного ритма и фиксируется у детей и подростков всех возрастов, но в основном у детей старшего возраста.
Аритмия может проявляться нарушением кровообращения, но также протекать бессимптомно.
Даже у полностью здоровых детей, в процессе взросления, могут диагностировать различные виды аритмии.
Причины
Все причины, приводящие к возникновению аритмии у ребенка, можно разделить на кардиальные (сердечные), экстракардиальные (внесердечные) и смешанные.
К кардиальным причинам развития аритмии у детей, прежде всего, следует отнести врожденные пороки сердца, операции на сердце, приобретенные пороки сердца. Поражение проводящих путей сердца у детей может развиваться вследствие миокардитов, миокардиодистрофии, дилатационной и гипертрофичсеской кардиомиопатии, перенесенных васкулитов и ревматизма.
В ряде случаев причиной аритмии у детей выступают опухоли сердца, перикардиты, травмы сердца, сопровождающиеся кровоизлиянием в область проводящих путей, интоксикации.
Спровоцировать аритмию у детей могут тяжелые инфекции: ангина, дифтерия, пневмония, бронхит, кишечные инфекции, сепсис, сопровождающиеся потерей жидкости и приводящие к электролитным нарушениям.
Экстракардиальными факторами аритмии у детей могут выступать патологическое течение беременности и родов, недоношенность, внутриутробная гипотрофия плода. Среди внесердечных механизмов аритмии у детей большую роль играют функциональные расстройства нервной системы (эмоциональное перенапряжение, вегето-сосудистая дистония), эндокринные нарушения (гипотиреоз, тиреотоксикоз), заболевания крови (железодефицитная анемия) и др.
О смешанных аритмиях у детей говорят в том случае, если имеет место сочетание органических заболеваний сердца и нарушений нейрогуморальной регуляции его деятельности.
Синусовая аритмия у детей часто может носить функциональный характер, т. е. являться естественной реакцией организма на жаркую погоду, неадекватную физическую нагрузку, сильные эмоции и т. д.
Симптомы
Почти половина случаев детской аритмии протекает бессимптомно и выявляется, только во время диспансеризации.
В случае пароксизмальной тахикардии приступ начинается, как правило, внезапно. У ребенка возникают стеснение в груди, неприятные ощущения в области сердца, боли в подложечной области. Часто бывают также обмороки, головокружения, рвота. При осмотре врачи выявляют одышку, бледность, признаки нарушенного кровообращения, пульсацию яремных вен.
Чаще границы сердца в норме, отмечают чистоту тонов. На фоне выраженной тахикардии характерным можно считать маятникообразный ритм сердца — интервалы между тонами становятся одинаковыми. Пульс наполнен мало, артериальное давление у ребенка ниже нормы. Приступ может длиться 3-4 секунды минимум, несколько месяцев максимум.
Синдром Морганьи-Эдемса-Стокса проявляется тем, что больной сначала бледнеет, затем кожные покровы становятся цианотичными. Цианоз может сопровождаться судорогами, обмороком. Возможно непроизвольное мочеиспускание в процессе приступа.
Пульс слабый или не прощупывается. Длительность приступа от нескольких секунд до пары минут. Чем дольше длится приступ, тем хуже. Не исключен летальный исход.
Состояние ребенка, больного аритмией мерцательного типа, во время приступа ухудшается резко. Во время приступа больной испытывает сильный страх. Тоны сердца, выслушиваемые врачом во время приступа, характеризуются хаотичностью, тоны сердца могут звучать звучат раз от раза иначе, а паузы между ними сильно различаются по длительности.
Диагностика
Ведущим методом обследования при аритмии является ЭКГ. При подозрении серьезной патологии понадобятся дополнительные обследования, например, УЗИ сердца, суточный мониторинг ЭКГ (холтеровское исследование) и др. Помимо этих методов, всегда назначают лабораторные исследования: полный клинический и биохимический анализ крови, клинический анализ мочи.
Лечение
Лечение нарушений ритма, особенно угрожающих жизни, осуществляют строго индивидуально в зависимости от их происхождения, формы, продолжительности, влияния на самочувствие ребёнка и состояние его гемодинамики. Необходимо купировать аритмию и проводить поддерживающую терапию для предупреждения повторного возникновения. При всех видах аритмий одновременно следует провести лечение кардиальных и экстракардиальных их причин.
При необходимости решается вопрос об имплантации электрокардиостимулятора.
При лечении любого вида аритмии следует соблюдать некоторые правила: уменьшить все физические нагрузки, но не допускать ожирения, так как оно является одним из факторов риска. Обеспечить ребенку полноценное питание и отдых, провести коррекцию питания, ребенок должен получать дробными порциями нежирную пищу с повышенным содержанием калия и магнии.
Рекомендована растительно-молочная диета, в которую обязательно должны входить орехи, тыква, сухофрукты, кабачки и мед. Нужно исключить прием пищи перед сном, так как полный желудок может воздействовать на определенные рецепторы, тем самым способствуя нарушениям в работе синусового узла.
Также необходимо исключить из рациона продукты и напитки, содержащие кофеин. Нужно заниматься с ребенком длительными пешими прогулками, плаванием, утренней гимнастикой, не допуская переутомления и строго соблюдая режим дня. Постарайтесь исключить или уменьшить стрессовые ситуации в жизни ребенка.