Синусовая аритмия при беременности чем грозит
Часто ли встречаются аритмии у беременных? С чем они связаны?
Аритмии у беременных встречаются чаще, чем у небеременных. Это связано с тем, что при наступлении беременности в организме женщин в норме происходят гормональные изменения; изменяется состояние системы кровообращения и обмена веществ, состояние вегетативной нервной системы – повышается концентрация катехоламинов в крови и увеличивается чувствительность к ним.
Употребление большого количества чая, кофе, курение усиливают активацию симпатической нервной системы. Свой вклад вносит и психоэмоциональное напряжение. Беременность сама по себе является определенным стрессом; у совершенно здоровых женщин в 40-70% отмечаются различные нарушения психологического состояния. Все это способствует появлению аритмии или учащению нарушений ритма, которые имелись до беременности.
Предлагаем к просмотру лекцию нашего врача-кардиолога-аритмолога Цуриновой Елены Александровны:
Какие аритмии чаще бывают у беременных?
Чаще всего встречается экстрасистолия, предсердная и желудочковая. Это – внеочередные, преждевременные сокращения сердца. Они могут совершенно не ощущаться и выявляться только при осмотре или съемке ЭКГ. Но беременная может чувствовать экстрасистолию как замирание сердца или испытывать другие неприятные ощущения (см. статью об аритмиях сердца).
Значимость экстрасистолии, как и других нарушений ритма, для протекания беременности, здоровья матери и ребенка, для выбора способа родоразрешения зависит от того, имеется ли у женщины заболевание сердца, сердечно-сосудистой системы или других систем и органов.
Поэтому, все беременные с аритмиями подлежат тщательному обследованию у кардиолога.
Какие исследования необходимо выполнить при выявлении или подозрении на аритмию у беременных?
Помимо общеклинических исследований (клинический анализ крови, общий анализ мочи, флюорография) обязательно нужно снять ЭКГ, поставить суточный (или многосуточный) монитор ЭКГ (или ЭКГ и АД), выполнить ЭХО-кардиографию, сдать анализ крови на маркеры воспаления, анализ крови, позволяющий оценить функцию щитовидной железы. Как правило этого бывает достаточно для выяснения, имеется ли какое-нибудь заболевание. В ряде случае врач назначит дополнительные исследования и консультации специалистов, например ЛОР-врача, если имеется подозрение на инфекционный процесс, эндокринолога и т.д.
Насколько опасны нарушения ритма у беременных? Требуют ли они лечения? Опасно ли это для ребенка?
У большинства будущих мам не выявляется никаких заболеваний. В этом случае экстрасистолия как правило не опасна.
В подавляющем большинстве случаев наджелудочковая и желудочковая экстрасистолия не является противопоказанием к естественным родам и не требует медикаментозного лечения.
Вопрос о назначении специфической антиаритмической терапии решается только кардиологом по строгим показаниям с учетом всех данных о состоянии здоровья мамы и с учетом характеристик и количества аритмий по данным Холтеровского мониторирования. Абсолютно безопасных препаратов для плода нет. Но в случае необходимости опытный врач подберет наиболее безопасное лекарство в минимальной, но достаточной дозе.
Хирургические методы лечения, по-возможности, должны быть отложены до послеродового периода, хотя в идеале они должны предшествовать планируемой беременности, если у женщины аритмия имелась ранее. Беременность не является абсолютным противопоказанием к радиочастотной катетерной аблации (РЧА) (например, в случае частой, симптомной, устойчивой к медикаментозной терапии аритмии), однако, безусловно, данная процедура – это крайняя мера из-за риска облучения плода; она может проводиться не ранее ІІ триместра беременности.
Здоровый образ жизни, нормализация психологического состояния – залог успешного лечения.
Большое внимание следует уделить исключению вредных веществ и продуктов, здоровому образу жизни. Иногда этого бывает достаточно для полного устранения аритмии.
Коррекция психоэмоционального статуса позволяет устранить или в значительной степени уменьшить субъективные ощущения женщины, связанные с аритмиями, а в ряде случаев уменьшить и количество нарушений ритма, что позволяет не применять антиаритмические препараты во время беременности. Для выявления связи нарушений ритма с психологическими причинами проводятся психологическая диагностика и психологическое консультирование, ментальные стресс-тесты.
Если все же выявлено заболевание сердца или других органов
Если тот или иной вид аритмии связан с заболеванием сердца, сердечно-сосудистой системы других систем и органов, то в первую очередь проводится плановое лечение этого заболевания. Учитывается характер аритмии (ее вид и количество), влияние на общее состояние женщины и будущего ребенка. Будущая мама наблюдается кардиологом в течение всей беременности. Вопрос о назначении антиаритмических препаратов и способе родоразрешения решается по строгим показаниям в соответствии с имеющимися национальными и международными рекомендациями.
1. ESC 2015, Guidelines for the management of patients with ventricular arrhythmias and the prevention of Sudden Cardiac Death // Eur Heart J 2015; 27: 2099-2140.
2. Российское кардиологическое общество (РКО). Диагностика и лечение сердечно-сосудистых заболеваний при беременности. Российские рекомендации // Российский кардиологический журнал. 2013. 4(1). 31-37.
3. Абдуева Ф.М., Шмидт Е.Ю., Яблучанский Н.И. Желудочковая экстрасистолическая аритмия у беременных // Украинский кардиологический журнал. 2014. 1. 102-110.
4. Ребров Б.А., Реброва О.А. Нарушения ритма сердца при беременности [Электронный ресурс]. Новости медицины и фармации. 2011.
5. Shotan A., Ostreza E., Mehra A.et al. Incidence of arrhythmias in normal pregnancy and relation to palpitations, dizziness, and syncope / Am. J. Cardiol. 1997. 79(8): 1061-1064.
6. Абдрахманова А.И., Маянская С.Д., Сердюк И.Л. Аритмии у беременных. Практическая медицина. 2012. 9. 15-24.
7. С.В.Попов, Е.А.Цуринова, В.М.Тихоненко Применение многосуточного мониторирования электрокардиограммы в ведении беременной с желудочковыми аритмиями. // Вестник аритмологии 2015; № 81: 60-65.
8. Ласая Е.В. Невротические и соматоформные расстройства у беременных. Медицинские новости. Архив. 2003. 5
10. Коваленко Н.П. Перинатальная психология. Спб. 2000. 992.
11. Эйдемиллер Э.Г. Практикум по семейной психотерапии. СПб. 2010. 425.
12. Takemoto M., Yoshimura H., Ohba Y. et al. Radiofrequency catheter ablation of premature ventricular complexes from right ventricular outflow tract improves left ventricular dilation and clinical status in patients without structural heart disease. J. Am. Coll. Cardiol. 2005. 45 (8). 1259–1265.
13. Сорокина Т.Т. Роды и психика. (Практическое руководство). Минск: «Новое знание». 2003. 351.
Нарушения ритма сердца и проводимости у беременных. Клиническое наблюдение
М.М. МАНГУШЕВА, Т.В. РУДНЕВА, С.П. ЯКУПОВА, Н.Г.ШАМСУТДИНОВА, Л.С. ШАМЕЕВА
Казанский государственный медицинский университет
Республиканская клиническая больница МЗ РТ, Казань
Шамсутдинова Наиля Гумеровна —
кандидат медицинских наук, ассистент кафедры госпитальной терапии КГМУ
420049, г. Казань, ул. Бутлерова, д. 49, тел. 7 (904) 7638372, e-mail: nailya@e-diva.ru
Нарушения ритма при беременности представляют особую медицинскую проблему, поскольку могут вызвать нарушения жизнедеятельности плода. В статье описываются актуальные вопросы диагностики нарушения ритма сердца при беременности, возможности медикаментозной и немедикаментозной коррекции. Приведена демонстрация клинического наблюдения.
Ключевые слова: нарушения ритма сердца, беременность.
Republican Clinical Hospital of the Ministry of Health of the Republic of Tatarstan, Kazan
Disturbances of a heart rhythm and conductibility of pregnant. Clinical study
Rhythm disturbances during pregnancy are the special medical problem as they may cause fetus life activity disturbances. The article describes the current problems of heart rhythm disturbances of pregnant, possibilities of drug and non-drug correction. Is demonstrated a clinical study.
Key words: heart rhythm disturbances, pregnancy.
Нарушение ритма сердца (НРС) — это изменение основных электрофизиологических свойств сердца (автоматизма, возбудимости, проводимости), ведущее к нарушению координированного сокращения всего сердца или его отделов и проявляющееся изменением частоты, регулярности ритма и проведения возбуждения по проводящей системе сердца. Довольно часто (от 5,1% до 38,7%) у практически здоровых беременных могут возникать разнообразные нарушения ритма. Они представляют собой серьезную медицинскую проблему, что обусловлено рядом причин. Во-первых, сами аритмии способны создавать угрозу здоровью и жизни беременной женщины и плода. Во-вторых, частота аритмий во время беременности увеличивается, что обусловлено значительными физиологическими изменениями в организме матери. Беременность самостоятельно может выступать в качестве проаритмогенного фактора [1].
Механизмы развития нарушений ритма у беременных связаны с функциональными, гормональными и гемодинамическими изменениями, которые происходят во время беременности. У беременных в несколько раз повышается уровень эстрогена и хорионического гонадотропина. Кроме того, высокое содержание катехоламинов в плазме крови и рост чувствительности адренорецепторов приводит к чрезмерной активации симпатической нервной системы. Все эти изменения у беременных создают благоприятные условия для развития аритмий.
Диагностика нарушений ритма сердца и динамическое наблюдение при беременности существенно не отличаются от таковых у небеременных. Беременные с жалобами на сердцебиение, «перебои» в работе сердца, а также здоровые беременные с бессимптомными аритмиями, обнаруженными на электрокардиограмме, должны проходить тщательное обследование, включающее холтеровский суточный мониторинг ЭКГ и при необходимости электрофизиологическое исследование (чреспищеводное с целью диагностики, уточнения механизма тахикардии, возможно и оказания купирующей терапии).
Холтеровский мониторинг желательно проводить в динамике (на 28-30-й неделе, перед родами и через 2 месяца после родов). При выявлении нарушений ритма у здоровых беременных требуется более детальное обследование для исключения, прежде всего, органической патологии сердца. Нарушения ритма сердца чаще всего сопутствуют порокам сердца, кроме того патологии бронхолегочной системы, дисфункции щитовидной железы, электролитным нарушениям и другим патологическим состояниям.
Безусловно, имеет значение анализ течения предшествующих беременностей. Для диагностики нарушений ритма сердца, а также причин, их вызывающих, в первую половину беременности пациентки должны направляться на обследование в кардиологическое отделение терапевтического стационара, а во вторую половину беременности — в отделение патологии беременных родильных домов. Беременные с имеющимися в анамнезе аритмиями, а также пациентки, у которых нарушения ритма выявлялись в предыдущие беременности, должны находиться под диспансерным наблюдением у терапевтов женских консультаций.
НРС обнаруживаются почти у 20% беременных, причем наиболее часто, по данным различных авторов, выявляются наджелудочковые экстрасистолии (НЖЭС) (в 28—67% случаев) и желудочковые экстрасистолии (ЖЭС) (в 16—59% случаев). НРС клинически протекают чаще бессимптомно и определяются только при плановой регистрации ЭКГ или холтер-мониторинге ЭКГ [2]. В подавляющем большинстве случаев экстрасистолическое нарушение ритма сердца не является противопоказанием к естественным родам и не требует медикаментозного лечения.
Назначение антиаритмических препаратов, в первую очередь кардиоселективных β-блокаторов, показано при плохой субъективной переносимости экстрасистолии и у беременных с экстрасистолией высоких градаций, прогностически неблагоприятных.
Реципрокная суправентрикулярная тахикардия — наиболее частый вид тахикардий, встречающийся у женщин детородного возраста. Данный вид нарушений ритма сердца часто встречается у молодых женщин, носит циклический характер и часто связан с предменструальными изменениями в организме. У данных женщин СВТ, вероятно, обусловлена имеющимся периодом низкого содержания эстрогенов в крови.
Относительно заболеваемости СВТ во время беременности данные противоречивы. По данным литературы, риск первичного возникновения СВТ во время беременности возрастает на 34%, а риск развития рецидивов СВТ — на 29%. С другой стороны, у женщин с дополнительными путями проведения эпизоды тахикардии встречаются значительно чаще, по сравнению с АВ-реципрокной тахикардией [3].
Тактика ведения беременных пациенток с пароксизмом АВ-тахикардии такая же, как и у небеременных пациенток. Первоначально должны быть использованы вагусные пробы. При успешном купировании пароксизма с помощью вагусных проб никакой дополнительной антиаримической терапии не требуется. В том случае, если тахикардия продолжается, по рекомендациям Американской ассоциации кардиологов, методом выбора является внутривенное введение АТФ. Ретроспективный анализ показал безопасность и эффективность данного препарата во втором и третьем триместре беременности. Эффективность и безопасность АТФ в первом триместре не изучена.
С целью своевременного выявления брадикардии рекомендуется кардиомониторинг плода. Нецелесообразно введение АТФ беременным с синдромом WPW (возможно развитие фибрилляции предсердий с высокой частотой желудочковых возбуждений). В случае неэффективности АТФ может быть использовано внутривенное введение пропранолола и метопролола. Назначения верапамила следует избегать из-за длительного гипотензивного эффекта.
В том случае, если пароксизм не удается купировать медикаментозно, или у пациентки наблюдается гемодинамическая нестабильность, методом выбора является синхронизирующая электроимпульсная терапия. Для купирования антидромной WPW-тахикардии (с широкими QRS-комплексами) предпочтительнее использовать антиаритмические препараты, способные ухудшать проведение через дополнительные проводящие пути (пропафенон, новокаинамид).
Для лечения эпизодов СВТ во время беременности показано проведение радиочастотной абляции. Радиочастотная абляция также является методом выбора у пациенток с СВТ, устойчивых к медикаментозной терапии. Операцию рекомендуется проводить во втором триместре беременности.
Фибрилляция и трепетание предсердий редко наблюдаются во время беременности при отсутствии органического поражения сердца или каких-либо эндокринных нарушений. Если у женщины развивается фибрилляция или трепетание предсердий во время беременности и у нее не было данных эпизодов в анамнезе, следует исключить у нее возможный врожденный порок сердца, ревматическую болезнь сердца или гипертиреоз.
В настоящее время растет число беременных с врожденными пороками сердца. Следует обратить внимание, что у женщин с врожденными пороками сердца в несколько раз чаще возникают эпизоды ФП. В большинстве случаев пароксизмов ФП в анамнезе у женщин имелись оперативные вмешательства с вовлечением предсердий.
Фибрилляция предсердий часто встречается у пациенток с дефектом межпредсердной перегородки и рубцовыми изменениями предсердий вследствие хирургических вмешательств. Управление эпизодом ФП должно быть направлено на урежение ЧСС β-блокаторами или дигоксином. Во многих случаях восстановление синусового ритма происходит спонтанно. Если спонтанное восстановление ритма не произошло быстро, электрическая кардиоверсия должна быть проведена в течение 48 часов. По истечении данного срока следует решить вопрос о назначении антикоагулянтной терапии.
ЭИТ также показана пациенткам с нестабильной гемодинамикой. Мониторинг плода следует проводить во время и непосредственно после ЭИТ. Антиаритмическая терапия препаратами IА- (дизопирамид), IС- (пропафенон), III- (соталол) классов показана пациенткам с рецидивирующей фибрилляцией и трепетанием предсердий для профилактики рецидивов ФП, а также пациенткам с гемодинамическими нарушениями.
Кроме того, пациенткам с хронической формой ФП с целью профилактики кардиоэмболических осложнений должна назначаться антикоагулянтная терапия. Однако доказан тератогенный эффект варфарина в течение первого триместра беременности. В отличие от варфарина, гепарин не проникает через плаценту и является препаратом выбора у таких пациенток.
При трепетании предсердий медикаментозная терапия менее эффективна, а для восстановления синусового ритма чаще требуется проведение чреспищеводной электрокардиостимуляции (ЧПКЭС) или ЭИТ. При тяжелых, рефрактерных к медикаментозному лечению пароксизмах ФП и ТП возможно применение РЧА, которая наиболее эффективна при типичном трепетании предсердий.
Желудочковая тахикардия (ЖТ) редко встречается при беременности. Наиболее часто — это впервые возникшие пароксизмы.
ЖТ из выносящего тракта правого желудочка встречается у пациентов без структурных поражений сердца и носит доброкачественный характер. Большинство эпизодов тахикардии возникают на фоне воздействия стрессовых факторов и хорошо отвечают на терапию β-блокаторами. Возникновение эпизодов ЖТ или групповых желудочковых экстрасистол не зависит от сроков беременности. Чаще желудочковая тахикардия носит мономорфный характер, и 73% случаев исходят из выносящего тракта.
Число пароксизмов желудочковой тахикардии значительно снижается в послеродовом периоде у большинства женщин. Предполагают, что гемодинамические и нейрогормональные изменения во время беременности играют большую роль в возникновении ЖТ.
Более серьезный прогноз у пациенток, у которых желудочковая тахикардия возникает на фоне органического поражения сердца, синдрома удлиненного QT-интервала, синдрома Бругада.
Купирование гемодинамически нестабильной ЖТ должно включать весь комплекс мероприятий по проведению электрической кардиоверсии. У пациенток с эпизодами ЖТ, не сопровождающейся гемодинамической нестабильностью, можно использовать лидокаин, новокаинамид.
Препаратами выбора для катехоламин чувствительных тахикардий являются β-блокаторы. У пациенток с синдромом удлиненного QT имеется высокий риск возникновения жизнеугрожающего нарушения ритма сердца — пируэт-тахикардии. Как и оговаривалось ранее, таким пациенткам показано назначение β-блокаторов в течение беременности и в послеродовом периоде. В некоторых случаях, особенно в целях профилактики внезапной сердечной смерти, может потребоваться установка кардиовертера-дефибриллятора (ИКВД). ИКВД может быть осуществлена как до беременности, так и на любом сроке беременности с использованием средств максимальной защиты плода [1].
Авторы наблюдали суправентрикулярную тахикардию у беременной женщины на сроке 30 недель.
Пациентка М., 27 лет, доставлена 30.12.11 г. по линии санавиации в кардиологическое отделение РКБ на сроке беременности 30 недель с жалобами на ощущение учащенного сердцебиения. Данная беременность вторая. Первая беременность и роды протекали без осложнений. Ранее на учете у кардиолога не состояла. По данным предыдущих ЭКГ у пациентки наблюдалась синусовая аритмия, нерезко выраженная тахикардия.
Чувство выраженного сердцебиения появилось за два дня до поступления. На приеме в женской консультации зафиксирована наджелудочковая тахикардия. Инъекцией АТФ ритм не восстановлен. Пациентка госпитализирована в кардиологическое отделение БСМП г. Наб Челнов. Проводилась консервативная терапия: верапамил 80 мг 3 раза в день, поляризующая смесь. На фоне проводимой терапии ритм не восстановлен, в связи с чем пациентка переведена в РКБ.
При поступлении у пациентки на ЭКГ наблюдалась суправентрикулярная тахикардия с частотой сердечных сокращений 180 уд. в мин. Гемодинамика была стабильная. После осмотра и обследования выставлен диагноз: «Нарушение ритма сердца: Пароксизмальная форма левопредсердной тахикардии с ортоградной блокадой с коэффициентом проведения 1:1, 3:1». По данным Эхо-КС органической патологии сердца не выявлено.
30.12.11, в связи с неэффективностью медикаментозной терапии, проведена операция радиочастотной абляции. После проведенного оперативного лечения восстановился синусовый ритм.
3.01.12 у пациентки произошел рецидив тахикардии, частота сердечных сокращений в пределах 120—140—180 уд в мин. Далее пациентка находилась под наблюдением в кардиологическом отделении, регулярно осматривалась акушерами-гинекологами. Приступы тахикардии с частотой 180 в минуту сопровождались одышкой, купировались инфузиями калиево-магниевой смеси.
На сроке беременности 37—38 недель пациентка переведена в отделение патологии беременных для родоразрешения путем операции кесарево сечения. На вторые сутки после родоразрешения синусовый ритм восстановился, рецидива пароксизмов тахикардии не наблюдалось.
Нарушения проводимости (замедление или полное прекращение проведения возбуждения из синусового узла по проводящей системе сердца) при беременности обычно не представляют опасности. Даже при полной атриовентрикулярной блокаде, особенно если она обусловлена врожденным или приобретенным в детстве пороком сердца, беременность и роды могут протекать нормально. Противопоказанием к беременности следует считать полную атриовентрикулярную блокаду с частотой сокращений желудочков менее 40 в минуту, а также наличие синдрома Морганьи-Адамса-Стокса.
Особую проблему представляет решение вопроса о возможности беременности и родов у женщин с имплантированным искусственным водителем ритма (ИВР). ИВР с постоянной частотой стимуляции не позволяет сердцу гибко реагировать на меняющиеся во время беременности гемодинамические условия, что в некоторых условиях усложняет положение. Имплантация ИВР с регулируемой частотой стимуляции позволяет сохранить беременность при условии частого контроля за работой ИВР.
1. Оганов Р. Г., Мамедов М. Н Национальные клинические рекомендации по кардиологии. — М., 2009. — 392 с.
2. Аксельрод А. С., Чомахидзе П. Ш., Сыркин А. Л. Холтеровское мониторирование ЭКГ. Возможности, трудности, ошибки / под ред. А. Л. Сыркина. — М.: ООО «Медицинское информационное агентство», 2007. — 192 с.
3. Tak T., Berkseth L., Malzer R. A case of supraventricular tachycardia associated with Wolff-Parkinson-White syndrome and pregnancy. — Wisconsin Medical Journal. — 2012. — V. 111 (5). — P. 228—232.
Синусовая аритмия при беременности
Синусовая аритмия сердца
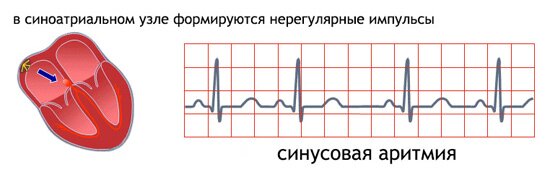
Сердце, как известно, сокращается в определенной последовательности, ритмично. Сердечный ритм связан непосредственно с дыханием человека, его состоянием и средой. Так, например, при увеличивающихся физических нагрузках наблюдается более интенсивное сокращение. Однако порой сбои ритма являются не естественной реакцией на изменения среды, а носят патологический характер. Итак, синусовая аритмия это изменение сердечного ритма в сторону его увеличения или уменьшения.
Само название заболевания говорит о том, что «неполадки» происходят в синусовом узле, где наблюдается нарушение образования электрического импульса. Как правило, подобная картина становится следствием сердечно-сосудистых заболеваний. Чаще всего недуг проявляется в двух формах:
Отдельно необходимо выделить дыхательную аритмию.
Причины синусовой аритмии
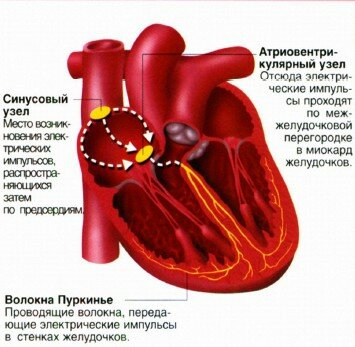
Кроме того, причины синусовой аритмии могут скрыться в невыносимом спортивном графике (слишком строгий режим, нагрузки, превышающие физические возможности, неправильное питание и отсутствие длительного отдыха), стрессе. Вызвать заболевание способные некоторые лекарства, алкоголь, разного рода энергостимуляторы.
Симптомы синусовой аритмии
Самыми ощутимыми признаками заболевания считаются головокружение, тошнота, слабость, обмороки. Эти симптомы синусовой аритмии связаны с большими временными промежутками между сердечными сокращениями или свидетельствуют о появлении блокады импульсов на выходе из предсердия.
Диагностика симптомов синусовой аритмии
Пожалуй, каждый человек может вспомнить, что хоть единожды испытывал неприятные ощущения в области сердца, толчки, учащенное сердцебиение. В том случае, если подобное состояние кратковременно и непериодично, волноваться не стоит. Однако если приступы становятся чаще, сопровождаются обмороками, потемнением в глазах, резкой слабостью, следует как можно скорее посетить врача.
На начальных порах синусовая аритмия достаточно бессимптомна. Однако радует то, что проявление такого недуга, как синусовая аритмия на экг возможно. Поэтому даже плановая диспансеризация поможет выявить заболевание.
Синусовая аритмия у детей
Синусовая аритмия достаточно часто встречается у детей и подростков. Существуют периоды, когда заболевание может развиться с большей вероятностью:
Синусовая аритмия у детей может иметь следующие причины:
Принято различать 2 разновидности синусовой аритмии:
Важно вовремя начать лечения. В качестве последнего при синусовой аритмии у детей назначаются противоаритмические препараты, рефлекторные способы лечения (массаж шеи, напряжение глазных яблок). Почти не назначаются десяткам кардиостимуляторы, настороженно относятся и к физпроцедурам.
Синусовая аритмия при беременности
Основной причиной развития синусовой аритмии при беременности считается увеличение общего объема циркулируемой крови, а также появление дополнительного круга кровообращения, связывающего системы матери и ребенка.
Кроме того, тахикардия может развиваться и в результате эмоционального напряжения, неустойчивости к стрессу. Синусовая аритмия при беременности может обуславливаться также анемией, электролитными дисгармониями, вызванные токсикозом.
В период вынашивания ребенка женщина может столкнуться с обострением хронических заболеваний. Последние могут также спровоцировать синусовую аритмию.
Аритмия при беременности опасна тем, что возрастает риск нарушения кровоснабжения плода. В результате он не получает необходимого количества кислорода и питательных веществ, что негативно влияет на развитие плода.
Лечение аритмии при беременности должно проводиться под наблюдением терапевта (кардиолога) и гинеколога. В первую очередь следует выявить причину, вызвавшую заболевание. После ее устранения восстановится ритм. Например, при анемии следует позаботиться повышении гемоглобина, а при излишней нервозности будущей мамочке назначают пустырник. Если же причиной синусовой аритмии стали патологии сердечно — сосудистой системы, для лечения используются противоаритмические лекарственные средства.
Лечение синусовой аритмии
Поскольку синусовая аритмия может быть вызвана различными причинами, то следует, выявив причину, лечить основное заболевание. Показаны также нормализация рабочего дня, здоровый образ жизни, в частности правильное питание, необходимое количество часов отдыха и сна. При условии, что заболевание вызвано патологиями сердечной мышцы и сердечно-сосудистой системы, лечение синусовой аритмии подразумевает назначение противоаритмических, седативных препаратов. По некоторым показаниям больной может нуждаться в кардиостимуляторе или хирургическом вмешательстве.
В любом случае, верным и эффективным лечением синусовой аритмии будет лишь то, что назначено врачом после соответствующей диагностики.
Синусовая аритмия при беременности
Организм женщины испытывает огромные нагрузки в период вынашивания ребенка. В результате этого происходят изменения работы вегетативной нервной системы, изменяется гормональный фон. Женщины со склонностью к аритмии, зачастую во время беременности страдают частым проявлением этого заболевания.
В особой группе риска находятся женщины с пороками сердца. потому что даже после успешной операции у них очень большая вероятность развития аритмии в период беременности. Ещё аритмия синусовая при беременности достаточно часто проявляется у женщин с врожденными патологиями проводящей сердечной системы, что в большей мере может быть связано с повышенным тонусом симпатического отдела вегетативной нервной системы.
Несмотря на то, что аритмия с огромным успехом лечится. в период вынашивания ребенка в ее лечении существует ряд проблем. На здоровье будущих матерей аритмии оказывают пагубное влияние. Синусовая аритмия сердца при беременности взывает не только дискомфорт, но может быть крайне опасной для жизни будущей мамы, а также может негативно воздействовать на здоровье ребенка.
Аритмия синусовая при беременности поддается лечению. но достаточно трудно от нее избавится в таком положении. Связано это, прежде всего с происходящими изменениями в женском организме. Для поддержания тонуса сердца в норме, доза антиаритмических препаратов немного возрастает, в связи с повышенной общей циркуляцией крови. При этом сам организм может отторгать некоторые лекарственные препараты. Провоцирует снижение концентрации веществ в крови сниженный уровень протеинов. Кроме того, лекарственные препараты с организма беременной выводятся гораздо быстрей из-за ускоренного метаболизма и увеличенного печеночного оттока. Иногда содержание веществ в крови уменьшается, а иногда увеличивается и связано это с изменениями в работе желудочно-кишечного тракта (ЖКТ).
Если проявляется синусовая аритмия при беременности. то все же врачи рекомендуют обходиться без приема лекарственных препаратов. Но бывают такие случаи, что аритмия все-таки требует лечения, тогда основной задачей врача является организация оперативного лечения. Специалист должен быстро поставить диагноз и назначить необходимые лекарственные препараты, которые будут нести минимальный вред для будущей матери и ее ребенка.
Достаточно часто аритмия во время беременности проявляется в форме экстрасистолии. Это состояние может протекать бессимптомно. Синусовая аритмия при беременности может проявляться неприятными ощущениями в области груди и вызывать беспокойство и тревогу. Экстрастиолия может лечиться не только медицинскими препаратами, иногда следует просто восстановить психоэмоциональное состояние. Также следует отметить, что экстрастиолия не может быть противопоказанием к естественным родам.
Также, может возникать синусовая дыхательная аритмия при беременности, связано это, прежде всего с тем, что у женщин происходит увеличение массы тела, особенно в последнем триместре, и в результате чего возникают нарушения дыхательной системы при ходьбе.
Ещё достаточно часто в период вынашивания плода проявляется желудочковая и наджелудочковая тахикардия, блокады, мерцательная аритмия. Эти заболевания могут возникать и на фоне других заболеваний, так и могут быть самостоятельным недугом.
Чтобы в такой сложный для женщины период вынашивания малыша синусовая аритмия не доставляла дискомфорта, лучше всего пролечить ее ещё до зачатия. Это даст возможность поддерживать хорошее самочувствие на протяжении всей беременности до самых родов и позволит избежать операции Кесарева сечения.
Синусовая аритмия при беременности

Причины аритмии
С первых недель зачатия в организме женщины происходит ряд изменений, которые определяют работу всех органов в течение всего срока беременности. Особенно подвержено влиянию нового состояния — сердце. Оно начинает функционировать гораздо активнее, что и может стать причиной синусовой аритмии. Говоря о таком отклонении в сердечном ритме специалист, как правило,подразумевает тахикардию — учащенное сердцебиение более девяноста раз в минуту.
Среди наиболее распространенных факторов, вызывающих сбои сердечного ритма в период беременности специалисты выделяют:
Симптомы
Нарушения сердечного ритма в период беременности ощущаются гораздо сильнее. Специалисты связывают их с чрезмерной восприимчивостью будущей мамы. И тем не менее если вы чувствуете:
то обязательно обратитесь к кардиологу. Как правило, каждая женщина на определенном этапе беременности совершает обход узких специалистов, среди них и кардиолог, но если будущую роженицу ничего не беспокоит и в ее карте не указаны врожденные пороки или хронические заболевания сердца, то кардиограмму назначают редко.
Способы нормализации ритма
Чем опасны такие состояния? Прежде всего, нарушения сердечного ритма оказывают влияние не только на самочувствие беременной, но и несут реальную угрозу плоду. Ухудшается кровообращение плода, что в свою очередь, влияет на его внутриутробное развитие.
Если вы почувствовали недомогания, связанные с проявлением аритмии сообщите о проблеме своему гинекологу и кардиологу. Специалист проведет ЭКГ и направит на специальные анализы, дающие возможность установить причину синусовой аритмии.
Лекарственные препараты, которые принимает беременная, сразу же передаются плоду, именно поэтому прием лекарств должен находиться под строгим контролем специалиста. Выяснив причину вызывающую синусовую аритмию, кардиолог назначит соответствующее лечение.
В случае, если аритмию вызывает чрезмерная нервозность пациентки и перевозбуждение, врач назначает пустырник. Довольно часто в период беременности обостряются хронические сердечные заболевания, в таком случаи выписывают антиаритмические препараты с минимальным влиянием на плод.
Не стоит забывать об элементарных правилах здорового образа жизни. Беременной женщине он жизненно необходим. Существует множество, укрепляющих организм упражнений, являющихся отличной профилактикой аритмией.
Все эти факторы – обязательные составляющие счастливой, а главное, здоровой беременности.