Синдром «разбитого сердца» (синдром такоцубо)
Впервые этот синдром стал широко известен в 2006 году после обсуждения этой темы на Европейском конгрессе кардиологов в Барселоне. Однако до сих пор многие практические врачи и пациенты остаются плохо осведомленными о его существовании. В последние годы современная медицина все больше внимания уделяет изучению его причин, которые до сих пор неясны.
Как правило, типичные симптомы синдрома разбитого сердца – это боль в сердце и затрудненное дыхание, что совершенно идентично симптомам острого инфаркта миокарда и определяет драматизм ситуации и его актуальность.
В настоящее время считается, что синдром разбитого сердца, или стресс-индуцированная кардиомиопатия (она же — обратимая апикальная дискинезия) вызван сильными эмоциями и характеризуется преходящим нарушением работы левого желудочка сердца, что проявляет себя изменениями на электрокардиограмме и в крови, свойственными инфаркту миокарда.
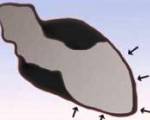
Стресс-индуцированная кардиомиопатия впервые была описана в 1991 году в Японии и даже получила название такоцубо по названию ловушки для ловли осьминогов, которую используют японские рыбаки, так как при этом синдроме форма левого желудочка становится похожей на нее. При этом расстройстве, сердце больных, вернее его левый желудочек, принимает необычную –шарообразную форму. Оно как будто бы сдавлено невидимым обручем. Этот симптом помогает отличить это расстройство от инфаркта и правильно поставить диагноз.
Провоцирующим это заболевание фактором является сильный стресс и интенсивные эмоциональные переживания. Почти сразу же после этого у больных возникает сильная боль в сердце и серьезные проблемы с дыханием, что обычно диагностируется, как инфаркт миокарда, так как симптомы и данные электрокардиограммы не вызывают никаких сомнений. Загрудинные боли при этом синдроме более длительные, чем при инфаркте миокарда.
Механизмы возникновения этого заболевания до конца неясны. Явная связь его со стрессом и тяжелыми эмоциями заставляет медиков думать, что причина его кроется в эффекте катехоламинов – гормонов стресса. Исследовались и другие механизмы – спазм коронарных артерий, нарушение микроциркуляции крови в сердце и неврологические причины, но ни одна из них до сих пор не подтвердилась.
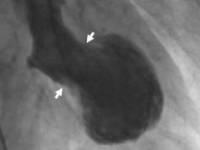
Проблема в диагностике этого расстройства в том, что как анализы крови, так и электрокардиограмма при синдроме разбитого сердца практически идентичны результатам диагностических проб при инфаркте миокарда. Отличить его возможно только посредством коронарографии, которая демонстрирует в этом случае совершенно здоровые артерии сердца.
Есть сообщения, что патоморфологические изменения при этом виде кардиомиопатии представлены фокальным миоцитолизом; ассоциированных микробиологических агентов не выявляется. В некоторых случаях обнаруживалась инфильтрация малыми мононуклеарами; эти патологические находки позволяют предположить, что стрессовая кардиомиопатия является вариантом воспалительного заболевания сердца, а не коронарной патологией. Также имеются сообщения о гистологическом повреждении миокарда без ишемической болезни сердца.
Более 90% случаев этого заболевания возникает у женщин в климактерическом периоде. Причина этого неясна, но существует несколько гипотез: большая чувствительность женщин к действию гормонов стресса и проблемы в сосудах и мышце сердца, спровоцированные низким уровнем женских половых гормонов.
При стресс-индуцированной кардиомиопатии необходима неотложная госпитализация больного в стационар. При этом синдроме часто возникает сердечная недостаточность, которая бесследно исчезает через нескольких дней.
Прогноз заболевания, обычно, очень хороший. Несмотря на изначально тяжелое состояние пациентов, почти все они полностью выздоравливают в течение нескольких дней или недель без всяких осложнений. Смертность составляет лишь 1, 1%. В очень редких случаях могут быть тяжелые осложнения: мерцательная аритмия в 4, 2% и кардиогенный шок в 1, 5% случаев.
Кардиомиопатия такоцубо — это преходящая острая сердечная недостаточность, сопровождающаяся расширением верхушки левого желудочка. Основные клинические проявления включают резкую загрудинную боль, одышку, тахикардию. Иногда развиваются пресинкопальные состояния и обмороки. Для диагностики назначают лабораторные анализы (определение уровня креатинкиназы, тропонина, ПНП), инструментальные неинвазивные (ЭКГ, ЭхоКГ, МРТ сердца) и инвазивные методы (коронарография, сцинтиграфия). При синдроме такоцубо показано медикаментозное лечение — гипотензивные средства, антикоагулянты, транквилизаторы. При кардиогенном шоке проводится внутриаортальная контрпульсация.
МКБ-10
Общие сведения
Кардиомиопатия такоцубо имеет множество синонимов: синдром «разбитого сердца» (СРС), стресс-индуцированная кардиомиопатия, синдром верхушечного баллонирования. Необычное название «такоцубо» происходит от японского слова tako-tsubo, что в переводе означает «ловушка для осьминога». Это приспособление имеет широкое основание и узкое горлышко — похожую форму приобретает левый желудочек во время приступа. Кардиомиопатия такоцубо выявляется у 1-2% пациентов с острым коронарным синдромом. Более 90% больных — женщины в постменопаузальном периоде.
Причины
Точные этиологические факторы развития кардиомиопатии такоцубо неизвестны. В качестве ведущих рассматриваются две рабочие гипотезы:
Факторы риска
Среди способствующих факторов наиболее важны неуправляемые — пол и возраст. Кардиомиопатии такоцубо преимущественно встречается у женщин после 60 лет, что обусловлено большей чувствительностью к эмоциональным стрессам и гормональными перестройками в периоде постменопаузы. Фактором риска является наличие хронической сердечно-сосудистой патологии, которая увеличивает процент осложненного течения синдрома такоцубо. К управляемым факторам принадлежат: избыточный вес, частые стрессы дома или на работе, вредные привычки.
Патогенез
В клинической кардиологии выделяют несколько патогенетических механизмов развития синдрома. Характерное расширение верхушки сердца обусловлено аномальным расположением левой нисходящей артерии, которая кровоснабжает этот отдел сердца. Переходящий сбой в сократительной способности миокарда, вероятно, связан с одновременным вазоспазмом нескольких коронарных артерий и транзиторной ишемией сердечной стенки.
Другая патогенетическая теория предполагает множественную дисфункцию микрососудистого русла. Мелкие ветви коронарных артерий подвергаются спазму или дегенеративно-дистрофическим изменениям, в результате чего нарушается оксигенация миокарда левого желудочка. Важную роль в патогенезе кардиомиопатии играет чрезмерная активация симпатической системы и выделение катехоламинов, которые влияют на состояние сосудистого русла.
Классификация
Заболевание подразделяется на варианты в зависимости от локализации анатомических изменений. В 75-80% случаев развивается апикальное расширение желудочка, у 10-15% больных диагностируют срединно-левожелудочковый вариант кардиомиопатии. Более редкие разновидности поражения: инвертированный (менее 5%), бивентрикулярный (до 0,5%), правожелудочковый. Кардиологи чаще пользуются классификацией по клиническому течению, которая включает:
Симптомы
Основное проявление стресс-индуцированной формы кардиомиопатии — внезапная загрудинная боль. Приступ кардиалгии чаще возникает на фоне сильного эмоционального потрясения или испуга. Человек испытывает сжимающую или острую боль в области проекции сердца, которая может иррадиировать в плечо, лопатку. Характерным признаком синдрома такоцубо является «волна давления», которая поднимается от груди к шее и голове.
Болевой синдром обычно сопровождается повышенной потливостью, тревожностью. Одновременно с болью появляются одышка, чувство нехватки воздуха. Человек ощущает сильное сердцебиение, слабость в ногах. При этом кожа бледнеет, становится холодной и влажной. Часто появляется головокружение, потемнение в глазах. Тяжело протекающий приступ кардиомиопатии заканчивается обмороком вследствие снижения сердечного выброса.
Осложнения
Ранее кардиомиопатия такоцубо рассматривалась как доброкачественное заболевание без последствий. Но при несвоевременном обращении или неправильной лечебной тактике осложнения возникают у 52% больных. Среди острых последствий синдрома «разбитого сердца» выделяют: поражение правого желудочка (18-34%), митральную регургитацию (14-25%), обструкцию выходного тракта левого желудочка (10-25%).
В первые дни после манифестации кардиомиопатии сохраняется высокий риск фибрилляции предсердий (5-15%). У пациентов с отягощенным преморбидным фоном в 4% случаев наблюдаются желудочковые аритмии, в 1,5% — кардиогенный шок. Летальность при тяжелом течении синдрома составляет около 1%. У 5% больных, перенесших острый приступ, наступает рецидив, обусловленный теми же пусковыми механизмами.
Диагностика
По клинической картине индуцированная стрессом кардиомиопатия напоминает приступ стенокардии или инфаркт миокарда, что требует от врача-кардиолога проведения дифференциальной диагностики. Обследование необходимо выполнить в максимально короткие сроки. Диагностическая программа включает ряд лабораторно-инструментальных исследований:
Лечение
Консервативная терапия
Кардиомиопатия такоцубо относится к неотложным состояниям, поэтому медицинскую помощь оказывают в условиях специализированного кардиологического стационара или в отделениях интенсивной терапии. Обычно назначается поддерживающая лечебная схема, которая обеспечивает постепенное восстановление функциональной активности миокарда. Для лечения используют следующие группы лекарственных препаратов:
Хирургическое лечение
Если кардиомиопатия такоцубо осложняется кардиогенным шоком, используют современный малоинвазивный метод — внутриаортальную баллонную контрпульсацию. Процедура предполагает механическое нагнетание крови в большой круг кровообращения с помощью небольшого медицинского насоса, установленного в аорте. Методика внутриаортальной контрпульсации улучшает гемодинамические показатели.
Прогноз и профилактика
При своевременной медицинской помощи большинство пациентов переживают острый приступ кардиомиопатии без отдаленных осложнений. Долгосрочный прогноз, как правило, благоприятный. Даже у больных с хроническими сердечно-сосудистыми заболеваниями сократительная способность миокарда после приступа индуцированной стрессом кардиомиопатии восстанавливается почти полностью. Специфическая профилактика патологии не разработана.
Что нужно знать о кардиомиопатии такоцубо и при чем здесь ловля осьминогов?
Синдром разбитого сердца
Стрессовая кардиомиопатия — заболевание сердца, сопровождающееся острой болью в грудной клетке, затруднением дыхания, потливостью, сердцебиением, резким падением артериального давления или потерей сознания. Боль по характеру похожа на боли при инфаркте, но они более длительные. Могут появиться перебои в работе сердца или учащенное сердцебиение. Это состояние чаще проявляется у женщин 65—70 лет, однако ему подвержены и более молодые мужчины и женщины, даже дети.
Заболевание регистрируется нечасто — около 2% всей острой коронарной патологии, но его истинная распространенность может быть выше, поскольку из‑за схожести симптомов с другими болезнями сердца не всегда ставится точный диагноз.
Чаще причиной кардиомиопатии такоцубо, или, как еще называют это заболевание, «синдрома разбитого сердца», является сильный эмоциональный или физический стресс. Причем переживания могут быть как печальные (смерть близкого человека), так и радостные (например, большой выигрыш в лотерею). Впервые кардиомиопатия такоцубо была описана в 1990 году японскими кардиологами как транзиторное шарообразное (баллоноподобное) расширение верхушки сердца, сопровождающееся нарушением функции верхушки левого желудочка. По‑японски этот термин обозначает приспособление для ловли осьминогов в виде керамического горшка особой формы с круглым основанием и узким горлышком. Именно так выглядит пораженное сердце при проведении УЗИ или рентгенологического исследования.
Ответственность за развитие синдрома возлагают на катехоламины (норадреналин, адреналин, дофамин). Резкое увеличение их концентрации в плазме крови является естественным эволюционным ответом организма на внезапный шок, испуг или опасность. При физиологических условиях адреналин повышает тонус сердечной мышцы, но при высоких концентрациях приводит к падению ее сократительной способности. После снижения уровня циркулирующего в крови адреналина до нормальных значений клетки сердца восстанавливают свою функцию. Кроме того, резкий всплеск концентрации норадреналина приводит к спазму коронарных артерий. Кардиомиопатия такоцубо может выявляться при тяжелых заболеваниях, таких как инсульт, субарахноидальное кровоизлияние, менингит и феохромоцитома, приводящих к резкому выбросу катехоламинов. Концентрация гормонов стресса при этом в несколько раз больше, чем при инфаркте миокарда.
Установить точный диагноз можно только в медицинском учреждении. Больного необходимо (как и при другой острой сердечной патологии) срочно доставить в стационар. При подозрении на данное состояние у пациентов берут анализ крови, обязательно делают рентген органов грудной клетки, ЭКГ и УЗИ сердца, а также катетеризацию сосудов и камер сердца для исключения инфаркта и других острых заболеваний. В последнее время все большую помощь оказывает такой метод, как МРТ сердца, позволяющий с высокой точностью «увидеть» все предсердия и желудочки сердца и отличить «разбитое сердце» от других заболеваний сердечной мышцы.
Начинается лечение в отделении интенсивной терапии. Доктор назначит его в зависимости от проявлений данного синдрома. Чаще всего болезнь разрешается в течение 1—4 недель, и в отличие от инфаркта сердце полностью восстанавливается, однако иногда может приводить к тяжелым осложнениям — нарушению функции клапанов сердца, тяжелому нарушению ритма сердца вплоть до остановки (фибрилляции желудочков) и даже к разрыву стенки сердца.
Кстати, этот синдром возникает не только при сильных психоэмоциональных перегрузках, но и при интенсивном физическом перенапряжении, инфаркте, эпилепсии, эндокринных болезнях (диабет, заболевания щитовидной железы и надпочечников).
Юрий Кузьменков, врач РНПЦ «Кардиология»
Сфера интересов доктора — терапия, кардиология, эндокринология.
Что означает синдром разбитого сердца, каковы симптомы и лечение?
Что такое синдром разбитого сердца? Как развиваеться и как лечить его? Об этом говорит врач клиники Александра Аладашвили, кардиолог Нини Икошвили.
— Что такое синдром разбитого сердца?
Кардиомиопатия Такоцубо также известна, как стресс-индуцированная кардиомиопатия или синдром разбитого сердца. Впервые описанная в Японии в 1990 году, она имеет эхоскопическое сходство с ловушкой для осьминога. По японскии ловушка для осьминога называется такоцубо и название заболевания просходит отсюда. Эта ловушка представляет собой керамический горшок с круглым основанием и узким горлышком. Такой-же горшок напоминает сердечная мышца, пораженная синдромом такоцубо. Кардиомиопатия Такоцубо входит в группу неишемической кардиомиопатии и характеризуется обратимой дисфункцией левого желудочка.
— На что пациент жалуется на этот раз?
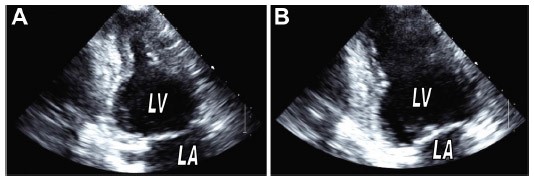
У пациента внезапно появляются боли в груди, одышка и он думает, что у него сердечный приступ. Необходимо проконсультироваться с врачом. Исследования являются стандартными, как при остром коронарном синдроме: ЭКГ показывает ишемические изменения, сердечный специфический маркер тропонина повышен, эхокардиографически – акинезия апикальной части левого желудочка, средний и базальные сегменты гипердинамичны; Интересно, что результаты похожи на инфаркт миокарда, срочно необходимо исследование коронарных артерии – коронарография, хотя инфаркт не подтверждается, коронарные артерии без изменении. Здесь надо задуматся о кардиомиопатии Такоцубо.
— Как лечится заболевание?
Требуется лечение в течение 4-8 недель, после чего жалобы полностью исчезают и результаты нормализуются. Лечение зависит от этиологии и симптомов заболевания и проводится разными препаратами:
Статистически из всех случаев острого коронарного синдрома, которые лечатся в стационаре в 2% диагнозом является кардиомиопатия Такоцубо. В группе высокого риска входят
— Какая профилактика существует?
«Синдром разбитого сердца» может повториться, профилактикой является предотвращение стресса. Берегите ваших близких и старайтесь иметь больше позитивных эмоции в повседневной жизни.
Желаем здоровья!
Для информации звоните на номер: (03) 2 2 95 80 14, 595 41 70 55 каждый рабочий день (кроме выходных) с 10:00 до 18:00. Адрес: ул. Дмитрия Узнадзе 103.
Клиника обслуживает пациентов старше 17 лет.
Синдром такоцубо что это такое простыми словами
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия; ГБУЗ Москвы «Городская клиническая больница №1 им. Н.И. Пирогова» Департамента здравоохранения Москвы 119049, Москва, Россия
ГБУЗ Москвы «Городская клиническая больница №1 им. Н.И. Пирогова» Департамента здравоохранения Москвы 119049, Москва, Россия; ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, 117997, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия; ГБУЗ Москвы «Городская клиническая больница №1 им. Н.И. Пирогова» Департамента здравоохранения Москвы 119049, Москва, Россия
Синдром такоцубо у пациентов в критическом состоянии: современное представление о проблемеи опыт многопрофильного московского стационара
Журнал: Анестезиология и реаниматология. 2019;(1): 44-49
Шмоткина А. О., Шилова А. С., Гилярова Е. М., Бакрадзе Л. М., Гиляров М. Ю. Синдром такоцубо у пациентов в критическом состоянии: современное представление о проблемеи опыт многопрофильного московского стационара. Анестезиология и реаниматология. 2019;(1):44-49.
Shmotkina A O, Shilova A S, Giliarova E M, Bakradze L M, Giliarov M Yu. Takotsubo syndrome in critically ill patients in a Moscow multi-field hospital. Russian Journal of Anaesthesiology and Reanimatology. 2019;(1):44-49.
https://doi.org/10.17116/anaesthesiology201901144
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия; ГБУЗ Москвы «Городская клиническая больница №1 им. Н.И. Пирогова» Департамента здравоохранения Москвы 119049, Москва, Россия
РЕЗЮМЕ Синдром такоцубо (СТ) — это остро развивающаяся, обратимая дисфункция миокарда, приводящая к транзиторному баллонированию левого желудочка во время систолы и развитию острой сердечной недостаточности (ОСН) в 45% случаев. В отличие от первичного СТ, вторичный развивается у больных, уже находящихся на стационарном лечении по поводу другой патологии. У этой группы пациентов внезапная активация симпатической нервной системы или повышение уровня катехоламинов вызывают СТ синдром такоцубо как осложнение первичного состояния или проводимого лечения. По данным ряда исследований, СТ развивается у 7—40% больных с тяжелой сопутствующей патологией, находящихся в отделении реанимации и интенсивной терапии и является одной из основных причин ОСН. Летальность в этой группе больных варьирует от 17 до 30%, что превосходит общую реанимационную летальность в 2 раза. Несмотря на довольно большую распространенность СТ, вопрос лечения этой патологии в настоящее время мало изучен. Все существующие рекомендации основаны на данных локальных регистров. В настоящем обзоре даны определения первичного и вторичного СТ, представлены основные провоцирующие факторы и состояния, приводящие к развитию заболевания, диагностические критерии, рассмотрены основные аспекты лечения.
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия; ГБУЗ Москвы «Городская клиническая больница №1 им. Н.И. Пирогова» Департамента здравоохранения Москвы 119049, Москва, Россия
ГБУЗ Москвы «Городская клиническая больница №1 им. Н.И. Пирогова» Департамента здравоохранения Москвы 119049, Москва, Россия; ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, 117997, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, 119991, Москва, Россия; ГБУЗ Москвы «Городская клиническая больница №1 им. Н.И. Пирогова» Департамента здравоохранения Москвы 119049, Москва, Россия
Синдром такоцубо (СТ) — это остро развивающаяся дисфункция миокарда, впервые описанная в 1990 г. H. Sato и соавт. [1], характеризующаяся своеобразным вариантом регионального снижения сократимости миокарда, приводящим к транзиторному баллонированию левого желудочка (ЛЖ) во время систолы. В основе заболевания лежит гибернация миокарда, зона которой выходит за пределы территории кровоснабжения одной коронарной артерии.
Свое название заболевание получило от слова Takotsubo, что в переводе с японского языка означает «горшок для ловли осьминогов». В литературе можно встретить множество синонимов для описания этой патологии, в том числе: СТ, синдром «разбитого сердца», стресс-индуцированная кардиомиопатия. В недавнем отчете группы экспертов Ассоциации Сердечной Недостаточности (АСН) в составе Европейского Общества кардиологов (ESC) заболеванию дано следующее определение: «острый, обратимый синдром, сопровождающийся сердечной недостаточностью». В том же обзоре отмечено, что, учитывая гетерогенность этиологических и патогенетических факторов, приводящих к развитию СТ, решено отказаться от термина кардиомиопатия [2].
До недавнего времени не существовало единых критериев постановки диагноза СТ. В 2017 г. консенсусом АСН на основании ряда ранее применяемых критериев (модифицированные критерии клиники Мэйо (Mayo Clinic), критерии японской группы кардиомиопатии такоцубо, группы Гетеборг и итальянского регистра такоцубо), разработаны и приняты диагностические критерии, представленные ниже.
Диагностические критерии синдрома такоцубо (по версии Ассоциации Сердечной Недостаточности Европейского Общества кардиологов):
1. Транзиторное нарушение локальной сократимости миокарда левого или правого желудочков, которому, как правило, предшествует фактор стресса (эмоциональный или физический).
2. Зона нарушения региональной сократимости миокарда выходит за пределы территории кровоснабжения одной коронарной артерии.
3. Отсутствие выраженного атеросклеротического поражения коронарных артерий (сужение просвета более 80%) и признаков острого повреждения: острый разрыв атеросклеротической бляшки, тромбоз и диссекция коронарных артерий или другие патологические состояния, которые могли бы объяснить характер временной дисфункции миокарда левого желудочка (например, гипертрофическая кардиомиопатия, вирусный миокардит).
4. Новые и обратимые изменения на электрокардиограмме (ЭКГ) (элевация сегмента ST, депрессия ST, блокада левой ножки пучка Гиса, инверсия зубцов T и/или удлинение интервала QT) в течение острой фазы.
5. Значительное повышение уровня натрийуретического пептида сыворотки крови (BNP или NT-proBNP) во время острой фазы.
6. Незначительное повышение уровня тропонина крови, не соответствующее объему повреждения миокарда.
7. Восстановление систолической функции миокарда в течение 3—6 мес наблюдения, подтвержденное методами визуализации миокарда.
Классификация синдрома такоцубо
СТ может быть разделен на первичный и вторичный, в зависимости от причины его развития. Под первичным СТ предложено понимать классический вариант развития заболевания. Первичный С.Т., как правило, обусловлен психоэмоциональным стрессом. При первичном СТ симптомы развиваются остро и являются основной причиной госпитализации, чаще всего под маской острого коронарного синдрома (ОКС) или тромбоэмболии легочной артерии (ТЭЛА) [2].
Вторичный СТ развивается у больных, уже находящихся на стационарном лечении по поводу другой патологии. У этой группы пациентов внезапная активация симпатической нервной системы или повышение уровня катехоламинов вызывают СТ как осложнение первичного состояния или проводимого лечения. К вторичному СТ также относят случаи ятрогенных воздействий, например прием ингаляционных β-адреномиметиков при приступе бронхиальной астмы или инфузия добутамина при проведении стресс-теста [2].
Одним из основных отличий новых критериев от ранее широко распространенных критериев клиники Мэйо является включение больных с феохромоцитомой. У пациентов с феохромоцитомой, особенно адреналинпродуцирующей, СТ может развиться в результате катехоламинового «шторма», по аналогии со стрессовой ситуацией. Таким образом, авторы пришли к единому мнению — пациентов с феохромоцитомой рассматривать в рамках вторичного СТ.
Перечень причин, которые могут привести к развитию СТ, постоянно пополняется. Становится очевидным, что практически любое острое физическое страдание может привести к данной патофизиологической реакции сердечно-сосудистой системы (см. таблицу). 
Наиболее распространенным признаком СТ при ЭхоКГ является циркулярное баллонирование всех верхушечных сегментов. Такую форму СТ принято считать типичной или «апикальной». Однако в литературе также описаны атипичные формы, такие как средневентрикулярная, базальная, инвертированная, фокальная, распространенность которых варьирует от 8,3 до 40% по данным локальных регистров. Кроме этого, в литературе [5—8] встречаются публикации об изолированном СТ правого желудочка.
Наряду с такими заболеваниями, как инфаркт миокарда, сепсис, ТЭЛА, расслаивающая аневризма аорты, анемия, желудочно-кишечное кровотечение, длительное хирургическое вмешательство, СТ является одной из причин развития острой сердечной недостаточности (ОСН) у больных, находящихся в критическом состоянии. Развитие ОСН является независимым предиктором неблагоприятного прогноза. Общая летальность среди больных, находящихся в критическом состоянии с признаками ОСН, достигает 50%. По некоторым данным [9—14], ОСН осложняет течение СТ в 45%. Кардиогенный шок при СТ встречается у 4—20% пациентов и может усугубляться вовлечением правого желудочка, обструкцией выносящего тракта ЛЖ или острой митральной недостаточностью. Летальность в этой группе больных по ряду исследований варьирует от 17 до 30% [10, 13—17].
Несмотря на существование четких диагностических критериев, постановка диагноза СТ нередко бывает затруднительна. Наибольшие сложности вызывает выявление вторичного СТ у больных в критическом состоянии, находящихся в отделении реанимации и интенсивной терапии (ОРИТ). Это происходит потому, что почти всегда отсутствуют типичные жалобы (боль в грудной клетке, одышка), а нарушения гемодинамики и ритма сердца зачастую объясняются осложнением течения основного заболевания. Нередко проведение коронароангиографии (КАГ) невозможно в связи с высоким риском осложнений и риском транспортировки. Однако, по некоторым данным, распространенность вторичного СТ у тяжелобольных пациентов составляет от 7 до 40% [18, 19].
В исследовании M. Ruiz Bailén и соавт. [20] ЭхоКГ рутинно проводили пациентам в критическом состоянии. Критериями исключения из исследования были сепсис и известная кардиальная патология. У 33 (5,8%) из 574 больных выявлено снижение фракции выброса (ФВ) ЛЖ до 34% (диапазон 16—48%). Нарушения локальной сократимости и изменения на ЭКГ регистрировались у всех больных со снижением Ф.В. Изменения ЭКГ включали депрессию сегмента ST (1—3 мм) у 11 (33%) пациентов, элевацию сегмента ST (1—4 мм) — у 13 (39%), появление зубца Q — у 6 (18%), удлинение интервала QT — у 5 (15%), инверсию зубца Т — у 15 (45,5%), блокаду левой ножки пучка Гиса — у 1 пациента. «Находки» при выполнении ЭхоКГ как и изменения на ЭКГ, регрессировали в динамике; 7 больным выполнена КАГ, по результатам которой существенного гемодинамического поражения коронарного русла не выявлено. Учитывая обратимость нарушения локальной сократимости миокарда, у пациентов в данном исследовании можно предполагать развитие СТ или фокальный миокардит. Аналогичное исследование провели J. Park и соавт. [21] в 2003 г. Согласно дизайну исследования, ЭхоКГ выполняли больным, поступающим в ОРИТ на 1, 3 и 7-й день госпитализации. У 26 из 92 больных, включенных в исследование, выявлен паттерн баллонирования верхушки ЛЖ (БВЛЖ). Сепсис служил причиной госпитализации для 61% больных. В 39% случаев поводом была острая дыхательная недостаточность. Средняя Ф.В. составила 33%. У пациентов с БВЛЖ чаще отмечались гипотензия, острая левожелудочковая недостаточность. Потребность в назначении инотропных и вазопрессорных препаратов была также статистически значимо выше у пациентов с признаками БВЛЖ. Смертность в этой группе была почти в 2 раза выше по сравнению с группой пациентов без признаков БВЛЖ. Наиболее вероятной причиной нарушения сократительной способности миокарда и развития паттерна БВЛЖ является С.Т. Таким образом, высказано предположение, что СТ может быть предиктором неблагоприятных исходов.
В исследовании S. Champion и соавт. [22], выполненном в 2014 г., ретроспективно проанализированы 1314 историй болезни пациентов, госпитализированных в ОРИТ. В 20 (1,5%) случаях установлен диагноз СТ, который основывали на данных ЭхоКГ (обратимое баллонирование верхушечных сегментов миокарда или средневентрикулярных и базальных сегментов) и на наличии типичных изменений ЭКГ. Критериями исключения были геморрагический инсульт, феохромоцитома и миокардит. Всем пациентам выполнена КАГ. В 80% СТ дебютировал кардиогенным шоком. В 20% случаев проводилась внутриаортальная баллонная контрпульсация. Добутамин назначали в 50% случаев со средней продолжительностью 5 дней (3—12), эпинефрин — в 40%. Инфузию норэпинефрина получали 40% пациентов.
В исследовании P. Marcelino и соавт. [23] ЭхоКГ проводили всем больным в течение 24 ч после госпитализации в ОРИТ. У 234 (33%) из 704 пациентов обнаружены ЭхоКГ изменения. Новые ЭхоКГ «находки» визуализированы у 53 (7,5%) больных. Впервые выявленное снижение ФВ ЛЖ обнаружено у 23 пациентов, включенных в исследование. Данные изменения не наблюдались в динамике, но, по данным авторов, ни у одного пациента не было ишемии миокарда. Можно предположить, что у большинства пациентов имел место СТ.
В исследовании D. Haghi и соавт. [24] диагноз СТ установлен у 6 (30%) из 20 больных, находившихся в ОРИТ, из них 50% — мужчины. У всех больных отмечен типичный паттерн БВЛЖ. У 5 из 6 больных наблюдались кардиогенный шок и гипотония. Для исключения инфаркта миокарда всем больным выполнена КАГ.
Вопрос о лечении СТ на сегодняшний день малоизучен. Проспективных клинических исследований каких-либо препаратов не проводилось. Долгое время прогноз при СТ считался благоприятным, однако, по данным различных регистров, около 50% пациентов имеют различные осложнения. Предложена стратификация риска у пациентов с СТ, разработаны алгоритмы ведения больных. Однако, учитывая отсутствие рандомизированных исследований, стратификация и алгоритмы ведения больных имеют уровень доказательности С [2].
Существует убеждение, что тактика ведения пациентов с СТ, госпитализированных с подозрением на ОКС, должна соответствовать протоколу ведения больных с инфарктом миокарда до исключения острой коронарной патологии. Наиболее патогенетически оправданным выглядит назначение β-адреноблокаторов. Однако на сегодняшний день не существует данных с высокой степенью доказательности о влиянии назначения β-блокаторов как на отдаленный прогноз, так и на частоту развития рецидивов СТ.
Назначение больным с СТ адреномиметиков (добутамин, дофамин, норэпинефрин, эпинефрин, изопреналин) является патофизиологически неоправданным. Кроме того, имеются данные, что катехоламины сами по себе могут вызывать развитие СТ [25—29], а также усугублять острую обструкцию выносящего тракта левого желудочка. У больных с СТ, осложненным кардиогенным шоком, рекомендуется применение механических методов поддержания кровообращения. При этом методом выбора является экстракорпоральная мембранная оксигенация [2].
Для лечения кардиогенного шока, ассоциированного с СТ, ранее использовалась внутриаортальная баллонная контрпульсация (ВАБК). Однако по результатам исследования SHOCK II [30], применение ВАБК существенно не влияло на 30-дневную летальность у больных с ОСН. Смертность в группе ВАБК и контрольной группе составила 39,7 и 41,3% соответственно. Учитывая тот факт, что ВАБК может утяжелять уже имеющуюся обструкцию выносящего тракта ЛЖ, рекомендовано отказаться от применения ВАБК при кардиогенном шоке, обусловленном СТ.
В отсутствие возможности применения методов механической поддержки, при сохраняющемся снижении сердечного выброса и назначении инотропной терапии, возможно, имеет преимущества левосимендан, так как он не оказывает прямого стимулирующего эффекта на адренорецепторы. Мнения экспертов касательно назначения левосимендана противоречивы [26, 31—35]. Для определения его роли в терапии СТ необходимо проведение рандомизированных клинических исследований.
В российских реалиях возможность применения методов механической поддержки функции ЛЖ на сегодняшний день остается крайне ограниченной. В связи с этим зачастую единственным вариантом поддержания гемодинамики остается назначение инотропных и вазопрессорных препаратов.
На базе ОРИТ № 15 для больных кардиологического профиля, получавших лечение в ГБУЗ Москвы Городская клиническая больница № 1 им. Н.И. Пирогова, нами создан локальный регистр пациентов с СТ; включение в него пациентов начато в мае 2016 г. С августа 2017 г. наша клиника участвует в международном регистре по изучению СТ — TTS-registry.
Мы проанализировали 23 случая СТ, верифицированных у пациентов, госпитализированных в реанимационные отделения стационара в течение 2017 г. Диагноз С.Т. установлен в соответствии с критериями Мэйо. У 12 (52%) из 23 пациентов отмечена нестабильность гемодинамики в острой фазе С.Т. Вторичный С.Т. наблюдался у 9 (39%) из 23 пациентов. Основными причинами развития вторичного СТ были: сепсис (2 пациента), кровотечение (1), опухоль головного мозга (1), острый респираторный дистресс-синдром (2), оперативное вмешательство (3). Всем больным с вторичным СТ назначали препараты катехоламинов (норэпинефрин, добутамин). Средняя продолжительность инфузии норэпинефрина — 7,2 дня, добутамина — 4,3 дня. Общая летальность среди пациентов с СТ составила 30% (7 пациентов), а среди пациентов с тяжелыми сопутствующими заболеваниями — 55% (5 пациентов). Летальность у больных с СТ была почти в 2 раза выше, чем у пациентов без СТ (55% по сравнению с 28%; p=0,02), лечившихся в реанимационных отделениях.
Заключение
Развитие вторичного синдрома такоцубо существенно ухудшает прогноз у больных с тяжелой сопутствующей патологией, увеличивая летальность почти в 2 раза. Учитывая патогенез заболевания (гибернация миокарда под воздействием катехоламинов), высокая распространенность вторичного синдрома такоцубо у пациентов, находящихся в критическом состоянии, выглядит вполне закономерной. Пациенты с нестабильной гемодинамикой, нуждающиеся в постоянной инфузии вазоактивных препаратов, имеют множество факторов риска развития синдрома такоцубо. Согласно данным локальных регистров, синдром такоцубо можно рассматривать в качестве одной из ведущих причин развития острой сердечной недостаточности у больных в ОРИТ. Диагностика синдрома такоцубо по-прежнему остается затруднительной. Коронароангиографию необходимо выполнять, по возможности, всем больным с повышением уровня тропонина, типичными изменениями при электрокардиографии и эхокардиограмме. Исключение острого коронарного синдрома позволяет отказаться от двойной антитромбоцитарной терапии и избежать связанных с ней осложнений. Подходы к лечению острой сердечной недостаточности, ассоциированной с синдромом такоцубо, значительно отличаются от таковых при септической кардиомиопатии и инфаркте миокарда. При верификации синдрома такоцубо у пациентов в критическом состоянии рекомендовано применение декатехоламинизации, также необходимо рассмотреть возможность применения методов механической поддержки кровообращения. Роль левосимендана при лечении синдрома такоцубо должна быть изучена в дальнейшем.
Финансирование. Исследование не имело финансовой поддержки.
Funding. The study had no sponsorship.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.