Синдром сдавления нижней полой вены у беременной: в чем опасность (2021-02-05 12:53:47)
Синдром сдавления нижней полой вены у беременной: в чем опасность
В III триместре беременности у будущей мамы может возникнуть синдром сдавления нижней полой вены. Не волнуйтесь: обычно справиться с ним довольно легко.
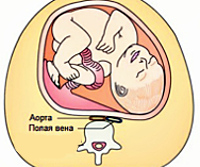
Нижняя полая вена — это крупный сосуд, собирающий венозную, то есть несущую углекислый газ кровь, которая оттекает от ног и органов малого таза к правому предсердию. Нижняя вена проходит справа вдоль позвоночника. Когда ее сдавливает беременная матка, доктора говорят о синдроме сдавления нижней полой вены. И хотя проявляется он только в том случае, если беременная женщина лежит на спине, последствия могут быть самыми серьезными. Чтобы избежать неприятностей, надо всего лишь придерживаться несложных правил.
Синдром сдавления нижней полой вены на сроке более 25 недель проявляется только у 10% женщин. Возможно, здесь имеют значение особенности венозного кровообращения.
Отчего и почему
Чаще всего синдром возникает после 27-30 недели беременности. К этому времени объем циркулирующей в организме будущей мамы крови увеличивается на 1-1,5 литра. Для сердца и сосудов — это огромная дополнительная нагрузка. Кроме того, во время беременности интенсивно растет матка: ее вес с 50-100 г повышается к родам до 1 кг. Прибавьте сюда еще массу малыша (к 38-40 неделям беременности — около 3500 г), последа — 500-600 г и объем околоплодных вод — 800-1000 мл. В сумме все это составляет около 6 кг. Получается, когда будущая мама лежит на спине, на нижнюю полую вену давит беременная почти 6-килограммовая матка.
Ситуация усугубляется еще и тем, что в таком положении матка сильно смещается вверх и подпирает диафрагму. Это затрудняет работу сердца и легких. В результате приток крови к правому предсердию замедляется.
Для профилактики застоя крови в нижних конечностях необходима ежедневная физическая нагрузка. В качестве таковой врачи настоятельно рекомендуют ходьбу.
Неприятные ощущения
Симптомы сдавления нижней полой вены проявляются прежде всего снижением артериального давления. Если его верхнее значение падает ниже 80 мм ртутного столба, женщина может потерять сознание. В других случаях она чувствует нехватку воздуха, головокружение, у нее темнеет в глазах, учащается дыхание, в ушах слышится шум. Будущая мама бледнеет, возможны тошнота и рвота. Наконец, при очень сильном сдавлении нижней полой вены в некоторых случаях начинается преждевременная отслойка плаценты. Верный ее признак — кровотечение. И здесь уже без экстренной врачебной помощи не обойтись.
Будущему малышу тоже приходится несладко. При ярко выраженном синдроме у него учащается сердцебиение, достигая 150-160 ударов в 1 минуту. После чего сердцебиение может резко замедлиться. Доктора в таком случае говорят о гипоксии, то есть острой нехватке кислорода для ребенка.
Так что на последних сроках беременности надо соблюдать осторожность. Особенно это касается женщин с многоплодной беременностью, многоводием, с пониженным артериальным давлением, а также будущих мам, вынашивающих крупного малыша (весом более 4 кг).
Наличие такого синдрома стоит учитывать при планировании метода родоразрешения. Если нет показаний к кесареву сечению, пациентке в роддоме могут порекомендовать естественные роды в вертикальном положении стоя, сидя или на корточках — это существенно снизит риск гипоксии плода.
Лечение не требуется
Как ни странно, но при синдроме сдавления нижней полой вены лекарства не нужны. Достаточно повернуться на бок или принять полусидячее положение, как все неприятные ощущения тут же исчезнут.
Отсюда вывод: после 25 недель беременности не стоит спать или лежать на спине. Спасть лучше на боку, желательно на левом, подложив под спину пару обычных подушек или одну высокую. Очень удобным и физиологически правильным для кровообращения матки будет также положение на боку, когда подушку подкладывают под верхнюю ногу или между ног. Некоторые женщины подкладывают плоскую подушку под живот, что тоже не возбраняется.
Подробнее
Медицинский лекторий
Сахарный диабет и ожирение. Новый взгляд на проблему.
Вирус папилломы человека: профилактика, вакцинация, лечение.
Как правильно измерить температуру тела?
Смертельно ядовитый гриб-близнец опенка наводнил Подмосковье из-за потепления
Психосоматика заболеваний суставов и пути исцеления
Врач рассказал, что поможет в борьбе с метеозависимостью
Лечение перекисью водорода по методике Неумывакина
Как научить ребенка правильно полоскать горло
Диетолог назвал способствующие похудению продукты для завтрака
По каким признакам можно определить дефицит микроэлементов в организме?
Сладость с изюминкой: что нужно знать о пользе горького шоколада
Какие национальные кухни самые полезные и где живут самые здоровые люди?
В России усиливают контроль за антибактериальными препаратами в животноводстве
Диагностику заболеваний почек можно автоматизировать
Искусство как лекарство: нейронаука объясняет успехи арт-терапии
Гомеопатия и болезни сердца
Полным ходом: как распознать и вылечить болезни ног
Синдром нижней полой вены при беременности — это комплекс гемодинамических нарушений, вызванных аорто-кавальной компрессией при увеличении матки. Проявляется головокружением, внезапной слабостью, тахикардией, затрудненным дыханием, значительным падением АД, усилением шевелений, обмороком, возникающими в положении беременной лежа на спине. Диагностируется с помощью эхокардиографии, допплерографии плацентарного кровотока, интегральной реографии. Не требует специального лечения. В большинстве случаев для коррекции состояния женщине достаточно изменить свое положение в постели. Для исключения острой интранатальной гипоксии плода рекомендованы вертикальные роды.
МКБ-10
Общие сведения
Синдром сдавления нижней полой вены (СНПВ, синдром аорто-кавальной компрессии, постуральный гипотензивный синдром, гипотензивный синдром на спине) — одно из наиболее частых нарушений гемодинамики, выявляемых при беременности. По данных разных авторов, в III семестре субклинические проявления расстройства разной степени выраженности определяются у 70% беременных, при этом лишь около 10% пациенток жалуются на нарушения самочувствия. Актуальность своевременной диагностики СНПВ связана с повышенным риском прерывания гестации и возникновения других серьезных акушерских осложнений, сопровождающихся нарушением нормального развития ребенка и ростом перинатальной смертности.
Причины
Аорто-кавальная компрессия при гестации обычно вызывается механическим сдавливанием венозных сосудов увеличенной маткой и общим повышением внутриабдоминального давления. Крайне редко кровоток в нижней полой вене нарушается из-за сочетания беременности с другими причинами — врожденным сужением, тромбофлебитом, объемными неоплазиями органов брюшной полости, забрюшинного пространства, заболеваниями печени. К концу беременности масса матки увеличивается в 10-20 раз, вес плода достигает 2,5 кг и более, объем околоплодной жидкости составляет 1-1,5 л. В результате эластичная сосудистая стенка при положении пациентки на спине испытывает давление 6-7 кг, что приводит к уменьшению просвета вены.
Хотя такая ситуация возникает практически у всех беременных, типичная клиническая картина СНПВ наблюдается лишь у 9-10% больных, еще у 17-20% женщин заболевание протекает субклинически. В ходе исследований специалисты в сфере акушерства и гинекологии установили, что вероятность развития расстройства при беременности повышают следующие предрасполагающие факторы:
Патогенез
При кавальной компрессии усложняется отток крови от нижних конечностей, брюшных и тазовых органов. Сокращается венозный возврат, соответственно, в легочные альвеолы поступает меньше крови, снижается ее оксигенация, формируется гипоксемия. Одновременно падает сердечный выброс и зависящее от него сосудистое давление. Из-за поступления в системный кровоток меньшего количества крови, недостаточно насыщенной кислородом, в различных органах беременной и ребенка развивается тканевая гипоксия. Часть плазмы депонируется в сосудистом русле нижних конечностей и рыхлых тканей гениталий, что способствует варикозному расширению вен.
Симптомы СНПВ при беременности
У двух третей пациенток расстройство протекает бессимптомно или с усилением двигательной активности плода при изменении положения тела женщины. Признаки постуральной гипотензии обычно впервые возникают на 25-27 неделях гестации. Патологическая симптоматика проявляется спустя 2-3 минуты после того, как беременная легла на спину, и достигает максимума на протяжении 10 минут. Крайне редко СНВП наблюдается в сидячем положении. Более половины пациенток с клинически выраженным нарушением предъявляют жалобы на головокружение, чувство нехватки воздуха, затруднение дыхания, внезапную слабость, учащение сердцебиения, более частые и сильные шевеления. 37% больных испытывают спонтанное желание перевернуться на бок, встать. Иногда возникает прекардиальная боль, шум или звон в ушах, искры перед глазами, выпадение полей зрения, беспокойство, страх. У 1-3% пациенток отмечается значительное падение АД (до 80 мм рт. ст. и ниже), приводящее к обмороку. Симптоматика быстро исчезает после изменения положения тела.
Осложнения
СНПВ нередко осложняется нарушением плацентарного кровотока с возникновением хронической или острой гипоксии плода, задержкой его развития. У женщин со сдавленной нижней полой веной достоверно чаще преждевременно отслаивается плацента. Венозный застой провоцирует начало геморроя, варикоза, тромбоза, тромбофлебита. При депонировании больших объемов крови в сосудах нижних конечностей возможен гиповолемический шок с множественным поражением органов — нарушением почечной клубочковой фильтрации, респираторным дистресс-синдромом, мозговой и сердечно-сосудистой недостаточностью.
Диагностика
Синдром нижней полой вены при беременности обычно диагностируют на основании снижения АД и характерной симптоматики, возникающей в положении женщины на спине. При подозрении на субклиническое течение расстройства назначают комплексное обследование, позволяющее выявить изменения гемодинамики и нарушения кровоснабжения плода. Для подтверждения диагноза рекомендованы:
С учетом повышенного риска возникновения гипоксии плода рекомендован динамический мониторинг его состояния с помощью КТГ, фонокардиографии. По показаниям выполняется спектрофотометрический анализ газового состояния крови женщины и в исключительных случаях — ребенка. Обычно этот метод выявляет снижение парциального давления кислорода, повышение парциального давления углекислого газа и признаки метаболического ацидоза.
Дифференциальная диагностика проводится с другими расстройствами, при которых сдавливается нижняя полая вена, — стенозом, тромбозом, неоплазиями печени, поджелудочной железы, матки, яичников, почек, мочевого пузыря, забрюшинных лимфоузлов, ретроперитонеальным фиброзом, синдромом Бадда-Киари с ростом тромба в нижнюю полую вену. Исключают патологические состояния, способные спровоцировать коллапс: вегетососудистую дистонию, артериальную гипотензию вследствие пищевого или медикаментозного отравления, острой инфекции, аритмии, сердечной недостаточности. По показаниям пациентку консультирует кардиолог, флеболог, гастроэнтеролог, гепатолог, уролог, онколог.
Лечение СНПВ при беременности
Как правило, постуральная гипотензия, вызванная кавальной компрессией, проходит самостоятельно при повороте пациентки на бок или вставании. Беременным с клиническими признаками расстройства следует спать на левом боку с подкладыванием между ног или под верхнюю ногу подушки. Некоторые женщины лучше чувствуют себя при отдыхе в полусидячем положении. Для уменьшения венозного застоя и улучшения гемодинамических показателей показаны умеренные физические нагрузки — ходьба, упражнения в воде, йога для беременных. При возникновении внутриутробной гипоксии назначаются препараты, улучшающие кровоток в маточно-плацентарном комплексе.
Наличие СНПВ необходимо учитывать при планировании метода родоразрешения. При отсутствии акушерских и экстрагенитальных показаний к кесареву сечению пациенткам рекомендованы естественные роды в вертикальном положении стоя, сидя или на корточках. Это позволяет существенно уменьшить риск гипоксии плода. Если женщина настаивает на традиционном способе родовспоможения, ее укладывают на левый бок, а в период изгнания переводят на родильное кресло с высоко поднятым головным концом. При оперативном родоразрешении кавальная компрессия чаще провоцирует критические нарушения гемодинамики, о чем важно помнить при подготовке и в ходе вмешательства.
Прогноз и профилактика
Исход беременности и родов при своевременном выявлении СНПВ является благоприятным и становится серьезным только при несоблюдении пациенткой рекомендаций акушера-гинеколога по коррекции образа жизни. С профилактической целью всем беременным после 25 недели показаны отказ от сна и отдыха на спине, снижение избыточного веса, достаточная двигательная активность для поддержания нормальной гемодинамики. Женщинам с многоводием, многоплодием, ожирением, варикозом нижних конечностей, половых органов при появлении признаков внутриутробной гипоксии ребенка (учащении или замедлении шевелений, изменении их интенсивности) для профилактики возможных осложнений необходимо пройти обследование для исключения скрытых форм постуральной гипотензии на спине.
Синдром нижней полой вены

Нижняя полая вена (НПВ) находится с правой стороны от аорты; затем она проходит позади тонкой кишки и поджелудочной железы; проникает через диафрагму в средний отдел грудной полости и в полость правого предсердия. Через систему кровообращения нижней полой вены проходит 70% всей венозной крови. Поэтому нарушение проходимости по этому крупному сосуду ведёт к системным нарушениям гемодинамики и ухудшению венозного оттока из нижних конечностей.
Классификация
Различают две формы синдрома НПВ:
Развивается при травме НПВ или тромбозе ранее установленного кава-фильтра. Иногда может произойти на фоне компрессии полой вены опухолью и увеличении степени свёртываемости крови. Характеризуется внезапным отёком обеих нижних конечностей, может сопровождаться болями в ногах и вздутием подкожных вен. При острой закупорке НПВ возможно развитие циркуляторного шока из-за внезапного уменьшения венозного возврата («пустой» выброс из сердца).
Развивается на фоне синдрома сдавливания НПВ опухолью или рубцовых изменениях после установленного кава-фильтра. Хроническая окклюзия сопровождается медленным развитием хронической венозной недостаточности, появлением вторичного варикозного расширения вен на брюшной стенке и нижних конечностях. С течением времени возможно развитие трофических язв на обеих голенях.
 Причины возникновения и факторы риска
Причины возникновения и факторы риска
Синдром нижней полой вены может быть вызван такими заболеваниями как:
Симптомы заболевания
Симптоматика закупорки почечного сегмента НПВ:
Прогноз
При остром развитии клинической картины окклюзии нижней полой вены прогноз для жизни неблагоприятен. Необходимо рассчитывать на эффективность лечения методами тромболизиса или тромбэктомии из нижней полой вены. В случае восстановления кровотока необходимо длительно наблюдаться у флеболога и искать причины развития заболевания, чтобы не допустить рецидива.
Хроническая окклюзия НПВ протекает с постепенным ухудшением венозного оттока. При успешном выполнении реканализации нижней полой вены возможно обратное развитие симптоматики хронической венозной недостаточности.
Преимущества лечения в клинике
Диагностика
Дифференциальный диагноз
Необходимо проводить различие с отёком на фоне хронической сердечной недостаточности и асцитом, связанным с циррозом печени. Для сердечной недостаточности характерны другие симптомы, такие как одышка, низкая толерантность к физической нагрузке. Инфаркты или мерцательная аритмия в анамнезе. Для цирроза печени более характерно скопление жидкости в животе, в то время как ноги остаются обычного объёма. Желтуха и расширение подкожных вен живота характерны для цирроза, в тоже время крупный варикоз передней брюшной стенки чаще встречается при синдроме нижней полой вены, а лечение у этих двух заболеваний разное.
Ультразвуковое исследование глубоких вен
Имея в наличии современные аппараты ультразвуковой диагностики можно достоверно оценить проходимость нижней полой вены и подвздошных вен. В зависимости от степени поражения сосуда может наблюдаться сужение или полная закупорка нижней полой вены. УЗИ может помочь с определением проходимости почечных вен и печёночного сегмента. Диагностический алгоритм включает исследование поверхностных и глубоких вен нижних конечностей, системы вен малого таза. Нередко УЗИ позволяет выявить патологию, которая привела к развитию венозного тромбоза. С помощью ультразвука возможно оценить проходимость кава-фильтра в НПВ и корректность его установки по отношению к почечным венам. Данных ультразвукового исследования обычно бывает достаточно для назначения консервативного лечения.
Если предполагается хирургическое лечение, то необходима точная визуализация поражённых венозных сегментов. Современная медицина располагает для этого большими возможностями.
Это бесконтрастное исследование глубоких вен при помощи магнитно-резонансного томографа. В сильном магнитном поле протоны отклоняются и затем, возвращаясь в обычное положение, выделяют электромагнитный сигнал. Так как организм состоит преимущественно из воды, изучение энергии протонов позволяет выявить структуру органов и тканей. С помощью МРТ можно оценить проходимость глубоких вен нижних конечностей и брюшной полости, выявить состояние окружающих внутренних органов. Исследование позволяет не только обнаружить сосудистую патологию, но и причины её вызывающие (сдавление опухолями малого таза, почек и забрюшинного пространства).
Это рентгеновское контрастное исследование глубоких вен с помощью компьютерного томографа. В отличие от обычной компьютерной томографии флебография должна выполняться специально обученным персоналом, так как контраст, вводимый в подкожные вены ног должен быть чётко дозирован для лучшей визуализации проблемной области.
Флебография
Это контрастное исследование, выполняемое через введение контраста непосредственно в глубокие вены нижних конечностей к зоне хирургического интереса. Применяется перед выполнением эндоваскулярной операции в качестве окончательного метода диагностики.
Лечение

Острый тромбоз нижней полой вены требует лечения в условиях специализированного стационара сосудистой хирургии. Задачей лечения является восстановление проходимости НПВ. Эта задача успешно решается с помощью методов эндоваскулярной хирургии. Существуют современные тромболитические препараты и эндоваскулярные зонды для удаления тромботических масс.
Тромболизис
 Ангиопластика и стентирование
Ангиопластика и стентирование
Консервативная терапия
Наиболее частым вариантом лечения является консервативная терапия с применением антикоагулянтов. К препаратам, применяемым при синдроме нижней полой вены, относят антикоагулянт варфрин или ксарелто. Для улучшения оттока крови из ног применяют детралекс или флебодию. Основным средством консервативного лечения является постоянное ношение компрессионных колготок 2-3 класса компрессии. Их необходимо менять каждые 3 месяца, так как они теряют свои свойства при длительной носке.
Лечение симптомов синдрома нижней полой вены лекарственными препаратами и компрессией способно уменьшить хроническую венозную недостаточность. Учитывая техническую сложность хирургического лечения, консервативные методы являются преобладающими в современной медицинской практике.
Варикозная болезнь таза, синдром тазового венозного полнокровия
В 1954 г. P. Guilhem и R. Baux, разрабатывая методику тазовой флебографии, описали извитые и расширенные гонадные (яичниковые) вены, заполняемые рентгеноконтрастным препаратом в антеградном и ретроградном направлениях. Между тем никто из авторов не соотнес варикозную трансформацию гонадных вен с симптомами нарушения оттока из венозных сплетений малого таза и промежности.
В современной литературе приведено несколько тысяч наблюдений успешной диагностики и лечения варикоза вен малого таза и промежности. Несмотря на это, до сегодняшнего дня врачи совершают грубые диагностические ошибки, следствием которых является ошибочная лечебная тактика.
Так, в ежегодном медицинском бюллетене клиники Мэйо (1999) отмечается, что болевой синдром на фоне варикозного расширения вен малого таза является основной причиной обращения к гинекологам в 10—20 % случаев. При этом правильный диагноз ставят лишь в 2 % случаев. Следствие диагностических ошибок — от 12 до 16 % неоправданных гистерэктомии (удаление матки).
Ведущий специалист по варикозной болезни вен малого таза профессор A. Lechter (1999) приводит данные о том, что хроническая пелвалгия, связанная с необнаруженным тазовым варикозом, только в США является причиной 70 000 ненужных гистерэктомии ежегодно. Автор подчеркивает, что даже такое обширное, можно сказать калечащее, вмешательство без коррекции основной причины заболевания — рефлюкса (сброса) по гонадным венам, в 14 % наблюдений обречено на неудачу.
В настоящее время выделяют 2 варианта течения варикозной болезни вен малого таза: варикозное расширение вен промежности и вульвы, а также синдром тазового венозного полнокровия. Следует подчеркнуть, что это разделение достаточно условно, так как более чем в 50 % случаев варикозное расширение вен промежности и вульвы провоцирует нарушение оттока из малого таза, и наоборот.
1. Варикозное расширение вен промежности и вульвы
Этиология и патогенез. Варикозное расширение вен промежности и вульвы отмечается у 30 % женщин во время беременности. Этиологические и патогенетические механизмы этого состояния в основном сходны с таковыми при варикозной болезни вен нижних конечностей. Вместе с тем прогрессирующую варикозную трансформацию вен промежности усугубляет компрессия беременной маткой магистральных вен забрюшинного пространства (подвздошных и нижней полой вен).
Клинические проявления. Клиническая картина заболевания достаточно характерна и проявляется прогрессирующим по мере увеличения срока беременности варикозным расширением вен промежности, вульвы и влагалища. В результате могут появиться зуд, чувство тяжести и распирающие боли в промежности, отек наружных половых органов, дизу-рические расстройства. В подобных условиях возможны развитие острого варикотромбофлебита и разрыв измененных вен, чреватый массивным кровотечением.
Рис. 1. Варикозное расширение вен промежности.
Острый тромбофлебит вен промежности проявляется интенсивным болевым синдромом, отеком и гиперемией кожных покровов. Пораженные вены пальпируются в виде плотных и болезненных жгутов. Температура тела поднимается до 37,5—38,0 °С.
Кровотечение из варикозных вен промежности может быть спонтанным, но чаще всего провоцируется травмой во время полового акта или родов. Остановка кровотечения связана со значительными трудностями, обусловленными высоким давлением в варикозных венах и их тонкой стенкой.
Инструментальная диагностика. Основной задачей специальных методов обследования является обнаружение источника патологического вено-венозного сброса, провоцирующего развитие варикозного расширения вен промежности и вульвы. Для этих целей применяют ультразвуковое исследование и рентгеноконтрастную флебографию.
Ультразвуковое ангиосканирование позволяет выявить недостаточность клапанов устья большой подкожной вены и сброс крови в систему наружной половой вены — одного из приустьевых притоков большой подкожной вены. Поскольку варикозное расширение вен промежности и вульвы часто сочетается с варикозной болезнью вен нижних конечностей, то во время исследования целесообразно оценить полный флебологический статус пациента.
Варикография — достаточно простая и малотравматичная процедура, выполняемая в амбулаторных условиях, необходимая в тех случаях, когда источник патологического сброса в вены промежности с помощью ультрасонографии найти не удается. Обычно эта ситуация возникает при патологическом сбросе крови из вен малого таза, что может лежать в основе развития промежностного варикоза. Во время флебографии в варикозные вены промежности пункционно вводят водорастворимый неионный рентгеноконтрастный препарат. Его распространение отслеживают электроннооптическим преобразователем и при необходимости выполняют серию снимков. Ускорить процесс распространения препарата с контрастированием источника патологического веновенозного сброса позволяет форсировать дыхание пациента или массаж паховой области.
Лечение варикоза во время беременности, когда варикозное расширение вен промежности и вульвы проявляется в основном чувством дискомфорта, распирания и тяжести в промежности, лечение симптоматическое. Пациенткам назначают медицинские колготы высокой степени компрессии, лечебный эффект которых может быть усилен дополнительным применением специальных латексных подушечек, накладываемых в области тазовых ямок и зон проекции устья большой подкожной вены бедра. Начиная со II триместра беременности, могут быть дополнительно назначены препараты, содержащие диосмин или троксерутин, которые оказывают флеботонизи-рующий эффект.
При неэффективности консервативной терапии и прогрессировании варикозного расширения после I триместра беременности можно начать флебосклерозирующее лечение. При этом из нескольких точек шприцем в варикозные вены промежности и вульвы вводят по 0,25 мл 3 % раствора фибровейна. Эластическую компрессию обеспечивают медицинскими колготами II класса и латексными подушечками. Через 7—10 сут оценивают результат. При необходимости процедуры могут быть повторены до получения удовлетворительного результата.
Если инструментальное обследование подтверждает связь варикозных вен промежности с рефлюксом через устье большой подкожной вены, то требуется операция — кроссэктомия (перевязка устья и притоков большой подкожной вены в паховой складке), которая может быть выполнена под местным обезболиванием в условиях стационара «одного дня». Хирургическое вмешательство во время беременности нежелательно, однако при реальном риске развития осложнений данная операция может быть проведена до родоразрешения.
Подтвержденный сброс крови по гонадным венам является показанием к их резекции или эмболизации, которые выполняют через 6—12 мес после родов.
Лечение острого тромбофлебита вен промежности не отличается от общепринятого при варикотромбофлебите нижних конечностей. Пациенткам назначают полупостельный режим, холод на промежность, неспецифические противовоспалительные препараты (вольтарен, кетопрофен и др.) в инъекциях, в свечах или местно.
Профилактика кровотечения из варикозных вен заключается в соблюдении правил личной гигиены (ежедневный душ, ношение удобного белья) и своевременном прекращении половых контактов. При высоком риске развития кровотечения во время родов естественным путем решается вопрос о кесаревом сечении. При уже развившемся кровотечении его остановку осуществляют чрескожным прошиванием сосуда в сочетании со склерооблитерацией.
2. Синдром венозного полнокровия малого таза
Истинная частота распространения синдрома венозного полнокровия малого таза (англ. — Pelvic Congestion Syndrome) неизвестна. Полиморфизм клинических проявлений и несовершенство диагностики маскируют его под различные формы гинекологической (воспалительные заболевания матки и ее придатков, эндометриоз), урологической (цистит), хирургической (колит, болезнь Крона и др.) и даже ортопедической (заболевания тазобедренного сустава) патологии.
Группа итальянских врачей провела трансвагинальную ультрасонографию 4000 женщин, предъявляющим жалобы на боль в нижних отделах живота. В результате в 4 % наблюдений был выявлен синдром венозного полнокровия малого таза, связанный с рефлюксом крови по гонадным венам, что было подтверждено рентгеноконтрастной флебографией.
В настоящее время доказано, что это заболевание связано с варикозным расширением венозных сплетений яичников и широкой связки матки. Главным патогенетическим моментом служит клапанная недостаточность яичниковых вен, приводящая к сбросу крови и повышению давления в венозных сплетениях малого таза. Предрасполагающими факторами могут быть ретрофлексия матки, приводящая к перегибу широкой связки матки, затрудняющей отток венозной крови, а также различные гинекологические заболевания (эндометриоз, опухоли матки и яичников). В последние годы обсуждается неблагоприятное влияние гормональной терапии и контрацепции. О влиянии гормонального фона свидетельствует то, что проявления синдрома венозного полнокровия малого таза в постклимактерическом периоде становятся менее выраженными.
Клиническая симптоматика. Заболевание проявляется чувством тяжести и болью в малом тазу (пелвалгия), возникающими при длительных статических нагрузках или физической работе; болью во времяполового акта (диспареуния), приводящей к вагинизму и боязни полового сношения; выраженным предменструальным синдромом; дисменореей; болью и повышенной чувствительностью в области промежности и вульвы. Примерно у половины пациентов обнаруживают варикозное расширение поверхностных вен в промежности и ягодичных областях. В ряде случаев могут наблюдаться дизурические расстройства, связанные с полнокровием венозного сплетения мочевого пузыря.
Рис. 2. Варикозное расширение вен малого таза. Ультразвуковая сканограмма в режиме серой шкалы. Стрелками обозначены расширенные и извитые вены.
Невозможность вести привычный образ жизни, конфликты в семье, обусловленные нарушением сексуальных отношений, серьезно ухудшают психосоматическое состояние больных женщин. Кроме того, отсутствие четкой симптоматики ставит врача в тупик, особенно если при традиционных методах обследования какую-либо патологию органов малого таза выявить не удается. В таких случаях многообразие жалоб считают психоневрологическими нарушениями, а пациенток направляют на лечение к психиатру или сексопатологу.
Диагностика. Ультрасонография, являясь оптимальным методом амбулаторного обследования больных с подозрением на синдром венозного полнокровия малого таза, позволяет не только получить объективную информацию о состоянии магистральных сосудов и венозных сплетений забрюшинного пространства, но и выявить органическую патологию органов малого таза. Сочетание традиционной и трансвагинальной ультрасонографии — наиболее эффективное.
За час до обследования пациентке предлагают выпить 1 л воды, что необходимо для наполнения мочевого пузыря. Сканирование выполняют в поперечной плоскости датчиком с рабочей частотой 3,5—5 МГц, который помещают тотчас над лонным сочленением. После осмотра матки и ее придатков в серошкальном режиме целесообразно использовать опцию цветового кодирования. Варикозно-расширенные вены малого таза лоцируются в виде многочисленных конгломератов и лакун со слабым кровотоком (рис.2-3).
Рис. 3. Варикозное расширение вен малого таза.
Чрезвлагалищная эхография с цветовым кодированием потоков крови. Определяются конгломераты варикозных вен с разнонаправленными потоками крови (симптом озер). Рефлюкс крови по левой гонадной вене (зеленый цветовой код).
Рис. 4. Лапароскопия. Варикозное расширение левых яичниковых вен.
Применение влагалищного датчика расширяет диагностические возможности ультразвукового исследования.
Рис. 5. Контрастирование варикозно-расширенных правых гонадных вен.
Лапароскопия большинством специалистов рассматривается в качестве обязательного компонента комплексного обследования пациентов с подозрением на синдром венозного полнокровия малого таза. Варикозные вены малого таза выявляют в области яичников, по ходу круглой и широкой связок матки в виде обширных синюшных конгломератов с истонченной и напряженной стенкой (рис. 4.).
Селективная оварикография — наиболее объективный метод выявления клапанной недостаточности гонадных вен. После пункции правой бедренной вены по Сельдингеру моделированный катетер проводят в устье правой и левой яичниковых вен. Катетеризация этих вен может быть осуществлена также пункцией яремных или подключичных вен после введения зонда в правое предсердие, а затем в нижнюю полую вену. Ретроградное контрастирование гонадных вен служит ангиографическим признаком их клапанной недостаточности. Эти венозные стволы резко расширены и извиты. Нередко при ретроградном контрастировании гонадных вен с одной стороны становится виден начальный сегмент яичниковых вен противоположной стороны, которые заполняются контрастом через венозные сплетения малого таза (рис. 5).
Во время селективной оварикофлебографии возможно выполнение лечебной эмболизации гонадных вен спиралями Gianturko или склерозирующими препаратамии.
Следует отметить, что простота выполнения и хорошие отдаленные результаты позволяют считать чрескатетерную эмболизацию гонадных вен одним из методов выбора при лечении синдрома тазового венозного полнокровия (см. раздел Эндоваскулярная хирургия).
Компьютерную томографию используют в случаях, требующих уточненной диагностики синдрома венозного полнокровия, и прежде всего для исключения другой патологии органов малого таза. Компьютерная томография позволяет обнаружить конгломераты варикозных вен в широкой связке и вокруг матки, а также в яичниках. Удается отчетливо визуализировать извитые, неравномерно расширенные гонадные вены.
3. Лечение синдрома венозного полнокровия малого таза
Лечебная тактика при синдроме венозного полнокровия малого таза до конца не разработана.
В литературе приведены данные об уменьшении клинических проявлений заболевания в результате приема веноактивных препаратов и неспецифических противовоспалительных средств.
Тем не менее в большинстве случаев способом выбора остается хирургическое вмешательство. При этом лучшие отдаленные результаты с исчезновением или уменьшением основных проявлений заболевания (пелвалгия, дисменорея и др.) отмечают после протяженной, двусторонней резекции гонадных вен. Иссечение вен широкой связки матки и овариэктомия, применявшиеся ранее, не имели стойкого лечебного эффекта. Из всех гинекологических операций наибольший процент положительных результатов давала гистерэктомия (удаление матки). Между тем такая калечащая операция вряд ли оправдана, так как в большинстве случаев синдром венозного полнокровия малого таза встречается у женщин с сохраненными репродуктивными функциями. В последние годы как дополнительный вариант лечения используют пластику связочного аппарата матки, устраняющую ее ретрофлексию.
Тем не менее все специалисты, серьезно занимающиеся проблемой варикозной болезни вен малого таза и синдромом тазового полнокровия, убеждены, что без устранения основной причины этого синдрома — рефлюкса по гонадным венам любое оперативное или консервативное лечение обречено на неудачу. Существует современный малоинвазивный способ лечения синдрома тазового венозного полнокровия – эмболизация (склерооблитерация) яичниковой вены. Для этого под местной анестезией через небольшой прокол бедренной вены в яичниковую вену вводится катетер толщиной 1 мм и через него вводится склерозант, который облитерирует просвет яичниковой вены за 20-30 мин, либо устанавливается эмболизационная спираль, которая также полностью перекрывает просвет сосуда. Эффективность эмболизации такая же как и при оперативном лечении, но риск осложнений и рецидива заболевания значительно меньше. За последние годы эмболизация была успешно выполнена десяткам тысяч пациентов во всем мире. Для эмболизации не нужен разрез, не нужна общая анестезия, после нее не остается швов и шрамов, срок пребывания в больнице составляет1-2 дня, после чего можно вести обычный образ жизни.
Флебэктомия в промежности может быть осуществлена двумя способами. В первом случае выполняют дугообразный разрез по переходной складке больших половых губ. При их гипертрофии избыток кожи иссекают полумесяцем. Все обнаженные в подкожной клетчатке вены мобилизуют, пересекают между зажимами и лигируют. Накладывают внутрикожный съемный или рассасывающийся шов. Данный способ эффективен при выраженной варикозной трансформации вен промежности или при сочетании заболевания с гипертрофией больших половых губ.
Второй вариант вмешательства предполагает выполнение минифлебэк-томии по Варади из отдельных проколов кожи по ходу переходной складки больших половых губ. Особенностью вмешательства является необходимость лигирования пересеченных вен, так как добиться адекватного компрессионного гемостаза в этой области невозможно. В противном случае формируются обширные подкожные гематомы промежности и больших половых губ, которые рассасываются в течение нескольких месяцев и причиняют пациенткам физические страдания и психологический дискомфорт.
Консервативное лечение. Консервативное лечение при синдроме венозного полнокровия малого таза симптоматическое, включающее нормализацию условий труда и отдыха с исключением значительных физических нагрузок и длительного пребывания в вертикальном положении.
Необходимы коррекция рациона питания за счет большого количества овощей, фруктов и растительного масла, полный отказ от алкоголя и курения.
Ежедневно рекомендуется восходящий контрастный душ на область промежности и комплекс разгрузочных упражнений, выполняемых лежа («березка», «велосипед», «ножницы» и др.). Эвакуацию крови из венозных сплетений малого таза улучшает дыхательная гимнастика — медленные глубокие вдох и выдох с включением мышц передней брюшной стенки.
Ношение лечебных колготок II компрессионного класса, улучшающих отток крови из вен нижних конечностей, венозных сплетений промежности и ягодиц, обязательно.
Показаны веноактивные препараты. Проявления синдрома тазового венозного полнокровия эффективно подавлял детралекс, прием которого в стандартной дозировке в течение 2,5—3 мес снижал интенсивность болей и выраженность других симптомов заболевания. При выраженном предменструальном синдроме прием детралекса целесообразно начинать за 1,5—2 нед перед ожидаемыми менструациями.
Варикозная болезнь вен малого таза — частая патология. Недостаточная информированность об этом заболевании хирургов, гинекологов и других специалистов (урологи, врачи общей практики, проктологи) приводит к высокому проценту диагностических ошибок и неправильной лечебной тактике.
Варикозная болезнь вен малого таза не является чисто «женской» патологией. Аналогичные патогенетические механизмы имеют варикоцеле (верикозное расширение вен семенного канатика) и хронический геморрой. Радикальное лечение и профилактика этих заболеваний возможны лишь с учетом исследования особенностей флебогемодинамики в малом тазу и системе гонадных вен.


 Причины возникновения и факторы риска
Причины возникновения и факторы риска Ангиопластика и стентирование
Ангиопластика и стентирование



