Симптом Пастернацкого
Как перевести на английский
Однако все не так просто, как кажется на первый взгляд. Проблемы возникают не только с переводом на английский, но и с исходным русским текстом.
«Симптом Пастернацкого» или «симптом поколачивания»?
Важно помнить, что часто встречающаяся фраза «Симптом Пастернацкого отрицательный с обеих сторон» на самом деле подразумевает вовсе не симптом Пастернацкого, а симптом поколачивания. Несмотря на то, что эти два симптома похожи, между ними есть существенная разница:
При рутинном общем осмотре пациента, не предъявляющего жалоб на нарушения мочеиспускания или боли в поясничной области, проверять настоящий симптом Пастернацкого (с анализом мочи до и после поколачивания) нецелесообразно. Если нет оснований предполагать заболевание почек, при осмотре врач ограничивается симптомом поколачивания. Таким образом, в подавляющем большинстве случаев упоминание в описании общего осмотра пациента «отрицательного симптома Пастернацкого» говорит лишь об отсутствии болезненности при поколачивании поясничной области. Тем не менее, фраза прочно укоренилась в медицинском сленге, и упрямо путешествует из одной истории болезни в другую именно в виде неточного названия «симптом Пастернацкого».
Переводим на английский «симптом поколачивания»
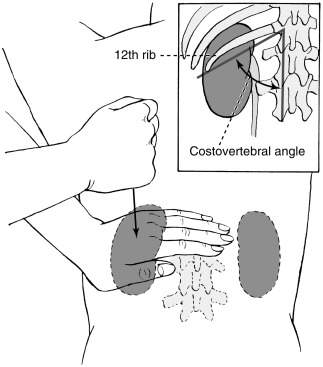
Многочисленные описания техники выполнения данного приема подтверждают, что это именно симптом поколачивания:
Murphy’s percussion test (costovertebral angle tenderness)
Murphy’s percussion test is also known as costovertebral angle tenderness (CVAT) or Murphy’s punch sign and is used to rule out kidney involvement or pseudorenal pain. When performing this percussion test the patient can either be in prone or sitting. The examiner places one hand over the costovertebral angle (CVA) of the patient’s back. Next, the examiner provides a percussive thump with the other hand, allowing the kidney to vibrate. A positive test is noted by either costovertebral tenderness or reproduction of back/flank pain signaling a red flag for renal involvement. If the patient experiences no pain after the thump is performed, then renal involvement is ruled out.
Важно! Не путать с Murphy’s sign. Это совсем другой симптом, он никак не связан с почками и относится к желчному пузырю.
Из приведенных выше вариантов англоязычных названий симптома поколачивания лучше всего остановиться на costovertebral angle tenderness (CVAT). С одной стороны, этот вариант наиболее часто используется. С другой стороны, он предельно ясно описывает симптом и сводит к минимуму вероятность того, что вас неправильно поймут.
Примеры перевода на английский
| Русский | Английский |
|---|---|
| Симптом поколачивания отрицательный. | No costovertebral angle tenderness was revealed. |
| При осмотре живот болезненный при пальпации в правом нижнем квадранте, симптом Щеткина-Блюмберга отрицательный, напряжения мышц брюшной стенки нет, симптом поколачивания отрицательный. | On examination, the patient has tenderness to palpation at the right lower quadrant without rebound or guarding and no CVA tenderness. |
| Симптом поколачивания слабоположительный с обеих сторон. | There is mild bilateral costovertebral angle tenderness. |
| При осмотре выявлена незначительная болезненность при поколачивании поясничной области справа. | Physical examination reveals mild costovertebral angle tenderness to percussion. |
| Положительный симптом поколачивания справа. | Patient is positive for costovertebral angle tenderness on the right side. |
Источники:
Серженко Надежда
Бюро медицинских переводов «Медтран»
Copyright © 2008-2019 Medtran.ru. All rights reserved.
Связаться с нами
Для расчета стоимости и сроков выполнения перевода отправьте запрос по электронной почте или через форму обратной связи.
Клинический случай постановки диагноза: «Болезнь Девика»
Оптикомиелит (болезнь Девика) – воспалительное демиелинизирующее заболевание, характеризующееся селективным поражением зрительного нерва (острый и под¬острый неврит) и спинного мозга (обширный поперечный миелит).
Оптикомиелит (болезнь Девика) – воспалительное демиелинизирующее заболевание, характеризующееся селективным поражением зрительного нерва (острый и подострый неврит) и спинного мозга (обширный поперечный миелит). Оптикомиелит часто неправильно диагностируется как рассеянный склероз (РС), но прогноз и лечение этих патологий различны. На сегодняшний день, в связи с особенностями течения и выделением специфического маркера (NMO-IgG), который не встречается при РС, оптикомиелит выделен в отдельную нозологическую единицу. Особый вариант РС описан Девиком (Devic) в 1894 г. и получил название «оптикомиелит Девика». В литературе имеются сообщения о том, что перед возникновением неврологических симптомов имел место продромальный период в виде лихорадки, инфекции и других аутоиммунных состояний, таких как системная красная волчанка, аутоиммунный тиреоидит, синдром Шегрена. Демиелинизирующее поражение зрительных нервов и спинного мозга может происходить одновременно или последовательно. Возникает временная слепота, иногда постоянная, в одном или обоих глазах. Также наблюдаются различная степень пареза или паралича в ногах, потеря чувствительности и/или дисфункция мочевого пузыря и кишечника вследствие повреждения спинного мозга. Полная клиническая картина болезни может проявиться в течение 8 недель. Течение болезни у взрослых чаще многофазное с периодами обострения и ремиссии и, в отличие от РС, более тяжелое. Патоморфологически очаги демиелинизации при этом заболевании близки к РС, но иногда встречаются нетипичные для последнего диффузные воспалительные изменения с выраженным отеком ткани мозга и в редких случаях – с геморрагиями. Данные магнитно-резонансной томографии (МРТ) и аутопсии свидетельствуют о возможности образования бляшек не только в спинном мозге и зрительных нервах, но и в перивентрикулярном белом веществе, редко – в стволе мозга и мозжечке. По данным МРТ, поражения спинного мозга носят больше некротический характер и затрагивают не менее трех сегментов.
Недавнее определение в сыворотке крови больных антител к аквапорину 4 (AQP-4) (специфических IgG) четко дифференцирует оптиконейромиелит от РС. Кроме этого, в клинике, в отличие от РС, начало заболевания приходится на более зрелый возраст, чаще болеют женщины, и в спинномозговой жидкости наблюдается плеоцитоз с повышенным содержанием белка без олигоклональных антител. Повторные исследования уровня специфических IgG позволяют наблюдать ответ на лечение и в целом мониторить заболевание.
Многие аспекты патогенеза до сих пор не ясны. Основной мишенью для иммунной реакции является AQP-4. Сывороточные антитела связываются с церебральными микрососудами, мягкой мозговой оболочкой, пространствами Вихрова – Робина. AQP-4, находящийся в отростках астроцитов или покрывающий участки сосудов, не покрытых астроцитарными ножками, участвует в образовании гематоэнцефалического барьера, при поражении не может справиться со своей функцией. Повреждение астроцитов способствует доступу других иммунных компонентов в ЦНС.
Клинический случай
Пациентка М, 58 лет, поступила на лечение во 2-е неврологическое отделение 20. 01. 2015г.
При поступлении жалобы на слабость в левой ноге, нарушение поверхностной чувствительности в обеих нижних конечностях, области живота, груди.
В плане дообследования повторно проведена нейровизуализация:
МРТ головного мозга: МР картина умеренно выраженной дисциркуляторной энцефалопатии.
МРТ шейного отдела позвоночника с в/в контрастированием: Спинной мозг на уровне С2-Тн2 неоднородной структуры утолщен, с наличием в структуре полостей расположенных на уровне С4 и С7 позвонков размерами 11х6 и 7х5 мм, при этом полость на уровне С7 с нечеткими контурами и неоднородной структуры вокруг которых визуализируются признаки отека. После контрастного усиления 20 мл Омнискана выявляется нечетко очерченное кольцевидно инфильтрирующее накопление контрастного препарата на уровне С7 распространяющееся до уровня С4 позвонка. Пре- и паравертебральные мягкие ткани не изменены. На всех уровнях шейного отдела позвоночника межпозвоночные диски снижены по высоте, МР сигнал от пульпозных ядер выраженно уменьшен, замыкательные пластинки уплощены, заострены с небольшими костными разрастаниями, при этом визуализируются протрузии межпозвонковых дисков выступающие в просвет позвоночного канала до 1, 5-2 мм. На уровнях С4-С7, за счет комплекса изменений: включающих костные разрастания, в том числе и в проекции унковертебральных сочленений, протрузий, гипертрофии желтых и задней продольной связок, утолщения спинного мозга в передне-заднем направлении. кифозирования выявляется и выраженная компрессия эпидуральной жировой клетчатки, сужение, деформация дурального мешка, ликворных пространств и переднего и боковых контуров спинного мозга, кроме того, выявляются признаки деформации дуральных воронок с обеих сторон. Заключение: МР – картину следует дифференцировать между объемным образованием спинного мозга, нарушением спинального кровообращения на фоне выраженных дегенеративно-дистрофических изменений шейного отдела позвоночника либо демиелинизирующему процессу.
МРТ грудного отдела позвоночника с в/в контрастированием: Спинной мозг на уровне (С7-Тн2) и Тн9-11 неоднородной структуры неоднородно-повышенный МР сигнал несколько утолщен. После контрастного усиления 20 мл Омнискана патологического накопления контрастного препарата не выявляется. Заключение: Миелопатия грудного отдела позвоночника на уровне Тн9-11 дифференцировать между МТS отсевом (учитывая изменения на уровне шейного отдела позвоночника) нарушением спинального кровообращения и демиелинизирующим процессом.
Подбор терапии для пациентки с дисциркуляторной энцефалопатией 2 ст. смешанного генеза для первичной профилактики сердечно-сосудистых осложнений
Пациентка М., 66 лет
Пациентка М. поступила в плановом порядке в нейрососудистое отделение НМХЦ им. Н.И. Пирогова для обследования и лечения.
Жалобы при поступлении:
на головную боль, шум в ушах, нестабильность артериального давления, головокружение не системного характера, эпизоды тошноты, шаткость при ходьбе, выраженную общую слабость, частые потери сознания, одышку, боль и ограничение движений в шейном, поясничном отделе позвоночника, онемение в кончиках пальцев рук, ног, плохой сон, храп, отеки голеней и стоп обеих ног.
Из анамнеза (со слов пациентки и ее родственников):
около 40 лет страдает гипертонической болезнью с подъемом артериального давления до 260/140 мм рт ст, адаптирована к 140/80 мм рт ст. На постоянной основе гипотензивной терапии не принимает. Около лет назад верифицирован сахарный диабет 2 типа. У эндокринолога не наблюдается. На постоянной основе самостоятельно принимает гипогликемическое средство для перорального применения группы сульфонилмочевины II поколения. Отмечает подъемы уровня глюкозы до 20 ммоль/л. Самостоятельно делает подколки инсулина со снижением гликемии до 13 ммоль/л. Инсульты, инфаркты отрицает. В течение месяцев отмечает выраженную слабость, головную боль, головокружение не системного характера, нестабильность артериального давления, уровня глюкозы крови. На фоне подъемов артериального давления и уровня гликемии отмечает частые внезапные эпизоды потери сознания. Длительность потери сознания варьирует от 5 до 20 минут. Судороги, непроизвольное мочеиспускание, прикус языка отрицает. Перед потерей сознания ощущает нарастающий выраженный шум в голове, выраженную общую слабость.
Состояние при поступлении:
Общее состояние относительно удовлетворительное. Телосложение гиперстеническое, повышенного питания. Ожирение 2 ст. (ИМТ 37). Кожные покровы, видимые слизистые нормальной окраски и влажности. Подкожные лимфоузлы не увеличены. Признаки варикозного расширения вен нижних конечностей нет. Отеки голеней и стоп обеих нижних конечностей. Щитовидная железа не пальпируется.
Система органов дыхания: Грудная клетка обычной формы, в акте дыхания участвует равномерно. ЧДД 17 в мин. При перкуссии легочный звук. Пальпация грудной клетки безболезненна. При аускультации над всей поверхностью легких дыхание везикулярное, проводиться во все отделы, хрипы не выслушиваются.
Система органов кровообращения: Крупные сосуды шеи, область сердца внешне не изменены. Перкуторно границы сердца в пределах нормы. При аускультации тоны сердца приглушены. ЧСС 75 в 1 минуту. Пульс хорошего наполнения, ритмичный. АД 140/80 мм рт. ст.
Система органов пищеварения: Язык влажный, чистый. Живот при осмотре симметричен. При пальпации живот мягкий, безболезненный. Симптомов раздражения брюшины нет. При перкуссии свободной жидкости в брюшной полости не определяется. Перкуторно печень не увеличена, по краю реберной дуги. Стул оформленный.
Система органов мочеотделения: При осмотре область почек без патологических изменений. Пальпация почек безболезненная. Симптом «поколачивания» отрицателен с двух сторон.
Неврологический статус: В ясном сознании. Менингеальных симптомов нет.
Черепно-мозговые нервы:
I пара: обоняние не нарушено.
II пара: прямая и содружественная фотореакции симметричные.
III, IV, VI пары: глазные щели D=S, зрачки ОD=ОS, движения глазных яблок в полном объеме, конвергенция сохранена с сторон.
V пара: Тригеминальные точки безболезненны, конъюнктивальный рефлекс живой, корнеальные рефлексы равномерные, живые, функция жевательных и височных мышц не изменена.
VII пара: Лицо симметричное. Мимические пробы выполняет удовлетворительно.
VIII пара: слух не снижен. Нистагм установочный в обе стороны.
IX, X, XI: (бульбарная группа нервов) мягкое небо подвижно, uvuli без четких признаков девиации, язык по средней линии. Дизатрии нет, глотание не нарушено. Положительный симптом Маринеску-Радовичи с сторон.
Двигательная сфера: Мышечная сила в конечностях достаточная. Мышечный тонус D=S. Глубокие рефлексы с рук D=S, несколько снижены; коленные рефлексы D=S, снижены; ахиловы рефлексы D=S, снижены. Патологических стопных и кистевых знаков нет.
Чувствительность: не нарушена.
Координаторная сфера: динамические координаторные функции выполняет удовлетворительно. В позе Ромберга пошатывается.
Высшие корковые функции: афатических нарушений нет. Астенизирована.
Тазовые функции: не нарушены.
Вертеброгенный синдром: умеренно выраженный болевой и мышечно-тонический синдром шейной и пояснично-крестцовой локализации. Симптомы натяжения отрицательны.
С учетом жалоб, анамнеза заболевания, данных объективного осмотра, выполнен комплекс лабораторных и инструментальных диагностических мероприятий.
По лабораторным показателям при поступлении — признаки дислипидемии, гипергликемии, глюкозурии.
По данным МРТ головного мозга, МР-ангиографии сосудов головного мозга — МР- признаки диффузно-очаговых изменений в веществе головного мозга, вероятнее всего, сосудистого генеза; аневризмы левой средней мозговой артерии. По данным ЭЭГ с функциональными пробами — признаков пароксизмальной и эпилептической активности не выявлено. Консультирована нейрохирургом, эндоваскулярным хирургом. На момент госпитализации пациентка воздержалась от проведения церебральной ангиографии.
По данным МРТ шейного и пояснично-крестцового отдела позвоночника — выявлены множественные грыжи и протрузии на указанных уровнях. Консультирована нейрохирургом, рекомендована консервативная терапия. По данным ЭНМГ нижних конечностей — выявлены признаки выраженного, преимущественно аксонального, поражения моторных и сенсорных волокон нервов нижних конечностей по полиневритическому типу.
По данным УЗДС БЦА — у.з. признаки гипертонической макроангиопатиии (С-образная извитость ВСА справа, S-образная извитость ВСА слева, эктазия ВЯВ с двух сторон. Умеренно выраженная непрямолинейность хода позвоночной артерии в канале поперечных отростков шейных позвонков с двух сторон.
По данным ТКДС — Скоростные показатели кровотока в исследованных сосудистых бассейнах — снижены, симметричны. Индексы, характеризующие уровень периферического сопротивления в исследованных бассейнах, соответствуют возрастной норме.
По данным УЗДС вен и артерий нижних конечностей — у.з. признаки нестенозирующего атеросклероза артерий нижних конечностей с формированием периферического дефицита кровотока с двух сторон. Проходимость глубоких и подкожных вен нижних конечностей сохранена. Признаки варикозного расширения в системе БПВ справа.
По данным ХМ-ЭКГ — регистрируется мерцание-трепетание предсердий. Средняя ЧСС 69 уд/мин. Минимальная ЧСС 46 уд/мин, зарег. в 1:29 (на фоне синусового ритма). Максимальная ЧСС 140 уд/мин, зарег. в 7:04. (на фоне нарушения ритма). Редкие одиночные и парные предсердные экстрасистолы (всего 677), 4 предсердные «пробежки» из комплексов с мах. ЧСС 108 уд/мин. Консультирована кардиологом, подобрана терапия для коррекции артериальной гипертензии, нарушений ритма, проводимости сердца. Для исключения аритмогенного генеза синкопальных состояний, рекомендовано проведение коронарной ангиографии. На момент госпитализации пациентка воздержалась от проведения коронарографии.
Выполнен кардио-респираторный мониторинг — данных за синдром обструктивного апноэ сна не получено.
По данным УЗИ органов брюшной полости, малого таза, почек — диффузные изменения печени и поджелудочной железы. Увеличение размеров печени за счет левой доли. Перегиб желчного пузыря, расширение общего желчного протока. Киста левой почки. Консультирована урологом, в настоящее время оперативное лечение не показано, рекомендован УЗ-контроль 1 раз в 6 месяцев. По данным УЗИ щитовидной железы — значимых нарушений структуры паренхимы не выявлено. По лабораторным показателям — данных за онко-процесс, нарушение гормонального статуса щитовидной железы, надпочечников не получено.
Таким образом, по результатам обследования выявлены следующие факторы риска сердечно-сосудистых осложнений: артериальная гипертензия, дислипидемия, сахарный диабет 2 типа, нарушения ритма сердца по типу пароксизмальной формы фибрилляции и трепетания предсердий.
По шкале ASCVD у данной пациентки на догоспитальном этапе риск развития сердечно-сосудистых осложнений в ближайшие 10 лет составил 25,7%. Назначена гиполипидемическая терапия (розувастатин) на постоянной основе, что позволяет снизить риск до 4,5%. Рекомендован контроль биохимического анализа крови — показатели липидограммы, печеночных ферментов через 3 месяца, далее 1 раз в 6 месяцев.
В качестве антитромботической терапии при верифицированном нарушении ритма сердца по типу пароксизмальной формы фибрилляции и трепетания предсердий, с учетом риска кровотечений (по шкале HAS-BLED: 3 балла), тромбоэмболических осложнений (по шкале CHADS2Vasc: 4 балла), уровня клиренса креатинина (по шкале MDRD: 77 мл/мин/1,73 кв.м) — рекомендована длительная антикоагулянтная терапия Апиксабаном.
По нарушению углеводного обмена осмотрена в динамике эндокринологом, подобрана гипогликемическая терапия, рекомендации по диете и модификации образа жизни даны.
Таким образом, с учетом выявленных факторов риска сердечно-сосудистых осложнений, пациентке подобрана гипотензивная, антиаритмическая, гиполипидемическая, антитромботическая, гипогликемическая терапия для первичной профилактики острых сосудистых заболеваний (инсультов и инфарктов).
На фоне проведенного лечения отмечена положительная динамика в виде нормализации артериального давления, сердечного ритма, показателей углеводного обмена, уменьшения выраженности цефалгического синдрома, болевого и мышечно-тонического синдрома шейной и пояснично-крестцовой локализации, шума в ушах. Отмечен регресс вестибулярно-атактических нарушений, отека нижних конечностей, увеличение общей двигательной активности пациентки, улучшение качества ночного сна, эмоционального фона. Повторных эпизодов синкопальных состояний за период госпитализации не отмечено.
Пациентка выписана в удовлетворительном состоянии с рекомендациями под наблюдение невролога, кардиолога, эндокринолога, уролога по месту жительства.
Острый холецистит (K81.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Примечание
В данную подрубрику включены следующие клинические понятия:
— абсцесс желчного пузыря;
— ангиохолецистит;
— эмфизематозный (острый) холецистит;
— гангренозный холецистит (гангрена желчного пузыря);
— гнойный холецистит;
— эмпиема желчного пузыря.
Период протекания
Минимальный инкубационный период (дней): 1
Максимальный инкубационный период (дней): 50
Заболевание характеризуется острым течением. Развивается в сроки от 1 до 50 дней с момента провоцирующего события.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация острого холецистита отсутствует. Морфологически некоторые авторы выделяют указанные ниже формы.
2. Деструктивные (гнойные) формы.
Этиология и патогенез
Этиология острого некалькулезного холецистита (ОНКХ) разнообразна, некоторые звенья патогенеза изучены недостаточно. Основным патогенетическим фактором считается ишемия стенки желчного пузыря (ЖП), которая может быть первичной или вторичной.
Как правило, под влиянием интенсивной терапии кровоток восстанавливается и следует стадия реперфузии, что приводит к еще большим повреждениям стенки. На фоне ишемии стенки ЖП теряется ее способность к сокращению. Этот факт, в свою очередь, вызывает застой и сгущение желчи и затруднение ее эвакуации. Вышеперечисленные изменения ведут к перерастянутости стенки ЖП, что усугубляет ее ишемию вплоть до некроза и перфорации.
2. Застой желчи и ее повышенная литогенность. Пациенты, находящиеся в критическом состоянии, предрасположены к развитию ОНКХ вследствие увеличения вязкости желчи, которая, в свою очередь, возникает из-за лихорадки, обезвоживания, длительного голодания. Перечисленные факторы (особенно невозможность поступления пищи и воды через желудочно-кишечный тракт) приводят к снижению или отсутствию холецистокинин-индуцированного сокращения ЖП. В условиях повышенного внутрипузырного давления и повышенной вязкости желчи гипотония ЖП может привести к «перераздуванию» ЖП с последующей ишемией и некрозом стенки ЖП.
5. Прочие причины.
Повреждение ткани ЖП может быть вызвано повышением уровня простагландинов Е при сепсисе и тяжелой травме (синдром системного воспалительного ответа). Возможно также развитие заболевания в результате заброса в желчный пузырь ферментов и проферментов поджелудочной железы (так называемый «ферментативный холецистит») при дуоденопузырном или панкреатопузырном рефлюксе.
Развитие ОНКХ у беременных связано со сдавлением ЖП извне, также приводящим к нарушению эвакуации желчи с развитием повышенного внутрипузырного давления и ишемии стенки.
Дети
Частые непосредственные возбудители воспаления у детей:
— кишечная палочка;
— стафилококки и стрептококки;
— анаэробная флора;
— брюшнотифозная палочка.
Острый холецистит у детей также часто имеет связь с пороками развития пузырного протока и шейки желчного пузыря. Основные причины нарушения оттока желчи из желчного пузыря у детей помимо вышеуказанных:
— спазм сфинктера пузырного протока (сфинктер Люткенса);
— закупорка сфинктерa пузырного протока комочками слизи, микролитами;
— гипертонус сфинктерa Одди;
— пороки развития желчного пузыря и протока.
Гистология
Имеющиеся исследования (Laurila et al, 2005) позволили сформулировать гистологические находки, подтверждающие ишемию стенки ЖП, как основной патогенетический фактор.
Картина включает в себя следующие изменения:
1. Увеличение количества лейкоцитов по краю участка воспаления (картина, соответствующая ишемии и реперфузионному повреждению).
2. Интерстициальный отек, связанный с фокальной окклюзией сосудов и увеличением просвета лимфатических сосудов (признаки, связанные с ишемией).
3. Большое количество желчи в стенке ЖП (вплоть до мышечного слоя), что связано с повреждением эпителия стенки ЖП и повышением ее проницаемости.
Эпидемиология
Признак распространенности: Редко
Соотношение полов(м/ж): 2.5
Возраст. Сообщается о диагностике ОНКХ в различных возрастных группах. Однако у взрослых наиболее часто ОНКХ развивается в возрасте старше 50 лет. Пациенты этого возраста составляют 2/3 пациентов с ОНКХ и холецистэктомией по этому поводу.
Пол. Соотношение мужчин и женщин колеблется от 2:1 до 3:1. После оперативного вмешательства, не связанного с предшествующей травмой, количество мужчин с развившимся ОНКХ составляет до 80%.
Факторы и группы риска
Примечание
Значимость многих факторов постоянно уточняется. Например, не все исследователи согласны, что пересадка костного мозга относится к слабым факторам риска. О развитии ОНКХ сообщалось при беременности, гепатите А (особенно у детей), любых состояниях, связанных с нарушением пассажа желчи (спазмы сфинктеров, аномалии развития и т.д.).
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Общие положения
Диагностика
Общие положения
1. Не существует какого-либо одного метода визуализации, обладающего высокой чувствительностью и специфичностью. Любой из методов имеет как преимущества, так и недостатки.
2. Зачастую приходится использовать несколько методов инструментального исследования с целью подтверждения диагноза.
3. Выбор начального метода визуализации и последовательности использования методов визуализации точно не установлен. Различные авторы предлагают различные последовательности выполнения УЗИ, КТ, МРТ, ЭУЗИ, HIDA и прочих с целью наиболее быстрой и точной диагностики.
В силу многих обстоятельств (институциональные возможности клиники, опыт врача, состояние пациента и других) невозможно определить последовательность исследований для каждого конкретного пациента с подозрением на острый некалькулезный холецистит (ОНКХ). Чаще всего за счет быстроты, простоты, неинвазивности, отсутствия лучевой нагрузки и низкой стоимости первым этапом инструментальной диагностики считается УЗИ.
4. Для некоторых методов разработаны так называемые «большие» и «малые» критерии диагностики, в зависимости от сочетания которых, полученное изображение в большей или меньшей степени соответствует ОНКХ (см. таблицу ниже).
5. При использовании любого метода возможны как ложноположительные, так и ложноотрицательные результаты. При использовании нескольких методов или проведении серийных исследований со сравнением полученных результатов в динамике, чувствительность и специфичность диагностики повышается.
6. Полученные результаты не могут быть интерпретированы как подтверждение диагноза ОНКХ, если отсутствуют соответствующие клинические и лабораторные данные и пациент не находится в группе риска.
7. Чем тяжелее состояние пациента, тем менее чувствительны и специфичны признаки, выявляемые при инструментальном исследовании.
Инструментальная диагностика
1. Обзорная рентгенография. Обладает низкой диагностической ценностью. Иногда позволяет выявить пневмобилию и/или наличие газа в желчном пузыре (при гангрене и перфорации или при активном размножении анаэробной флоры).
Исследование проводится также с целью дифференциальной диагностики с пневмонией и кишечной непроходимостью. Клинику правосторонней пневмонии может отчасти симулировать эмпиема плевры, которая возникает иногда как осложнение ОНКХ. Диагностическая ценность метода низкая.
Методы и критерии диагностики
Метод
Критерии
Описание критериев
Совокупность критериев для диагностики
Главные
(большие)
критерии
2. Неоднородность структуры, поперечная исчерченность, удвоение эхосигнала (признаки отека стенки ЖП).
4. Наличие жидкости рядом с ЖП (при отсутствии асцита или гипоальбуминемии).
5. Признаки слущивания и некроза слизистой ЖП.
6. Наличие газа в стенке ЖП или в самом ЖП.
Наличие 2 больших признаков или
1 большого и 2 малых.
Большинство исследований
предлагает ориентироваться
на диагностическую триаду:
1. Утолщение стенки ЖП.
2. Гиперэхогенность желчи.
3. Наличие водянки ЖП.
Дополнительные (малые)
критерии
1. Гиперэхогенность содержимого ЖП (сгущение желчи).
2. Увеличение размеров ЖП (более 5 см в поперечном сечении или более 8 см в продольном).
Главные
(большие)
критерии
1. Утолщение стенки ЖП более 3-4 мм.
2. Наличие жидкости в околопузырном пространстве.
3. Отек подслизистой.
4. Визуализация газа в интермуральном отделе слизистой.
Наличие 2 больших признаков или
1 большого и 2 малых.
Дополнительные (малые)
критерии
1. Гиперэхогенность содержимого ЖП (сгущение желчи).
2. Увеличение размеров ЖП (более 5 см в поперечном сечении или более 8 см в продольном).
1. Отсутствие визуализации желчного пузыря через 1 час после инъекции радиоактивного изотопа, меченного технецием (RC).







