Синдром Леша-Нихана
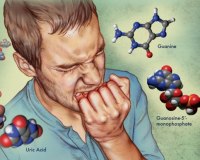
Синдром Леша-Нихана — это наследственное заболевание, которое возникает при нарушении обмена пуринов, избыточном накоплении мочевой кислоты в организме. Развивается вследствие генетической мутации, вызывающей дефицит фермента ГФРТ. Проявляется приступами подагры, тяжелым неврологическим дефицитом, самоповреждающим поведением. Диагностика болезни проводится путем биохимических анализов, генетического исследования, методов нейровизуализации. Лечение синдрома симптоматическое: подбор диеты, противоподагрические средства, психотропные препараты и комплексная нейрореабилитация.
МКБ-10
Общие сведения
Синдром назван в честь американского педиатра и генетика Вильяма Нихана и его студента Майкла Леша, которые в 1964 г. первыми описали типичную клиническую картину у двух братьев с подагрой, поражением ЦНС, самоагрессией. С учетом особенностей транскрипции в русскоязычных источниках встречаются вариации названия «синдром Леша-Нихена», «Леша-Найхана». Заболевание регистрируется с частотой 1 случай на 235-380 тыс. населения, болеют преимущественно мужчины. Несмотря на редкость, проблема актуальна в современной генетике, что связано со сложностями ее диагностики, затруднениями в подборе терапии.
Причины
Заболевание возникает вследствие мутаций гена HPRT1, который отвечает за образование фермента гипоксантин-гуанинфосфорибозилтрансферазы (ГФРТ). Описано более 400 вариантов дефектов генетического кода, вызывающих болезнь Леша-Нихана. Мутация расположена на Х-хромосоме в локусе Xq26.2-q26.3. Наследование синдрома происходит по Х-сцепленному типу, поэтому практически все пациенты – представители мужского пола, а женщины в основном являются бессимптомными носителями гена.
Патогенез
Главную роль в патогенезе болезни играет повышенное образование мочевой кислоты. Она синтезируется из гуанина и гипоксантина, которые накапливаются внутри клеток вследствие дефицита ГФРТ, а затем подвергаются биохимическим превращением под действием фермента ксантиноксидазы. Ведущим в развитии синдрома является усиленное образование новых пуринов, что в сочетании с нарушениями реутилизации существующих пуриновых соединений утяжеляет состояние больного.
Механизм появления неврологических нарушений при болезни Леша-Нихана пока не раскрыт. Экспериментальные исследования позволяют предположить поражение ЦНС из-за нарушений обмена нейромедиаторов — дофамина, серотонина, аденозина. Особенно важное значение в патогенезе синдрома играет поражение базальных мозговых ганглиев, где расположено большое число дофаминергических нейронов.
Симптомы
В практике условно выделяют 3 формы синдрома соответственно степени остаточной активности энзима ГФРТ. При показателе меньше 1,5% развивается полный спектр расстройств, включающий тяжелые нарушения пуринового обмена и неврологические симптомы. Значение 1,5-8% соответствует менее интенсивным неврологическим проявлениям, а при уровне ГФРТ больше 8% преобладают расстройства обмена мочевой кислоты при нормальном функционировании ЦНС.
Первые признаки синдрома Леша-Нихана появляются у 3-6 месячных младенцев. Наблюдается снижение мышечного тонуса, вялые движения руками и ногами, задержка психомоторных навыков (улыбка, фиксация взгляда, удерживание головы). Во втором полугодии жизни младенца начинаются непроизвольные движения конечностями, головой, туловищем. После 1 года формируется выраженный гиперкинез с сопутствующей мышечной гипотонией.
Двигательные расстройства неуклонно прогрессируют. При попытке ребенка научиться сидеть или стоять зачастую отмечается дугообразное прогибание туловища и шеи, которому сопутствует тремор. Внешне такие симптомы напоминают судорожный припадок. При тяжелом дефиците ГФРТ больные утрачивают способности к целенаправленным движениям, самостоятельному передвижению. Клиническая картина сходна с симптоматикой ДЦП.
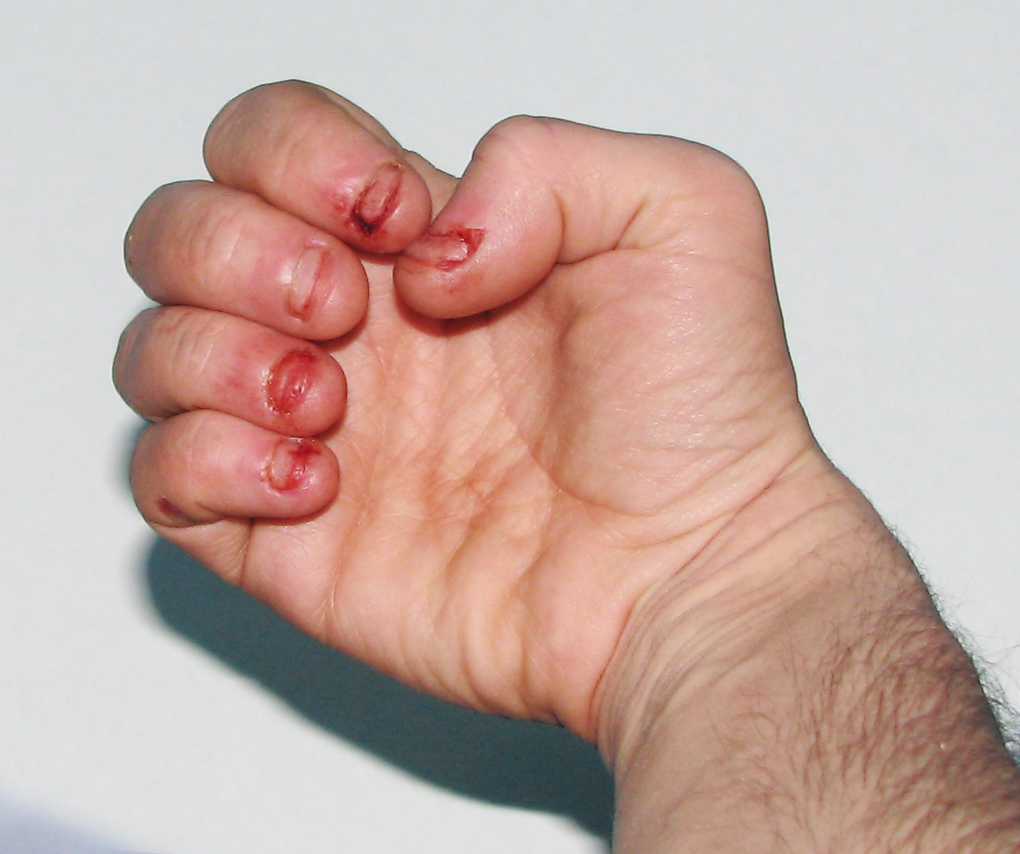
Синдром обязательно сопровождается аутоагрессивным поведением, когда пациент наносит травмы самому себе. Обычно это проявляется в виде постоянного прикусывания губ, кусания собственных пальцев, попыток травмировать глаза. Изредка агрессия проецируется на других людей: больные пытаются ударить окружающих, употребляют нецензурные выражения в речи.
Неотъемлемой составляющей клинической картины является гиперурикемия и гиперурикозурия. У детей раннего возраста родители могут замечать желтый осадок на памперсах, который представляет собой кристаллы мочевой кислоты. Для синдрома Леша-Нихана характерны развитие уратной нефропатии, случаются эпизоды микро- или макрогематурии. В тяжелых случаях возникает нефролитиаз, острая почечная недостаточность.
Осложнения
У всех больных с синдромом Леша-Нихана есть интеллектуальные нарушения по типу легкой или среднетяжелой умственной отсталости. Самой главной проблемой является дефицит внимания, вследствие чего такие дети крайне сложно обучаются. Вследствие тяжелых нарушений двигательных функций происходит ранняя инвалидизация пациентов, они большую часть времени пребывают на специальных колясках с фиксацией.
В редких случаях патология осложняется гастроэзофагеальным рефлюксом и частой рвотой, что затрудняет кормление. Также при болезни Леши-Нихана возможно появление мегалобластной или микроцитарной анемии. У некоторых больных бывают врожденные пороки развития: деформация ушных раковин, атрезия ануса, отсутствие яичек. Иногда возникают приступы апноэ, которые могут быть ассоциированы с синдромом внезапной смерти.
Диагностика
Первичное обследование проводится у детского невролога или педиатра, после чего назначается консультация генетика. Заподозрить болезнь удается по признакам гиперурикемии, которая сочетается с эпизодами аутоагрессии, задержкой психомоторного развития, гиперкинезами. Для подтверждения диагноза синдрома Леша-Нихана применяются следующие методы диагностики:
Лечение синдрома Леша-Нихана
Поддерживающая терапия начинается со специальной диеты для ограничения поступления пуринов в организм. Из рациона исключаются мясные и рыбные бульоны, копчености, консервы, также пациентам запрещено давать шоколад, кофе, соленые сыры. Основу питания составляют овощи, молочные продукты, правильный питьевой режим (отвары сухофруктов, щелочные минеральные воды). Медикаментозная терапия синдрома Леша-Нихана включает:
Большое значение при синдроме Леша-Нихана имеет правильный уход. Дома нужно создать безопасную обстановку, покрыть мягкими материалами острые углы в зоне доступности ребенка, убрать травмоопасные предметы. При двигательных нарушениях используется специальное инвалидное кресло с широкими ремнями-фиксаторами, чтобы оградить больного от самоповреждения. Для защиты губ и языка от прикусывания на зубы надеваются специальные пластины.
Поскольку у многих пациентов с болезнью Нихана сохраняется речевое развитие и способность к запоминанию, возможно обучение таких детей. Учитывая выраженный дефицит внимания, требуются занятия по специальной программе с коррекционными педагогами. Реабилитация дополняется программами ЛФК, массажем для коррекции гипертонуса, физиотерапевтическими методиками.
Прогноз и профилактика
Синдром Леша-Нихана относится к неизлечимым заболеваниям, поэтому прогноз относительно неблагоприятный. Продолжительность жизни коррелирует с уровнем ГФРТ: пациенты с содержанием фермента менее 1,5% и развернутой клинической картиной зачастую погибают в возрасте 20-30 лет. При более высоком содержании энзима больные живут дольше. Профилактика синдрома заключается в медико-генетическом консультировании семей с отягощенной наследственностью.
Синдром Леша-Нихана
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Что такое синдром Леша-Нихана?
Синдром Леша-Нихана (или Нехена) представляет собой редкую врожденную ошибку метаболизма пурина, характеризующуюся отсутствием или дефицитом активности фермента гипоксантин-гуанин фосфорибозилтрансферазы (ГГФТ или англ. HPRT). Пурины являются азотсодержащими соединениями, содержащимися во многих продуктах питания (например, органическое мясо, мясо домашней птице и бобовые).
В отсутствие HPRT пурины гипоксантин и гуанин не встраиваются в нуклеотиды. У людей с синдромом Леша-Нюхана аномально высокое содержание мочевой кислоты, а кристаллы урата натрия могут ненормально накапливаться в суставах и почках.
Синдром Леша-Нихена наследуется как Х-сцепленное рецессивное генетическое заболевание, которое, за редким исключением женщин, чаще всего поражает мужчин. Симптомы синдрома Леша-Нихана включают в себя нарушение функции почек, острый подагрический артрит и самоуничижительное поведение, такое как прикус губ и пальцев и/или удары головой.
Признаки и симптомы
Симптомы синдрома Леша-Нихана могут проявиться уже в возрасте 6 месяцев. Более раннее образование кристаллов урата в результате аномально повышенного уровня мочевой кислоты в моче приводит к наличию отложений оранжевого цвета («оранжевый песок») в подгузниках у детей с этим расстройством. Это может быть первым проявлением синдрома Леша-Нихана, но оно редко распознается в раннем детстве.
В результате чрезмерного количества мочевой кислоты, которая выделяется в виде урата натрия в почках младенцев с синдромом Леша-Нихена могут развиваться мочевые конкременты (камни). Эти камни могут вызвать появление крови в моче (гематурию) и увеличить риск инфекций мочевыводящих путей. Кристаллы урата также могут быть обнаружены в суставах, но, как правило, только в позднем подростковом возрасте или во взрослом возрасте нелеченные пациенты с синдромом Леша-Нихана испытывают повторяющиеся эпизоды боли и отека суставов, как у взрослых с подагрой. Эти эпизоды могут становиться все более частыми после их начала.
У детей старшего возраста с этим заболеванием отложения урата натрия могут накапливаться в хрящевых тканях суставов и ушей; в ушах они образуют видимые «выпуклости», называемые тофус. Этот симптом также широко известен как подагрический тофус.
Неврологические симптомы, связанные с синдромом Леша-Нихена, обычно начинаются в возрасте до 12 месяцев. Они могут включать в себя непроизвольные извивающиеся движения рук и ног (дистонию) и бесцельные повторяющиеся движения (хорею), такие как сгибание пальцев, подъем и опускание плеч и/или корченье гримас на лице. Младенцы, которые раньше могли сидеть прямо, обычно теряют эту способность. Первоначально мышцы могут быть мягкими и приводить к затруднению удержания головы в вертикальном положении. Пострадавшие дети могут не достичь вех в развитии, таких как ползание, сидение или ходьба (т.е. испытывают задержки в развитии). В конце концов, большинство детей с синдромом Леша-Нихана испытывают аномально повышенный мышечный тонус (гипертонию) и ригидность мышц (спастичность). Глубокие сухожильные рефлексы повышены (гиперрефлексия). Интеллектуальная инвалидность также может возникнуть и обычно умеренная. Однако точная оценка интеллекта может быть затруднена из-за плохо сформулированной речи (дизартрии). У некоторых пациентов нормальный интеллект.
Самая поразительная особенность синдрома Леша-Нихана, которая наблюдается примерно у 85 процентов пациентов, — это самоповреждение. Такое поведение чаще всего начинается в возрасте от двух до трех лет. Тем не менее, они также могут развиваться в течение первого года жизни или значительно позже в детстве. Самоповреждение может включать в себя повторяющиеся прикусы губ, пальцев и/или рук и повторяющиеся удары головой о твердые предметы. Некоторые дети могут поцарапать свое лицо несколько раз. Тем не менее, люди с синдромом Леша-Нихана не чувствительны к боли. Дополнительные поведенческие нарушения включают агрессивность, рвоту и плевки. Регулярное самоповреждение приводит к потере тканей.
Дети с синдромом Леша-Нихена могут испытывать затруднения при глотании (дисфагию) и могут испытывать трудности при кормлении. Рвота встречается часто, и большинство пораженных детей имеют недостаточный вес для своего возраста. Дополнительные симптомы могут включать раздражительность или крик. У некоторых детей с синдромом Леша-Нихана также может развиться редкая анемия, известная как пернициозная анемия.
Другим симптомом синдрома Леша-Нихана может быть тяжелый мышечный спазм, который вызывает сильное сгибание спины и наклон головы и пятки назад (опистотонус). Пострадавшие дети могут также испытывать вывих бедра, переломы, ненормальное искривление позвоночника (сколиоз) и/или постоянную фиксацию нескольких суставов в согнутом положении (контрактуры).
Женщины-носители обычно не имеют симптомов расстройства, но могут развить подагру в более позднем возрасте в результате нелеченного избытка мочевой кислоты в крови (гиперурикемии).
Причины
Единственный ген, о котором известно, что он связан с синдромом Леша-Нихана, расположен в Х-хромосоме и называется HPRT1. Нарушения (мутации) в гене HPRT1 приводят к отсутствию или дефициту фермента гипоксантин-гуанин-фосфорибозилтрансферазы (ГГФТ или англ. HPRT) и ненормальному накоплению мочевой кислоты в крови.
Синдром Леша-Нихена наследуется по Х-сцепленной схеме. Х-связанные генетические расстройства — это состояния, вызванные ненормальным геном на Х-хромосоме и проявляющиеся в основном у мужчин. Женщины с ненормальным геном, присутствующим в одной из их Х-хромосом, являются носителями этого расстройства. Женщины-носители обычно не проявляют симптомов, потому что у женщин есть две Х-хромосомы, и только одна несет аномальный ген. У мужчин есть одна Х-хромосома, которая унаследована от матери, и если мужчина унаследует Х-хромосому, которая содержит ненормальный ген, он разовьет болезнь.
Женщины-носители расстройства, связанного с Х, имеют 25% риск с каждой беременностью родить дочь-носительницу, подобную себе, 25% риск родить дочь, не являющуюся носителем, 25% вероятность родить сына, пораженного этой болезнью, и 25% риск иметь незатронутого здорового сына.
Если мужчина с Х-связанным расстройством способен к размножению, он передаст аномальный ген всем своим дочерям, которые будут носительницами. Мужчина не может передать X-связанный ген своим сыновьям, потому что мужчины всегда передают свою Y-хромосому вместо своей X-хромосомы потомству мужского пола.
Затронутые группы населения
Синдром Леша-Нихана — это редкое заболевание, которое поражает в мужчин. Редко женщины могут быть затронуты расстройством. Тем не менее, в большинстве случаев женщины могут быть носительницами гена заболевания, но бессимптомными. Согласно одной из оценок, заболевание встречается примерно у 1 из 380 000 живорожденных.
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть похожи на симптомы синдрома Леша-Нихена в том смысле, что может возникнуть самоповрежденческое поведение. Сравнения могут быть полезны для дифференциальной диагностики:
Диагностика
Диагноз синдрома Леша-Нихена может быть подтвержден тщательной клинической оценкой, включающей подробную историю болезни и специальные анализы крови. Дети с этим расстройством имеют аномально высокие концентрации мочевой кислоты в крови. Отсутствие фермента HPRT в клетках любой ткани подтверждает диагноз. Для определения конкретной вызывающей заболевание мутации также доступен молекулярно-генетическое тестирование на ген HPRT1.
Пренатальная диагностика и предимплантационная генетическая диагностика возможны, если у пострадавшего члена семьи была выявлена мутация гена HPRT1, вызывающая заболевание. Пренатальная диагностика также может быть сделана с помощью ферментного анализа.
Стандартные методы лечения
Лечение синдрома Леша-Нихана направлено на конкретные симптомы, которые проявляются у каждого человека. Лечение может потребовать скоординированных усилий команды специалистов. Педиатрам, специалистам по диагностике и лечению скелетных нарушений (ортопедам), физиотерапевтам и другим медицинским работникам может потребоваться систематическое и всестороннее планирование лечения пострадавшего ребенка.
Для контроля избыточного количества мочевой кислоты, связанной с синдромом Леша-Нихана, и контроля симптомов, связанных с избыточным количеством мочевой кислоты используется препарат аллопуринол. Однако это лечение не влияет на неврологические или поведенческие симптомы, связанные с этим расстройством.
При наличии камней в почках их можно лечить экстракорпоральной ударно-волновой литотрипсией (ЭУВЛ). Во время этой процедуры пациент погружается в воду и ударные волны высокой энергии направляются на тело в области почечного камня. Камень распадается на мелкие кусочки, и эти мелкие кусочки выходят с мочой.
Никакое продолжительное лечение или медикаментозная терапия не оказались столь же эффективными для лечения неврологических проблем, связанных с синдромом Леша-Нихана. Баклофен или бензодиазепины были использованы для лечения спастичности. Также и диазепам может быть полезен.
Сообщалось, что люди с синдромом Леша-Нихана извлекают выгоду из методов модификации поведения, разработанных для уменьшения самоповрежденческого поведения, но реальный успех необычен. Детям с синдромом Леша-Нихена обычно требуется физическая сдержанность в области бедер, груди и локтей, чтобы они не травмировали себя. Подлокотники удерживают руки свободными. Укус пальцев и/или губ, который может привести к необратимому извращению, может быть предотвращен путем использования защитного средства для рта (орального протезирования) или удаления зубов. Многие пострадавшие люди сами требуют ограничений. По мере взросления самоповрежденческое поведение некоторых пострадавших может улучшиться или прекратиться.
У некоторых пациентов для лечения поведенческих нарушений, связанных с синдромом Леша-Нихана использовались лекарства. К ним относятся Апилепсин, Депакин, Орфирил, Конвулекс, Энкорат (Вальпроевая кислота), Габапентин, Баклофен и Карбамазепин. Бензодиазепины также могут быть полезны при лечении симптомов тревоги, иногда связанных с синдромом Леша-Нихана.
Прогноз
Пациенты могут умереть от аспирационной пневмонии или осложнений от хронического нефролитиаза и почечной недостаточности. При оптимальном уходе немногие пациенты живут за 40 лет, и большинство из них ограничены инвалидной коляской.
Высшее образование (Кардиология). Врач-кардиолог, терапевт, врач функциональной диагностики. Хорошо разбираюсь в диагностике и терапии заболеваний дыхательной системы, желудочно-кишечного тракта и сердечно-сосудистой системы. Закончила академию (очно), за плечами большой опыт работ.
Специальность: Кардиолог, Терапевт, Врач функциональной диагностики.
Синдром беспокойных ног: что это такое и как с ним бороться

На сегодняшний момент ученые немало продвинулись в изучении синдрома, но точные причины заболевания до сих пор не установлены и всегда рассматриваются индивидуально. Как же распознать RLS и какие шаги стоит предпринять, если этот диагноз стал вашим медицинским случаем? Вместе с Владимиром Анатольевичем Парфеновым, заведующим кафедрой нервных болезней и нейрохирургии Первого московского государственного медицинского университета имени И.М. Сеченова разобрались во всех деталях вопроса.
Что такое синдром беспокойных ног?
Синдром беспокойных ног – заболевание, которое на самом деле может быть вызвано самыми различными причинами. Например, первичный синдром беспокойных ног часто появляется в молодом возрасте и сохраняется в течение жизни. Вторичный синдром беспокойных ног может быть следствием различных состояний и заболеваний, в частности: дефицита железа, беременности (вследствие дефицита железа, фолиевой кислоты и других причин), почечной недостаточность, поражения периферических нервов, системных заболеваний соединительной ткани, осложнений от приема некоторых лекарственных средств.
В странах Западной Европы и Северной Америки распространенность заболевания составляет в среднем 5−10%, а в странах Азии она значительно ниже. При этом распространенность синдрома увеличивается с 20 лет, достигая пика в 70-79 лет. Женщины страдают RLS в два раза чаще, чем мужчины.
Как вычислить синдром?
По словам специалистов и подверженных симптому пациентов, ощущения при RLS порой могут быть довольно странными и не поддаваться точному описанию, а могут быть вполне конкретными: ноющие, зудящие, тянущие или пульсирующие ощущения, а также чувство, как будто вас слегка ударяет током по ногам. К характерным признакам синдрома беспокойных ног также относят:
Острое желание двигать ногами, особенно если вы долго сидели или лежали;
Временное облегчение с началом передвижений;
Усиление симптомов ближе к вечеру или в ночное время (или днем и вечером).
Вы можете обнаружить эти симптомы в любом возрасте, но RLS становится более частым случаем среди людей старшей возрастной категории. Если вы наблюдаете их за собой и вам нет 40 лет, вполне возможно, здесь сыграл роль фактор наследственности. При синдроме беспокойных ног вы также можете испытывать неприятные ощущения с другой периодичностью: например, несколько раз за одну ночь, в неделю или даже реже. Но, как уже говорилось, с возрастом частота проявления симптомов повышается.
Как лечить заболевание?
При вторичном синдроме беспокойных ног помогает эффективное лечение состояний и заболеваний, вызывающих синдром: например, нормализация уровня железа при его дефиците ( читайте также : «7 продуктов, богатых железом» ) или отмена лекарственного средства.
Однако в любом случае самолечение при RLS недопустимо, так как медицине известно большое количество заболеваний со сходными симптомами. Если у вас есть подозрение на наличие синдрома беспокойных ног, то первое, что необходимо предпринять, – это пройти консультацию у специалиста, который выявит причину синдрома и на основе обследования назначит терапию.
Лечение вторичных случаев синдрома беспокойных ног во многом основано на устранении основной причины. До их выяснения рекомендуются гигиена сна, отказ от приема алкоголя, курения, ванны для ног. Среди лекарственных средств часто применяются те же препараты, что и при болезни Паркинсона. Их дозу определяет врач.
Отдаленные результаты ортопедической стоматологической реабилитации больного детского возраста с синдромом Леша-Нихана
Изучение наследственных заболеваний в настоящее время является одним из наиболее интенсивно разрабатываемых научных и клинических направлений в детской психиатрии и генетике, что обусловлено медико-социальной значимостью данной проблемы для России и зарубежных стран [2, 3].
Одним из таких заболеваний является синдром Леша — Нихана (первичная Х-сцепленная гиперурикемия) — это наследственное заболевание, характеризующееся увеличением синтеза мочевой кислоты у детей, вызванное дефектом фермента гипоксантин-гуанинфосфорибозилтрансферазы, который катализирует реутилизацию гуанина и гипоксантина, в результате чего образуется большее количество ксантина и, следовательно, мочевой кислоты. Частота встречаемости данной патологии составляет 1:100 000 новорожденных [1, 12]. W. Catel и J. Schmidt (1959) впервые описали клинический случай чрезмерного повышения содержания мочевой кислоты в сыворотке крови у ребенка мужского пола, страдавшего спастическим церебральным параличом, хореоатетозом, умственной отсталостью, со своеобразным аутоагрессивным поведением. В последующем более подробные сообщения о данной патологии приведены в работах J. Riley (I960) и особенно М. Lesch и W. Nyhan (1964), в которых авторы установили ведущую роль нарушений обмена пуринов в патогенезе заболевания, получившего в последующем название синдрома Леша — Нихана [11]. Указанный дефект наследуется по рецессивному сцепленному с полом типу, носителем патологического гена являются клинически здоровые женщины, у отдельных из них в моче повышено содержание мочевой кислоты и диагностируется подагрический артрит. Заболевание проявляется у лиц мужского пола (соотношение полов — M1:Ж0) [5, 8]. Диагноз синдрома Леша — Нихана выставляют по трем основным клиническим признакам: 1) повышенная продукция мочевой кислоты, 2) неврологическая дисфункция, 3) когнитивные и поведенческие нарушения.
На первом году жизни у больных выявляют задержку психомоторного развития, в последующем присоединяются спастичность (состояние повышенного мышечного тонуса) и хореоатетоз (заболевание, характеризующиеся комбинацией быстрых, порывистых и медленных судорожных движений) [2, 4]. Характерный признак болезни — аутоагрессивные действия, которые обычно развиваются вскоре после прорезывания зубов у детей [6]. Больные самопроизвольно наносят себе травматические повреждения путем прикусывания губ, ногтей, пальцев, предплечий (вплоть до самоампутации), царапают нос и рот, пускают себе кровь. Болевая чувствительность сохранена, в этой связи пациенты нередко кричат от боли, которую себе причинили. Также они могут демонстрировать агрессию по отношению к другим людям и окружающим предметам [9, 15, 17]. На протяжении многих лет для предотвращения членовредительства использовали различные приспособления и устройства, в том числе стоматологические: изготовление накусочных блоков; сочетание внеротовых и внутриротовых защитных устройств, охватывающих подбородок и удерживающихся на месте резиновой тягой вокруг головы; применение различных типов щитов, защищающих язык и губы от травмирования зубами. При отсутствии эффективности вышеописанных ортопедических конструкций нередко применяют удаление всех витальных зубов [7, 10, 13, 14, 16].
Приводим описание собственного клинического наблюдения за ребенком с синдромом Леша — Нихана.
Больной А., мужского пола, 13 лет. Родители обратились к врачу-стоматологу в связи с наличием у ребенка дефекта мягких тканей нижней губы, щек и языка в результате их хронического травмирования зубами при судорожном сжатии челюстей и спастическом движении рук.
Из анамнеза. Ребенок от 6-й беременности, 3-х срочных родов, беременность протекала с выраженным токсикозом в первом и втором триместрах. Родоразрешение без стимуляции, на 39-й неделе. Масса тела при рождении 4800 г, рост 57 см, оценка по шкале Апгар — 8. Возраст матери при рождении мальчика — 38 лет, отца — 43 года. До 6 месяцев рос и развивался в соответствии с возрастом. Родители здоровы, наличие хронической соматической патологии отрицают, генетической и наследственной патологии в семье не наблюдалось. Мальчик не сидит, не ходит, в 11 месяцев появились экстрапирамидные гиперкинезы. В 12 месяцев выставлен DS: детский церебральный паралич. С 5 лет появились патологические привычки: кусал губы, язык, пальцы рук, выставлен DS: синдром Леша — Нихана. Гиперкинетически-гипотонический синдром. Ребенок с рождения проживает в домашних условиях, в течение 2 лет обучался на дому, с учебной программой не справлялся, в настоящее время обучение прекращено в связи с выраженной аутоагрессивностью мальчика.
Психический статус на момент обращения. Сознание ясное, мимика выразительная, возбужден, двигательно расторможен. На месте ориентирован, внимание активное, настроение лабильное, склонен к аффекту. Речь отсутствует, откликается на свое имя, узнает членов семьи. Не ходит, самостоятельно не сидит.
Себя не обслуживает, гигиеническими навыками не владеет. Судорог нет. Выявляются избыточные движения, напоминающие навязчивость, импульсивные агрессивные и аутоагрессивные действия. Бьет и кусает себя за руки, закусывает щеки, губы, прикусывает язык (руки связаны). Негативно реагирует на медицинский персонал.
Через 90 суток ношения верхнечелюстной капы с проволочной «защиткой» для языка она была заменена на зубоальвеолярные окклюзионные капы на верхнюю и нижнюю челюсти. Капы формировали дезокклюзию в боковом и фронтальном отделах зубных рядов от 1 до 5 мм, увеличивающуюся в медиальном направлении, с наличием контакта при смыкании челюстей в положении центральной, правой и левой боковых окклюзий только первых постоянных моляров. Капы имели дополнительные валикообразные выступы по режущему краю и жевательной поверхности, нивелирующие возможный режущий и раздавливающий окклюзионный контакт, а также дополнительный вестибулярный валик на нижней капе, препятствующий подвороту нижней губы в зоне смыкания зубов. При последующих осмотрах через 3, 6 и 12 мес. отмечено отсутствие признаков травматизации нижней губы, щек и языка, а также наличие эпителизации и заживления вышеуказанных ранее травмированных анатомических образований. В связи с возрастным ростом челюстных костей и возникшим несоответствием кап верхнему и нижнему зубному ряду каждые 6 мес. изготавливались новые защитные приспособления. На начальном этапе ношения вновь изготовленных зубочелюстных кап проводили коррекцию аппаратов для устранения травмы слизистой оболочки полости рта в области их краев. Впоследствии, после припасовки, несмотря на наличие у пациента А. хореоатетоза, травм слизистой оболочки полости рта, обусловленных капами, не выявлено.
Гигиеническая обработка зубочелюстных кап осуществлялась родителями в домашних условиях в соответствии с традиционными приемами ухода за полными съемными зубными протезами и ортодонтическими аппаратами. В этих целях применяли ежедневную механическую очистку кап зубной пастой, а также 2 раза в неделю использовали шипучие таблетки для быстрой очистки зубных протезов или таблетки для интенсивной очистки ортодонтических аппаратов. С целью снижения возможной деминерализации твердых тканей зубов, обусловленной постоянным ношением зубоальвеолярных кап, пациенту А. дополнительно проводили реминерализирующую терапию кальций-фосфатным гелем. Методика заключалась в том, что после предварительной очистки зубольвеолярной капы с помощью зубной пасты на ее внутреннюю поверхность наносили реминерализирующий гель.
Прикус постоянный, зубная формула — 17, 16, 15, 13, 12, 11, 21, 22, 23, 25, 26, 27, 37, 36, 34, 33, 32, 31, 41, 42, 43, 45, 46, 47; КПУ=1. Гигиена полости рта удовлетворительная. За 36 месяцев наблюдения пациента А. прироста интенсивности кариеса не наблюдалось, что свидетельствовало о систематичном уходе за полостью рта и зубоальвеолярными капами, а также об эффективности проведения рациональной реминерализирующей терапии кальций-фосфатным гелем. Таким образом, отдаленные результаты клинического использования зубоальвеолярных окклюзионных кап у больного с синдромом Леша — Нихана показали высокую эффективность снижения травматизации органов и мягких тканей полости рта. Вследствие чего был исключен болевой фактор, ребенок стал более спокойным, что дало возможность проводить индивидуальное обучение по программе специализированной коррекционной школы. Применение данного паллиативного лечебного мероприятия в тяжелых клинических ситуациях является методом выбора в случаях отсутствия положительного эффекта использования альтернативных методов лечения. Местное применение кальций-фосфатного геля позволило сохранить здоровье зубов пациента А. В данной связи препарат для реминерализации зубов может быть рекомендован для профилактики кариеса зубов у детей с тяжелыми генетическими заболеваниями.
Литература
Полный список литературы находится в редакции.