Синдром гийена барре после коронавируса что это
Синдром Гийена-Барре представляет собой острую прогрессирующую воспалительную полинейропатию, характеризующуюся мышечной слабостью и снижением периферической чувствительности. Предполагается, что заболевание имеет аутоиммунную природу, в 2/3 случаев развивается через 5 дней – 3 недели после инфекционного заболевания, вакцинации или хирургического вмешательства. Инфекция (чаще вирусная) является наиболее распространенным триггером данного состояния. Чаще поражаются проксимальные мышцы, заболевание манифестирует симметричной слабостью и парестезиями. Как правило, поражаются сначала мышцы ног, затем рук или головы. При тяжелом течении более чем у половины пациентов страдают мышцы головы. Возможно нарушение глотания, а также расстройства дыхания. В редких случаях развивается выраженная вегетативная дисфункция. Болезнь достигает максимума на 3-4 неделе, в большинстве случаев саморазрешается.
Накопленная во всем мире статистика поствакцинальных реакций говорит о том, что вакцины, использующие аденовирус в качестве векторной системы, в крайне редких случаях, возможно, вызывают развитие синдрома Гийена – Барре. Заявление о необходимости внесения синдрома Гийена-Барре в список потенциальных побочных эффектов опубликовало Европейское Медицинское Агентство относительно вакцины Vaxzevria, Astrazeneca (https://www.ema.europa.eu/en/news/meeting-highlights- pharmacovigilance-risk-assessment-committee-prac-5-8-july-2021), планируется аналогичное заявление FDA относительно вакцин, произведенных фармацевтическими компаниями Johnson & Johnson и AstraZeneca. Следует отметить, что данное осложнение возникает очень редко. Так, в США оно было зарегистрировано у сотни пациентов из 12,5 млн лиц, которым вводилась вакцина компании Johnson & Johnson’s. В РФ опубликованы единичные сообщения о развитии данного синдрома после введения вакцины Спутник V (https://con-med.ru/news/spetsialisty-ao-meditsina-stolknulis-s-unikalnym-sluchaem- oslozhneniya-posle-vaktsinatsii-ot-covid-1/). В Аргентине, где было введено 6,5 млн доз вакцины Спутник V, было зафиксировано 2 случая таких осложнений (https://www.rbc.ru/society/07/07/2021/60e5c7229a79479ec80310f2). Для вакцин Moderna и Pfizer-BioNTech таких осложнений в США зарегистрировано не было.
Для случаев синдрома Гийена-Барре, зафиксированных после вакцинации, характерна высокая частота поражения мышц лица. Эксперты полагают, что пока недостаточно данных для того, чтобы с уверенностью говорить о причинно- следственной связи между вакцинацией и развитием этого редкого заболевания. Все эксперты солидарны в том, что данное осложнение очень редко, и польза от вакцинации существенно превышает потенциальный вред.
2) Allen CM, et al «Guillain-Barré syndrome variant occurring after SARS-CoV-2 vaccination» Ann Neurol 2021; DOI: 10.1002/ana.26144.
После ковида может развиться синдром Гийена — Барре. Что это такое?
— Что такое синдром Гийена — Барре? Как проявляется это заболевание?
— Синдром Гийена — Барре — это не отдельное заболевание. Это состояние острой слабости в руках, ногах, а иногда вплоть до слабости в мышцах, которые обеспечивают глотание, а также в дыхательных мышцах, тогда пациент не может самостоятельно дышать и попадает в реанимацию.
Это может проявляться слабостью только в ногах, или только в руках, или и в ногах, и в руках одновременно. Проявление синдрома может начинаться, например, со стоп. Потом происходит ослабление мышц кистей, бедер, плеч. Это синдром восходящего типа, он встречается чаще всего.
Может быть синдром нисходящего типа, то есть проявления начинаются с плеч, человек не может поднять руку, потом слабеют мышцы бедер — невозможно подниматься по лестнице, а только потом доходит до кистей и стоп.
Бывает, что проявления синдрома Гийена — Барре могут ограничиваться, например, только лицом. То есть просто появляется слабость мимических мышц, и лицо становится маскообразным. При этом человек будет плохо говорить. Важно понимать, что лицо при этом поражается симметрично, с двух сторон, а не как при поражении лицевого нерва, когда страдает одна половина лица.
Реже бывает, когда единственным симптомом является слабость мышц, поднимающих веки, из-за чего закрываются глаза, а также атаксия — шаткость походки, что свидетельствует о том, что пострадал мозжечок. При этом никаких проявлений в руках и ногах нет. Это случаи, когда синдром сложно диагностировать.
Бывает еще более редкий вариант, когда, например, выключаются только вегетативные нервы, и у человека начинают плохо работать внутренние органы — сердце, кишечник, мочеиспускательная система. Такого человека тоже нужно срочно помещать в реанимацию, потому что он должен быть постоянно под наблюдением.
— Из-за коронавируса число случаев синдрома Гийена — Барре участилось?
— В Италии провели исследование, обследовали 1760 человек, болеющих или переболевших COVID-19, и обнаружили, что у 137 человек есть поражение нервной системы, как центральной, так и периферической. И среди них выявили 17 случаев синдрома Гийена — Барре.
Синдром Гийена — Барре — это редкое состояние, обычно встречается у 2 человек на 100 тысяч населения.
— Через какое время после ковида может проявиться синдром Гийена — Барре?
— Это может произойти как через пару дней или даже пару недель, так и через существенно бóльший промежуток времени. По имеющимся на данный момент сведениям, симптомы синдрома могут проявляться даже более чем через 100 дней после перенесенного коронавируса.
— К какому врачу надо обращаться при подозрении на синдром Гийена — Барре?
— Пациенту идти надо к неврологу, который должен исключить ряд других заболеваний. Похожие симптомы бывают при энцефалопоражении головного мозга, поражении спинного мозга, поражении мышц.
— Как диагностируют синдром?
— Специфических анализов на Гийена — Барре нет. Если другие виды нейропатии — нарушения функции нервов, не связанного с воспалением — можно диагностировать с помощью электронейромиографии, то при синдроме Гийена — Барре она покажет норму.
То, что у человека ковид-ассоциированный синдром Гийена — Барре, косвенно подтверждают отсутствие у него обоняния, вкуса, а также лимфоцитопения и тромбоцитопения в крови.
Поэтому врач должен срочно назначить общий анализ крови, проверить обоняние и вкус этого больного, возможно также проведение МРТ. После этого для подтверждения синдрома Гийена — Барре делается пункция.
Человеку с подозрением на синдром Гийена — Барре ни в коем случае нельзя давать гормоны, которые часто используют при лечении ковида, поскольку они могут ухудшить его состояние. Это является врачебной ошибкой.
— В чем особенность этого синдрома?
— Самое главное в этом синдроме, что при своевременной диагностике и быстро начатом лечении человек может встать на ноги уже через три недели.
Но если болезнь вовремя не выявить, то пациент может умереть — из-за нарушений в работе глотательных или дыхательных мышц.
Если сначала у больного нет нарушения дыхания или глотания, то не факт, что этого не будет позже. Поэтому все пациенты, у которых подозревают синдром Гийена — Барре, обязательно должны быть под наблюдением медиков.
— Синдром Гийена — Барре можно полностью вылечить?
— Да, он лечится. Это самое главное. Но очень важно своевременно его диагностировать.
— Есть два варианта лечения — назначение иммуноглобулинов и плазмаферез, это равнозначные процедуры. Но курс иммуноглобулинов для такого больного стоит около одного миллиона рублей, не каждая семья может себе позволить такую терапию. Поэтому чаще назначается плазмаферез.
— Сколько времени может занять лечение и возможна ли полная реабилитация?
— Это зависит от многих параметров — сколько пациенту лет, какие у него есть сопутствующие заболевания, очень много зависит от его генетики и иммунной системы. Также очень важно, как быстро его начали лечить.
В некоторых случаях, когда проявления не очень сильно выраженные, а лечение начали быстро, человек через три недели может восстановиться.
Новости центра
Синдром Гийена-Барре – одно из тяжелейших последствий COVID-19
Синдром Гийена-Барре – это острое аутоиммунное нервно-мышечное заболевание, развивающееся на фоне инфекционных заболеваний, иногда наблюдается после операций и травм. В настоящее время СГБ признан самой распространенной в мире формой острой полинейропатии, а в условиях пандемии COVID-19 его распространённость возрастает в разы.
К синдрому в острой фазе следует относиться как к неотложному состоянию ввиду опасности быстрого развития тяжелой дыхательной недостаточности или нарушения сердечного ритма. Обязательна срочная госпитализация в отделения интенсивной терапии.
СБГ можно распознать по первым симптомам: слабость и онемение кистей, рук и ног. Это происходит из-за того, что организм начинает вырабатывать антитела к рецепторам ацетилхолина, находящимся в нервных окончаниях, таким образом блокируя передачу нервного импульса в мышцы. Без лечения заболевание стремительно развивается и уже через неделю приводит к онемению мышц грудной клетки, вследствие чего человек теряет возможность самостоятельно дышать и глотать.
В условиях пандемии вопрос заболеваемости синдромом Гийена-Барре стоит особенно остро, поскольку его симптомы легко списать на слабость после перенесённого COVID-19. Поставить правильный диагноз поможет высококвалифицированный невролог. Также эффективным методом диагностики является анализ крови на антитела к ацетилхолиновому рецептору – наличие антител является признаком заболевания.
В данный момент существуют несколько методов лечения синдрома Гийена-Барре. В ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России используется наиболее современный и эффективный эфферентный метод лечения СГБ, признанный мировым сообществом, — каскадная плазмофильтрация. Во время сеанса плазма крови пациента проходит через сепаратор, который выводит антитела и возвращает в организм очищенную плазму. Уже после первого сеанса заметны значительные двигательные улучшения.
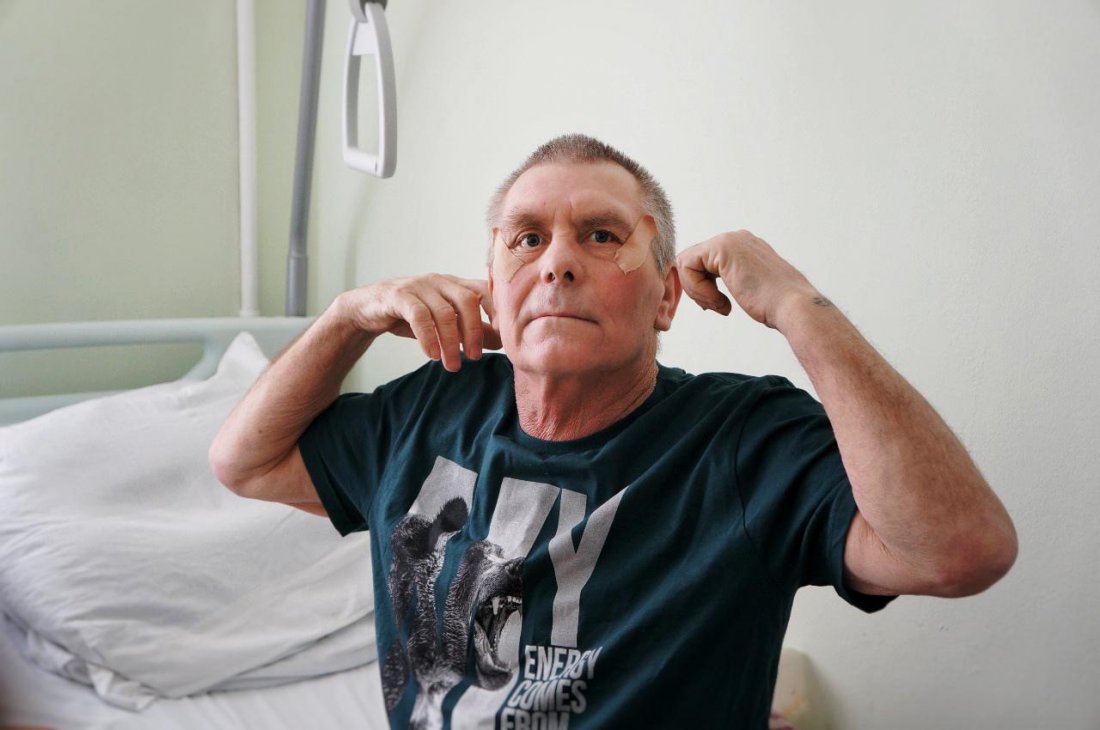
С синдромом Гийена-Барре после COVID-19 столкнулся Александр. Он перенес COVID-19 в лёгкой форме, однако уже через неделю не смог встать с постели – онемели ноги. В реанимацию ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России мужчина поступил уже в тяжёлом состоянии с дыхательной недостаточностью и неспособностью глотать. Курс каскадной плазмофильтрации дал хороший результат, и уже через две недели Александр был переведён в профпатологическое неврологическое отделение на реабилитацию.
Александр постепенно восстанавливается и благодарит врачей за шанс вернуться к привычному ритму жизни.
Синдром Гийена-Барре
Синдром Гийена-Барре относится к тяжелым аутоиммунным болезням, поражающим периферическую нервную систему. Наиболее частое проявление – острый тетрапарез, когда движения всеми четырьмя конечностями становятся практически невозможными. Прекращаются и другие движения, в том числе глотание, возможность поднимать веки и самостоятельное дыхание. Несмотря на это, течение болезни доброкачественное, большинство случаев заканчивается выздоровлением. Реже встречаются переход в хроническое течение или рецидивы. Синдром Гийена-Барре встречается во всех странах независимо от уровня их развития с одинаковой частотой – примерно 2 случая на 100 тыс. населения, зависимости от половой принадлежности нет. Болезнь может поражать пациентов самых разных возрастов.
Почему возникает синдром?
Ведущий механизм развития – аутоиммунный. В большинстве случаев начало болезни приходится на первые три недели после острой респираторной или кишечной инфекции. Так как с момента заболевания проходит достаточное количество времени, и характерные для инфекционного процесса симптомы успевают пройти, сами пациенты эти состояния, как правило, не связывают между собой. Причиной могут быть такие возбудители как:
Исследователи обнаружили, что «оболочка» этих возбудителей имеет схожесть с миелиновой оболочкой аксона периферических нервов. Эта схожесть служит причиной атаки нервов антителами, которые изначально вырабатываются и циркулируют в крови в ответ на появление инфекционного агента. Это явление носит название «молекулярной мимикрии» и объясняет то, почему иммунные комплексы атакуют собственные ткани организма.
Описаны случаи, когда синдром возникает после вакцинации, после хирургических операций и абортов, переохлаждения, стресса. В некоторых случаях причину найти не удается.
Как проявляется синдром?
В течение нескольких дней, максимально до 1 месяца, нарастает мышечная слабость в ногах, возникают трудности при ходьбе. Далее слабеют руки, последней страдает мимическая мускулатура. Такие симптомы имеют отдельное название – восходящий паралич Ландри.
Но иногда паралич начинается сверху, с рук, распространяясь вниз, но всегда страдают все конечности.
Каждый пятый случай сопровождается параличом мускулатуры туловища, а именно диафрагмы и межреберных мышц. При таком параличе дыхание становится невозможным, требуется искусственная вентиляция легких.
Частое проявление – бульбарный синдром или двусторонний паралич мышц мягкого неба, когда невозможно глотание и четкая речь.
Вместе с двигательными волокнами иногда поражаются и сенсорные. Развиваются нарушения чувствительности, снижаются сухожильные рефлексы, беспокоят боли в конечностях. Боли носят выраженные «нейропатический» характер — жжение, чувство прохождения тока, покалывания. Тазовые расстройства встречаются редко, но чаще всего бывает задержка мочеиспускания, которая в ряде случаев сочетается с избыточной выработкой мочи.
Присоединяется вегетативная дисфункция, которая проявляется колебаниями артериального давления, сердцебиением, другими нарушениями ритма сердца, потливостью, отсутствием кишечной моторики.
Классификация
Выделяют несколько форм в зависимости от того, повреждается миелиновая оболочка или аксон, по тяжести течения и прогнозу:
Диагностические мероприятия
Диагностика основана на рекомендациях ВОЗ. Ведущих диагностических критериев два:
ВОЗ выделяет также дополнительные признаки, подтверждающие диагноз, к которым относятся:
Окончательная диагностика невозможна без электронейромиографии или ЭНМГ. Это исследование выявляет, какая часть нерва повреждена – миелиновая оболочка или аксон. ЭНМГ также точно устанавливает протяженность поражения, его тяжесть и возможность восстановления.
Так как кроме синдрома Гийена-Барре существует целый ряд острых, подострых и хронических полинейропатий, элекронейромиография позволяет провести между ними дифференциальную диагностику и способствовать выработке правильной тактики лечения.
Нередко для диагностики необходима люмбальная пункция с последующим изучением ликвора, а также могут быть информативны такие анализы как:
Специалисты клиники ЦЭЛТ дополнительно используют собственные алгоритмы дифференциальной диагностики, позволяющие достоверно отличить синдром Гийена-Барре от других болезней, вызывающих прогрессирующую мышечную слабость во всех конечностях или тетрапарез.
Наши врачи
Правила лечения
На сегодня известны два основных патогенетических метода лечения синдрома Гийена-Барре, и оба успешно используют специалисты ЦЭЛТ. Это плазмаферез и внутривенная иммунотерапия. Эти методы могут применяться изолированно или использоваться в комплексе, все зависит от конкретной клинической ситуации. Лечение направлено на удаление иммунных комплексов, циркулирующих в крови пациента, или их нейтрализацию. Оба метода лечения равноценны, практически всегда приводят к выздоровлению. Лечение останавливает процесс разрушения периферических нервов, сокращает длительность периода восстановления, способствует уменьшению неврологического дефицита.
Плазмаферез – это операция очищения крови. Чаще всего применяется аппаратный плазмаферез на сепараторах непрерывного действия, в ходе которого отобранная из организма кровь разделяется на форменные элементы (или клетки крови) и плазму (или сыворотку). Все токсические вещества находятся в плазме, поэтому она удаляется. Человеку возвращаются его же кровяные клетки, разведенные при необходимости плазмозамещающими растворами или донорской плазмой. Длительность процедуры – около полутора часов, весь курс состоит из 3-х или 5-ти сеансов. За один раз удаляется не более 50мл/кг массы тела плазмы.
В процессе лечения контролируются показатели крови: электролиты, гематокрит, время свертывания и другие.
Иммунотерапия внутривенная – это введение препарата человеческого иммуноглобулина класса G. Эти иммуноглобулины останавливают выработку антител к собственным нервам, попутно снижая продукцию веществ, поддерживающих воспаление. Эти препараты показаны для патогенетического лечения синдрома Гийена-Барре как у взрослых, так и у детей.
Одновременно с проведением специфического лечения обеспечивается тщательный уход за пациентом, включающий профилактику пролежней, пневмонии, контрактур. Часто требуется лечение сопутствующих инфекций. Выполняется профилактика венозного тромбоза, проводится кормление через зонд, контролируется выделительная функция. Лежачим пациентам выполняется пассивная гимнастика, а также ранняя вертикализация, позволяющая избежать расстройств кровотока. При угрозе развития контактуры (неподвижности суставов) возможны парафиновые процедуры. При необходимости используются двигательные тренажеры на основе биологической обратной связи.
Быстрее восстанавливаются пациенты с поражением миелиновых оболочек, аксональные же повреждения требуют более длительного периода реабилитации. Аксональные поражения часто оставляют за собой неврологический дефицит, трудно поддающийся коррекции.
Профилактика
Основной метод – полное излечение инфекций, которые мы считаем банальными, привычными. Синдром Гийена-Барре часто развивается при незначительном ослаблении иммунитета, который возможен у каждого человека.
Самый простой способ обезопасить себя – проверить текущий иммунный статус. Это займет всего несколько дней, а обнаруженные отклонения можно будет пролечить вовремя.
Лечение больных синдромом Гийена-Барре
Острая воспалительная демиелинизирующая полирадикулоневропатия или синдром Гийена-Барре (СГБ) – это аутоиммунная полинейропатия, характеризующаяся быстро развивающимися (менее чем за 4 недели) двигательными нарушениями в конечностях и (или) поражением черепных нервов в сочетании с белково-клеточной диссоциацией в цереброспинальной жидкости.
Частота заболеваемости СГБ в мире составляет 0,6-2,4 случая на 100 тыс. населения [1,2,3]. Согласно данным, представленными Супоневой Н.А. и соавт. (2014), в России ежегодно СГБ заболевают около 2700 человек [4].
В зависимости от начала аутоиммунного процесса выделяют четыре клинических вариантов СГБ [2,5,6,7]:
1. Острая воспалительная демиелинизирующая полиневропатия (ОВДП) (70-80% случаев) считается классической формой СГБ.
2. Острая моторная аксональная невропатия (ОМАН) (10-15%) характеризуется изолированным поражением двигательных волокон.
3. Острая моторно-сенсорная аксональная невропатия (ОМСАН) (5%) проявляется в виде поражения двигательных и чувствительных волокон.
4. Синдром Миллера-Фишера (не превышает 3%) характеризуется офтальмоплегией, мозжечковой атаксией при слабовыраженных парезах.
В двух трети случаев развитию СГБ предшествует вирусная или кишечная инфекция [4]. В качестве инфекционных агентов могут выступать такие возбудители, как Campylobacter jejuni, Mycoplasma pneumonia, цитомегаловирус, вирус Эпштейна-Барр и вирус гриппа [3,8].
Инфекционные агенты являются пусковым механизмом, который приводит к развитию аутоиммунного поражения периферической нервной системы. В настоящее время доказано, что в основе патогенеза СГБ лежит механизм молекулярной мимикрии, которая приводит к продукции аутоантител к антигенам периферической нервной системы [7,9]. Одним из доказательств участия в воспалении инфекционных агентов является обнаружение у больных высокого титра антител к ганглиозидам GM1, GD1a, GD1b и GQ1b на фоне возросшего титра антител к предполагаемому возбудителю [9,11,13].
Клиническая картина в развернутой стадии СГБ, обычно складывается из двигательных, чувствительных и вегетативных нарушений; сухожильной гипо- или арефлексии. Наиболее часто встречаются двигательные расстройства, характеризующиеся периферическими, преимущественно дистальными парезами с мышечной гипотонией и угасанием сухожильных рефлексов, Возможно развитие диффузной спонтанной (симметричной, двусторонней) миалгии до проявления двигательных расстройств. Примерно у 25% больных в результате дальнейшего прогрессирования заболевания развивается парез диафрагмы и дыхательной мускулатуры, что приводит к дыхательной недостаточности [1,8].
Плазмаферез (ПФ) и внутривенное введение иммуноглобулина класса G (IgG) являются эффективным методом лечения СГБ в течение первых недель заболевания [1,5].
ПФ применяется у больных СГБ с 1985 года. Согласно рекомендациям Американского Общества Афереза (2010) целью ПФ является удаление 200-250 мл/кг плазмы в течение 7-14 дней. Замещение удаляемого объёма плазмы производится 5% альбумином. Показаниями для проведения ПФ является нарастающая неврологическая симптоматика, требующая искусственной вентиляции лёгких, неспособность пройти более 5 м с опорой или поддержкой, или неспособность встать и пройти 5 м самостоятельно в соответствии с Североамериканской шкалой тяжести двигательного дефицита (САШ) (табл. 1) [12,13,14].
Североамериканская шкала тяжести двигательного дефицита
Минимальные двигательные расстройства
Способность проходить 5 м без поддержки (опоры)
Способность проходить 5 м с поддержкой (опорой)
Невозможность проходить 5 м с поддержкой или опорой (прикованность к постели или инвалидной коляски)
Необходимость проведения ИВЛ
Внутривенное введение высоких доз IgG было признано эффективным методом лечения СГБ, способным существенно уменьшать продолжительность и тяжесть заболевания [14]. Для лечения СГБ IgG используются в дозе 0,4 г/кг в течение 2-5 суток. Американская Неврологическая Академия (2003) рекомендовала применение IgG у больных с продолжительностью заболевания не превышающей 2 недели [15].
В настоящее время в нашем стационаре накоплен опыт лечения больных СГБ.
Целью исследования является изучение клинической эффективности патогенетической терапии у больных СГБ.
Материалы и методы
В исследование был включён 21 больной СГБ (12 мужчин и 9 женщин). Возраст больных колебался от 19 до 77 лет. Средний возраст всех больных СГБ составлял 53,5±3,74 года.
Больные по этиологической причине СГБ распределились следующим образом: «острая респираторная вирусная инфекция» – 71,4%, «кишечная инфекция» – 23,8% и не установленная этиологическая причина – 4,8%.
Распределение больных по формам СГБ и степени тяжести двигательного дефицита представлено в таблице 2.
Распределение больных синдромом Гийена-Барре по форме заболевания, времени года.
Примечание: СГБ – синдром Гийена-Барре; ОВДП – острая воспалительная демиелинизирующая полиневропатия; ОМАН – острая моторная аксональная невропатия; ОМСАН – острая моторно-сенсорная аксональная невропатия.
Всем больным, поступавшим в стационар, проводили следующие виды терапии (табл. 3).
Распределение больных синдромом Гийена-Барре в зависимости
Процент от общего количества больных
Примечание: ПФ – плазмаферез; IgG – иммуноглобулин класса G.
1. ПФ проводился на сепараторе клеток крови AS-204 (Fresenius, Германия) с непрерывно-поточным разделением крови на клеточные элементы и плазму. Объём удаляемой плазмы за курс ПФ строился из расчёта 200 мл удаляемой плазмы на 1 кг веса больного, замещение удаляемого объёма плазмы проводилось растворами кристаллоидов, коллоидов и 10% или 20% альбумина. Протокол терапии состоял из 4-6 сеансов ПФ, в течение 7-12 суток. Антикоагуляцию осуществляли постоянной инфузией гепарина в экстракорпоральный контур в дозе 5 ед/кг/час.
Для обеспечения сосудистого доступа во время сеансов ПФ катетеризировали одну из центральных вен (подключичную или внутреннюю ярёмную вену). Для адекватного кровотока использовали двухпросветный рентгеноконтрастный катетер 9 Fr, установленный по методу Сельдингера.
2. Внутривенное введение иммуноглобулина класса G (IgG) проводилось из расчёта 0,4 г на 1 кг веса больного в течение 5 суток.
Больным, поступившим в стационар, проводилось комплексное обследование. Включавшее в себя сбор анамнеза, общий осмотр, оценка неврологического статуса и определение степени тяжести двигательного дефицита по Североамериканской шкале тяжести двигательного дефицита (САШ) (табл. 1), лабораторные исследования, применение методов нейровизуализации, выполнение люмбальной пункции и электронейромиографии.
Эффективность терапии оценивалась по динамике изменения неврологической симптоматики и изменению степени тяжести двигательного дефицита по САШ.
Результаты и их обсуждение
Срок госпитализации в стационар пролеченных больных от момента появления симптомов заболевания составил 10,6±2,36 суток. У всех больных в клинической картине наблюдался периферический парез различной степени выраженности, снижение или отсутствие сухожильных рефлексов, онемение в конечностях и миалгии. Электронейромиография выполнялась 47,6% больным. В стационаре преобладали больные с тяжёлой степенью двигательного дефицита по САШ (табл. 4).
Распределение больных синдромом Гийена-Барре по степени тяжести двигательного дефицита в баллах, САШ
Степень тяжести двигательного дефицита, балл
Процент от общего количества больных
СГБ является одним из самых частых причин острых периферических параличей в мире. Как видно из таблицы 2 набольшее число случаев СГБ регистрировалось в зимний и весенний периоды года. В нашем исследовании основным пусковым фактором заболевания являлась острая респираторная вирусная инфекция, которая составила 71,4% от всех этиологических причин, которые предшествовали развитию СГБ. Существенных различий в половой структуре не было, количество мужчин и женщин, заболевших СГБ, было практически одинаково, что соответствует результатам, полученным Супоневой Н.А. и соавт. (2014) [4].
У 23,8% больных отмечались бульбарные расстройства и у 14,3% больных в связи с тяжёлой дыхательной недостаточностью, проводилась искусственная вентиляция лёгких, продолжительностью 19,7±4,58 суток.
По результатам лабораторных методов диагностики белково-клеточная диссоциация ликвора отмечалась у 57,1% больных.
Лечение больных с использованием указанных выше методов терапии начиналось на 2,7±0,43 сутки от момента госпитализации и постановки окончательного диагноза. На фоне проводимой терапии регресс неврологической симптоматики и изменение степени тяжести двигательного дефицита по САШ регистрировали у 71,4% больных. В двух случаях удалось остановить прогрессирование дыхательной недостаточности и необходимость в искусственной вентиляции лёгких. У 19,0% больных после проведенной терапии достигнут эффект «плато», неврологический дефицит остался на прежнем уровне без ухудшения состояния.
Время пребывания больных в стационаре составило 30,8±3,87 суток.
Заключение.
В настоящее время патогенетической терапией СГБ считается ПФ и внутривенное введение IgG. Эффективность данных методов доказана многочисленными рандомизированными исследованиями [1,13,15]. Как видно из таблицы 3 основным методом лечения СГБ являлся ПФ, который применялся у 95,2% больных, как монотерапия, так и в сочетании с внутривенным введением IgG. Высокая частота применения ПФ связана с возможностью быстрого начала лечения больных СГБ по сравнению с IgG. Для эффективного лечения препаратами IgG необходимо чтобы концентрация IgG превышала 90% [1]. Данное условие не всегда можно выполнить в короткий период времени. Это становиться особенно актуальным у больных с тяжёлой и крайне тяжёлой стадиями заболевания, когда существует реальная угроза развития дыхательной недостаточности или больной уже находится на искусственной вентиляции лёгких. Сочетание ПФ и IgG у одного из больных было связано с рефрактерным течением ОВДП.
Таким образом, подводя итоги можно отметить, что патогенетическая терапия с использованием ПФ, является эффективным методом лечения больных СГБ, позволяющая купировать прогрессирование периферических парезов и предупредить развитие жизнеугрожающих осложнений. Полученные нами положительные результаты, сопоставимы с литературными данными [5,7,13,15]. Достигнутые результаты лечения больных СГБ на наш взгляд связаны с тем, что нам удалось максимально сократить сроки начала патогенетической терапии, в первую очередь ПФ, от момента поступления больного в стационар и постановки диагноза до начала лечения, тем самым уменьшить прогрессирование неврологической симптоматики, риска присоединение гнойно-септических осложнений, прогрессирования дыхательной недостаточности и сроков проведения ИВЛ. В совокупности это позволило уменьшить сроки госпитализации.
Список литературы