Болезнь Гиппеля-Линдау ( Цереброретинальный ангиоматоз )
Болезнь Гиппеля-Линдау — аутосомно-доминантная генная патология, обуславливающая развитие в организме целого ряда полиморфных опухолей. Наиболее часто это ангиомы сетчатки, гемангиобластомы ЦНС, феохромоцитомы, новообразования почек и поджелудочной железы. Иногда проявлением заболевания выступает единичный опухолевый процесс. Диагноз верифицируется после неврологического и офтальмологического обследований, проведения КТ или МРТ головного мозга и позвоночника, УЗИ или КТ почек, поджелудочной железы, надпочечников, генетической диагностики. Лечение состоит в раннем выявлении и удалении появляющихся опухолевых образований.
МКБ-10
Общие сведения
Болезнь встречается с частотой 1 случай на 36 тыс. чел. Отличается большим полиморфизмом и различной локализацией возникающих опухолей. Наиболее распространенным признаком является ретинальный ангиоматоз, который сопровождает до 75% случаев заболевания. Зачастую он выступает диагностическим маркером данной патологии. Гемангиобластомы мозжечка по различным данным наблюдаются в 35-70% случаев, новообразования и кисты почек — у 25% больных, поражение поджелудочной железы — у 24%, феохромоцитома — у 7%. По причине большой вариабельности новообразований пациенты, имеющие болезнь Гиппеля-Линдау, нуждаются в совместной курации специалистов в области офтальмологии, неврологии, онкологии, урологии, гастроэнтерологии, эндокринологии.
Причины болезни Гиппеля-Линдау
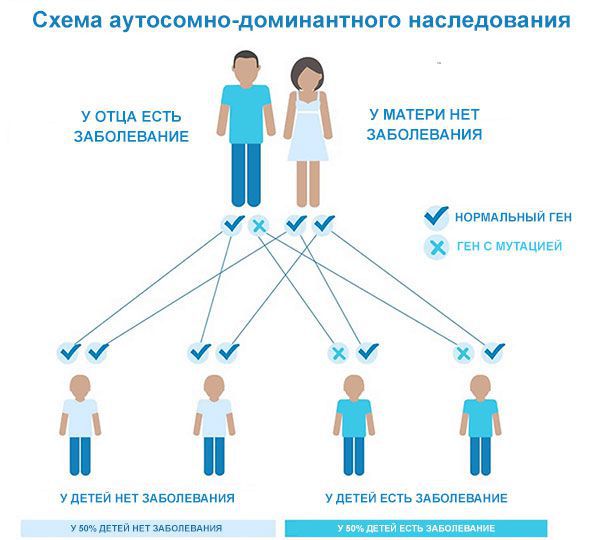
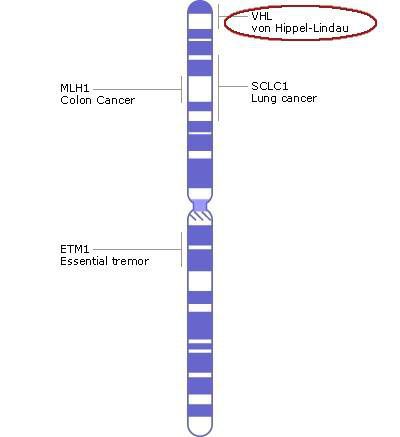
Болезнь Гиппеля-Линдау является генной патологией. Примерно в 80% случаев она наследуется аутосомно-доминантным способом с неполной пенетрантностью гена. Еще в 20% случаев болезнь Гиппеля-Линдау возникает вследствие новых мутаций. Аберрации затрагивают расположенный в 3-ей хромосоме участок р25-26, а именно ген VHL, который играет роль супрессора, подавляющего рост новообразований. На сегодняшний день известно около 140 мутаций данного гена.
В результате недостаточной онкосупрессии происходит рост новообразований, преимущественно ангиоретикулом и гемангиобластом. Опухоли поражают мозжечок и сетчатку глаза, реже отмечаются внутримозговые опухоли полушарий, новообразования подкорковых структур и продолговатого мозга, еще реже — опухоли спинного мозга и периферических нервов. Из-за неполной проявленности генетических аберраций у некоторых пациентов может наблюдаться лишь один клинический признак болезни.
В соответствии с классификацией, болезнь Гиппеля-Линдау имеет 2 типа: без феохромоцитомы и с ее наличием. Второй тип подразделяется на варианты: 2А — с низким риском развития аденокарциномы почки, 2В — с высоким риском карциномы, 2С — наблюдается только феохромоцитома. При всех вариантах заболевания, кроме 2С, возможно наличие гемангиобластом ЦНС и ангиом сетчатки.
Симптомы болезни Гиппеля-Линдау
Дебют неврологических проявлений обычно приходится на 3-4-е десятилетия жизни. В детском возрасте болезнь Гиппеля-Линдау отличается появлением неврологической симптоматики на фоне уже существующих зрительных расстройств. В ряде случаев заболевание у детей манифестирует субарахноидальным кровоизлиянием.
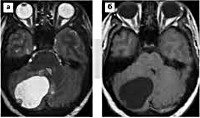
Поражение ЦНС. Наиболее часто источником первичных симптомов выступают церебеллярные кисты (кисты мозжечка). Они манифестируют общемозговыми симптомами (диффузными головными болями, тошнотой без связи с приемом пищи, рвотой, шумом в ушах), обусловленными повышением внутричерепного давления. К первым признакам также относятся эпиприступы, они могут быть генерализованными либо фокальными. Со временем проявляются признаки поражения мозжечка, формирующие симптомокомплекс мозжечковой атаксии: статическая и динамическая дискоординация, адиадохокинез, гиперметрия и асинергия, интенционный тремор, миодистония. По мере роста церебеллярного новообразования возникает смещение и сдавление мозгового ствола, сопровождающееся стволовыми симптомами, в первую очередь, расстройством глотания, диплопией, дизартрией. Спинальные опухоли (чаще ангиоретикуломы) проявляются корешковыми синдромами, выпадением глубоких видов чувствительности, отсутствием сухожильных рефлексов. В 80% случаев спинальной патологии отмечается клиника, сходная с сирингомиелией. Возможна картина полного поражения поперечника спинного мозга.
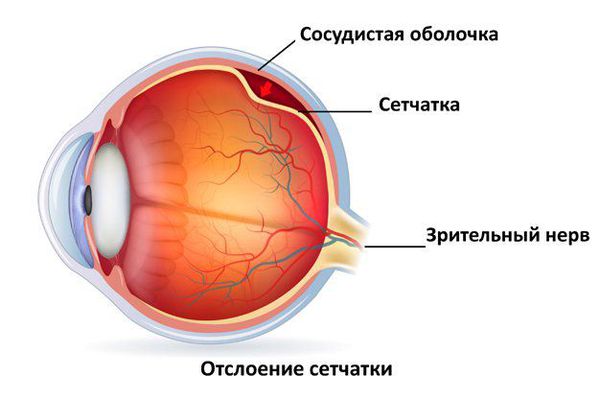
Поражение глаз на ранних стадиях диагностируются лишь при офтальмоскопии. После 8 лет появляются жалобы на туманность изображения и его искажение (метаморфопсии). У половины пациентов выявляется поражение обоих глаз. Увеличивающиеся со временем ангиомы сетчатки приводят к расстройству кровообращения в ее сосудах, ишемии и кистозной дегенерации. В поздней стадии возможны увеит, катаракта, отслойка сетчатки, глаукома, гемофтальм.
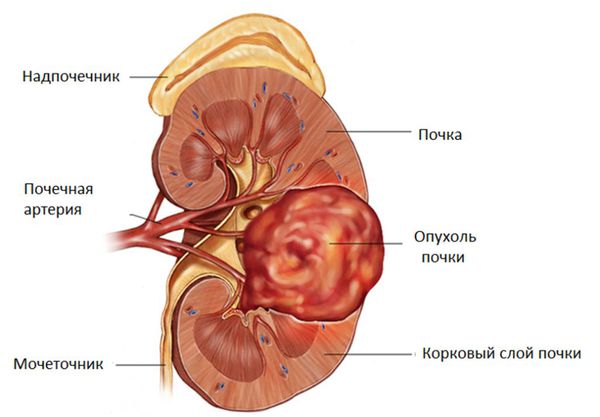
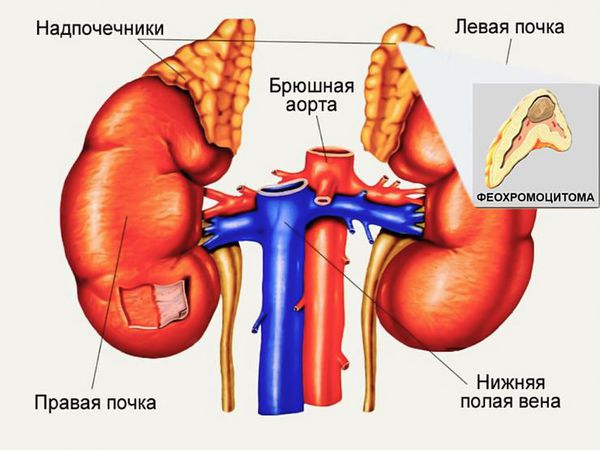
Поражение почек в 60-90% случаев представлено кистами, в 45% случаев — ренальноклеточной карциномой. Как правило, почечная карцинома клинически дебютирует в возрасте от 40 до 50 лет у больных, которые ранее уже лечились по поводу новообразований. В половине случаев на момент диагностирования карциномы выявляются ее метастазы. Сочетание поликистоза почек с ангиоматозом сетчатки более характерно, чем его комбинация с церебральными ангиомами. У 35% пациентов, имеющих болезнь Гиппеля-Линдау, поликистоз диагностируется посмертно. В детском возрасте при семейном типе заболевания поликистоз почек зачастую является его единственным проявлением.
Феохромоцитома почти в половине случаев имеет двусторонний характер. Может выступать единственным клиническим проявлением болезни. В сочетании с почечной карциномой наблюдается довольно редко.
Поражение поджелудочной железы от 30 до 72% составляют ее кисты. Кисты поджелудочной железы носят доброкачественный характер и редко приводят к клинически значимой ферментативной недостаточности панкреас. Хотя известны случаи полного замещения кистой нормальных тканей железы с развитием сахарного диабета.
Диагностика болезни Гиппеля-Линдау
Полная верификация диагноза осуществляется коллегиально неврологом, офтальмологом и генетиком при участии других врачей: онколога, эндокринолога, уролога, гастроэнтеролога.
На начальном этапе проводят полный неврологический и офтальмологический осмотр. С целью выявления церебеллярных образований назначают КТ или МРТ головного мозга. Для обнаружения опухолей другой локализации необходимо УЗИ или КТ почек, УЗИ поджелудочной железы или ее МРТ, МРТ позвоночника, КТ надпочечников. Проводится анализ уровня катехоламинов и ферментов поджелудочной железы. ДНК-диагностика направлена на выявление мутаций в VHL-гене.
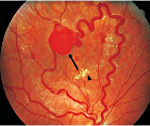
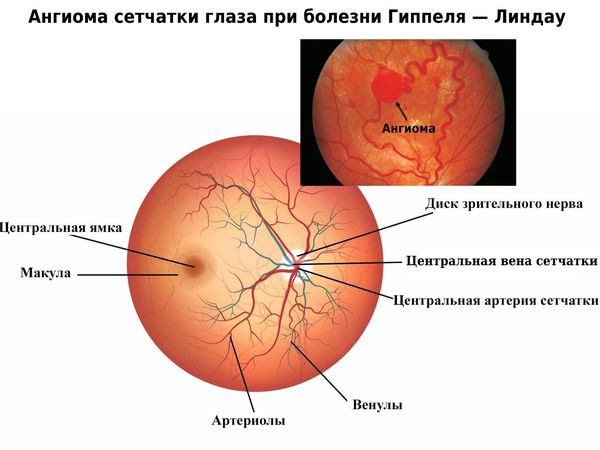
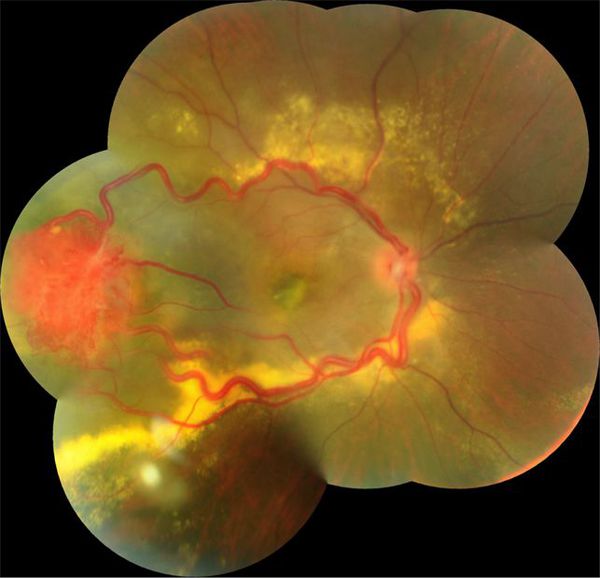
Предполагать и исключать болезнь Гиппеля-Линдау следует в каждом случае выявления ангиоматоза сетчатки в ходе офтальмоскопии, особенно при наличии отягощенного семейного анамнеза. В начальной стадии офтальмоскопия может определять одиночную ангиому сетчатки с дилатацией питающих ее сосудов, впоследствии ангиомы становятся множественными, характерны аневризмы и змееобразная извитость сосудов. Диагностировать самые ранние изменения сосудов сетчатки и стертые формы позволяет флюоресцентная ангиография сетчатки. С ее помощью можно дифференцировать изменения сетчатки, сопровождающие болезнь Гиппеля-Линдау, от другой офтальмологической патологии: ретинопатий, ритинита, ретинобластомы, нейропатии зрительного нерва и пр. Уточнение диагноза возможно при помощи лазерной томографии сетчатки.
Лечение и прогноз болезни Гиппеля-Линдау
Сегодня болезнь Гиппеля-Линдау имеет лишь симптоматическое лечение. Оно направлено на ликвидацию возникающих опухолевых образований. Для как можно более раннего выявления опухолей рекомендовано наблюдение и ежегодное обследование пациентов.
Ранние стадии ангиоматоза сетчатки являются показанием к фокусной лучевой терапии, однако через год после ее проведения может возникнуть радиационная ретинопатия. В отношении ангиом небольшого размера возможна лазерная коагуляция, диатермокоагуляция, при больших образованиях — транссклеральная криопексия. Если болезнь Гиппеля-Линдау сопровождается новообразованиями ЦНС, необходима консультация нейрохирурга.
Возможно хирургическое удаление опухоли мозжечка, полушарий мозга, зрительного нерва. Описаны случаи применения стереотаксической хирургии. При диагностировании почечной карциномы производится частичная нефрэктомия, при выявлении феохромоцитомы — ее удаление. Хирургическое лечение доброкачественных новообразований поджелудочной железы показано при увеличении их размеров свыше 2-3 см.
Без проведения лечения заболевание приводит к слепоте вследствие прогрессирующего ангиоматоза сетчатки и к летальному исходу вследствие развития опухолей церебральной и соматической локализации. При наблюдении и лечении пациенты доживают в среднем до 40-50-летнего возраста. Половина летальных исходов обусловлена гемангиобластомами ЦНС. На ранних стадиях радикальное удаление этих опухолей удается у большинства больных, однако новообразования склонны рецидивировать в среднем через 6 лет после их удаления.
Что такое болезнь Гиппеля — Линдау (ангиоматоз сетчатки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 7 лет.
Определение болезни. Причины заболевания
Болезнь Гиппеля — Линдау (англ. Von Hippel — Lindau disease) — это врождённое сосудистое заболевание, при котором в сетчатке, центральной нервной системе, а также в некоторых внутренних органах и железах внутренней секреции появляются сосудистые образования (ангиомы).
Синонимы заболевания: ангиоматоз сетчатки, церебральный ангиоматоз.
Болезнь Гиппеля — Линдау входит в группу наследственных нейрокожных патологий (факоматозов). Для болезней этой группы характерно поражение кожи, нервной системы, сетчатки и внутренних органов.
Самые распространённые нейрокожные заболевания:
Причиной болезни Гиппеля — Линдау является мутация в противоопухолевом гене VHL.
Распространённость
Симптомы болезни Гиппеля — Линдау
Поражение сетчатки обычно выявляется у людей в возрасте 29 лет. Специфических жалоб при этом не возникает. Видимых внешних признаков у заболевания нет, поэтому человек не может сам его обнаружить. Если опухоль не занимает центральную область зрения, она часто протекает бессимптомно и выявляется врачом при осмотре глазного дна «случайно».
При центральном расположении опухоли у пациентов могут возникать жалобы на снижение зрения: двоение и рябь в глазах, искажения предметов. Это происходит за счёт поражения области наилучшего видения (макулы) либо выпадения поля зрения. Иногда случаются гемофтальмы (кровоизлияния внутрь глаза), что также резко снижает зрение и заставляет человека обратиться к врачу.
Поражение глаз тесно связано с поражением центральной нервной системы и внутренних органов. Поэтому наряду со снижением зрения отмечаются неврологические жалобы: головные боли по типу мигрени, головокружения, шум в голове, эпилептические приступы, рвота, подъёмы артериального давления.
Патогенез болезни Гиппеля — Линдау
Гемангиобластомы, которые образуются при болезни Гиппеля — Линдау, представляют собой доброкачественные опухоли, возникающие из гемангиобластов. Гемангиобласты — это эмбриональные клетки, которые в дальнейшем могут стать предшественниками клеток крови и клеток внутренней оболочки сосудов.
Гемангиобластомы глаза растут из компонентов нейросенсорной сетчатки и диска зрительного нерва. Причиной аномального роста является мутация в противоопухолевом гене VHL, который находится в коротком плече хромосомы 3 (локус 3p25-26). Так как процесс идёт на уровне генетического материала, заболевание влияет на весь организм.
Клетки с дефектным белком pVHL не могут подавлять свой рост, у них снижена способность дифференцироваться, т. е. приобретать определённые свойства и превращаться в другие типы клеток.
Одной из функций белка pVHL является разрушение факторов транскрипции HIF1a и HIF2a. Эти факторы вырабатываются в условиях кислородного голодания (гипоксии), а при повышенной активности участвуют в развитии онкологических заболеваний.
Новообразованные сосуды отличаются высокой проницаемостью. Это приводит к утечке ультрафильтрата плазмы в окружающие ткани, что вызывает отёк и развитие кисты.
Классификация и стадии развития болезни Гиппеля — Линдау
Выделяют 5 стадий ангиоматоза сетчатки на основе данных флюоресцентной ангиографии — исследования, при котором выполняется контрастирование сосудов сетчатки и оценка микроциркуляции в них.
Осложнения болезни Гиппеля — Линдау
Осложнения при болезни Гиппеля — Линдау можно разделить на офтальмологические (глазные) и общие (системные).
Офтальмологические осложнения
В 9 % случаев болезни наблюдается ангиома-ассоциированная эпиретинальная мембрана — рост специфической плёнки по области центрального зрения.
Общие осложнения
Если говорить об общих осложнениях, то их достаточно много. Это связано с тем, что гемангиобластомы имеют тенденцию становиться злокачественными. Как правило, опухоли сетчатки редко озлокачествляются, однако образования почек часто изначально злокачественные. Опухоли головного мозга любой природы считают злокачественными, так как они замещают объём в черепе.
Риск развития RCC увеличивается с возрастом, поэтому к 60 годам он составляет уже примерно 70 %. Эти факты подтверждают необходимость проведения стандартных визуализирующих исследований почек: ежегодного УЗИ, радиологической визуализации почек (по показаниям), компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Папиллярные цистаденомы придатка яичка встречаются примерно у 50 % мужчин с болезнью Гиппеля — Линдау. Эти доброкачественные кисты обычно протекают бессимптомно и не требуют лечения.
Диагностика болезни Гиппеля — Линдау
Множественные гемангиобластомы обоих глаз позволяют заподозрить у пациента болезнь Гиппеля — Линдау. Офтальмологическое обследование включает стандартный осмотр окулиста, а также дополнительные методы исследования:
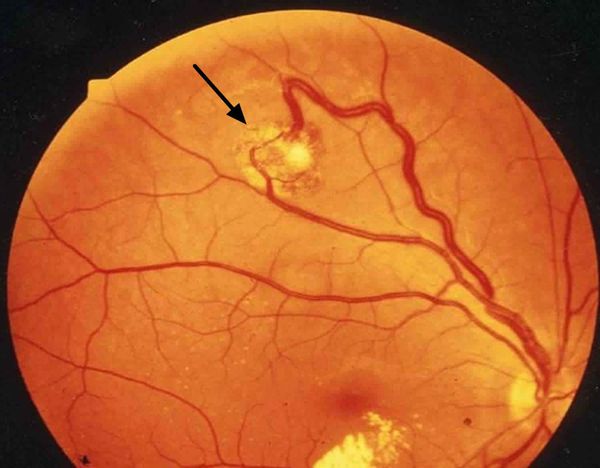
Во время осмотра при ангиоматозе сетчатки врач видит своеобразную картину глазного дна: в периферической части сетчатки, часто в нижнем сегменте, имеются шаровидные красноватые возвышения. Это и есть описанные выше капиллярные гемангиобластомы. От диска зрительного нерва к ним подходит несколько крупных петлистых питающих сосудов.
Ангиоматоз диска зрительного нерва проявляется расширенными капиллярами на поверхности диска. При прогрессировании гемангиобластома занимает всю поверхность диска зрительного нерва и определяется в виде выступающего розоватого плотного узелка, состоящего из множества сосудов.
Наиболее информативным методом диагностики ранних поражений сетчатки при болезни Гиппеля — Линдау является флуоресцентная ангиография, которая хорошо визуализирует питающий и отводящий сосуды новообразования. Однако контрастирующий препарат пока не зарегистрирован в РФ, поэтому существенную роль играет ОКТ-ангиография, позволяющая визуализировать микрососудистую сеть без введения контраста.
При подозрении на рост опухолей за пределы глаза показано выполнение дополнительных исследований: КТ и МРТ в различных режимах.
При установке диагноза «болезнь Гиппеля — Линдау» необходима консультация генетика. Генетическое тестирование на мутации в гене требует полного выделения кодирующих областей, чувствительность метода составляет примерно 80 %.
Возможно использование анализа саузерн-блоттинга. Этот метод применяется в молекулярной биологии для выявления конкретной последовательности ДНК в образцах. В этом случае обнаруживаются практически все возможные виды мутаций.
Лечение болезни Гиппеля — Линдау
Наследственные заболевания практически не поддаются полному излечению, но благодаря соблюдению следующих рекомендаций пациенты могут улучшить качество своей жизни:
Болезнь Гиппеля — Линдау обычно прогрессирует, поэтому, чтобы сохранить зрение, нужно начинать офтальмологическое лечение сразу после установки диагноза. Лечение может состоять из динамического наблюдения, а при необходимости применяются и хирургические методы:
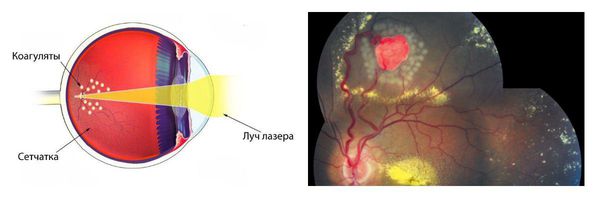
Базисной терапией при небольших периферических гемангиобластомах сетчатки является лазерная фотокоагуляция. Эффективность лазерной коагуляции опухоли зависит от её размеров и места расположения. Лучше поддаются лечению маленькие гемангиобластомы (до 3 мм) в центральных отделах и на средней периферии. Опухоли большого размера или расположенные на крайней периферии, наоборот, хуже лечатся с помощью лазера.
Лечение гемангиобластомы сетчатки, расположенной близко к области выхода зрительного нерва (юкстапапиллярная гемангиобластома), сложнее, поскольку разрушение нервных волокон может привести к выпадению полей зрения.
Если опухоль протекает бессимптомно, то показано только динамическое наблюдение. При симптоматической юкстапапиллярной гемангиобластоме применяют лазерную коагуляцию, внешнее лучевое облучение с использованием фотонов или протонов, витрэктомию ( удаление стекловидного тела) с применением фотокоагуляции или криокоагуляции, а также стандартную фотодинамическую терапию.
Многоликая природа этого заболевания требует привлечения нейрохирурга, уролога, хирурга, эндокринолога и других специалистов. Некоторым пациентам необходимо хирургическое лечение опухолей почек и мозга.
Консультирование врача-генетика имеет решающее значение, так как затрагивает всех членов семьи и играет весомую роль при планировании беременности.
Прогноз. Профилактика
Раннее обнаружение опухолей сетчатки при своевременной медицинской помощи может предотвратить значительную потерю зрения. Людям с болезнью Гиппеля — Линдау необходимо тщательно следить за состоянием своего здоровья: измерять артериальное давление, контролировать функции почек, обязательно проходить осмотр у офтальмолога, ежегодно выполнять УЗИ органов брюшной полости и каждые 2-3 года по показаниям — МРТ головного мозга.
Профилактики у заболевания не существует. Важную роль играет медико-генетическое консультирование перед планированием беременности, если у кого-то из членов семьи диагностирована патология. В редких случаях, когда у заболевшего не обнаруживается причинная мутация, все его ближайшие родственники должны проходить ежегодное медицинское обследование и соответствующий скрининг до достижения возраста 60 лет. В этот скрининг входят рутинные методы исследования крови и мочи, УЗИ органов брюшной полости, почек, осмотры врачей и т. д.
Болезнь Гиппеля–Линдау (цереброретинальный ангиоматоз)
, MD, Akron Children’s Hospital
Это заболевание встречается у 1 из 36000 человек и наследуется по аутосомно-доминантному типу Аутосомно-доминантные Генетические нарушения, вызванные изменениями в одном гене («Менделевские нарушения»), являются самыми простыми для анализа и наиболее хорошо поняты. Если экспрессия признака требует только. Прочитайте дополнительные сведения с переменной пенетрантностью. Ген VHL расположен на коротком плече 3-й хромосомы (3p25.3). У больных с болезнью Гиппеля-Линдау было выявлено более 1500 различных мутаций в этом гене. У 20% людей с этим заболеванием, аномальный ген появился с новыми мутациями.
Болезнь Гиппеля–Линдау чаще всего вызывает
Ангиомы сетчатки глаза
Обычно первые признаки появляются в возрасте 10-30 лет, но могут появиться и раньше.
Клинические проявления
Симптомы болезни фон Гиппеля–Линдау зависят от размера и расположения опухолей. Симптомы могут включать головную боль, головокружение, слабость, атаксию, нарушения зрения и повышенное артериальное давление.
Ангиомы сетчатки, обнаруживаемые при прямой офтальмоскопии, проявляются в виде расширенных артерий, ведущих от диска к периферической опухоли с заполненными кровью венами. Эти ангиомы обычно бессимптомные, но если они расположены в центре и увеличены, они могут привести к существенной потере зрения. Эти опухоли увеличивают риск отслойки сетчатки, отека макулы и глаукомы.
Диагностика
Визуализационные исследования центральной нервной системы, как правило, МРТ
Болезнь Гиппеля-Линдау диагностируют при выявлении типичных опухолей и одного из следующих критериев:
более одной опухоли в головном мозге или в глазу;
одной опухоли в головном мозге или глазу и одной в других частях тела;
Семейного анамнеза болезни Гиппеля – Линдау и наличия опухоли
Детей, у которых болезнь была выявлена у одного из родителей или братьев/сестер, следует обследовать в возрасте до 5 лет; оценка должна включать офтальмоскопию и МРТ головного мозга для определения соответствия диагностическим критериям.
Если у пациента идентифицирована специфическая мутация гена VHL, должно быть проведено генетическое тестирование для определения наличия этой мутации у членов семьи, входящих в группу риска.
Лечение
Хирургическое вмешательство, иногда лучевая терапия
При ангиомах сетчатки, лазерная коагуляция или криотерапия
Как правило, чтобы сохранить зрение, ангиомы сетчатки лечат с помощью лазерной коагуляции или криотерапии.
Изучается возможность использования пропранолола для уменьшения размеров гемангиом.
Скрининг с целью проверки осложнений и раннее лечение могут улучшить прогноз.
Скрининг на осложнения
Если диагностические критерии соответствуют болезни Гиппеля-Ландау, пациенты должны регулярно проходить обследование, чтобы выявить осложнения болезни Гиппеля-Ландау, поскольку раннее обнаружение является ключом к предотвращению серьезных осложнений.
Ежегодный скрининг должен включать неврологическое обследование, мониторинг артериального давления, исследование слуха, офтальмоскопию и изучение мочи или плазмы на фракционированные метанефрины (скрининг на феохромоцитому). Официальная аудиологическая оценка должна проводиться по крайней мере каждые 3 года. После 16 лет УЗИ брюшной полости должно проводиться ежегодно для скрининга опухолей почек; каждый 2 года проводиться МРТ головного и спинного мозга для скрининга новых опухолей центральной нервной системы или изменения уже существующих.
Гиппеля-Линдау синдром
OMIM 193300
Наша команда профессионалов ответит на ваши вопросы

Мутации в гене VHL приводят к разным типам заболевания: тип 1 характеризуется низким риском развития феохромоцитомы, тип 2 – высоким риском развития феохромоцитомы. При этом тип 2 делится еще на три подтипа: 2А характеризуется низким риском развития RCC, 2В – высоким риском развития RCC, а при типе 2С развивается только феохромоцитома без гемангиобластом и RCC.
Гемангиобластомы развиваются при типах 1, 2А и 2В. Мутации, приводящие к развитию синдрома VHL типа 1, представляют собой в основном микроделеции/вставки, нонсенс-мутации и крупные делеции (56% случаев). К 96% случаям типа 2 приводят миссенс-мутации, а мутации в кодоне 238 ответственны за развитие 43% опухолей при типе 2.
В Центре Молекулярной Генетики проводится поиск мутаций в гене VHL методом прямого секвенирования.
В гене VHL встречаются крупные делеции, затрагивающие отдельные экзоны или весь ген. Для их детекции разработан метод определения количества копий гена с помощью количественного MLPA-анализа. Для его проведения необходима свежая незамороженная кровь, взятая в пробирку с ЭДТА