Симптом гиперэхогенных пирамидок в почках что
а) Дифференциальная диагностика гиперэхогенной почки:
1. Распространенные заболевания:
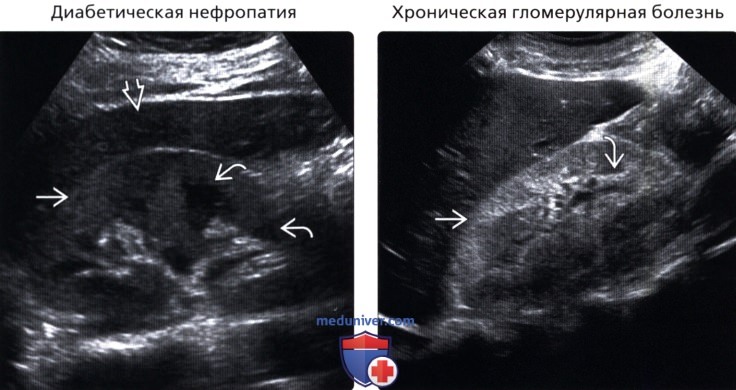
• Диабетическая нефропатия
• Хроническая гломерулярная болезнь
• Гипертензивный нефросклероз
• Острый интерстициальный нефрит
• Острый канальцевый некроз
• Медуллярный нефрокальциноз
• Кортикальный нефрокальциноз
• Острый пиелонефрит
• Рефлюкс-нефропатия
2. Менее распространенные заболевания:
• Васкулит
• Ишемия
• Волчаночный нефрит
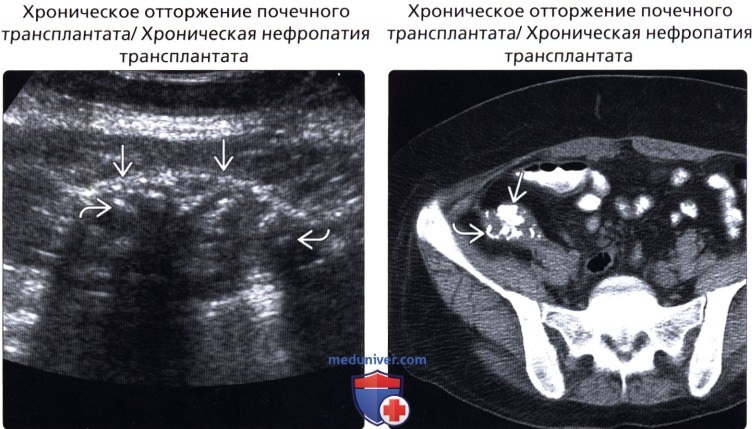
• Хроническое отторжение почечного трансплантата
• Хроническая нефропатия трансплантата
• Саркоидоз
• Мультикистозная дисплазия почек
• ВИЧ-ассоциированная нефропатия
• Острый кортикальный некроз
3. Редкие, но важные заболевания:
• Эмфизематозный пиелонефрит
• Аутосомно-рецессивная поликистозная болезнь почек
• Оксалоз
• Синдром Альпорта
• Амилоидоз почек
• Туберкулез почек
• Литиевая нефропатия
• Кистозная дисплазия почек
(Правый) УЗИ, продольное сканирование правой почки нормального размера с диффузным повышением корковой эхогенности пирамид ки не различимы. Почечный синус едва различим. 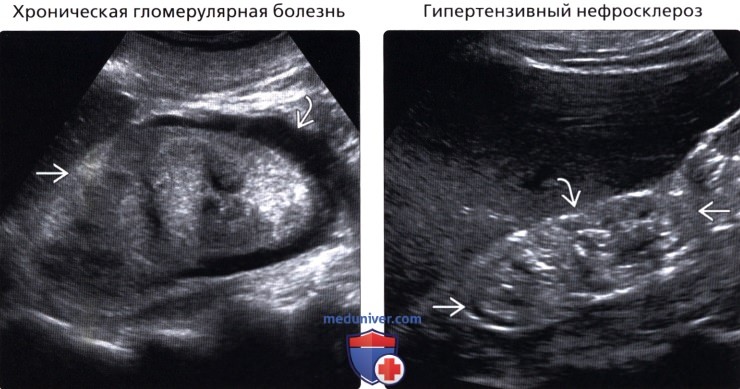
(Правый) УЗИ, продольное сканирование маленькой правой почки с диффузным повышением эхогенности коркового слоя. Кора истонченная и умеренно дольчатая. Это соответствует подтвержденной почечной недостаточности. 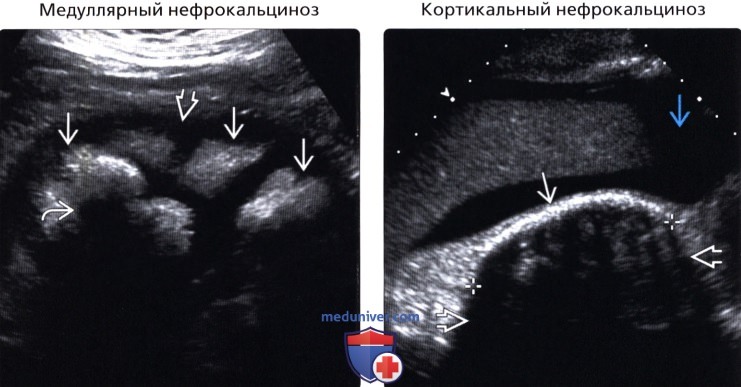
(Правый) УЗИ, продольное сканирование правой почки у пациента с последней стадией почечной недостаточности и асцитом. Визуализируется кальцификация коры почки, приводящая к значительному акустическому затенению.
б) Важная информация:
1. Дифференциальная диагностика:
• Повышение эхогенности происходит, как правило, диффузно вследствие заболеваний почек
• Превышение эхогенности коркового слоя почки над эхогенностью печени не является нормой
• При прогрессировании отмечается потеря кортико-медуллярной дифференциации
• Пирамидки темные, впоследствии светлые
• Эхогенность коркового слоя схожая с эхогенностью синуса почки не является нормой
• Развивается вследствие множества заболеваний:
о Первичное заболевание почек с поражением канальцев, клубочков или интерстиция
о Конечный результат обструкции, ишемии
о Кальцификация: кортикальная, медуллярная, интерстициальная, сосудистая
• Повышенная эхогенность указывает на патологию почек, но не говорит о конкретном заболевании
• Эхогенность коррелирует с интерстициальными заболеваниями, но не с с заболеваниями гломерулярного аппарата почки
• Степень эхогенности слабо коррелирует с тяжестью нарушения функции почек
• При паренхиматозных заболеваниях почек биопсия является обязательным методом исследования для постановки диагноза
• Роль УЗИ:
о Определение размера почек и толщины коркового слоя:
— Дифференциация острой и хронической почечной недостаточности
о Исключение обструкции мочеточника
• Большие гиперэхогенные почки: диабет, ВИЧ, острое воспаление
• Маленькие гиперэхогенные почки неспецифичны
• Необходимо дифференцировать от очагов повышенной эхогенности, например, медуллярного, коркового слоя почки или образований
(Правый) Аксиальная КТ с контрастированием у того же пациента: визуализируется атрофия почечного трансплантата с крупноузловой и периферической кальцификацией. 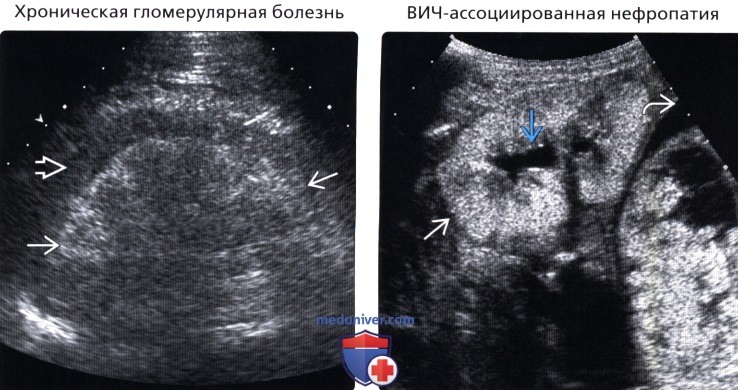
(Правый) УЗИ, продольное сканирование левой почки у пациента со СПИДом и почечной недостаточностью. Левая почка уменьшена, имеет повышенную эхогенность и расширение лоханки. Визуализируется умеренный асцит.
2. Распространенные заболевания:
• Диабетическая нефропатия:
о Важнейшая причина нефропатии взрослых
о При диабете поражаются клубочки, интерстиций и сосуды
о На ранних стадиях: почка выглядит нормально или немного увеличена, толщина коркового слоя сохранена
о Хронический процесс: маленькая эхогенная почка с тонким корковым слоем и вариабельной картиной кортико-медуллярной дифференциации
о ↑ индекса резистентности в режиме спектральной допплерографии с ↑ эхогенности коркового слоя
• Хроническая гломерулярная болезнь:
о Множественные патологические процессы и множественные заболевания:
— IgA-нефропатия является наиболее частой причиной идиопатического гломерулонефрита
— Очаговый сегментарный гломерулосклероз может быть идиопатическим и вторичным на фоне гипертензии или рефлюкс-нефропатии
— Мембранозная нефропатия является наиболее частой причиной идиопатического нефротического синдрома у жителей Европы
о Острое состояние: нормальная/увеличенная почка с нормальной или ↑ эхогенностью
о Кортико-медуллярная дифференциация исчезает при хронизации процесса
• Гипертензивный нефросклероз:
о 25% от всех случаев терминальной стадии почечной недостаточности
о Эхогенность почек зависит от хронизации процесса
о ↑ индекса резистентности с ↑ эхогенности коркового слоя
• Острый интерстициальный нефрит:
о Реакция гиперчувствительности на лекарственные средства или инфекционные агенты
о Клинически имитирует острый канальцевый некроз
о Размер почек может быть нормальным или увеличенным
о Эхогенность коркового слоя может быть повышена, что зависит от степени тяжести реакции
• Острый канальцевый некроз:
о Эхогенность может быть нормальной или повышенной
• Медуллярный нефрокальциноз:
о Причина: гиперпаратиреоидизм, почечный тубулярный ацидоз, губчатая почка, избыток витамина Д, подагра, саркоидоз, метастазы в костях
о ↑ эхогенности медуллярного вещества почки по сравнению с гипоэхогенной корой, отклонение от нормы
о Акустическое затенение
• Кортикальный нефрокальциноз:
о Очаговый: вследствие травмы инфаркта или инфекции
о Диффузный вследствие кортикального некроза почки, отторжения почечного трансплантата, хронического гломерулонефрита, синдрома Альпорта
о Характеризуется периферической паренхиматозной кальцификацией и ↑ эхогенности коры почки
• Острый пиелонефрит:
о Нормальная/отечная почка с характерным снижением эхогенности и потерей нормальной кортико-медуллярной дифференциации
о Могут визуализироваться очаги повышенной эхогенности, но более характерно ее снижение
о Утолщение уротелия и умеренный гидронефроз
• Рефлюкс-нефропатия:
о Вследствие интерстициального нефрита вызванного рефлюксом
о Эрогенная кора, расширенные чашечки со сморщиванием вышележащего кортикального слоя
(Правый) УЗИ, продольное сканирование почки у новорожденного: увеличенная гиперэхогенная почка с множественными мелкими кистами. Вторая почка имеет аналогичное строение. 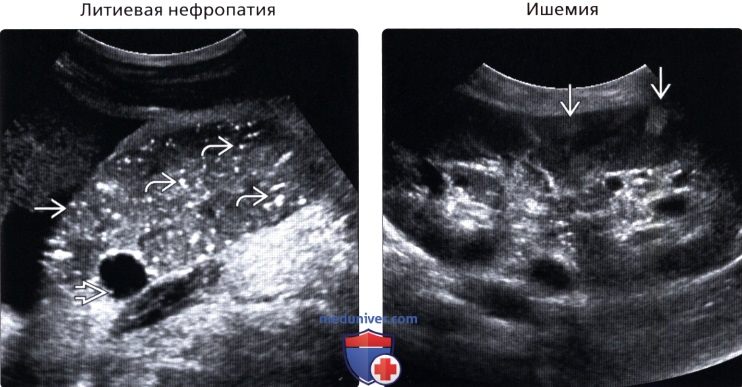
(Правый) УЗИ, продольное сканирование почечного трансплантата: гиперэхогенные клиновидные очаги коркового слоя. При биопсии обнаружены множественные кортикальные инфаркты.
3. Менее распространенные заболевания:
• Васкулит:
о Узелковый периартериит, гранулематоз Вегенера
о Маленькие почки с ↑ эхогенности коры
о Вероятно очаговое сморщивание и фиброз
• Ишемия:
о Стеноз почечной артерии или фибромускулярная дисплазия:
— Низкий индекс резистентности кровотока внутри почки, форма кривой медленного низкоскоростного кровотока
о Тромбоз почечной вены:
— Отсутствие венозного кровотока, обратный артериальный кровоток в диастолу
о Тромбоз почечной артерии:
— Тотальное или сегментарное отсутствие артериального кровотока
о Асимметричная, первично увеличенная и гопоэхогенная почка
о В поздней стадии, маленькая и гиперэхогенная почка, с диффузным снижением перфузии
о Может иметь сегментарные клиновидные очаги сморщивания и снижения перфузии
• Волчаночный нефрит:
о Острый: эхогенность и размер почки неспецифичны
о Хронический: маленькие эхогенные почки
• Хроническое отторжение почечного трансплантата/хроническая нефропатия трансплантата:
о Конечный результат отторжения и других повреждений
о Развивается спустя месяцы и годы после трансплантации
о Приводит к интерстициальному фиброзу
о Уменьшенная в размере эхогенная почка с низкой перфузией ± кальцификация
• Мультикистозная дисплазия почек:
о Изначально одностороннее мультикистозное поражение почек с гиперэхогенной диспластической паренхимой
о Позднее кисты сморщиваются и паренхима остается эхогенной
• ВИЧ-ассоциированная нефропатия:
о Встречается практически только у афроамериканцев
о Проявляется нефротическим синдромом и может молниеносно привести к терминальной стадии почечной недостаточности
о Как правило, большие, эхогенные почки с сохранением кортико-медуллярной дифференциации
о В дальнейшем синус сливается с корой и почки уменьшаются
• Острый кортикальный некроз:
о Субкортикальная зона сохранена, на ранней стадии образуется гипоэхогенный ободок
о Может произойти быстрая кортикальная кальцификация
о Изогнутая гиперэхогенная линия/акустической затенение
о Диффузное ↑ эхогенности паренхимы
4. Редкие заболевания:
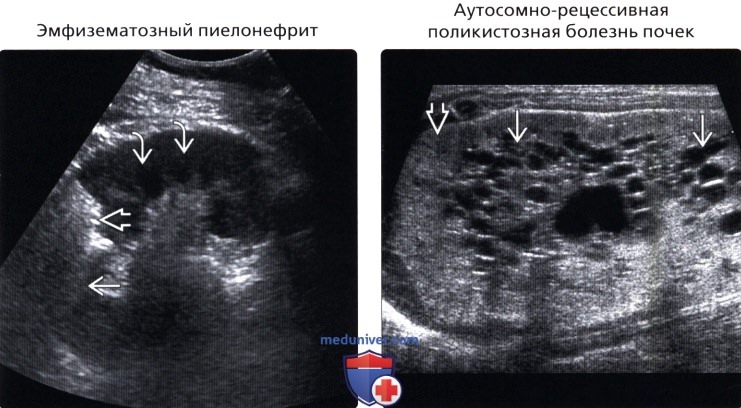
• Эмфизематозный пиелонефрит:
о У пациентов с сахарным диабетом, иммунной недостаточностью, клиникой сепсиса
о Газообразующая некротизирующая инфекция почек
о Диффузный или сегментарный
о Гиперэхогенные эхосигналы с дистальным акустическим затенением
• Аутосомно-рецессивная поликистозная болезнь почек:
о Диагностируется в предродовом периоде при УЗИ
о Симметричное увеличение и повешение эхогенности почек
о Множественные мелкие кисты
о Эхогенность повышается за счет множественных отражений от стенок мелких кист
• Оксалоз:
о Характеризуется кортикальным и медуллярным нефрокальцинозом
о Гиперэхогенные почки; отсутствие кортико-медуллярной дифференциации
• Синдром Альпорта:
о Наследственное заболевание, сопровождающееся гематурией, протеинурией, гипертензией и глухотой
о Изначально нормальные почки, в дальнейшем уменьшенные и эхогенные
• Амилоидоз почек:
о В острую фазу почки увеличены, ↓ эхогенности коры
о При хроническом течении: ↓ размера и ↑ эхогенности
• Туберкулез почек:
о Хроническая атрофия паренхимы, гидронефроз, кальцификация
о Кальцифицированная мелкая почка «аутонефрэктомия»
• Литиевая нефропатия:
о Множественные мелкие кисты в коре и медуллярном веществе почки нормального размера
о Кисты образуют яркие точечные эхосигналы
Редактор: Искандер Милевски. Дата публикации: 12.12.2019
Хроническая почечная недостаточность
Хроническая почечная недостаточность – это состояние, при котором выделительная система человека перестаёт выполнять физиологические функции. Из-за гибели нефронов почки утрачивают способность поддерживать гомеостаз – постоянство внутренней среды. При хронической почечной недостаточности у мужчин и у женщин продукты распада нутриентов полностью не выводятся из организма, что влечет за собой тяжелые осложнения. В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина — филиале ФГБУ «НМИЦ радиологии» Минздрава России применяются все современные методы лечения данного заболевания.
Хроническая почечная недостаточность (ХПН) является обычно исходом заболеваний, приводящих к прогрессирующей потере нефронов:
Причины ХПН
Дисфункции мочевыделительной системы могут провоцировать другие острые и хронические патологии:
Хроническая почечная недостаточность также развивается по таким причинам:
Стадии хронической почечной недостаточности
В своем развитии почечная недостаточность проходит 4 стадии:
Хроническая почечная недостаточность по разным причинам может развиваться в течение нескольких месяцев и даже лет. Поэтому рекомендуется обращать внимание на первые тревожные «звоночки», чтобы не допустить развитие осложнений.
Симптомы и признаки ХПН
Клинические проявления хронической почечной недостаточности многообразны:
Прогрессирование хронической почечной недостаточности влечет за собой развитие следующих симптомов:
Хроническая почечная недостаточность на последней стадии сопровождается такими симптомами, как одышка, частое сердцебиение, отеки, глубокое шумное дыхание, судороги в конечностях. Ярким признаком прогрессирования заболевания считается уменьшение суточного объема мочи до 200 мл. Стул становится зловонным, изо рта появляется неприятный запах.
Вероятные осложнения при ХПН
При отсутствии своевременной диагностики и грамотной терапии хроническая почечная недостаточность провоцирует полиорганные нарушения со стороны:
Без соответствующего лечения хроническая почечная недостаточность может закончиться летальным исходом из-за уремической комы или сердечно-сосудистых нарушений у женщин и у мужчин.
Диагностика хронической почечной недостаточности
Ключевую роль в диагностике хронической почечной недостаточности играют лабораторные исследования. Уже при первых признаках заболевания могут наблюдаться изменения в составе крови – повышение уровня креатинина, мочевой кислоты и щелочной фосфатазы. При этом снижается уровень гемоглобина, тромбоцитов, альбумина и калия, уменьшаются показатели вязкости крови (гематокрита). Важный симптом хронической почечной недостаточности – существенное снижение плотности мочи, повышение уровня эритроцитов, лейкоцитов, белка и цилиндров.
Комплексная диагностика включает также липидограмму – исследование всего спектра жировых соединений в составе крови. Особое внимание уделяется показателям триглицеридов и холестерола.
Поставить точный диагноз «хроническая почечная недостаточность» помогают такие методы:
Лечение хронической почечной недостаточности
Лечение хронической почечной недостаточности направлено на достижение стойкой ремиссии, поскольку добиться абсолютного выздоровления современная медицина не способна. Но благодаря своевременной терапии удается сгладить симптоматику, отсрочить появление осложнений и существенно улучшить качество жизни пациента.
Лечение хронической почечной недостаточности должно начинаться с устранения основной причины патологии. Усилия врачей направлены на компенсацию признаков сахарного диабета, гломерулонефрита, поликистоза и других аутоиммунных нарушений. В приоритете – комплексный подход к лечению, который включает:
Большая роль отводится симптоматическому лечению, которое позволяет облегчить протекание болезни и улучшить самочувствие пациента. Больным назначают препараты, которые восполняют дефицит витамина D, контролируют артериальное давление, корректируют кислотно-щелочной баланс, борются с олигурией.
В некоторых случаях для лечения хронической почечной недостаточности показаны дробные переливания эритроцитной массы. Методика позволяет повысить уровень гемоглобина в крови, уменьшить проявления анемии, устранить последствия внутренних кровотечений. По достижении ремиссии пациентам с хронической почечной недостаточностью показано санаторно-курортное лечение.
Если консервативные методы терапии не дают ожидаемых результатов, пациенту может быть назначена трансплантация почки. Это физиологический метод заместительного лечения с использованием донорского органа. После пересадки почки проводится комбинированная иммуносупрессивная терапия, препятствующая отторжению донорской почки.
Основными способами лечения ТХПН повсеместно признаны диализ и трансплантация почки.
Наиболее полное замещение почечной функции происходит в результате успешной трансплантации почки, а диализ замещает ее лишь частично.
Гемодиализ (ГД)
— метод внепочечного очищения крови при острой и хронической болезни почек. Во время гемодиализа происходит удаление из организма токсических продуктов обмена веществ, для уменьшения биохимических аномалий, нормализация нарушений водного, электролитного балансов и кислотно-щелочного равновесий. Очищение крови производится путем снижения концентрации в ней вредных веществ. В зависимости от метода гемодиализа, это достигается различными путями. Под гемодиализом понимают процедуру фильтрации плазмы крови с помощью полупроницаемой мембраны, через поры которой проходят молекулы с небольшой молекулярной массой, а крупные молекулы белков остаются в плазме, которая затем возвращается в кровоток пациента.
Назначение:
1.Обеспечение компенсаторной функции почек, фильтрация крови от токсических соединений и конечных продуктов метаболизма. Гемодиализ при хронической недостаточности проводят трижды за неделю, но нарастание интоксикации – основание для более частого проведения процедуры. При крайне тяжести, диализ выполняют до конца жизни, или пока не трансплантируют здоровую почку. 2. Почечная недостаточность, как осложнение острого гломерулонефрита, пиелонефрита. Цель назначения процедуры – вывести излишек жидкости из организма, устранить отеки, эвакуировать продукты токсического свойства. 3. Дисбаланс электролитов в крови. Указанное состояние происходит вследствие массивных ожогов, перитонита, обезвоживания, лихорадочных явлений. Гемодиализ позволяет вывести чрезмерную концентрацию ионов одного вида, заместив их другими. Также показанием для рассматриваемой процедуры выступает избыток жидкости в организме, что приводит к отеку оболочек головного мозга, сердца, легких. Диализ помогает сократить отечность и снизить уровень артериального давления. Процедура гемодиализа проводится на АИП с помощью одноразовых расходных материалов, к которым относятся диализаторы, кровопроводящие магистрали, фистульные иглы, катетеры, диализные концентраты.
Аппарат для гемодиализа представляет автоматизированное высокопоточное устройство, с помощью которого достигается максимально качественная очистка жидкостей. Многочисленные датчики следят за процессом и контролируют все его показатели. Организм, подключенный к диализатору, получает необходимую качественную очищенную кровь. Диализ позволяет лишь частично заменить работу почек, так как не способен обеспечить ее эндокринные функции. Но и этого бывает достаточно, чтобы улучшить состояние больного.
Показания к началу Заместительной почечной терапии – гемодиализу:
В дневном стационаре – отделении гемодиализа вам помогут:
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам. Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья.
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Все услуги и медицинская помощь оказывается пациентам абсолютно бесплатно в рамках ОМС.
Отделение, в котором лечат почечную недостаточность
Жители города Москвы для получения направления и прикрепления к гемодиализному центру должны пройти консультацию у главного внештатного специалиста – нефролога Департамента здравоохранения г. Москвы в консультативно-диагностическом отделении Городской клинической больницы №52.
Жители субъектов РФ могут поступить на лечение в Дневной стационар НИИ урологии и интервенционной радиологии имения Н.А. Лопаткина по направлению формы 057/у.
Платные медицинские услуги предоставляются в виде комплексной программы медицинской помощи, по желанию пациента, или гражданам, обеспечение которых бесплатными медицинскими услугами не предусмотрено законодательством Российской Федерации (гражданам иностранных государств, лицам без гражданства).
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Москва, 8 (499) 110 — 40 — 67
Диагностическая визуализация твердых опухолей почек
Авторы: Tim J. van Oostenbrugge, Jurgen J. Fütterer, Peter F.A. Muldersa
Вступление
Увеличение использования изображений брюшной полости привело к увеличению числа мелких почечных инциденталом в последние десятилетия. Поскольку до 20% твердых небольших почечных новообразований
Из злокачественных опухолей почек 90% составляют почечно-клеточные карциномы (ПКК). Остальные 10% опухолей почки состоят из метанефрических, нефробластических и мезенхимальных опухолей. Группа мезенхимальных опухолей включает в себя широкий спектр сарком. Также встречаются более редкие опухоли, такие как нейроэндокринные, гемопоэтические, лимфоидные, половых клеток и другие.
В этой статье обсуждаются возможности обнаружения и дифференциации опухолей с помощью ультразвука (УЗИ), компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ).
УЗИ
Когда УЗИ стало доступным для обнаружения почечных новообразований, другие методы визуализации, такие как внутривенная пиелография, постепенно устарели. В настоящее время УЗИ считается возможным вариантом первичной визуализации для скрининга опухолей почек.
Протокол сканирования
Для обычного трансабдоминального серошкольного B-режима УЗИ используется датчик с частотой 3–6 МГц. Пациент находится на спине или в положении на боку, а почки сканируются в продольной и поперечной плоскостях. Когда изображение затеняется кишечным воздухом, можно рассмотреть возможность изменения положения пациента. Задержка дыхания после вдоха может улучшить визуализацию почек.
Обнаружение опухоли
Почечные новообразования распознаются на УЗИ по искажению нормальной структуры тканей. Помимо технических аспектов и состояния организма пациента, эффективность УЗИ при обнаружении опухолей почек зависит от эхогенности, размера и локализации опухоли.
Солидные опухоли почки могут быть категоризированы как полностью солидные, мультифокальные или частично кистозные опухоли. Последние в основном связаны с некрозом. Появление солидных почечных опухолей при УЗИ может варьировать между изоэхогенным, гипоэхогенным и гиперэхогенным по сравнению с нормальной паренхимой почки.
До 77% ПКК ≤30 мм описываются как гиперэхогенные, а остальные являются изоэхогенными или гипоэхогенными по сравнению с нормальной почечной паренхимой и являются более сложными для выявления. До 18% опухолей ≤20 мм и 21% опухолей между 20 и 25 мм не выявляются с помощью УЗИ. В заключение, наиболее сложными опухолями для выявления с использованием УЗИ являются небольшие изоэхогенные опухоли почек, особенно с эндофитным паттерном роста.
Дифференциация подтипов
В нескольких исследованиях изучалась дифференциация подтипов опухолей почек с использованием УЗИ. Несмотря на то, что большинство ПКК
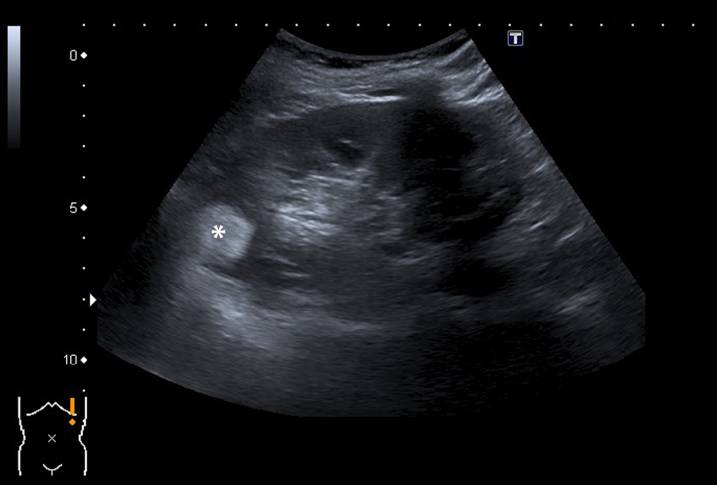
Рисунок 1 : 63-летняя женщина была направлена для наблюдения за ангиомиолипомой, ранее диагностированной на компьютерной томографии. Ультразвук во время наблюдения действительно выявил сильную гиперэхогенную опухоль размером 25 мм (отмеченную звездочкой) в верхнем полюсе левой почки в соответствии с ангиомиолипомой.

Рисунок 2 : 78-летний мужчина прошел УЗИ почек из-за прогрессирующего нарушения функции почек. При ультразвуковом исследовании в среднем / нижнем полюсе левой почки была обнаружена опухоль размером 65 мм (отмечена звездочкой). Опухоль была неоднородной на УЗИ со смешанными изоэхогенными и гиперэхогенными участками.
Другие техники
Сегодня используются дополнительные методы визуализации, чтобы улучшить обнаружение опухолей почки. Цветная допплерография – это метод, в котором эффект допплера используется для визуализации движения жидкостей. Это движение может быть объединено с обычным B-режимом для визуализации кровотока относительно окружающих анатомических структур. Этот метод показал дополнительную ценность в случае изоэхогенных эндофитных опухолей, которые трудно обнаружить при использовании только серошкальных УЗИ. Допплерография может показать сосуды с высокой скоростью кровотока из-за неоваскуляризации.
Было описано, что при опухолях ≤30 мм дополнительное использование допплерографии помогает дифференцировать подтипы на основе паттерна сосудистого распределения, особенно в случае ангиомиолипомы.
CEUS – еще один метод для определения новообразований почек. Этот метод предоставляет информацию о микроциркуляции, в отличие от допплерографии, которая касается макроциркуляции.
Контрастные агенты, используемые для CEUS, не являются нефротоксичными. CEUS более чувствителен при обнаружении гиповаскулярных солидных поражений, не различимых при допплерографии и КТ.
КТ
КТ считается золотым стандартом для характеристики опухолей почек. Из-за своего превосходства над УЗИ и меньшей степенью доступности МРТ КТ часто является первым выбором визуализации для оценки опухоли почки.
Большим преимуществом по сравнению с МРТ является быстрое время сбора данных. Основными ограничениями КТ являются использование ионизирующего излучения и нефротоксичных йодоконтрастных агентов.
Протокол сканирования
Для оптимального выявления и характеристики опухолей почечной коры следует провести КТ с контрастным усилением, состоящую из нерасширенной кортикомедуллярной фазы (25–40 секунд после инъекции) и нефрогенной фазы (100–200 секунд после инъекции).
Минимальная толщина среза для адекватного сканирования составляет 3 мм в сочетании с многоплоскостными реконструкциями.
Обнаружение опухоли
Результаты исследования, касающиеся точности КТ для выявления опухолей почки, основаны на системе оценок, варьирующейся от «определенно не рак» до «определенно солидный рак».
Дифференциация подтипов
Посредством 3-фазной КТ можно выявить большинство опухолей почки, и можно охарактеризовать несколько гистологических подтипов на основе исследований, сравнивающих диагноз КТ с окончательным отчетом по гистопатологии после операции / биопсии.
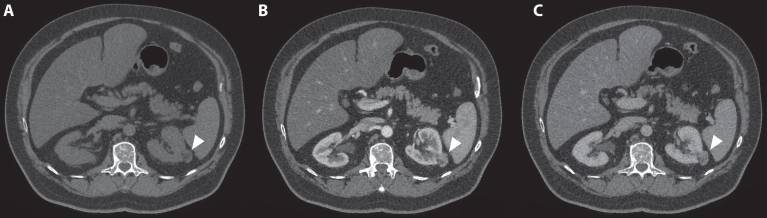
Рисунок 3 : ( A ) В кортикомедуллярной фазе наблюдается усиление опухоли ( B ) с умеренным эффектом вымывания в нефрогенной фазе ( C ).
Кисты. Гомогенное поражение с гладкой стенкой, без перегородок, без кальцификации и затуханием от –10 до +20 HU на не усиленной КТ соответствует простой кисте. Ослабление> 70 HU указывает на геморрагическую кисту. После введения контраста увеличение> 20 HU отмечает опухоль как неопределенную и подозрительную для ПКК.
ПКК. Светлоклеточная ПКК демонстрирует сильное усиление в кортико-медуллярной фазе (в среднем 114 ± 44 HU) из-за гиперваскуляризации и оказывает эффект вымывания во время нефрогенной фазы (в среднем 66 ± 24 HU) (рис. 4).
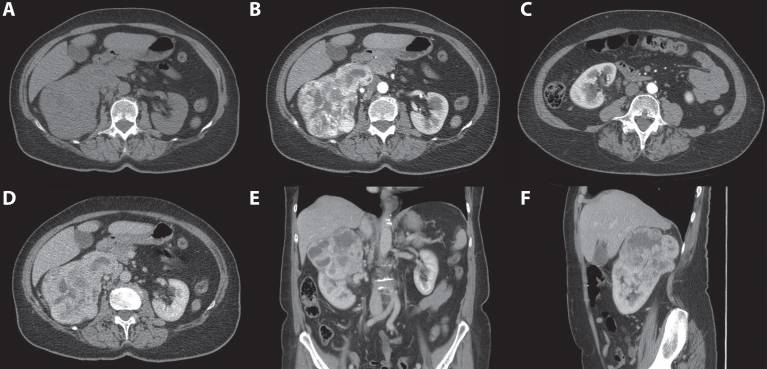
Рисунок 4 : 70-летняя женщина. При скрининговом УЗИ выявлена гиперваскулярная и гиперэхогенная почечная масса правой почки. 3-фазная компьютерная томография показала опухоль, выходящую из верхнего полюса правой почки. ( A ) Сильное усиление твердых частей наблюдается в кортикомедуллярной фазе. ( B ) Нижний полюс правой почки не был затронут. ( C ) В нефрогенной фазе наблюдается явный эффект вымывания.
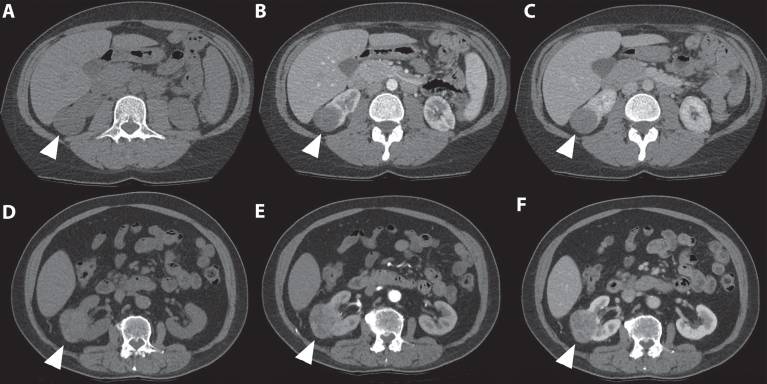
Рисунок 5 : На этом снимке показано различие во внешнем виде и усилении структуры светлоклеточного и папиллярного почечно-клеточного рака. Первый случай ( A-C ) касается 41-летней женщины, направленной на анализ инциденталомы правой почки, обнаруженной при УЗИ. 3-фазная компьютерная томография показала, что опухоль нижнего полюса правой почки размером 36 мм имеет типичное постепенное усиление. Второй случай ( D-F ) касается 67-летнего мужчины, у которого при МРТ позвоночного канала была обнаружена инциденталома в правой почке. Опухоль оценивали с помощью компьютерной томографии, которая показала межполярную опухоль правой почки размером 67 мм.
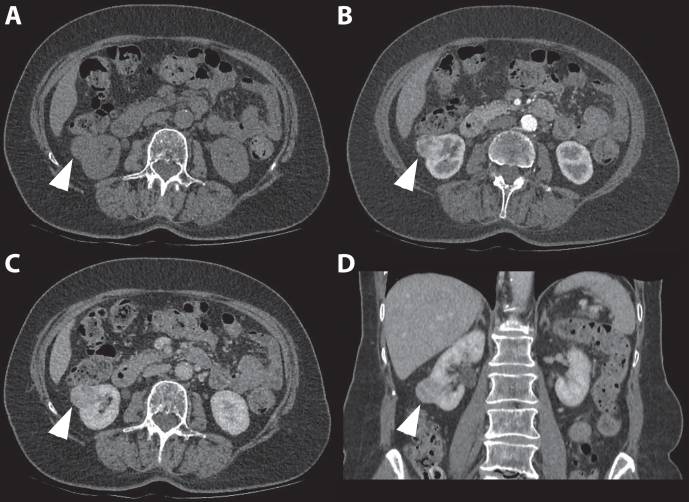
Рисунок 6 : 80-летняя женщина была направлена со случаем инциденталомы правой почки, обнаруженной при УЗИ. Трехфазная компьютерная томография показала изоаттенуирующую экзофитную опухоль почки правого нижнего полюса в неконтрастной фазе. ( A ) Неоднородный характер усиления наблюдается в кортикомедуллярной фазе ( B ) с последующим вымыванием во время нефрогенной фазы ( C и D ).
МРТ
МРТ часто используется в качестве инструмента для определения неоднозначных результатов при УЗИ и КТ. МРТ также часто используется у пациентов, которым противопоказана контрастная КТ из-за нарушения функции почек Ограничениями в использовании МРТ являются длительное время приобретения и несовместимость с металлическими имплантатами, такими как кардиостимуляторы.
Протокол сканирования
Протоколы многопараметрической МРТ для визуализации почек включают динамические последовательности с контрастом и диффузионно-взвешенные последовательности в качестве дополнения к анатомическим изображениям, взвешенным по T1 и T2. Протокол МРТ состоит из анатомической, взвешенной по T1 и по T2 последовательности.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
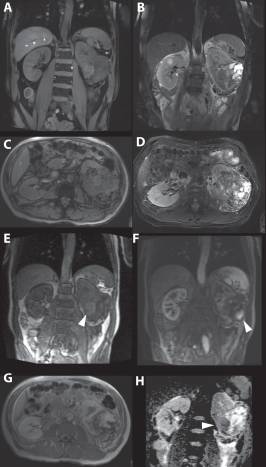
Рисунок 7 : 63-летняя женщина. Магнитно-резонансная томография показала в целом изоинтенсивную опухоль при T1-взвешенной визуализации ( A и C ) и гетерогенную, в основном, интенсивность гипертонического сигнала при T2-взвешенной визуализации ( B и D ), состоящую из смеси опухолевых и кистозных областей и областей с некрозом. Раннее усиление наблюдается в твердых частях опухоли, расположенных более в центре. ( E) В более поздней фазе твердые части периферической опухоли также сильно увеличились. ( F и G ).

