Организация и проведение серологического мониторинга состояния коллективного иммунитета к инфекциям, управляемым средствами специфической профилактики (дифтерия, столбняк, коклюш, корь, краснуха, эпидемический паротит, полиомиелит, гепатит В).
Дифтерия, столбняк, коклюш, корь, краснуха, эпидемический паротит, полиомиелит, гепатит В- тяжелые и опасные заболевания, нередко дающие осложнения и даже заканчивающиеся смертельным исходом. Медицина располагает эффективным средством профилактики этих инфекций, которым является иммунизация или специфическая профилактика. Проведение специфической профилактики или вакцинации детского и взрослого населения позволило сделать дифтерию, столбняк, коклюш, корь, краснуху, эпидемический паротит, полиомиелит, гепатит В управляемыми инфекциями, т. е. инфекциями, заболеваемость которыми можно держать под контролем. Именно благодаря специфической профилактике в Курской области достигнуто значительное снижение заболеваемости вирусным гепатитом В, заболеваемость краснухой и эпидемическим паротитом регистрируется на уровне единичных случаев, а заболеваемость столбняком, полиомиелитом, дифтерией не регистрируется уже в течение ряда лет. Отсутствие данных инфекций в области связано с высоким охватом прививками против указанных инфекций. Многолетняя плановая иммунизация населения на территории Курской области, как и вцелом по Российской Федерации, обеспечила надежную и длительную специфическую защиту от перечисленных инфекций.
Для того, чтобы знать как фактически защищено население от инфекционных заболеваний с помощью проведения профилактических прививок (состояние коллективного иммунитета) и, при необходимости, своевременно вносить коррективы в проведение профилактических мероприятий, в Курской области ежегодно проводится так называемый серологический мониторинг состояния коллективного иммунитета населения к дифтерии, столбняку, коклюшу, кори, краснухе, эпидемическому паротиту, полиомиелиту, гепатиту В (слежение за состоянием иммунитета у населения к инфекционным заболеваниям). Суть этого мероприятия заключается в отборе сывороток крови в различных возрастных группах детского и взрослого населения и определении уровня иммунитета к указанным инфекциям. В ходе серологического мониторинга оценивается уровень фактической защищенности от инфекций отдельных лиц, коллективов и населения в целом. В случае, когда по результатам проведенных исследований выявляется высокий удельный вес лиц, не защищенных против той или иной инфекции, проводится обследование дополнительного числа детей и взрослых в определенных возрастных группах, коллективов, территорий и т. д., решается вопрос о проведении дополнительной иммунизации.
Проведение серологического мониторинга позволяет обеспечить непрерывный процесс объективной оценки состояния эпидемиологического благополучия или неблагополучия в отношении указанных инфекций.
Серологический мониторинг включает:
— подбор групп населения;
-организацию и проведение серологических исследований сывороток крови привитых людей;
— оценку эффективности проведенной иммунизации.
Организация и проведение серологического мониторинга состояния коллективного иммунитета населения осуществляется организациями здравоохранения и органами, осуществляющими государственный санитарно-эпидемиологический надзор.
Материалом для исследования служит сыворотка крови, выявленные антитела в которой являются источником информации об уровне иммунитета к возбудителям инфекций, управляемым средствами специфической профилактики.
Используемые методы исследования сывороток являются безвредными, специфичными, чувствительными, стандартными и доступными для массовых обследований.
Необходимость проведения серологического мониторинга состояния иммунитета к инфекционным заболеваниям подтверждены практикой.
Серомониторинг по полиомиелиту что это
3.1. ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Организация и проведение серологического мониторинга состояния коллективного иммунитета к инфекциям, управляемым средствами специфической профилактики (дифтерия, столбняк, коклюш, корь, краснуха, эпидемический паротит, полиомиелит, гепатит В)
1. РАЗРАБОТАНЫ Федеральной службой по надзору в сфере защиты прав потребителей и благополучия населения (Е.Б.Ежлова, А.А.Мельникова, Г.Ф.Лазикова, Н.А.Кошкина); ФБУЗ «Федеральный центр гигиены и эпидемиологии» Роспотребнадзора (Н.Я.Жилина, О.П.Чернявская); ФГУН «Московский научно-исследовательский институт эпидемиологии и микробиологии им. Г.Н.Габричевского» Роспотребнадзора (Н.М.Максимова, С.С.Маркина, Т.Н.Якимова, Н.Т.Тихонова, А.Г.Герасимова, О.В.Цвиркун, Н.В.Тураева, Н.С.Кущ); ФГУН «Центральный научно-исследовательский институт эпидемиологии» Роспотребнадзора (В.П.Чуланов, Н.Н.Пименов, Т.С.Селезнева, А.И.Заргарьянц, И.В.Михеева); ГУ «Институт полиомиелита и вирусных энцефалитов им. М.П.Чумакова» РАМН (В.Б.Сейбиль, О.Е.Иванова), ГУ «Московский научно-исследовательский институт вакцин и сывороток им. И.И.Мечникова РАМН (Н.В.Юминова, Р.Г.Десятскова); Омской Государственной Медицинской академией (В.В.Далматов); Управлением Роспотребнадзора по Новосибирской области (Н.И.Шульгина); Управлением Роспотребнадзора по г.Москве (И.Н.Лыткина, В.С.Петина, Н.И.Шулакова).
2. РАЗРАБОТАНЫ взамен методических указаний МУ 3.1.1760-03 «Организация и проведение серологического мониторинга состояния коллективного иммунитета против управляемых инфекций (дифтерия, столбняк, корь, краснуха, эпидемический паротит, полиомиелит)».
3. УТВЕРЖДЕНЫ 15 июля 2011 г. и введены в действие Главным государственным санитарным врачом Российской Федерации Г.Г.Онищенко.
1. Область применения
1.1. В методических указаниях изложены основные принципы организации и осуществления серологического мониторинга состояния коллективного иммунитета к инфекциям, управляемым средствами специфической профилактики (дифтерия, столбняк, коклюш, корь, краснуха, эпидемический паротит, полиомиелит, гепатит В).
1.2. Настоящие методические указания предназначены для специалистов органов, осуществляющих государственный санитарно-эпидемиологический надзор, и специалистов лечебно-профилактических организаций.
2. Общие положения
2.1. Проведение серологического мониторинга позволяет обеспечить непрерывный процесс объективной оценки состояния специфического поствакцинального иммунитета к возбудителям инфекций, управляемых средствами специфической профилактики, в «индикаторных» группах населения и группах риска и является обязательным элементом эпидемиологического надзора за дифтерией, столбняком, коклюшем, корью, краснухой, эпидемическим паротитом, полиомиелитом и гепатитом В, поскольку эпидемиологическое благополучие в отношении указанных инфекций определяется состоянием поствакцинального иммунитета.
2.2. Целью серологического мониторинга является оценка уровня фактической защищенности от инфекций отдельных лиц, коллективов и населения в целом, а также оценка качества прививочной работы на конкретной территории и в конкретной организации здравоохранения.
2.3. Серологический мониторинг включает:
подбор «индикаторных» групп населения, состояние специфического иммунитета которых позволяет экстраполировать полученные результаты на население обследуемой территории в целом;
организацию и проведение серологических исследований сывороток крови привитых людей (в «индикаторных» группах населения);
оценку эффективности проведенной иммунизации.
Порядок сбора, транспортирования и хранения сывороток крови для исследований осуществляется в соответствии с прилож.1.
2.4. «Индикаторные» группы населения включают лиц, имеющих документально подтвержденный прививочный анамнез. При этом срок, прошедший от последней прививки до обследования на наличие дифтерийных и столбнячных антител, коклюшных агглютининов, антител к вирусам кори, краснухи, эпидемического паротита, полиомиелита, гепатита В должен составлять не менее 3 месяцев.
Введение «индикаторных» групп позволяет унифицировать формы и методы анализа прививочной работы.
2.5. Организация и проведение серологического мониторинга состояния коллективного иммунитета населения осуществляется организациями здравоохранения и органами, осуществляющими государственный санитарно-эпидемиологический надзор.
2.6. Проведение серологического мониторинга состояния коллективного иммунитета оформляется постановлением Главного государственного санитарного врача по субъекту Российской Федерации, в котором по согласованию с органами управления здравоохранением определяются территории, время (график), контингенты и численность групп населения, подлежащих обследованию, определяются микробиологические лаборатории для проведения исследований, а также лица, ответственные за организацию и проведение этой работы.
В развитие постановления Главного государственного санитарного врача по субъекту Российской Федерации, издается приказ органа управления здравоохранением субъекта Российской Федерации.
Проведение серологического мониторинга ежегодно включается в планы работы территориальных органов Роспотребнадзора и организаций здравоохранения.
3. Материалы и методы
3.1. Материалом для исследования служит сыворотка крови, выявленные антитела в которой являются источником информации об уровне иммунитета к возбудителям инфекций, управляемым средствами специфической профилактики.
3.2. Используемые методы исследования сывороток должны быть безвредными, специфичными, чувствительными, стандартными и доступными для массовых обследований.
3.3. Для проведения серологических исследований сывороток крови в Российской Федерации применяются:
3.4. Для проведения серологических исследований должны использоваться зарегистрированные в Российской Федерации диагностикумы и тест-системы.
4. Методические подходы к отбору групп населения
4.1. При формировании «индикаторных» групп населения, подлежащих серологическому обследованию, следует придерживаться следующих принципов.
4.1.1. Единство места получения прививки (организация здравоохранения, детское дошкольное учреждение, школа и другие организации, где проводились прививки).
Этот принцип формирования групп позволяет выявить организации с низким качеством прививочной работы, а при последующем тщательном расследовании определить конкретные ее недостатки (нарушение правил хранения, транспортирования вакцин, фальсификацию прививок, их несоответствие срокам и схемам существующего календаря профилактических прививок, технические ошибки и др.).
4.1.2. Единство прививочного анамнеза.
Обследуемая группа населения должна быть однородной, для чего необходим отбор лиц с одинаковым числом прививок и сроком от момента проведения последней прививки.
4.1.3. Сходство эпидемиологической ситуации, в условиях которой формируются обследуемые группы.
Для осуществления требований этого принципа формирование групп проводится из коллективов, в которых в течение одного года и более не регистрировались случаи заболеваний дифтерией, коклюшем, корью, краснухой, эпидемическим паротитом, гепатитом В.
4.2. Отбор контингентов для обследования начинается с определения территорий.
Границы территории определяются сферой обслуживания той или иной организацией здравоохранения. Это может быть отдельный организованный коллектив детей и взрослых, врачебный участок, населенный пункт, приписанный к фельдшерско-акушерскому пункту, территория обслуживания одной поликлиники.
4.4. Для формирования «индикаторной» группы следует выбрать 4 коллектива обследуемых одного возраста (по 2 коллектива от 2 организаций здравоохранения), не менее 25 человек в каждом коллективе, то есть в каждой «индикаторной» группе должно быть не менее 100 человек.
4.5. Перед проведением серологического обследования отобранных в «индикаторную» группу лиц (детей и взрослых) медицинские работники должны провести разъяснительную работу, в том числе с родителями обследуемых детей, о целях проверки у них напряженности поствакцинального иммунитета к инфекциям, управляемым средствами специфической профилактики.
4.6. Сыворотки крови взрослых для исследования могут быть взяты на станциях переливания крови.
Порядок сбора, транспортирования и хранения сывороток крови определен в прилож.1.
5. «Индикаторные» группы населения, подлежащие серологическому обследованию на наличие специфических антител
5.1. Серологический мониторинг состояния коллективного иммунитета предусматривает многоцелевое серологическое обследование на каждой территории «индикаторных» групп населения.
Многоцелевые серологические исследования предполагают определение в одной пробе сыворотки крови максимального спектра антител к возбудителям изучаемых инфекций.
5.2. В «индикаторные» группы не включают:
переболевших коклюшем, дифтерией, столбняком, корью, краснухой, эпидемическим паротитом, полиомиелитом и острым гепатитом В, а также больных хроническим гепатитом В и носителей вируса гепатита В;
детей, у которых отсутствуют сведения о прививках;
не привитых против этих инфекций;
перенесших какое-либо заболевание за 1-1,5 месяца до обследования, так как отдельные болезни могут привести к временному снижению титра специфических антител.
5.4. Дифтерия и столбняк.
Результаты серологических обследований взрослых в возрасте 18 лет и старше (по возрастным группам) без учета их привитости позволяют оценить фактический уровень защищенности от дифтерии и столбняка взрослых в каждой возрастной группе и выявить группы риска по заболеваемости и тяжести течения болезни.
По результатам серологического обследования детей в возрасте 3-4 лет проводится оценка формирования базисного иммунитета.
5.6. Корь, эпидемический паротит, краснуха.
По результатам серологического обследования детей в возрасте 3-4 лет и 9-10 лет проводится оценка уровня противокоревого, противопаротитного и противокраснушного иммунитета после вакцинации и ревакцинации.
Серологическое обследование детей в возрасте 16-17 лет, позволяет оценить результативность ревакцинации в отдаленные сроки, а также уровень иммунной прослойки к этим инфекциям во вновь формирующихся коллективах средних и высших учебных заведений.
По результатам обследования взрослых в возрасте 40 лет и старше (доноры, без учета прививочного анамнеза) проводится оценка фактической защищенности взрослого населения от кори, краснухи и эпидемического паротита.
Лабораторная диагностика полиомиелита.
Во времядо прививочной эпохи полиомиелит имел характер эпидемий и оставлял после себя тысячи искалеченных. Наиболее опасным это заболевание является для малышей дошкольного возраста до 5-6 лет. Материнские антитела постепенно исчезают в течении первых 6месяцев жизни ребенка.
Те успехи в борьбе с полиомиелитом, которые мы имеем на сегодняшний день, достигнуты благодаря многолетнему применению оральной полиомиелитной вакцины (ОПВ) и инактивированной полиомиелитной вакцины (ИПВ). Прививки проводятся в соответствии с национальным календарем прививок, детям с 3х месячного возраста (в 3 мес., 4,5 мес., в 6 мес., в 18 мес., в 20 мес., в 14 лет).Вакцинация от полиомиелита — надежный способ защиты от заболевания. После прививки сохраняется пожизненный иммунитет.Не привитой ребенок может заболеть при контакте с привитым, если по каким- то причинам ослаблен иммунитет.При введении оральной вакцины в кишечнике происходит активация вируса, который в живом виде содержится в его составе. Вирус начинает размножаться, вызывая активацию иммунной защиты и формирование иммунитета, который обезвреживает введенный вирус. Этот вирус ослабленный, и не приносит вреда детям.
Лабораторная диагностика основывается на проведении серологических исследований, в рамках мониторинга состояния коллективного иммунитета. Исследование крови на присутствие вируса полиомиелита (вакцинного штамма), это реакция нейтрализациив сыворотках крови на полиомиелит микро или макро-методом на планшете, в культуре клеток с применением полиовирусовSebinI иSebinIII. Диагностическое значение имеют антитела в сыворотке крови:
-серопозитивными(у кого есть антитела) считаются сыворотки, в которых титр антителк вирусам полиомиелита SebinI иSebinIIIравен или выше 1:8;
-серонегативными(у кого нет антител) считаются сыворотки, в которых в разведении 1:8 отсутствуют антитела к одному из типов полиовируса.
В Республике Мордовия ФБУЗ «Центр гигиены и эпидемиологии в Республике Мордовия»ежегодно проводит мониторингколлективного иммунитета в соответствии с МУ 3.1.2943-11 «Организация и проведение серологического мониторинга к инфекциям, управляемым средствами специфической профилактики» по поручению Роспотребнадзора. По результатам серологического мониторинга за 2018год выявлено 1,9 % серонегативных лиц.
Испытательный лабораторный центр ФБУЗ «Центр гигиены и эпидемиологии в Республике Мордовия» (г.Саранск, ул.Дальняя,1а), проводит исследования на напряженность иммунитета к вирусу полиомиелита.
Получить консультацию можно по телефону: 8(8342) 33-36-10.
Памятка по обследованию детей на носительство вируса полиомиелита
Чаще болеют дети до 5 лет.
Полиомиелит заразен, передается от человеку к человеку с пищей, водой, через руки и ручки дверей.
Вирус попадает в организм через рот, размножается в кишечнике (период от внедрения до первых признаков составляет от 6 до 21 дней) и поражает нервную систему.
Вирус у носителей находится в кишечнике.
Приняты все меры, чтобы своевременно выявить носителей вируса.
Родители, Ваш ребенок- Здоров, но он может оказаться здоровым носителем вируса полиомиелита, не зная об этом заражать непривитых детей.
Вам важно быстрее убедиться, что в кишечнике ребенка нет вирусов полиомиелита, то есть результат анализа отрицательный.
Если к Вам позвонил или пришел медработник из детской поликлиники с просьбой сдать анализы ребенка на полиомиелит, то выслушайте его, откройте дверь, соберите у ребенка клинический материал (кал) для бесплатных анализов.
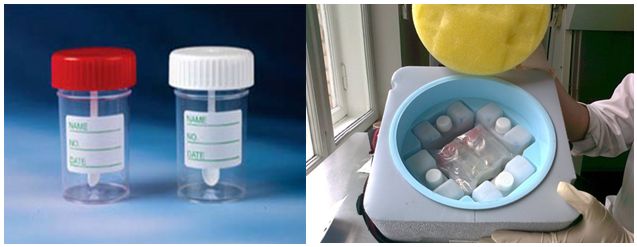
Родителям необходимо обратиться в детскую поликлинику (инфекционисту, эпидемиологу, участковому педиатру) по месту временного пребывания и получить (или приобрести в аптеке) пластиковый контейнер для кала.
Детей до 5 лет 11 мес. 29 дней, прибывших в Российскую Федерацию из стран, подлежащих обследованию.
Как собрать клинический материал для анализа?
Одну пробу кала (10 грамм – по объему это две чайные ложки) перекладывают из горшка ребенка в стерильный пластиковый контейнер (баночку с ложечкой), на нем делается надпись с фамилией, именем.
После отбора клинического материала (кала):
крышка банки плотно закрывается (завинчивается),
банка упаковывается в полиэтиленовый пакет.
После упаковки тщательно помыть руки с мылом.
Куда доставляют пробу кала?
Медицинский работник детской поликлиники по месту проживания/прикрепления доставляет баночку с одной пробой в лабораторию вирусологических исследований ФБУЗ «Центр гигиены и эпидемиологии в Республике Башкортостан» по адресу Шафиева 7, 1 этаж, в срок не позднее 24 часов с момента забора материала в сумке-холодильнике (термоконтейнере с замороженными хладоэлементами) для проведения дальнейшего исследования кала на вирусы полиомиелита.
Кто оформляет направление в лабораторию?
Медицинский работник поликлиники на бумаге пишет направление в лабораторию вирусологических исследований ФБУЗ «Центр гигиены и эпидемиологии в Республике Башкортостан» на исследование на полиомиелит одной пробы кала, указывая:
фамилия, имя, отчество обследуемого ребенка,
количество прививок от полиомиелита, дата последней прививки,
дата прибытия в Российскую Федерацию (с 1 июня 2021 года),
адрес фактического проживания в Республике Башкортостан,
контактный телефон родителя ребенка,
контактный телефон, фамилия медицинского работника.
Как скоро готов анализ?
Отрицательные результаты вирусологических исследований передаются в детскую поликлинику, доставившую материал, по мере получения (не более месяца от даты отбора).
В случае выделения вируса родители будут информированы незамедлительно.
Как узнать достаточно ли привит ребенок?
Покажите детскому врачу / медсестре запись о прививках ребенка, чтобы определить достаточно ли их по количеству и есть ли необходимость дополнительной иммунизации.
Если достаточное количество детей полностью иммунизированы против полиомиелита (более 95%), вирус не может найти восприимчивых детей для заражения и исчезает.
Пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах.

Цель – ликвидировать полиомиелит в мире.
24 октября – Всемирный день борьбы с полиомиелитом
ЭПИДЕМИОЛОГИЯ, КЛИНИКА, ДИАГНОСТИКА И ПРОФИЛАКТИКА ОСТРОГО ПОЛИОМИЕЛИТА
Методическое письмо
Нормативные и методические документы:
— Методические рекомендации «Клиника, диагностика и лечение острого полиомиелита», 1998 г. доктора медицинских наук, профессора Е.В.Лещинской и кандидата медицинских наук И.Н.Латышевой,
— «Руководство по организации мероприятий при выявлении диких полиовирусов в Европейском регионе ВОЗ, 2007 г.»,
— СП 3.1.1.2343-08 «Профилактика полиомиелита в постсертификационный период»,
— МУ 3.1.1.2360-08 «Эпидемиологический надзор за полиомиелитом и ОВП в постсертификационный период»).
Общие сведения об остром полиомиелите
Естественная восприимчивость людей высокая, однако клинически выраженная инфекция встречается гораздо реже носительства: на один манифестный случай приходится от 100 до 1000 случаев бессимптомного носительства полиовируса. Поэтому, с точки зрения эпидемиологической значимости, случаи бессимптомного носительства или бессимптомной инфекции представляют большую опасность.
Постинфекционный иммунитет типоспецифический пожизненный.
Основные эпидемиологические признаки.
В довакцинальный период распространение заболевания носило повсеместный и выраженный эпидемический характер. В условиях умеренного климата наблюдалась летне-осенняя сезонность.
Поствакцинальный период характеризуется резким снижением заболеваемости. Заболевание регистрируется в основном у детей, не привитых против полиомиелита или привитых с нарушением календаря профилактических прививок.
Длительность инкубационного периода при остром полиомиелите колеблется от 4 до 30 дней. Наиболее часто этот период длится от 6 до 21 дня. Первичное размножение и накопление вируса происходит в глотке и кишечнике. В последующем, вирус попадает в лимфатическую систему и затем в кровь. Следующим за вирусемией этапом развития болезни является проникновение вируса в центральную нервную систему. Это происходит через эндотелий мелких сосудов или по перефирическим нервам.
Улучшение санитарно-гигиенических условий способствует ограничению распространения полиовируса, однако единственным специфическим средством предупреждения паралитического полиомиелита остается иммунизация живой оральной полиомиелитной вакциной (ОПВ) из аттенуированных штаммов Сэбина или инактивированной полиомиелитной вакциной (ИПВ). Вакцинация проводится в соответствии с Национальным календарем профилактических прививок.
Клиническая картина непаралитических форм острого полиомиелита
Инапарантная форма протекает как вирусоносительство и не сопровождается клиническими симптомами. Диагностика осуществляется только по данным вирусологического обследования.
Абортивная форма (малая болезнь) характеризуется следующими симптомами: умеренная лихорадка, интоксикация, головная боль, иногда незначительные катаральные явления со стороны верхних дыхательных путей, разлитые неинтенсивные боли в животе, дисфункция кишечника. Признаки поражения нервной системы отсутствуют.
Клинические формы острого паралитического полиомиелита