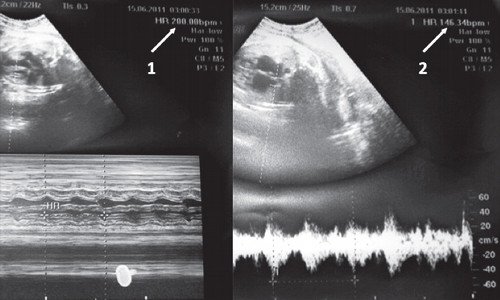
Брадикардия плода при беременности: насколько опасна и что делать?
Многие женщины сталкиваются с таким опасным явлением, как брадикардия плода при беременности. Это аномальное снижение частоты сердцебиения, которое провоцирует недостаточное насыщение мозга и других органов будущего ребенка кислородом. Потенциально это способно привести к смерти эмбриона или необратимым изменениям в его мозгу. Насколько опасна брадикардия плода, какие факторы способствуют ее появлению и можно ли снизить риск? На эти вопросы попробуем ответить в данной статье, также охарактеризовав пути решения этой проблемы.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
Со стороны плода причинами брадикардии выступают следующие патологии:
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Виды брадикардии у плода

По характеру и интенсивности снижения частоты сердечных сокращений у плода различаются следующие разновидности патологии:
Определение точного вида и причины брадикардии имеет большое значение, так как от этого зависит, насколько велика опасность для ребенка и матери, какую стратегии терапии следует выбрать для лечения заболевания или хотя бы снижения рисков.
Диагностика брадикардии у плода
Если с выявлением нарушений сердечного ритма у самой матери проблем не возникает, то в случае эмбриональной брадикардии ситуация сложнее. Обнаружить патологию можно только путем наблюдения за самим плодом. Для этого применяются следующие методы:
В зависимости от степени выраженности заболевания проводятся некоторые из этих тестов или они применяются комплексно. Направление на их прохождение дает врач, ориентируясь на состояние матери, ее возраст, наличие у нее подобных проблем при прошлых беременностях и т. д.
Профилактика и лечение брадикардии плода

К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Фетальные аритмии: антенальная ультразвуковая дифференциальная диагностика, прогнозирование постнатальных результатов и перинатальная практика
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
При обнаружении любых фетальных аномалий неотъемлемой составляющей работы специалиста пренатальной эхографии и медицины плода является прогнозирование исхода беременности. Сложность адекватного перинатального и постнатального прогноза при нарушениях сердечного ритма плода заключается в их неопределенном клиническом значении, так как эти нарушения могут быть как благоприятными, транзиторными, так и крайне опасными, связанными с риском тяжелых осложнений на всех этапах перинатального периода. Не более 15% фетальных аритмий являются опасными для жизни плода [1].
Нерегулярный ритм ЧСС
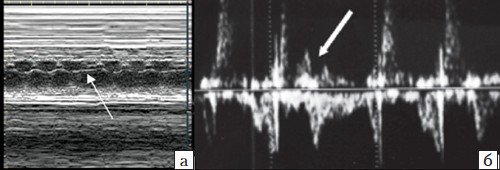
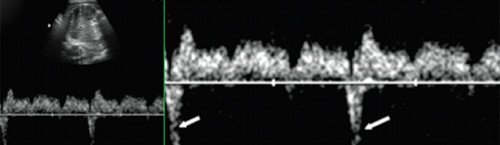
Периодические неритмичные сокращения (экстрасистолы) генерируются эктопическими клетками проводящей системы. Эпизодические или периодические преждевременные сокращения предсердий (предсердные экстрасистолы, ПЭ) встречаются чаще, их возникновение связано обычно с «незрелостью» проводящих путей сердца плода. Аускультативно и эхографически ПЭ проявляются в виде внеочередных и «выпадающих» сокращений, соответствующих эктопическому импульсу и компенсаторной паузе (рис. 4, а). В абсолютном большинстве случаев ПЭ изолированы, имеют транзиторный и доброкачественный характер и не требуют лечения на пренатальном и постнатальном этапах [6].
Преждевременные сокращения желудочков (желудочковые экстрасистолы, ЖЭ) встречаются реже (рис. 4, б) и могут ассоциироваться с патологией миокарда внутрисердечных перегородок, в котором залегают проводящие пути, к примеру, с дефектами перегородок [2, 4].
а) Предсердная экстрасистола, за которой следует компенсаторная пауза (стрелка), во всех случаях эти нарушения сердечного ритма имели транзиторный и доброкачественный характер;
б) Желудочковая экстрасистола (стрелка) в нашем наблюдении ассоциировалась с дефектами миокарда межжелудочковой перегородки и необходимостью коррекции после рождения.
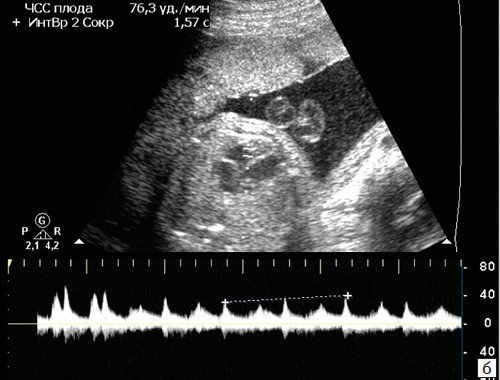
Брадикардия плода
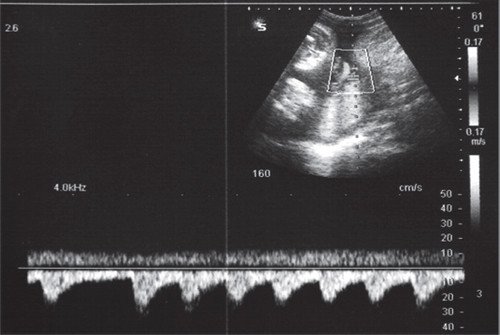
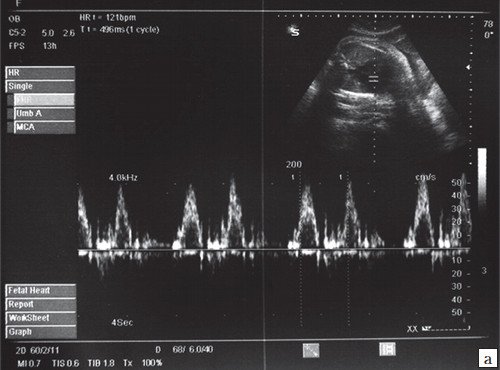
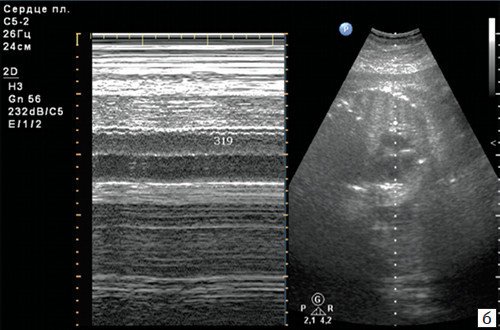
Короткие эпизоды брадикардии (длительностью до 1-2 минут) либо асистолии (длительностью до нескольких секунд) нередко возникают в I-II триместрах беременности (рис. 5), являются транзиторными, доброкачественными и не требуют мониторинга либо терапии.
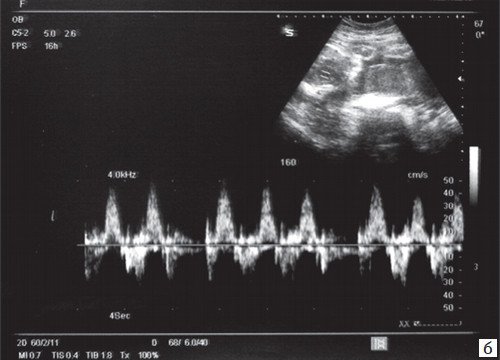
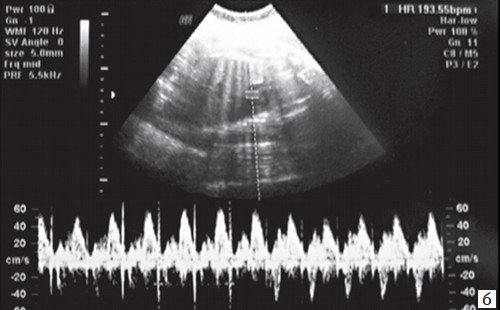
При предсердной бигеминии или тригеминии (преждевременных блокированных сокращениях предсердий) частота сокращений желудочков плода может снижаться до 60-100 уд/мин. При этом блокируется проведение к желудочкам каждого второго (бигеминия) либо каждого третьего (тригеминия) предсердного импульса (рис. 7-9).
а) При предсердной бигеминии в 28 недель беременности.
б) При предсердной тригеминии в 35 недель c блокированным проведением предсердно-желудочковых импульсов.
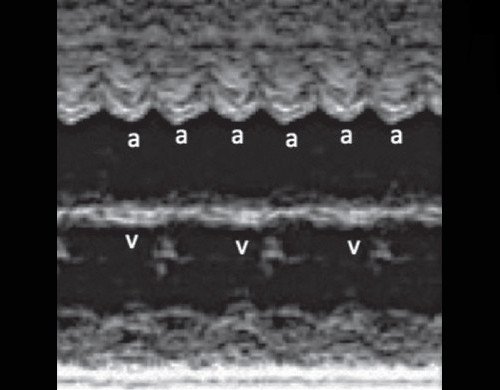
Регистрация частоты сокращения предсердий (а) и желудочков (v) в М-режиме.
а) Каждое третье сокращение предсердия (стрелка) возникает преждевременно и блокируется, не проводится к желудочку.
б) В результате формируется желудочковая брадисистолия 76 уд/мин.
Усиление реверсного компонента в нижней полой вене (стрелки) как признак объемной перегрузки правых отделов сердца (снимок предоставлен проф. И.С. Лукьяновой).
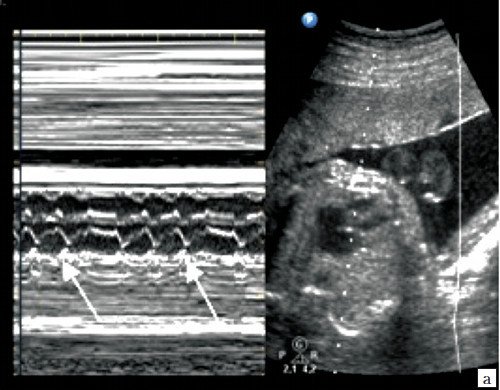
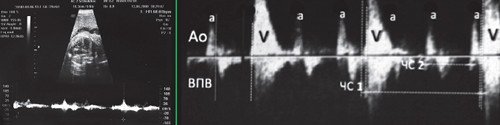
При III степени AV блокады (полной AV блокаде) предсердно-желудочковое проведение полностью прервано, сокращения предсердий и желудочков абсолютно разобщены (рис. 11).
Сокращения предсердий (а) и желудочков (v) разобщены. Частота сокращений желудочков (ЧС1) в несколько раз меньше частоты сокращения предсердий (ЧС2). Интервалы AV времени (промежутки между вертикальными пунктирными линиями) различаются.
Предсердная бигеминия (тригеминия) с блокированными преждевременными кращениями может быть спутана с тяжелой AV блокадой, так как оба состояния характеризуются более высокой частотой сокращений предсердий, чем желудочков. Однако дифференциальный диагноз этих состояний важен в связи с разным прогнозом: желудочковая брадисистолия при предсердной бигеминии не требует лечения и может спонтанно восстанавливаться, тогда как полная AV блокада является необратимым состоянием, может сопровождаться водянкой плода и неблагоприятным перинатальным результатом.
В сравнении с опытом лечения фетальных тахикардий, сведения об эффективности пренатального лечения АV блокады ограничены имеющимися единичными сообщениями [8].
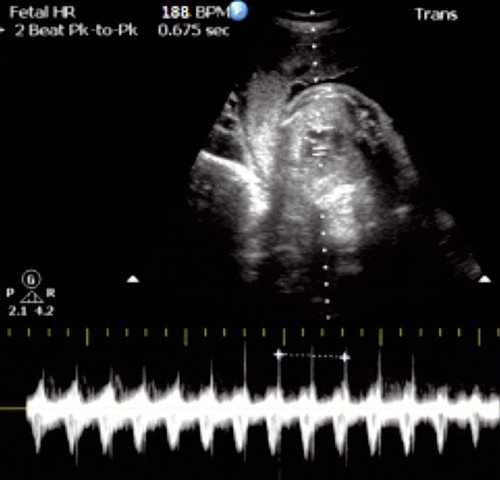
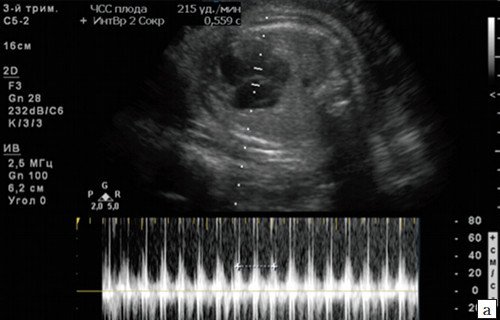
Тахикардия плода
Базальная ЧСС 188 уд/мин на фоне анемической формы гемолитической болезни плода.
а) Беременность 35 недель, ЧСС 215 уд/мин с АV проведением 1:1. Индуцированные роды в 38 недель, сразу после пересечения пуповины восстановился нормальный сердечный ритм плода.
б) Беременность 35 недель, базальная ЧСС 194-205 уд/мин с АV проведением 1:1. Высокая ЧСС сохранялась и после рождения (постнатальный WPW-синдром), в связи с чем новорожденному назначались антиаритмические препараты.
а) ЧCC 220-260 уд/мин, АV проведение 1:1, без структурных аномалий сердца.
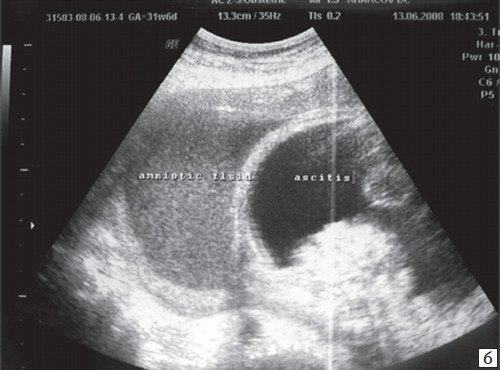
б) Универсальный отек плода развился после трех суток тахиаритмии.
а) При очень высокой ЧСС плода крайне сложно интерпретировать аускультативные данные, кардиотокограмма также не отражает истинной ЧСС плода и выглядит как монотонный ареактивный ритм, все это может повлечь ошибочную клиническую диагностику дистресса плода.
б) В М-режиме регистрируется ЧCC плода 300-320 уд/мин при АV проведении 1:1.
в) Универсальный отек плода.
г) Допплеровский спектр в артерии пуповины без признаков повышения дистальной резистентности.
а) По типу трепетания предсердий с блоком 2:1.
Одновременная артериально-венозная импульсно-волновая допплерография восходящей аорты и ВПВ c оценкой соотношения AV и VA интервалов позволяет дифференцировать варианты тахиаритмий с длинным и коротким VA интервалом, которые имеют разный механизм (рис. 17). Короткий VA интервал (VA/AV отношение AV).
Тахиаритмии с длинными и короткими VA интервалами имеют различный механизм, поэтому и различный прогноз трансплацентарной терапии.
В настоящее время досрочное родоразрешение при суправентрикулярной тахикардии признано патогенетически необоснованной тактикой (высокий риск развития отека легких у ребенка после рождения на фоне сохраняющейся тахиаритмии) [12]. Клиническими протоколами большинства зарубежных стран регламентировано проведение внутриутробной трансплацентарной антиаритмической терапии. В качестве препарата первой линии антиаритмического лечения плода широко применяется дигоксин. Соталол, амиодарон и флекаинид используются в качестве препаратов второго ряда, когда при помощи дигоксина не удается достичь нормализации синусового ритма [7, 13, 14].
Материал и методы
Результаты
Необходимость в трансплацентарном антиаритмическом лечении, а также кардиохирургической или терапевтической коррекции после рождения имели новорожденные со следующими типами антенатальных аритмий: преждевременные сокращения желудочков (ассоциировались с дефектом межжелудочковой перегородки); СВТ 220-260 уд/мин с универсальным отеком плода; СВТ 194-205 уд/мин (постнатально нестабильный ритм за счет WPW-синдрома).
Выводы
Литература
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Сердцебиение плода: норма
Причины нарушения сердечного ритма
Серьезный сигнал – диагностика приглушенного сердцебиения плода. Данная патология может свидетельствовать о плацентарной недостаточности, неправильном предлежании малыша или расположении плаценты, гипоксии, избытке или недостатке околоплодных вод либо чрезмерной двигательной активности малыша. Если беременная женщина имеет избыточный вес, причиной приглушенного сердцебиения может быть ожирение матери.
Если у эмбриона размером от 5 мм сердцебиение не прослушивается, наиболее распространенная причина – неразвивающаяся беременность или внутриутробная гибель плода. При постановке такого диагноза необходимо проведение УЗИ исследований, и на основании их результатов принимается решение о выскабливании матки, осуществлении искусственных родов либо проведении операции по разрушению плода.
Методы измерения сердцебиения и нормы
Когда измеряется сердцебиение плода, норма определяется с учетом срока беременности, определенного врачом. Для 6-8 недель нормой считается 110-130 ударов в минуту, для срока в 9-10 недель – 170-190 ударов, а с 11 до 42-й недель – от 140 до 160 уд/мин. На разных этапах развития плода динамика сердечных сокращений меняется в результате совершенствования вегетативной нервной системы ребенка и усложнения структуры сердца.
Чтобы диагностировать состояние плода и ход течения беременности или родов, используются следующие методы измерения сердцебиения и нормы. Каждый метод дает абсолютно достоверную информацию, однако выбор наиболее подходящего способа диагностики зависит от срока беременности.
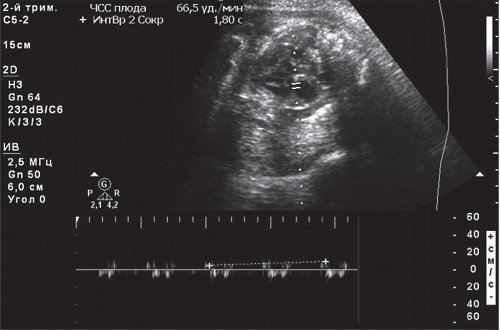
Применение УЗИ аппарата – лучший способ контролировать частоту сердцебиений ребенка в самом начале беременности. Применение трансвагинального датчика позволяет зафиксировать динамику сердечных сокращений эмбриона уже с 5 недель беременности, а использование классического трансабдоминального УЗИ аппарата показывает первые результаты с 6-7 недель.
Аускультация
Выслушивание частоты сердцебиений плода с использованием специальной трубочки – стетоскопа является наиболее простым способом диагностики состояния плода. Акушерская трубка размещается на животе у беременной со стороны широкой воронки. К другой стороне трубки врач прикладывает свое ухо. Услышать сердечную активность плода с помощью стетоскопа можно уже с 18-й недели беременности. В процессе схваток акушер прибегает к аускультации 3-4 раза в час, чтобы контролировать состояние ребенка.
Кардиотокография
Уже с 32-й недели беременности допускается проведение кардиотокографии, которая позволяет одновременно регистрировать и сердечные сокращения плода, и динамику активности матки. Некоторые кардиомониторы позволяют одновременно с этими исследованиями регистрировать двигательную активность ребенка. Кардиотокография может проводиться до родов и в процессе схваток при наличии некоторых патологий в состоянии матери или плода.
Эхокардиография
Надежный способ диагностики сердечной активности плода при сроке беременности от 18 до 28 недель. Эхокардиография проводится комплексно и предусматривает несколько режимов функционирования сканера УЗИ аппарата: М-режим и режим Допплера. В результате удается дополнительно проанализировать структуру сердца и крупных сосудов. Эхокардиография проводится только при наличии у беременной соответствующих показаний.
Сердцебиение плода: норма
Сроки обнаружения ЧСС плода
В первые месяцы гестации уже слышно сердечко будущего ребенка. С помощью ультразвуковой диагностики специалисты на 5-й неделе гестации слышат сердечно. Еще раньше (на 3-й или 4-й неделе) ЧСС плода можно услышать, пройдя диагностику вагинальным датчиком. Именно на этих сроках можно услышать сердце своего будущего ребенка первый раз.
Со сроком вынашивания и с активностью плода меняется и ЧСС. 110-130 ударов в мин регистрируют на 6-8-й неделе. Максимум 190 ударов выслушивается в 8-11 нед гестации, а 140-160 ударов можно услышать, начиная с 11-й недели от зачатия. Гинеколог должен оценить, в какой фазе находится активность ребенка во время определения ЧСС, время проведения процедуры, есть ли у будущего малыша болезни, и есть ли определенные патологии у его мамы.
Причины нарушение сердечного ритма плода
Причины могут быть самыми разными. Если ЧСС менее 80 уд/мин, на первых неделях это может говорить о том, что беременность может прерваться. Если срок менее 4 недель, то ЧСС может быть меньше 120 уд/мин, это не будет патологией. С 12-й недели до последнего дня гестации ЧСС меньше 120 уд/мин может говорить о сдавлении пуповины или нехватке воздуха (хронической) у плода. Такая же ЧСС при родах говорит о том, что ребенок находится в состоянии острой гипоксии, или что пуповина сдавлена мышцами матери во время схватки.
Частота биения сердца плода от 170 ударов в минуту в редких случаях может говорить о нарушении функции плаценты, но в основном это вариант нормы. На 12-й неделе и позже повышенная частота сердцебиения плода говорит об хронической гипоксии, или может возникать в ответ на стрессы будущей мамы. Причины повышенной ЧСС при родах аналогичные описанным выше.
Если тоны прослушиваются глухо, врач прикладывает усилия для прослушки ЧСС плода, это может говорить о таком:
Глухие тоны, начиная с 12-й недели гестации и до последнего дня вынашивания могут иметь такую причину:
Если врач не может выслушать тоны сердца плода, не пугайтесь раньше времени. Опять таки, причина может быть в старом УЗИ-датчике. Но это может говорить и о более серьезных проблемах, включая начинающийся аборт или замершую беременность (плод перестает развиваться и погибает в животе матери). Отсутствие ЧСС плода, начиная с 12-й недели говорит о том, что произошла антенатальная гибель плода, или врач использует старый датчик, или неправильно выслушивает тоны сердца. При родах причины аналогичные двум, названным последними.
Для чего определяют сердцебиение плода?
Когда женщина видит на домашнем тесте на беременность положительный результат, она должна направиться к гинекологу. Он делает УЗИ, чтобы подтвердить или опровергнуть результат теста. С третьей недели, как уже было отмечено, можно услышать стук сердца эмбриона. Если же на первом приеме вам говорят, что в матке нет плодного яйца, или что биения сердца эмбриона не слышно, не впадайте в панику! Через неделю, скорее всего, сердце вашего малыша будет уже достаточно сформированным, и врач услышит его биение.
В части случаев при повторном визите к гинекологу обнаруживается деформация плодного яйца, отсутствие ЧСС. Тогда врач говорит о замершей беременности. Нужен медицинский аборт. Врач назначает препараты на основе гормонов. Заново можно пытаться зачать ребенка через 3-6 мес после аборта по медицинским показаниям.
Все факторы окружающей среды и здоровья матери сказываются на сердечке ребенка. ЧСС зависит от:
— процента кислорода в воздухе, которым дышит мать в данный момент
— физической нагрузки беременность
— стресса, который в данный момент переживает мать
Но при воздействии этих факторов биение сердца малыша меняется на время. Если же долгое время ЧСС не соответствует норме, врач может подозревать, что малыш не получает достаточно крови. Ставится диагноз фетоплацентарной недостаточности. Почти всегда она хроническая. Иногда состояние требует проведения экстренных родов.
Роды — сложный этап жизни малыша. Происходит нехватка кислорода, он сдавливается при проходе через родовые пути матери. В основном сердце малышей выдерживает этот стресс. Но в части случаев бывают экстренные состояния, и без помощи квалифицированных врачей ребенок не выживет. В процессе родов принято проверять ЧСС ребенка после каждой схватки, иначе можно пропустить тот момент, когда начинается острая гипоксия, опасная для жизни малыша.
Методы выслушивания сердцебиения плода
С помощью УЗИ можно не только услышать сердце ребенка, но и посмотреть, в каком состоянии находится плацента, какие размеры имеет плод и т. д. Особое внимание на ЧСС плода гинеколог-акушер обращает, если у беременной есть пороки развития, или дети, рожденные ею в прошлом, имели пороки развития сердца и сосудов.
Для реализации этого метода нужен акушерский стетоскоп. Актуален только с 18-й или даже 20-й недели гестации. Но этот метод не всегда просто реализуем. В этих случаях аускультацию провести сложно (а иногда и невозможно):
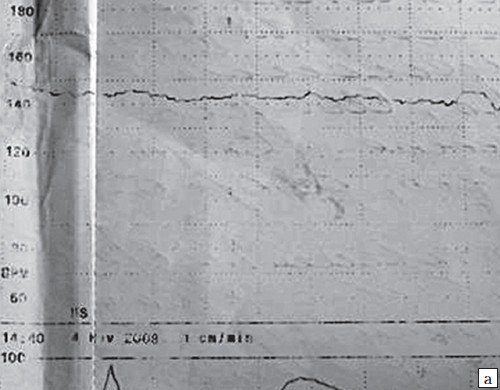
Метод помогает выявить гипоксию и провести нужно лечение. Во время измерения ЧСС этим методом биения сердца записываются на специальную пленку. Также определяется активность матки, что очень важно при родовом процессе. Процедура занимает в основном около часа, иногда чуть меньше. Такая длительность объясняется тем, что малыш какой-то период может спать, а потом просыпается. Это влияет на ЧСС и показатели, которые фиксируются при КТГ.
Иногда врач выносит решение, что датчики на животе женщины должны оставаться сутки. Первый раз кардиотокография проводится после 32-й недели гестации. Более раннее проведение нецелесообразно. За 9 месяцев нужно 2 раза пройти КТГ. Для плода и самой мамы процедура абсолютно безопасна. То, что будет зафиксировано на ленте, обычный человек не поймет. Расшифровывать должен доктор, учитывая данные анализов и ультразвуковой диагностики.
Нормы КТГ:
Эти три фактора важны для определения индекса ПСП, который должен быть менее 1.
КТГ может показывать отклонения от нормы при:
Это еще один метод выслушивания сердцебиений ребенка. Актуален метод для 18-й – 28-й недели гестации, если врач подозревает, что сердце ребенка формируется не совсем правильно. Эхокардиография показывает строение сердца и кровотока.
Определение пола малыша по сердцебиению
Существует миф среди беременных и среди малограмотных медработников, что при разном поле ребенка ЧСС разная. Говорят, что у плодов женского пола ЧСС составляет 150-160 р/мин, а у мальчиков этот показатель 135-150 уд в мин. Но научных доказательств вы нигде не найдете, потому нельзя по биению сердца определить пол ребенка. ЧСС больше зависит от того, хватает ли малышу кислорода. Если вы хотите знать пол малыша, просто сходите на УЗИ.
Как самой услышать биение сердца ребенка?
Не обязательно идти к гинекологу, чтобы услышать сердце своего ребенка. Первое, как можно прослушать ЧСС, это стетоскоп. Его можно купить в аптеке по низкой цене. Но вам понадобится помощь. До 25-й недели гестации люди без соответствующего медицинского образования почти никогда не могут услышать сердце плода. Можете повторять прослушивание стетоскопом каждую неделю. Важно помнить, что звуки шевеления плода можно спутать с биением его сердца, а также со звуками процессов, которые происходят в животе мамы.
Второй способ услышать самостоятельно сердце ребенка — фетальный допплер. Это УЗИ-детектор, который вы можете купить сами. Он не записывает данные на пленку, но биение сердца малыша вы будете слышать. Актуален метод с 8-й и позже недели гестации. Длительность процедуры: максимум 10 мин. Аппарат имеет высокую стоимость, потому его могут позволить себе не все беременяши.
Третий способ: приложить ухо к животу беременной. Но это актуально только после 30-й недели гестации. Но, если женщина имеет лишний вес, этот способ не сработает. Если плод находится вниз головкой, его сердце лучше слушать ниже пупка беременной.
Если вы склонны переживать из-за мелочей и самостоятельно ставить диагнозы себе и ребенку, лучше доверьте прослушивание сердцебиения плода и определение нормы врачам. Радуйтесь материнству и пребывайте в гармонии с собой.