Патология эндометрия – что это такое?
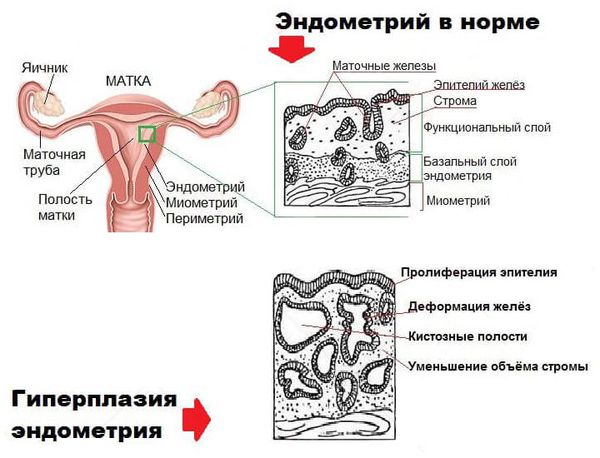
Стенка матки состоит из трех слоев: серозного, мышечного и слизистого. Так вот слизистый слой, который выстилает полость матки, и называется эндометрием. Эндометрий в свою очередь состоит из базального и функционального слоев. Толщина первого слоя всегда одинаковая, он имеет постоянную структуру. А в функциональном слое под действием гормонов постоянно происходят изменения, благодаря которым у женщин ежемесячно возникает менструация.
Патология эндометрия – это чрезмерное разрастание клеток эндометрия, а гиперплазия эндометрия, полип эндометрия – это в свою очередь частные случаи от такого собирательного диагноза, как патология эндометрия.
Как же проявляется данная патология
Нарушениями менструального цикла: изменением характера менструаций (стали более длительными и/или обильными), задержки менструации, мажущие выделения после окончания менстурации.
У женщин более старшего возраста после прекращения менструаций могут наблюдаться однократные или повторяющиеся скудные кровянистые выделения из матки.
Боли встречаются нечасто, при развитии некротических процессов и воспаления.
А чаще всего, особенно в молодом возрасте, патология эндометрия протекает бессимптомно и выявляется при проведении ультразвукового исследования.
Причины патологии эндометрия чаще всего эндокринно-метаболические. То есть, с одной стороны, это гормональный дисбаланс, а с другой – нарушение обмена веществ. Например:
Первый этап: осмотр гинеколога. Не следует игнорировать этот этап, так как именно гинеколог выслушает ваши жалобы, проведет осмотр и определит дальнейшую тактику наблюдения и перечень необходимых обследований.
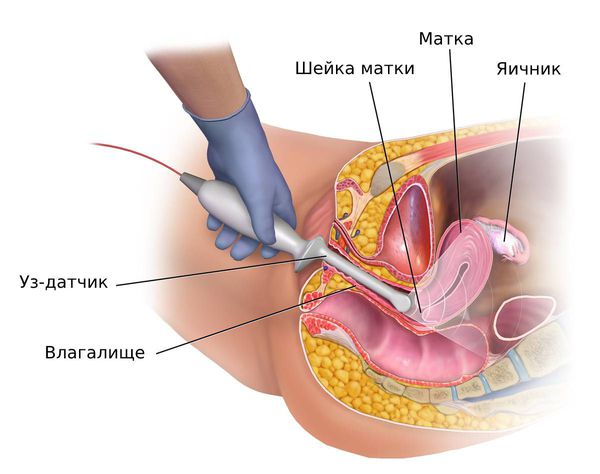
Второй этап: УЗИ органов малого таза. Когда женщина менструирует, то информативнее всего УЗИ проводить на 5-7 день менструального цикла, но все зависит от ситуации. И именно ваш гинеколог определит: необходимо сделать УЗИ в ближайшие дни или отложить исследование на 5-7 день цикла.
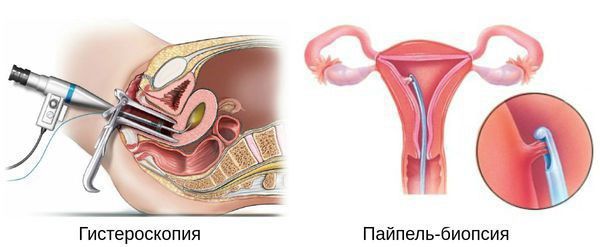
Третий этап: Раздельное диагностическое выскабливание полости матки или гистероскопия с раздельным диагностическим выскабливанием. Проводится после предварительного дообследования и необходимых консультаций, если есть сопутствующая патология. Гистероскопия – это один из методов обследования в гинекологии, c помощью которого врач осматривает внутреннюю поверхность матки. Чаще всего гистеросокопию выполняют при полипах эндометрия, чтобы уточнить локализацию и провести ревизию после удаления полипа.
Данный этап необходим, чтобы понять какова же гистология – какие клетки по строению в измененном эндометрии. От гистологического ответа будет зависит дальнейшая тактика вашего врача-гинеколога.
После получения результатов гистологического исследования врач определяет нужно вам принимать какие-то препараты или достаточно будет просто наблюдения в динамике. Чаще всего УЗИ-контроль проводят через 3 и 6 месяцев, но иногда сроки проведения УЗИ могут изменяться. При отсутствии патологии на УЗИ через 3 и 6 месяцев дальнейший контроль можно проводить 1 раз в год.
Что такое гиперплазия эндометрия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Анькина А. О., врача УЗИ со стажем в 9 лет.
Определение болезни. Причины заболевания
Диагноз « гиперплазия эндометрия » ставится только по заключению гистологического исследования. Без своевременной диагностики и целенаправленного лечения повышается риск развития рака эндометрия.
В составе маточного эндометрия есть специфические рецепторы, которые делают его органом-мишенью для половых гормонов. При гормональном сбое нарушается рост и дифференцировка эндометриальных клеток, что приводит к разрастанию эндометрия.
Факторы риска развития гиперплазии эндометрия [1] [8] [11] :
Симптомы гиперплазии эндометрия
В период перехода к менопаузе основным симптомом заболевания являются нерегулярные обильные менструации, сменяющиеся длительными мажущими кровянистыми выделениями.
Женщины менопаузального возраста жалуются на скудные кровянистые выделения из половых путей. Они могут проявляться эпизодически либо быть продолжительными.
Патогенез гиперплазии эндометрия
Состояние эндометрия зависит от фазы менструального цикла:
В патогенезе гиперплазии эндометрия выделяют два варианта развития событий:
В случае гиперплазии эндометрия с атипией избыток желёз эндометрия сочетается с клеточными мутациями (атипическим перерождением). Атипическая гиперплазия эндометрия является предраковым состоянием.
Классификация и стадии развития гиперплазии эндометрия
Международная классификация болезней 10-го пересмотра (МКБ-10):
Пересмотренная классификация ВОЗ 2014 года:
Осложнения гиперплазии эндометрия
Анемия. Для гиперплазии эндометрия характерны аномальные маточные кровотечения. В связи с этим женщины часто страдают от хронического малокровия разной степени выраженности.
Бесплодие. Гормональные изменения отражаются на качестве эндометрия, что создаёт риск неудачной имплантации эмбриона. Помимо этого, гиперплазия эндометрия часто выявляется на фоне хронической ановуляции, при которой зачатие невозможно.
Диагностика гиперплазии эндометрия
Диагностика основана на анализе данных анамнеза пациентки (истории болезни), клинической картины заболевания (жалоб и физикального осмотра), а также на результатах ультразвукового и гистероскопического исследования с обязательным патоморфологическим анализом соскоба из полости матки.
Диагноз «гиперплазия эндометрия» ставится только на основании гистологического исследования материала, полученного при диагностическом выскабливании слизистой оболочки матки или удалении матки.
Анамнез и клиническая картина
При сборе анамнеза врач-гинеколог задаёт пациентке вопросы:
Физикальный осмотр включает в себя местный осмотр наружных половых органов, исследование влагалища и шейки матки в зеркалах, а также бимануальное (двумя руками) исследование матки и придатков. Осмотр проводится на первичном приёме, чтобы исключить воспалительные заболевания и/или объёмные опухолевые образования.
Инструментальная диагностика
У женщин репродуктивного и пременопаузального возрастов при подозрении на гиперплазию эндометрия ТВУЗИ органов малого таза проводится на 5 – 7-й день менструального цикла. В норме в это время толщина эндометрия не превышает 6 мм. Патологию эндометрия подозревают, когда его толщина не соответствует определённой фазе менструального цикла:
Гистероскопия с раздельным диагностическим выскабливанием (РДВ) матки и цервикального канала — информативный метод в диагностике гиперпластических процессов эндометрия. При помощи гистероскопа (эндоскопического прибора для осмотра полости матки) врач оценивает состояние слизистой оболочки матки и цервикального канала. При необходимости удаляет локальные поражения и обязательно берёт материал для последующего гистологического исследования.
Если выскабливание проводят как лечебную процедуру при обильном маточном кровотечении, врач полностью удаляет слизистую оболочку матки под контролем гистероскопии.
Дифференциальная диагностика гиперплазии эндометрия проводится с полипом эндометрия, субмукозной (подслизистой) миомой матки, эндометритом, прервавшейся беременностью и раком эндометрия.
Лечение гиперплазии эндометрия
Лечение патологии эндометрия основывается на трёх принципах:
Тактика лечения будет зависеть от результата гистологического исследования эндометрия, полученного в ходе выскабливания, от возраста женщины, сопутствующих заболеваний и репродуктивных планов.
Гиперплазия эндометрия без атипии:
Гиперплазия эндометрия с атипией:
Медикаментозное лечение гормональными препаратами проводится пациенткам репродуктивного возраста с неатипической гиперплазией эндометрия при наличии симптомов, факторов риска, отсутствии регресса за 6 месяцев наблюдения и при атипической гиперплазии эндометрия у женщин, планирующих беременность.
Гормональную терапию назначают не менее чем на 6 месяцев:
В качестве негормональной терапии возможно применение препаратов:
Лечение нужно сочетать с низкокалорийной диетой и достаточной физической нагрузкой согласно общему физическому развитию женщины. При необходимости врач назначает препараты, которые нормализуют метаболизм углеводов в организме: подавляют образование глюкозы клетками печени, повышают чувствительность тканей к инсулину, расщепляют сложные сахара.
Хирургическое лечение. Атипическая гиперплазия эндометрия на начальном этапе требует обязательной консультации онкогинеколога, который должен установить, нужна ли операция и в каком объёме.
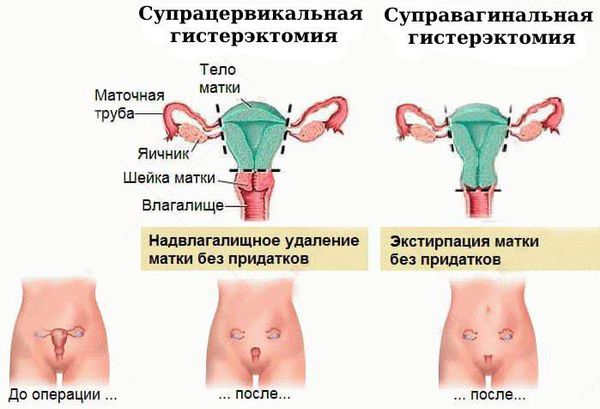
Чаще всего выполняется надвлагалищная ампутация матки — суправагинальная гистерэктомия (удаление тела и шейки матки). Вопрос о сохранении яичников решается строго индивидуально, зависит от возраста пациентки и факторов риска.
Показания к гистерэктомии:
Прогноз. Профилактика
Обследование для исключения гиперплазии или рака эндометрия показано в следующих случаях:
1. Если есть аномальные маточные кровотечения [29] [31] :
2. Если по результатам цитологического исследования соскоба шейки матки отмечается:
Профилактика:
Неполноценная лютеиновая фаза в клинике невынашивания беременности
Однако, принимая во внимание механизм действия гормонов на ткани-мишени, не всегда можно связать неполноценную лютеиновую фазу с низким уровнем гормонов. Может быть нарушена экспрессия генов рецепторного аппарата эндометрия, а могут быть поражены рецепторы эндометрия. При этом, при нормальном уровне гормонов в крови по тестам функциональной диагностики будет определять НЛФ. Кроме того, серия исследований по определению уровня прогестерона в крови у женщин с невынашиванием беременности в анамнезе показала – диагностика НЛФ по уровню прогестерона несостоятельна, т.к. продукция прогестерона имеет пульсовой характер и колебания его уровня за 24 часа составляют от 2,3 до 40 нг/мл (4).
Термин «недостаточность лютеиновой фазы» используют при морфологической оценке эндометрия в постовуляторный период, чаще всего – на 25-26 день цикла. Найденные данные о несоответствии морфологических изменений дню цикла, позволяют поставить морфологический диагноз. Однако биопсия эндометрия, «прочитанная» пятью разными цитологами, показывает пять разных интерпретаций изменений в эндометрии, что ведет к различному толкованию результатов клиницистом и назначению, в связи с этим, разной терапии. Повторная оценка «слепым методом тем же врачом своих предшествующих данных» дала только 25% тех же интерпретаций (8).
Полагают, что точно установить наличие НЛФ можно при исследовании эндометрия на 6-8-й день после овуляции – в так называемый период «окна имплантации». К этому времени в эндометрии происходят очень большие изменения по сравнению с другими днями цикла. Отсрочка появления «окна имплантации» может означать НЛФ.
По тестам функциональной диагностики у 85% женщин с привычной потерей беременности в анамнезе определяется НЛФ и у 70% из них верифицирован морфологическим исследованием хронический эндометрит. При этом в эндометрии определяется выраженный клеточный (достоверное увеличение моноцитов/макрофагов CD14+, больших гранулярных лимфоцитов CD56+, повышение общего числа Т-лимфоцитов) и медиаторный дисбаланс (повышение уровней провоспалительных цитокинов TNF, TGFβ, экспрессия маркеров пролиферации клеток Ki-67, усиление явлений апоптоза). При хроническом эндометрите значительно меняется экспрессия стероидных рецепторов. Соотношение стероидных рецепторов ЭР//ПР в эпителии эндометрия составляет 0,97 при 1,42 в контроле, в клетках стромы – 0,41 по сравнению с контролем – 0,58 (Шуршалина А.В., 2007). Эти данные свидетельствуют о дисфункциональных нарушениях рецепции тканей при хроническом эндометрите. При развитии хронического эндометрита нарушается архитектоника и ангиоархитектоника эндометрия, развитие инфильтративных и склеротических процессов.
Интересные данные были получены при исследовании толщины эндометрия и показателей кровотока в сосудах матки у женщин с привычным невынашиванием I триместра (1). Было выявлено, что у половины женщин с НЛФ толщина эндометрия в дни «окна имплантации» находится в пределах нормы, но значительно нарушен кровоток, наблюдаются гемодинамические нарушения в виде повышения индекса резистентности в сосудистом русле матки, в уменьшении числа функционирующих сосудов миометрия и дефицитом кровоснабжения в субэндометриальной зоне.
Нередко изменения гемодинамики сопровождаются снижением толщины эндометрия в период «окна имплантации» и несоответствием его эхо-структуры секреторной фазе менструального цикла. Гипоплазия эндометрия при нормальных показателях кровотока в сосудах матки встречается намного реже в клинике невынашивания беременности, и чаще всего – при гормональных нарушениях: гипоэстрогении на этапе выбора доминантного фолликула и неполноценного желтого тела, в том числе, если происходит овуляция.
Следует отметить, что в подготовке эндометрия к беременности огромную роль играет прогестерон. Под влиянием прогестерона иммунокомпетентные клетки (CD8+) продуцируют особый протеин – прогестерон-индуцированный блокирующий фактор (PIBF), который ингибирует освобождение арахидоновой кислоты, тем самым снижая синтез простагландинов и возможный абортивный эффект (6), обеспечивая состояние покоя матки. PIBF значительно увеличивает продукцию регуляторных цитокинов посредством активации Th-2 и снижает уровень провоспалительных цитокинов. Прогестерон усиливает продукцию протеинов (TJ6), которые вызывают апоптоз естественных киллерных клеток.
При НЛФ нехватка прогестерона гормонального генеза за счет снижения рецептивности эндометрия ведет к увеличению агрессивного клона клеток, продуцирующих провоспалительные цитокины, которые оказывают прямое эмбриотоксическое действие, ограничивают инвазию трофобласта и активируют местно протромбиназу. В клинике эти процессы ведут к образованию ретрохориальных гематом, гипоплазии хориона и к потере беременности.
В настоящее время во многих исследованиях подчеркивается, что подход к терапии при НЛФ различного генеза эмпиричен. Принимая во внимание патогенез формирования НЛФ у женщин с привычной потерей беременности, наличие у большинства из них хронического эндометрита, особенностей гемодинамики, необходимо начинать подготовку к беременности с лечения хронического эндометрита, восстановления гемодинамики и рецептивности эндометрия.
На I этапе подготовки могут быть использованы: антибактериальная терапия, либо с учетом чувствительности микроорганизмов, либо – широкого спектра, противовирусная терапия и системная энзимотерапия, проводимые с 1-го дня цикла.
При хроническим эндометрите не всегда есть возможность определения этиологии. Поэтому необходимо использовать антибиотики широкого спектра, способные элиминировать большой спектр микроорганизмов, включая хламидии, гонококки, условно-патогенные, грамотрицательные и грамположительные, анаэробы, трихомонады, уреаплазму, стрептококки группы В и др. Основу базовой терапии могут составлять комбинации макролидов и нитроимидазолов, защищенные пенициллины с макролидами, цефалоспорины III поколения, комбинации фторхинолонов и нитроимидазолов.
При наличии герпесвирусной инфекции с частыми рецидивами проводится лечение Ацикловиром, Фамвиром или Валацикловиром в длительном режиме. Одновременно на основании данных иммунного и интерферонового статуса проводится иммуномодулирующая терапия индукторами интерферона. Наиболее часто используются Галавит и Имунофан.
Для восстановления гемодинамики необходимо использовать вазоактивные препараты. Наиболее часто мы используем Курантил по 25 мг 3 раза в день со дня окончания менструации до 25-26-го дня цикла, можно использовать Тромбоасс 100 мг с 5-го до 21-го дня цикла. На II этапе проводится комплексная терапия по восстановлению гемодинамики и рецептивности эндометрия. Наряду с комплексами метаболической терапии вазоактивными препаратами особое место на этом этапе уделяется гормональной терапии.
Одним из наиболее значимых гормональных препаратов для восстановления эндометрия является дидрогестерон (Дюфастон®). Именно с его применением в работах Szekeres-Barthoj (7) R. Raghupathy et al. (6) и M. El-Ziblen (4) была показана продукция прогестерон-индуцированного блокирующего фактора и стала понятна иммуномодулирующая роль прогестерона в поддержании беременности.
Дюфастон® получен из растительного сырья, как и натуральный прогестерон. Дополнительная обработка натурального прогестерона повысила биодоступность в 10 раз и доза прогестерона 100 мг эквивалентна дозе дидрогестерона 10 мг. Связывающая способность прогестерона к стероидным рецепторам составляет 50, а у Дюфастона она в 1,5 раза выше и составляет 75. Кроме того, прогестерон имеет высокую связывающую способность к рецепторам глюкокортикоидов (10) и минералокортикоидов (100). Дюфастон® не связывается с этими рецепторами. При изучении биологической активности прогестерона и дидрогестерона (Дюфастона) было показано, что биологическая активность этих препаратов схожа, но дидрогестерон не имеет глюкокортикоидной и минералокортикоидной активности (9). Возможно, с этим связаны его большая биодоступность и более выраженный иммуномодулирующий эффект, который способствует более определенному ответу эндометрия у всех женщин с НЛФ. Кроме того, дидрогестерон хорошо всасывается, основной его метаболит – 20-дидроксидидрогестерон обладает только прогестагенной активностью.
Дюфастон® не обладает андрогенным и анаболическим эффектом, не оказывает отрицательного действия на углеводный обмен, не вызывает изменений в системе гемостаза, не блокирует овуляцию, не вызывает феминизации плода мужского пола. В связи с выраженным иммуномодулирующим действием, дидрогестерон является препаратом выбора у пациенток с привычным невынашиванием беременности.
При нормальной толщине эндометрия (10-14 мм) в период «окна имплантации» назначается метаболическая терапия: Актовегин 2 т. 3 раза в день с 7-8-го дня цикла на 2 недели, и с 16-го по 26-й день цикла – Дюфастон® по 10 мг 2 раза в день.
При тонком эндометрии (менее 9 мм) назначается циклическая гормональная терапия, могут быть использованы несколько вариантов: Фемостон 2/10 с 1-го дня цикла и с 16-го дня добавляется 1 таблетка (10 мг) Дюфастона. Можно использовать любой эстрадиол (Прогеново, Эстрофем, Дивигель) и во II фазу – Дюфастон®.
Циклическая гормональная терапия или только Дюфастон® во II фазу цикла проводится 2-3 цикла подряд. На последнем цикле оценивается состояние эндометрия (УЗИ и допплерометрия гемодинамики матки).
При нормализации этих параметров разрешается беременность.
Если состояние эндометрия не восстанавливается, то на III этапе проводится физиотерапия: электроимпульсная терапия, интерференцтерапия, магнитотерапия. На период последействия физиотерапии в течение 1-2 циклов повторно проводится циклическая гормональная терапия.
По данным допплерометрии физиотерапия способствует улучшению кровообращения за счет вазодилатации и дефиброзирующего эффекта физических факторов и создает условия для успешной рецепции гормональных средств (2).
При недостаточной эффективности этого этапа лечения целесообразно провести стимуляцию овуляции для более полноценного получения фолликулогенеза, а значит и желтого тела.
При наступлении беременности продолжается терапия Дюфастоном в дозе 20 или 30 мг до 16-20 недель беременности. Для повышения рецептивности возможно применение небольших доз ХГ (750-1000 ЕД 1-2 раза в неделю). Наряду с гормональной терапией проводится профилактика плацентарной недостаточности – наиболее частого осложнения течения беременности у пациенток с НЛФ.
Проведенная тактика обследования и лечения применена у 220 женщин с привычной потерей беременности и НЛФ на этапе подготовки к беременности. У 123 (56%) из них выявлены изменения гемодинамики матки при нормальной толщине эндометрия с явлениями хронического эндометрита и высоким уровнем в периферической крови клеток с маркерами CD56+16+. У половины из них были выявлены явления тромбофилии. Проведенное лечение хронического эндометрита, применение антиагрегантов и антикоагулянтов, применение Дюфастона в дозе 20 мг в сутки с 16-го по 25-й день цикла позволило подготовить эту группу к беременности. Беременность наступила у 90 женщин. Из них у 40 (44,4%) были явления угрозы прерывания в I триместре, с которыми удалось справиться и благополучно завершить беременность у 88 (97,7%) женщин.
У 26 (11,8%) пациенток на этапе подготовки к беременности выявлено истончение эндометрия (7-9 мм) и нормальные показатели кровотока в матке. В крови также были повышены активированные клетки с маркерами CD56+16+. После проведения лечения хронического эндометрита была назначена циклическая гормональная терапия: Фемостон 2/10 и с 16-го дня дополнительно – 10 мг Дюфастона в течение двух циклов. Нормализация состояния эндометрия наблюдалась у 23 пациенток, и у 20 из них наступила беременность, которая протекала с угрозой прерывания – им проводилась терапия Дюфастоном, Актовегином, комплексами метаболической терапии. Всем пациенткам назначался Витрум Пренатал форте, т. к. он потенцирует уровень прогестерона (3). Беременность была завершена благополучно у 18 (90%) женщин.
У 77 (35%) пациенток на этапе подготовки к беременности на фоне хронического эндометрита выявлены тонкий эндометрий и нарушения гемодинамики матки. Обращает внимание, что у половины женщин с тонким эндометрием выявлены антитела к прогестерону. В связи с этим в качестве гестационного препарата выбора является дидрогестерон, формула которого представлена ретропрогестероном, который не вступает в взаимодействие с антипрогестероновыми антителами. Этой группе женщин было проведено лечение хронического эндометрита с применением циклической гормональной терапии, как и в предыдущей группе, и применение вазоактивных препаратов для улучшения гемодинамики матки. Проведенное лечение было эффективным у 52 женщин, у 25 пациенток удалось восстановить гемодинамику матки после физиотерапии (низкочастотная магнитотерапия и импульсная электротерапия). У 45 женщин наступила беременность, которая протекала с угрозой прерывания. Всем беременным назначались Дюфастон® в дозе 20-30 мг в сутки, спазмолитики, Актовегин, вазоактивные препараты (Курантил, аспирин). Беременность удалось сохранить у 40 пациенток (88,8%). По-видимому, этот вариант НЛФ, сопровождающийся хроническим эндометритом с наличием тонкого эндометрия и с нарушением гемодинамики матки является неблагоприятным в плане сохранения беременности, чем два предыдущих варианта и требует гораздо более тщательной и длительной подготовки, контроля и интенсивной терапии при беременности.
Недостаточность лютеиновой фазы
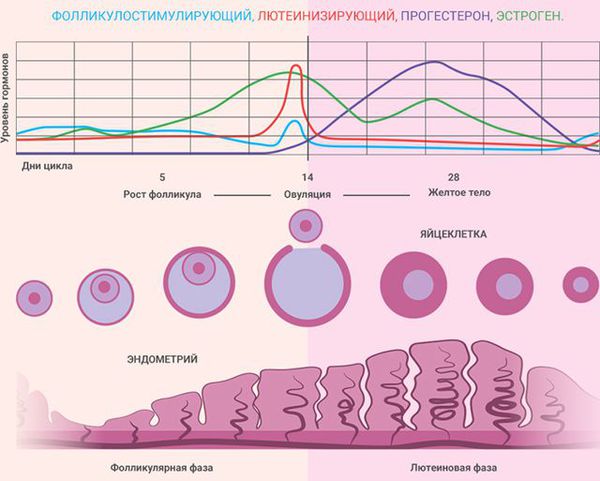
Как известно, менструальный цикл женщины состоит из двух фаз:
Лютеиновая фаза – норма
Таким образом, длительность овуляторного менструального цикла женщины определяется длительностью пролиферативной фазы, так как длительность лютеиновой фазы всегда постоянна. Здесь же необходимо отметить, что эти показатели применимы только к циклам, в которых происходит овуляция, то есть овуляторным. Полноценная лютеиновая фаза цикла является одним из ключевых моментов имплантации, так как известно, что наряду с полноценным эмбрионом, является необходимым компонентом наступления беременности. Необходимые для формирования полноценной лютеиновой фазы изменения эндометрия носят название секреторная трансформация. Этот процесс запускается под воздействием прогестерона, выделяемого желтым телом, функцию которого в свою очередь регулирует лютеинизирующий гормон (ЛГ). Для успешного формирования секреторных изменений в эндометрии, необходима подготовительная пролиферативная фаза, когда под воздействием эстрогенов и фолликулостимулирующего гормона (ФСГ) происходит увеличение толщины слизистой матки, стимулируется экспрессия рецепторов к стероидным гормонам (эстрогенам и прогестерону). Таким образом, при недостаточном влиянии эстрогенов в пролиферативную фазу лютеиновая фаза не может быть полноценной, так как только эстрогены стимулируют экспрессию рецепторов в эндометрии как к себе, так и к прогестерону. В литературе имеются указания на определенную роль эстрогенов и в лютеиновую фазу цикла. Суть секреторной трансформации эндометрия заключается в изменении железистого компонента эндометрия, набухания эпителия желез, накопления запаса питательных веществ для подготовки эндометрия к имплантации.
Окно имплантации
Существует множество предполагаемых маркеров готовности эндометрия к имплантации (пиноподии, интегрины αvβ3, Гликоделин, рецептор гиалуроновой кислоты CD44, Трофинин, Кадгерин, лейкемия-ингибирующий фактор (ЛИФ), гепаринсвязывающий эпидермальный фактор роста и многие другие).
Имплантация возможна только в период строго ограниченного во времени периода, так называемого окна имплантации, формирование которого индивидуально в каждом конкретном менструальном цикле и находится под влиянием гормональных факторов, молекул клеточной адгезии, факторов клеточной пролиферации и других. Рассинхронизация между стадией развития эмбриона, при которой возможна имплантация и готовностью имплантационного окна может приводить к невозможности наступления беременности в данном цикле. Имеются литературные данные о том, что при применении стимуляции суперовуляции в программе экстракорпорального оплодотворения (ЭКО) окно имплантации смещается в более ранние сроки.
Дефект лютеиновой фазы
Очень важным для понимания фактором является то, что ДЛФ – это патологический процесс в эндометрии, соответственно и поставить такой диагноз можно, только изучив эндометрий в лютеиновую фазу цикла. По большому счету, ДЛФ является исключительно гистологическим диагнозом и неправомерно ставить пациентке такой диагноз, ориентируясь, только на уровень прогестерона в сыворотке крови. Хотя безусловно, что при ановуляции или существенно низком прогестероне сыворотки ДЛФ в эндометрии необходимо подразумевать и соответствующим образом корректировать.
Диагностика недостаточности лютеиновой фазы
Коррекция выявленного дефекта лютеиновой фазы представляет собой одновременно и простую и сложную задачу. Для коррекции любого ДЛФ, как правило, достаточно использования любых препаратов прогестинового ряда в течение 5-10 дней, в постовуляторный период. С другой стороны, с позиций механизма формирования ДЛФ оправданным является применение эстрогенов в пролиферативную фазу цикла, для стимуляции экспрессии стероидных гормонов в эндометрии. В определенных ситуациях допустимо использование препаратов хорионического гонадотропина ХГЧ (как структурного аналога ЛГ) для регуляции функции желтого тела, оправдано также применение эстрогенов.