Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Вздутие живота. Как с ним бороться?
Частыми признаками проблем с пищеварением становятся вздутие живота и тяжесть в желудке. Вздутие возникает из-за скопления газов в кишечнике, которое может происходить и в норме. Однако при чрезмерном газообразовании (метеоризме) человек начинает чувствовать дискомфорт и ощущение распирания. Игнорировать проблему однозначно не стоит, даже если она слабо выражена.
Почему возникает вздутие?
Вздутие живота и метеоризм могут быть вызваны разными причинами. Но в любом случае это симптомы, указывающие на возможные проблемы с пищеварительной системой. Повышенным газообразованием сопровождается подавляющее большинство заболеваний желудочно-кишечного тракта (ЖКТ). Одной из причин вздутия может являться аэрофагия – заглатывание воздуха во время еды. Происходить такое может из-за разговоров во время застолий, во время быстрых перекусов на ходу и вследствие таких факторов, как курение, некачественные челюстные протезы и др.
Даже у полностью здоровых людей метеоризм может появляться при употреблении следующих продуктов питания:
Что делать, чтобы вздутие не проявлялось?
Простые правила, снижающие риск возникновения метеоризма:
Перед большим застольем или при переедании о предотвращении вздутия * лучше позаботиться заранее. Для этого можно принять капсулу Креон ® 10000 во время еды или сразу после нее. Активные вещества, которые содержатся в препарате, помогают естественному пищеварению, снижая риск появления дискомфорта и тяжести после приема пищи.
Препараты при вздутии живота
Помочь в борьбе со вздутием живота, вызванным недостатком пищеварительных ферментов, могут препараты, содержащие ферменты, сходные с теми, что вырабатывает наш организм.
Что должен «уметь» препарат для улучшения пищеварения? 5
Преимущества Креон ® :
Узнать подробнее, чем отличается Креон ® от других препаратов «>можно здесь.
Почему на листьях и плодах перца появляются пятна
Добавить в избранное
Овощная пятнистость — одна из наиболее распространённых причин гибели урожая. Ежегодно эта патология наблюдается на плодах всевозможных культур, в том числе и на болгарском перце. В этой статье будут рассмотрены основные причины появления тёмных пятен на перце, а также описано, что нужно делать для их устранения.
Почему на перцах появляются пятна
Появление на перце коричневых, белых пятен и прочих включений всегда свидетельствует о всевозможных нарушениях агротехники выращивания культуры. Однако причина возникновения данной патологии может быть разной — от неправильных условий полива до поражения насаждений сложными инфекциями.
Неправильный уход
Проблемы с уходом — это первое, что должен заподозрить овощевод, если на его перцах появились пятна. Болгарский перец пришёл в европейскую культуру из тропических регионов, поэтому создать для него оптимальные условия не просто.
Несоблюдение севооборота
В погоне за обильным урожаем фермеры нередко пренебрегают севооборотом на участке. В результате грунт насыщается токсинами и всевозможными выделениями, которые губительно сказываются на насаждениях; в частности, они становятся источником разнообразных вредителей и инфекций. Поэтому высадка культуры на одно и то же место на протяжении нескольких лет недопустима. Кроме того, зачастую насаждения овоща чередуют с помидорами, картофелем, баклажанами и прочими представителями паслёновых, что обедняет почву и создаёт на участке неблагоприятный инфекционный фон.
Во избежание этого на участке нужно создать сбалансированную систему чередования культур: его условно разделяют на несколько зон, которые поочерёдно засаживают разнообразными культурами.
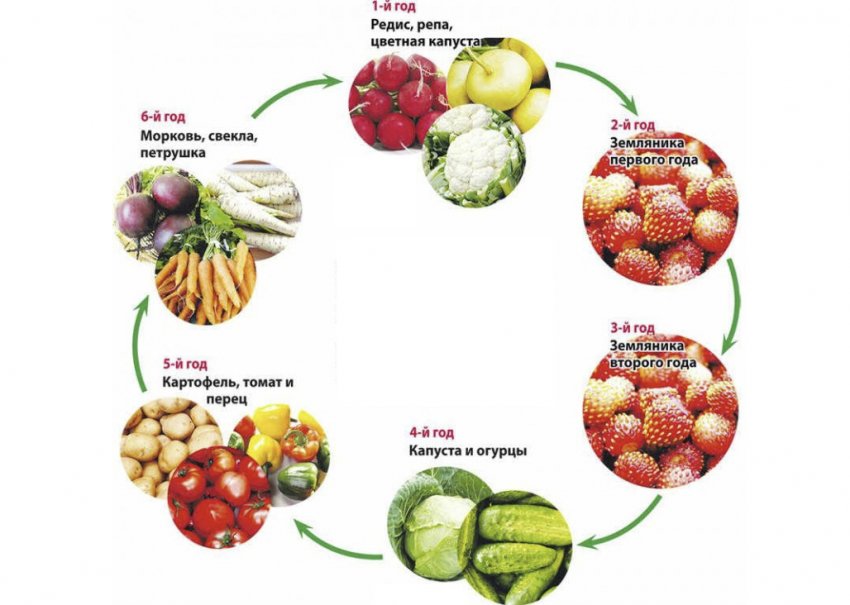
Перец выращивается на одном участке не чаще 1 раза в 3 года — это так называемая трёхгодичная система смены культур:
Недостаток питательных веществ, азота
Недостаток азота в питании растений приводит к вырождению хлорофиллов — фотосинтетических компонентов листвы. При этом на листьях могут наблюдаться одиночные или многочисленные мелкие зелёные пятна. Наиболее часто их можно встретить после высадки рассады, в фазе активного развития растений. Зачастую дефицит азота в почве грозит насаждениям не только внешними проявлениями, но и общим угнетением роста, а также снижением урожайности. Приводит к этому пренебрежение пред- и послепосадочным удобрением грунта комплексными органическими и минеральными смесями.
Несоблюдение режима полива
Оптимальный водный режим — одно из главных условий хорошего ухода. Его отсутствие приводит к разнообразным заболеваниям, в том числе и к гнилостной пятнистости. Обычно она возникает при резком переувлажнении грядок, когда создаётся идеальная среда для развития патогенных грибков. Однако причиной пятнистости может стать и дефицит воды. В таком случае при недостатке влаги на зелёной массе перца наблюдаются сухие пятна, которые постепенно приводят к увяданию всего листка, а также плодов.
Устранить такие патологии можно резким изменением водного режима участка. Для этого при поливе нужно придерживаться следующих рекомендаций:
Поражение болезнями
Инфекционные поражения на насаждениях сладкого перца — не редкость. В природе существует множество паразитов данной культуры, которые при благоприятных условиях мгновенно инфицируют ткани перца и его плоды. Решить данную проблему полностью невозможно — микроорганизмы способны приспосабливаться к новым условиям обитания, в том числе и к воздействию средств защиты растений. Поэтому, чтобы обезопасить от них грядки, нужно обязательно избавиться от главной причины их распространения — благоприятных для вредителей условий.
Мозаика
Под мозаикой подразумевают инфекционное заболевание, вызываемое группой специфических вирусов. Возбудитель недуга уменьшает газообмен между зелёной массой и окружающей средой — из-за этого растения сильно перегреваются, что вызывает появление на внешней стороне листков сухих пятен. При длительном воздействии инфекции к основным симптомам добавляется и морщинистость листа. Распространяется болезнь мгновенно, благодаря насекомым (тля, клещи и т. д.), развитие которых и становится основной причиной поражения перца.
Вирусная мозаика сегодня не поддаётся лечению. При невысоком проценте заражённых растений проводят удаление и утилизацию заражённых кустов, в случае обширного распространения уничтожаются все насаждения перца. Предотвратить возникновение мозаики на перце поможет строгое соблюдение агротехники выращивания культуры, в том числе предпосадочная обработка семенного материала, а также борьба с переносчиками вируса.
Фитофтороз
Фитофторозы на перце и прочих паслёновых встречаются достаточно часто. Эта культура отличается повышенной восприимчивостью к фитофторе, особенно во вторую половину лета, когда создаётся оптимальный микроклимат для её возбудителя (холодные ночи с обильной росой). Грибок поражает всю зелёную массу и проявляется одиночными или массовыми гнилостными пятнами бурого цвета, на обратной стороне листков появляется лёгкий паутинистый налёт. Данная инфекция нередко приводит к гибели кустов.
Наиболее часто грибок появляется из-за сочетания следующих факторов:
Наиболее часто для этого используют следующие препараты:
Альтернариоз
Альтернариозом называют поражения, вызванные микроскопическими грибками из рода Alternaria. Распространяется грибок благодаря ветреной эрозии, дождям и насекомым. Главная опасность заболевания заключается в том, что оно мгновенно распространяется среди насаждений, а споры грибка способны выдерживать даже продолжительные заморозки. На это заболевание указывают многочисленные мелкие и крупные чёрные пятна. Поскольку гниль из них зачастую не выделяется, такие пятна многими фермерами воспринимаются как нечто естественное.
Наиболее часто развитие возбудителя недуга наблюдается при сочетании следующих условий:
Кладоспориоз
Проявляется кладоспориоз, как бурая или коричневая пятнистость. Её основной причиной является развитие на растениях грибков из рода Cladosporium. При несвоевременном лечении пятна поражают не только листву, но и стебель, а также плоды. В запущенном случае недуг приводит к гибели отдельных растений и всех насаждений.
Возбудители заболевания находятся в естественной среде, они с лёгкостью могут переноситься как насекомыми, так и воздухом.
К поражению насаждений приводит сочетание таких факторов:
Из них наиболее популярными считаются растворы:
Чёрная бактериальная пятнистость
Причиной заболевания является аэробная грамотрицательная бактерия Xanthomonas campestris. Воздействию патогена подлежат растения в любой стадии, но наиболее часто заболеванию подвержены молодые кусты. Проявляется данная инфекция многочисленными чёрными пятнами на плодах, стебле и листьях. При несвоевременном лечении заболевание приводит к образованию крупных язв, диаметром в 7–10 см.
Приводит к массовому поражению насаждений:
Мучнистая роса
Оидиум, или мучнистая роса, относится к грибковым инфекциям. Его возбудитель — патогенные микроорганизмы из рода Uncinula. Заболевание распространяется воздухом, насекомыми и дождевыми массами. Вызывает недуг чёрные или бурые пятна, которые с течением времени перерастают в крупные очаги, покрыты характерным плесневым налётом. При этом листва медленно высыхает и характерно скручивается.
Возбудитель существует в естественной среде свободно, но поражение им перца наблюдается при наступлении благоприятных условий:
Вершинная гниль
Данному заболеванию подвержены практически все кусты, вне зависимости от сорта. Наиболее часто оно встречается на молодых кустах, вошедших в фазу плодоношения.
Отличить заболевание можно по крупным сухим пятнам на нижней части плодов. Возникают такие патологии по ряду причин, поэтому они могут носить как физиологический, так и бактериальный характер.
Наиболее часто вершинная гниль возникает вследствие ошибок в поливе. При недостатке влаги растения пытаются всеми силами запастись свободно доступной водой — для этого они жертвуют плодами, которые и становятся источниками влаги. Во время этого плоды увядают, что и приводит к возникновению сухих коричневых пятен на макушке. Со временем они покрывают все плоды, что приводит к безвозвратной гибели урожая.
Дополнительными причинами патологии можно назвать:
Бактериальный рак
Бактериальный рак на перцах развивается вследствие поражения растений специфическими патогенными бактериями, относящимися к роду Agrobacterium. При активном развитии патогена в тканях плода наблюдается появление мелких чёрных точек, которые спустя некоторое время срастаются, образовывая плотную корку.
При несвоевременной обработке корка часто перерождается в неглубокие ямки, что свидетельствует о глубинном поражении тканей плодов. Наиболее часто активизируются бактерии на участках с загущенными посадками при температуре +25°С, или в условиях чрезмерной влажности (чрезмерный полив почвы или продолжительные дожди).
Для борьбы с бактериальным раком необходимо отрегулировать водный режим участка. После этого поражённые кусты удаляют и утилизируют, так как их плоды становятся непригодны для употребления. Остальные насаждения двукратно, с перерывом в 10–14 дней, опрыскивают 2% раствором медного купороса.
Профилактические меры
Лучшим методом для борьбы с опасными патологиями и инфекциями на участке традиционно считается комплекс из всевозможных профилактических мер.
Для этого необходимо:
Пятнистость — одна из наиболее распространённых и опасных патологий перца, которая всего за несколько недель может привести к гибели всех насаждений. Возникать патология может по ряду причин, но основной из них является пренебрежение общими правилами культивирования паслёновых. Поэтому перед высадкой перцев нужно обязательно изучить основные требования растений, а также подробно ознакомиться со спецификой выращивания культуры.