Артроз пальцев ног
Появление подозрительной шишки на ноге редко проходит незамеченным, ведь при любой попытке пройтись, не снимая обуви, у больного возникает дискомфорт. Но обращение к врачу в большинстве случаев откладывается на месяцы, а то и годы. А жаль, ведь поход к врачу на ранних стадиях артроза большого пальца ноги позволяет “заморозить” болезнь и отстрочить появление необратимых деформаций стопы.
Причины артроза пальцев ног
Среди распространенных причин остеоартроза пальцев ног стоит назвать:
Симптомы остеоартроза пальцев ног
Тревожным сигналом для пациента, как правило, становится болевой синдром, усталость в ногах. Поначалу их ошибочно принимают за обычное утомление в конце дня, последствия неудобной обуви, сидячего образа жизни. Дискомфорт наблюдается во время ходьбы, по утрам больных беспокоит скованность пальцев ног и целой стопы, чувство онемения, хруст. Боли нарастают после физической нагрузки и стихают в ночное время, однако по мере прогрессирования артроза пальцев ног становятся круглосуточными.
Также в числе первых симптомов появляются:
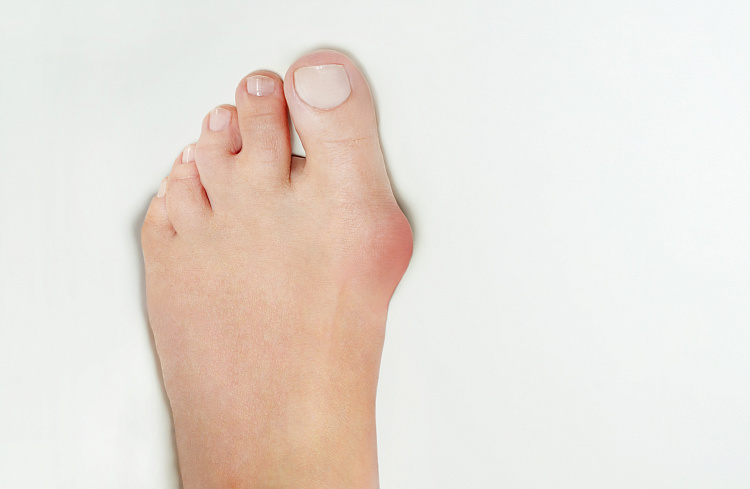
Удобная раньше обувь становится тесна для пациента, становится сложнее стоять, появляются изменения походки. При артрозе сустава большого пальца ноги, как говорят в народе, “начинает выпирать косточка” на внутренней стороне стопы, у основания первого пальца. Подобные утолщения в области суставов могут наблюдаться и на других пальцах, в т.ч. между фалангами.
Метеочувствительные пациенты жалуются на то, что перед сменой погоды сустав начинает ломить, крутить, ныть.
Лечение артроза пальцев ног
На основании проведенных анализов наблюдающий врач составляет индивидуальную лечебную стратегию, которая зависит от стадии заболевания, наличия сопутствующих проблем со здоровьем, возраста, веса, образа жизни и анатомических особенностей пациента. В общий курс лечения артроза суставов пальцев ног может входить прием хондропротекторов и витаминно-минеральных комплексов, корректировка диеты, лечебная гимнастика, обучение больного ортопедическому режиму. На 2-й и 3-й стадиях показано применение нестероидных противовоспалительных средств (НПВС), обезболивающих, гормональных кортикостероидных инъекций, а также физиотерапия. При полной утрате суставом его функций может назначаться эндопротезирование (как правило, плюснефаланговых суставов).
Для успешного лечения артроза суставов пальцев ног важно соблюдать три принципа:
Лечение артроза пальцев ног медикаментами
При умеренной симптоматике в медикаментозном лечении артроза пальцев ног предпочтение отдается местным НПВС в виде мазей, кремов, гелей. В запущенных случаях с сильным болевым синдромом противовоспалительные препараты совместно с анальгетиками могут вводить непосредственно в больной сустав. При системных поражениях суставов или в составе комплексной терапии НПВС также назначают в форме таблеток или внутримышечных инъекций. Это позволяет быстро снять отек, улучшить питание тканей вокруг сустава, облегчает разминку. Помимо снятия симптомов, и лечения суставов пальцев ног, применение любых нестероидных противовоспалительных препаратов замедляет дегенерацию хряща.
Мази в лечении артроза пальцев ног медикаментами можно использовать ежедневно. Короткие курсы НПВС в таблетках, направленные на снятие острого воспалительного процесса, назначает врач. При длительном приеме они могут приводить к язве желудка.
Если для снятия воспаления требуется более серьезная терапия, врач может назначить гормональные инъекции с глюкокортикостероидами (их самостоятельно применение крайне опасно!). Анальгетики (системные или местные) применяют для снятия болевого синдрома и подбираются с учетом его интенсивности. Основное лечение при артрозе большого пальца ноги обычно дополняют сосудорасширяющими препаратами, которые улучшают питание околосуставных тканей, служат для профилактики заболеваний стопы (например, грибковых).
Немедикаментозное лечение артроза пальцев ног
Когда признаки воспаления в суставе сняты, врач назначает больному специальные упражнения и массаж для сохранения подвижности и питания тканей. Для лечения артроза пальцев ног широко используются физиопроцедуры (парафинотерапия, целебные грязи, электрофорез, магнитотерапия, УВД) и эрготерапия, применение ортопедических стелек, диеты для устранения лишнего веса.
Если положение пальцев нарушено, его корректируют при помощи малоинвазивных методик, снижая темпы развития артроза. При обилии остеофитов и сращении суставных поверхностей возможно их протезирование или резекция. Также в последнее время набирает популярность PRP-терапия.
Лечение грибка между пальцами ног

— заболевания сосудов ног (21%);
— ожирение (17%);
— патология ног – узкие межпальцевые промежутки, диабетическая стопа, плоскостопие (15%);
— травматизация кожи, ногтей и пальцев из-за тесной обуви, спортивных травм, обрезного педикюра.
Любимое место возникновения микоза ног – наиболее тесные промежутки между 3, 4, 5 пальцами. Оттуда грибок поражает все межпальцевые складки, кожу подошвы с боковыми краями, тыл стопы, ногти
Как распознать микоз стопы? Симптомы грибка пальцев ног
В «спящем», стертом состоянии грибок между пальцами ног может пребывать неопределенно долго, скрывая симптомы. Но процессы будут нарастать. Постепенно кожа выглядит все более сухой, грубой, шершавой, шелушащейся, приобретает грязновато-желто-серый цвет, роговеет вплоть до омозолелостей, трескается в особенно огрубевших местах.
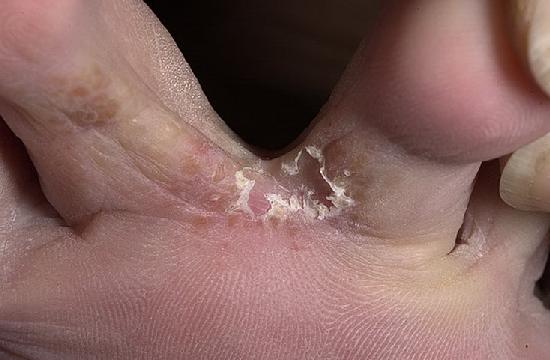
Второй путь развития грибка между пальцев более редкий (примерно в 8%). Это «мокрый», везикулярный или экссудативный грибок, при котором возникают лопающиеся пузырьки-везикулы и изъязвления после них. Такой мокрый микоз меж пальцами поражает людей при сильных стрессах, при долгих походах, ношении плохой, тесной, невентилируемой обуви, при неправильной терапии грибка, при самолечении антимикозами и кортикостероидами.
Если саботировать лечение грибка между пальцами, у 80-100% больных будут поражены ногти на ногах, у 20% — на руках. Вид печальный и отталкивающий, ноготь выглядит как рассыпающаяся труха или хозяйственное мыло. Также может приобрести вид «когтя грифа» или врасти. А вросший ноготь – это еще и болезненное лечение.
Как вылечить межпальцевый грибок?
Даже если все эти симптомы придут через долгие годы, начинать лечение грибка между пальцами нужно сразу, потому что это высокозаразная и трудноизлечимая инфекция.
Идем к дерматологу. Прежде, чем лечить, тот делает соскоб с пальцев и исследует его при помощи микроскопии, культурального посева или ДНК-анализа. При микроскопии обнаруживаются нити грибницы или споры.
Системное лечение заключается в приеме таблеток или капсул с антимикотиками. Те накапливаются в роговых тканях, поступая через кровь, и разрушают грибок долгие недели после приема препарата
Минус – системные препараты умеренно гепатоксичны (нехорошо воздействуют на слабую печень), и потому лечение нельзя применять людям с больной печенью, беременным, кормящим, маленьким и старым. Вид лекарства зависит от характера патогена. Если симптомы неясны и тип не установлен, назначают лечение препаратом широкого профиля. Применение системных лекарств – это все же риск, при запущенных стадиях ими нужно лечить долго.
Лечить можно и местными препаратами, которые накладываются на очаги поражения. Такие лекарства часто имеют широкий спектр воздействия, убивают и грибки, и бактерии. Лечение длительное и интенсивное, поэтому следует сразу сказать врачу, если ваши средства ограничены.
Домашняя терапия и профилактика грибковых инфекций. Самим лечить грибок бесполезно. Сведения позволяют говорить о его исключительной живучести и большом рецидивном потенциале.
Эффективным средством является профилактика
Дерматологи советуют также делать педикюр не реже раза в полтора месяца, удаляя омертвелые ткани. Именно в них любит поселяться грибок. Лучше остеречься, чем потом лечить.
В нашей клинике вы можете пройти осмотр и консультацию у врача-дерматовенеролога.
Вступайте в наши группы в социальных сетях:
Будьте в курсе актуальных новостей и специальных предложений клиники
Наросты на пальцах стоп (косточки, шишки) причины, способы диагностики и лечения
Наросты на пальцах стоп — области, в которых происходит смещение плюсневой кости. В нормальном физиологическом положении плюсневые кости должны находиться параллельно друг другу, а когда они меняют угол наклона, появляются неэстетичные выпирания — шишки. Степень визуальной выраженности деформации и интенсивности симптомов зависит от того, насколько сильно отклонилась кость. По этому признаку выделяют 4 стадии патологии:
I — смещение не достигает 20 градусов, дискомфорт отсутствует;
II — смещение приближается к градусам, ноги ноют после долгой ходьбы;
III — отклонение составляет не более 50 градусов, при ходьбе часто возникает боль, трудно подобрать обувь;
IV — кость отклоняется более чем на 50 градусов, происходит деформация стопы и других пальцев, болевой синдром сохраняется даже в состоянии покоя.
В группу риска развития проблемы входят спортсмены, женщины, которые постоянно носят неудобную обувь, люди со стоячей работой. Чтобы не допустить постоянной боли и деформации стопы из-за шишек, важно своевременно обратиться ортопеду и пройти назначенный курс лечения.
Причины появления шишек на пальцах ног
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Ноября 2021 года
Содержание статьи
Типы наростов на пальцах стоп
В зависимости от локализации шишек и характера деформации структур ступни, выделяют следующие виды наростов:
При вальгусной деформации
При патологии происходит искривление плюсне-фалангового сустава первого пальца, при котором происходит постепенная деформация и отклонение других пальцев стопы. Патология хорошо заметна визуально даже на ранних стадиях. её можно выявить по характерной шишке на большом пальце, который отклоняется кнаружи.
При деформации Тейлора, гигроме и артрозе
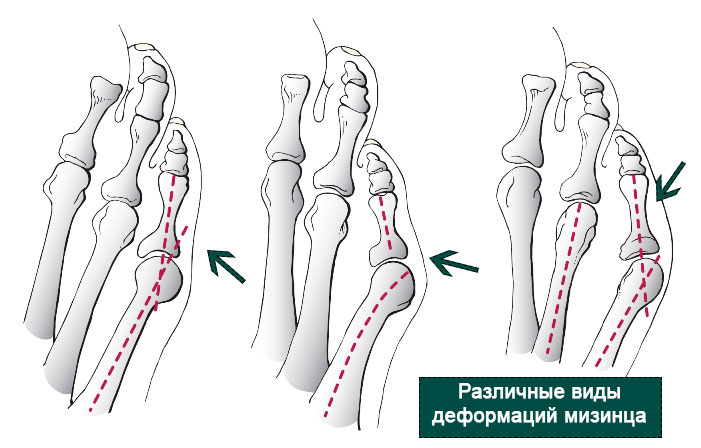
Если косточка выпирает на мизинце, пациенту диагностируют деформацию Тейлора — заболевание, которое поражает фаланги пятого пальца и сопровождается варусной деформацией. Из-за заболевания сам палец отклоняется внутрь, а сустав — наружу.
Шишки на пальцах ног могут образоваться также из-за дегенеративных изменений сочленений. В таких случаях развиваются остеофиты, которые чаще всего локализуются на своде стопы. Проблему провоцируют бурситы и артриты.
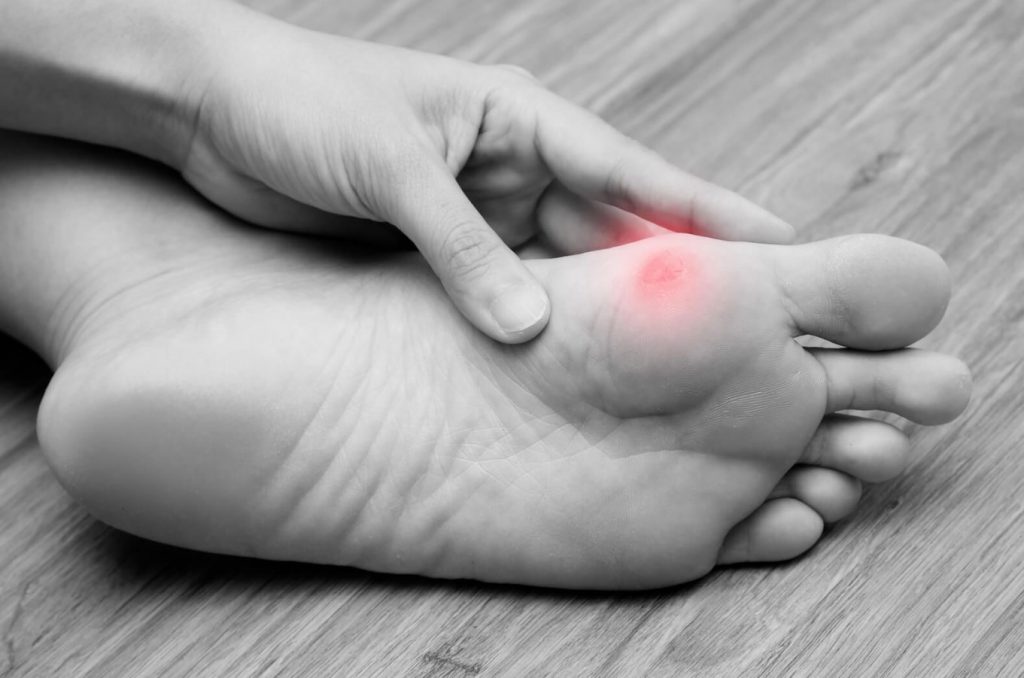
При гигроме появляются неболезненные шишки, которые могут доставлять дискомфорт только из-за больших размеров. Они могут локализоваться на тыльной стороне ступни, а также под коленями и в области голеностопа.
При подагре, бурсите, полиартрите
Для бурсита характерно размещение шишек на ногах сверху пальцев и под ними. Если наросты локализуются на всех фалангах, кроме мизинца и большого пальца, пациенту диагностируют полиартрит мелких суставов. В различных участках ступни могут образоваться шишки невоспалительного характера — подагрические тофусы. Они появляются из-за отложений солей мочевой кислоты.
Методы диагностики
Чтобы обнаружить наросты на ногах, оценить их размеры и локализацию, врач проводит медицинский осмотр. Для определения причин появления шишек специалист проводит пациента на лабораторные анализы и аппаратную диагностику. В клинике ЦМРТ врачи ставят диагнозы при помощи следующих видов инструментальных исследований:
Косточка на мизинце
Стопа портного, или деформация Тейлора, – распространенная ортопедическая патология, при которой происходит разрастание головки пятой плюсневой кости. Вид вальгусной деформации часто осложняется воспалением сустава, болью (метатарзалгия) и отеком, приводит к нарушению походки и скованности движений. Это требует хирургического лечения, удаления гипертрофированной капсулы.
Особенности
При болезненной выпуклости на наружной части стопы у основания мизинца ортопеды диагностируют деформацию Тейлора, или «болезнь портных». Впервые подробное описание и диагностику провел американский специалист Х. Дэвис в 1949 году, отметив полную идентичность развитию Hallux Valgus.
Воспаленный участок формируется на латеральной поверхности головки кости мизинца, заставляя отклоняться палец внутрь. Боль может отдавать в латеральную часть стопы, провоцировать воспаление связочного аппарата, костной и хрящевой ткани. Характерные особенности:
Длительное время патология развивается бессимптомно. Ступня постепенно увеличивается в объеме за счет нароста, увеличения четвертого межплюсневого угла. Консервативное лечение устраняет болезнь только на начальной стадии. В большинстве случаев проводится оперативное вмешательство разными методами.
Причины
Заболевание встречается не часто, но не является редкой патологией. В большинстве случаев появление болезненного нароста ортопеды связывают с генетической предрасположенностью и наследственными факторами риска. У многих пациентов образование наблюдается на двух ногах одновременно.
При диагностике причины деформации Тейлора условно делятся на несколько видов:
Пятая плюсневая кость часто деформируется на фоне врожденного косолапия, патологического отсутствия мелких костей в области мизинца. В ответ на повышенную нагрузку происходят разрастание головки кости, изменения в структуре хрящевой ткани.
Основные факторы, повышающие риск развития болезни:
К формированию наростов приводит аномальное строение мизинца, включая молотковидную или гантелевидную форму костей. В группе риска – люди, в анамнезе которых присутствует детский церебральный паралич, контрактура Ледерхоза и менингит.
Внешней причиной деформации может стать ношение тесной обуви с узкими носками и высоким каблуком. Такие туфли соединяют пальцы ног, неправильно перераспределяют нагрузку стопу, провоцируют расхождение плюсневых костей веером, деформируют головку.
Симптомы и признаки
На начальной стадии образование у пятого пальца практически незаметно. По мере роста наблюдаются следующие симптомы:
Анатомические изменения в строении стопы приводят к сильным болям, заставляя человека менять походку. Нередко сустав приобретает молоткообразную форму, мизинец заходит на четвертый палец,
Показания для проведения операции
На начальной стадии снизить нагрузку на пораженный сустав и уменьшить боль помогает консервативная терапия. Но полностью избавиться от деформации можно только с помощью оперативного вмешательства. Среди основных показаний к проведению резекции:
Деформация Тейлора приводит к снижению качества жизни. Боль ограничивает подвижность, приводит к инвалидности в молодом возрасте. Непроходящий воспалительный процесс провоцирует разрушение хрящевых пластин, ускоряет развитие остеоартроза.
Основное показание к оперативному удалению костного нароста – результаты рентгенографии. При получении снимка ортопед замеряет величину угла между 4 и 5 пальцами, величину головки сустава. На выбор тактики может повлиять степень выраженности деформации, наличие плоскостопия или косолапия у пациента, развитие бурсита и других воспалительных процессов.
Особенности при проведении операций
Механизм развития патологии Тейлора или болезни портных во многом зеркально отражает патогенез вальгусной деформации большого пальца стопы при Hallux Valgus. это позволяет хирургам использовать идентичные методики лечения и проведения операций.
Цель хирургического вмешательства – восстановить биомеханические связи в переднем отделе стопы, улучшить состояние связочного аппарата, устранить эстетический дефект. Необходимо убрать вальгусную деформацию пятой плюсневой кости, вернуть в естественное положение параболу положения мизинца.
Преимущества миниинвазивных методик
При раннем обращении в 80% случаев хирурги назначают малотравматичные операции на стопе. Работа проводится через небольшие надрезы или точечные проколы. Преимущества методик:
Миниинвазивные операции относятся к сфере узкой специализации, проводятся хирургами-ортопедами высокой квалификации с применением специальной технической базы.
Операции при деформации Тейлора занимают от 25 минут до часа, могут одновременно выполняться на двух ногах. В большинстве случаев не наблюдается обильной кровопотери, что сокращает период реабилитации.
Основные виды операций
При диагностированной патологии Тейлора врачи предлагают следующие варианты оперативного удаления болезненного дефекта:
В последнем случае наиболее популярны и эффективны: дистальная поперечная остеотомия пятой плюсневой кости по методике Hohmann, Wilson, Mitchel, Helal и дистальная шевронная остеотомия.
Некоторые специалисты отдают предпочтение перкутанной дистальной остеотомии (операция Остина или СHEVRON), которая выравнивает ось стопы. Методика показана при образовании молоткообразной кости, не требует вмешательства на связочном аппарате.
В большинстве случаев дополнительно проводится операция на мягких тканях. Специальная пластика предполагает иссечение части поврежденной капсулы, которая остается в растянутом положении после удаления костного экзостоза. Хирург проводит транспозицию сухожилия от основной фаланги пальца к головке плюсневой кости для ее удержания в правильном положении.
Классическое удаление экзостоза
На начальной стадии рекомендуется миниинвазивная методика, при которой хирург делает у основания пальца проколы. С помощью специального тонкого бура стачивает и удаляет костный нарост и корректирует форму головки, делает ее более естественной.
На внутренней стороне стопы через второй прокол в теле плюсневой кости делается тонкий пропил треугольной формы. Головка опускается в образовавшуюся выемку, палец принимает правильное положение относительно продольной оси. Проколы закрываются внутрикожными швами, на стопу накладывают корригирующую повязку и плотно фиксируют во время перевязки.
Операция по SERI
Миниинвазивный метод рекомендуется при 1-й и 2-й стадиях болезни Тейлора. Во время вмешательства на внешней стороне стопы выполняется небольшой разрез, через который хирург удаляет до трети головки кости. После уменьшения деформированного участка палец фиксируется в естественном положении с помощью металлических спиц небольшой длины. При этом специалист не затрагивает сухожилия, что сокращает время восстановления и заживления раны.
Характерная особенность операции по методике SERI – работа проводится через разрез длиной не более 2−4 см. Спицы удерживают головку кости в правильном положении. Постепенно формируется мышечный каркас. После полного заживления и реабилитации металлические стержни можно удалить.
CHEVRON
Шевронная остеотомия используется для устранения деформаций с 1962 года. Операция позволяет уменьшить угловые размеры и сблизить 4-ю и 5-ю кости плюсны, реконструировать их анатомическое положение. Для проведения требуется надрез не более 3−4 см.
На последнем этапе операции проводится рентгеноскопия стопы: хирургу необходимо убедиться в правильном расположении плюсневых костей. Болты должны оставаться в ноге не менее 3 месяцев.
Остеотомия Scarf
При средней и тяжелой форме деформации с углом до 40° применяется скарф-остеотомия. Она позволяет устранить сильный разворот мизинца относительно стопы и продольной оси. Преимущества методики:
Во время остеотомии Scarf хирург делает тонкий надрез со стороны ступни, разделяет плюсневую кость зигзагообразно (в виде буквы Z), полностью отделяя головку. С помощью титанового болта укрепляет ее в анатомически правильном положении, одновременно корректирует длину и угол между пальцами.
Во время операции дополнительно укрепляют сухожилия, при необходимости рассекают и укорачивают. Это повышает гибкость волокон, помогает удержать кость в анатомически правильном положении. все манипуляции проводятся под общей анестезией.
Операция Вейля
При выраженном плоскостопии у пациентов часто возникает молоткообразное и когтеобразное искривление 4-го пальца. Сочетание с искривлением и крестообразным наложением мизинца приводит к частичной потере опоры, нарушению походки.
Операция Бейля проводится под проводниковой или спинальной анестезией. При дополнительной коррекции вальгусной деформации большого пальца рекомендуют общий наркоз. Во время манипуляций хирург укорачивает плюсневые кости деформированных пальцев, восстанавливает их правильное направление относительно продольной оси. Это позволяет изменить нагрузку при ходьбе, устранить гипертонус разгибательного аппарата.
Открытоугольная остеоктомия
Выполняется с внутренней стороны, с сохранением костной ткани. При манипуляциях не укорачивается, а удлиняется часть плюсневой кости. Рекомендуется при врожденных патологиях и деформациях на фоне артроза. Для пластики используется фрагмент псевдоэкзостоза, который закрепляется титановыми спицами и болтами. Методика используется ограничено, часто сочетается с другими способами лечения синдрома Тейлора.
Косая диафизарная ротационная остетомия
Показана при межплюсневом угле от 12°. Хирург удаляет подошвенную поверхность головки кости мизинца в нижней части. Методика используется как крайняя мера при отсутствии эффективности от других способов лечения стопы портного. Противопоказана при плохом кровоснабжении нижней конечности, не исключает повторной деформации.
Подготовка к операции
В большинстве случаев манипуляции проводятся под спинальной анестезией. Для исключения осложнений и разработки плана хирургического вмешательства пациенту назначают следующие подготовительные процедуры:
При хронических заболеваниях сердечно-сосудистой, эндокринной систем требуется дополнительная консультация и обследование профильных врачей.
Период реабилитации после операции
В первые сутки пациенту рекомендуют оставаться в клинике под наблюдением хирурга. Больному подбирают специальные ортезы – ботинки Барука, которые при ходьбе снимают нагрузку с переднего отдела и пальцев на пятку. Такую обувь необходимо носить не менее 6 недель. В тяжелой ситуации можно дополнительно опираться на костыли, ограничить физическую активность.
После операции в течение 2 недель рекомендуется:
Для уменьшения болевого синдрома врач индивидуально подбирает препараты, рассчитывает дозировку для домашнего применения. Отечность начинает уменьшаться на 3−5-е сутки после операции. Через 14 дней рекомендуется повторно посетить хирурга для удаления накожных швов.
Через 6 недель больного направляют на повторную рентгенограмму. При выраженной положительной динамике и отсутствии противопоказаний разрешена ходьба без корригирующих ортезов с нагрузкой на пальцы стопы.
У некоторых пациентов старшего возраста отечность может сохраняться длительное время, что связано с пониженным тонусом вен конечностей. В такой ситуации назначаются лимфотропная терапия, контрастные ножные ванны.
Противопоказания к операции
Абсолютными или временными ограничениями для проведения остеотомии на ступне являются:
Миниинвазивные операции разрешены при варикозном расширении вен, бурсите сустава.
Синдром Тейлора приводит к образованию у основания мизинца болезненного нароста, отеку, мозолям. Новые методы хирургического лечения позволяют избавить больного от осложнений, вернуть походке легкость.