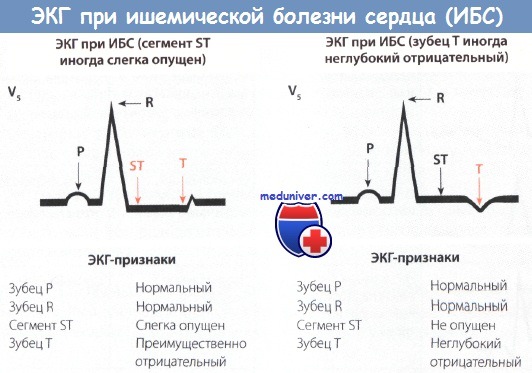
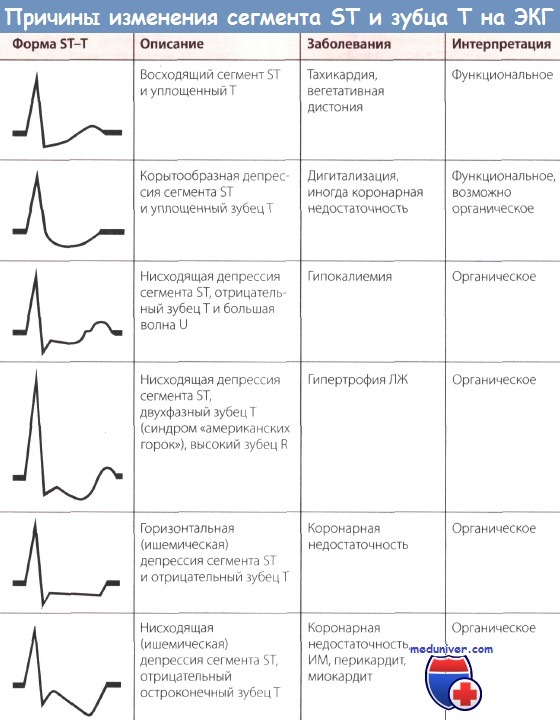
На кардиограмме ишемия что это значит
В основе ишемической болезни сердца (ИБС) лежит стеноз коронарных артерий, который развивается в результате их поражения атеросклерозом. При хроническом нерезко выраженном стенозе больные в покое обычно не предъявляют жалоб.
Если стеноз достигает 50% просвета артерии и более, появляются симптомы стенокардии, обусловленные несоответствием между потребностью миокарда в кислороде и доставкой его с коронарным кровотоком; вначале симптомы появляются только при физической нагрузке (стабильная стенокардия), а в дальнейшем, по мере прогрессирования стеноза, также в покое (нестабильная стенокардия).
В патогенезе коронарного стеноза важная роль принадлежит повреждению эндотелия коронарных артерий под влиянием различных сердечно-сосудистых факторов риска. Макрофаги, поглощая липидные отложения в интиме артерии, превращаются в пенистые клетки, которые участвуют в формировании ранних атеросклеротических изменений.
В дальнейшем образуется фиброзно-жировая бляшка, а затем и фиброзно-мышечная бляшка, которая сужает просвет артерии. В результате надрывов интимы и разрыва бляшки, а также кровоизлияния в нее и тромбообразования происходит частичная или полная закупорка ее просвета. Клинически кровоизлияние в бляшку и тромбоз коронарной артерии проявляются ОКС.
Из сердечно-сосудистых факторов риска, которые способствуют стенозированию артерии, следует отметить следующие:
• Возраст
• АГ
• Высокий уровень холестерина липопротеинов низкой плотности и низкий уровень холестерина липопротеинов высокой плотности
• Повышенный уровень триглицеридов
• Курение
• Метаболический синдром
• Сахарный диабет
• Генетическая предрасположенность
• Гиподинамия
• Психоэмоциональный стресс
Под ИБС в настоящее время понимают ряд коронарных синдромов, отличающихся тяжестью клинических проявлений. Лечением больных ИБС занимается обширная область кардиологии. ИБС, прежде всего, делят на острую и хроническую формы. Под хронической ИБС, или ИБС в узком смысле этого термина, понимают стабильную стенокардию. Острую форму ИБС обозначают как ОКС.
Далее в статьях на сайте будут рассмотрены отдельные коронарные синдромы и характерные для них изменения на ЭКГ, причем в некоторых случаях в зависимости от коронарного синдрома более подробно обсуждается клиническая картина.
Учебное видео ЭКГ при стенокардии и виды депрессии сегмента ST
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Оглавление
Ишемическая болезнь сердца – серьезное заболевание, которое входит в список наиболее частых причин смерти. ИБС особенно распространена в развитых странах, жители которых ведут малоподвижный образ жизни и не придерживаются здорового питания. Почти половина всех смертельных исходов, вызванных заболеваниями сердца и сосудов, приходится на данную патологию. Такая статистика заставляет врачей и пациентов с большим вниманием относиться к терапии и профилактике этого заболевания.
Что такое ИБС
Ишемическая болезнь сердца – это патология миокарда, которая развивается на фоне сокращения или прекращения поступления в ткани сердца артериальной крови. Данное заболевание может носить острый или хронический характер, а основные причины, приводящие к ишемии сердца, связаны с патологическими процессами, происходящими в коронарных артериях. На первых стадиях болезнь развивается практически бессимптомно, поэтому большое значение приобретают профилактические осмотры у специалистов и внимательное отношение к собственному здоровью. Это удобно делать с помощью программ check-up – комплексного обследования состояния здоровья. За один день с помощью экспресс-программ, разработанных в МЕДСИ совместно с ведущими диагностическими Центрами мира, пациент может пройти check-up и получить «Паспорт здоровья» – подробное резюме с заключениями врачей и результатами анализов и обследований.
Причины и факторы риска ИБС
Выделяют три основные причины развития болезни:
В основном клинические случаи ИБС связаны именно с атеросклерозом. Но вне зависимости от причины возникновению заболевания способствуют следующие факторы:
Дополнительные факторы, влияющие на возникновение болезни – это наследственность, пожилой возраст и мужской пол. Чем больше факторов актуально для одного человека, тем более вероятно развитие у него ишемии сердца, и тем выше его личный риск.
Классификация ишемической болезни сердца
Для классификации болезни кардиологи используют рекомендации ВОЗ и устанавливают форму согласно следующей систематизации:
Симптомы ишемической болезни сердца
Чаще всего на ранних стадиях развития патология остается незамеченной пациентом или дает слабую симптоматику, на которую человек мало обращает внимания. Однако одышка, повышенное сердцебиение, нарушения ритма сердца обязательно будут зафиксированы во время профилактических осмотров у кардиолога и терапевта.
К первым признакам развития ишемии сердца относят следующие:
Если по результатам анализов уровень сахара или холестерина в крови повышен, данное отклонение нельзя оставлять без внимания, так как оно может служить признаком сужения коронарных сосудов. Для человека, который не имеет факторов риска данного заболевания, ишемия миокарда также не исключена.
Осложнения ишемической болезни сердца
По мере развития патологических изменений в сердечной мышце возникают нарушения, которые становятся причиной осложнений данного заболевания.
Все эти изменения ухудшают коронарное кровообращение и приводят к развитию сердечной недостаточности. При этом способность миокарда сокращаться ослабевает, и сердце не может полноценно обеспечивать потребности организма в перекачивании крови. Человек ощущает слабость, быструю утомляемость. Риск смертельного исхода возрастает.
Диагностика ишемической болезни сердца
Для установления диагноза требуется провести ряд лабораторных и инструментальных исследований:
Эти и другие исследования помогут врачу получить информацию о состоянии сердца и сосудов и назначить эффективную терапию.
Лечение ишемической болезни сердца
Лечение ИБС имеет свои особенности. В первую очередь врач порекомендует скорректировать образ жизни, важными компонентами которого должны стать следующие моменты:
В отношении такого заболевания, как ишемическая болезнь сердца, диагностика, лечение должны проводиться неотлагательно и комплексно. Одних лишь здоровых привычек недостаточно, чтобы справиться с недугом. Лечение хронической ишемической болезни сердца, согласно современным протоколам, может включать прием следующих лекарственных препаратов.
При диагнозе ИБС сердца лечение может включать также антиаритмические препараты, которые способствуют нормализации сердечного ритма, и диуретики – препараты, выводящие лишнюю жидкость из организма.
Если лекарственная терапия не эффективна, а у пациента имеется поражение главной коронарной артерии, или множественные поражения коронарных сосудов, или такие заболевания, как сахарный диабет, может возникнуть необходимость в проведении ангиопластики. Это малоинвазивная операция, в ходе которой в суженный сосуд вставляют стент – металлическую трубочку из проволочных ячеек. Стент расширяет суженный просвет сосуда и поддерживает нормальные условия для тока крови.
Прогноз и профилактика ишемической болезни сердца
К сожалению, даже при комплексной терапии невозможно полностью снять диагноз ИБС – лечение пациенту понадобится практически пожизненное. Однако современные методики лечения позволят улучшить состояние человека и качество его жизни.
Наиболее действенной профилактикой развития ишемической болезни сердца является сведение к минимуму факторов, провоцирующих данную болезнь. Снизить факторы угрозы можно, если следовать простым правилам.
Преимущества проведения процедуры в МЕДСИ
Клиники МЕДСИ предлагают лечение ИБС по современным медицинским протоколам. Наши пациенты получают ряд весомых преимуществ, обращаясь в МЕДСИ:
В клиниках МЕДСИ оказываются различные медицинские услуги пациентам с кардиологическими болезнями. Такое грозное состояние, как ишемическая болезнь сердца, лечение этой болезни и профилактика находятся под контролем опытных специалистов МЕДСИ.
Ишемическая болезнь сердца
Ишемия сердца (ИБС) — нарушение кровоснабжения сердечной мышцы, связанное с поражением коронарных артерий. Состояние протекает в острой и хронической форме, от чего зависит клиническая картина заболевания.
Для такого раздела медицины, как кардиология ишемическая болезнь сердца — давно изученное состояние, поэтому лечение не вызывает затруднений. Квалифицированный медицинский персонал “Клиники АВС” окажет лучшую медицинскую помощь, специалисты укажут, какие клинические рекомендации при ишемической болезни сердца следует соблюдать, чтобы не допустить обострения болезни.
Общие сведения
Здесь мы видим средние цены в клиниках, которые размещаются в районе указанных станций метро, но в соответствии с Федеральным законом «О Рекламе», мы не указываем названия клиник.
Причины и факторы риска
Также ИБС ишемическая болезнь сердца возникает на фоне тромбоэмболии или спазма коронарных артерий, которые зачастую развиваются на фоне атеросклероза.
Классификация
Симптомы ИБС
Клинические проявления во многом зависят от формы патологии. В целом хроническая ишемическая болезнь сердца отличается волнообразным протеканием: периодическое обострение и стихание симптоматики. Примерно треть пациентов не ощущают беспокоящих проявлений. Однако со временем патология прогрессирует и начинают беспокоить:
Если игнорировать симптомы ИБС, болезнь приобретает хроническую форму, при которой дополнительно возможна отечность ног.
Осложнения
Многие пациенты, которые страдают от ишемии, протекающей в легкой форме, со временем перестает воспринимать заболевание как угрозу, что очень зря. Вряд ли они догадываются, чем опасна ишемическая болезнь сердца. Патология склонна прогрессировать и без лечения приводит к тяжелым последствиям.
Хроническая ишемическая болезнь сердца вызывает инфаркт, при котором развивается отмирание тканей сердечной мышцы. Также болезнь грозит внезапной коронарной смертью, при которой происходит полная остановка сердца. Патология может спровоцировать ухудшение работы сердца и снижение его способности перекачивать кровь.
Диагностика
Диагностика включает комплекс мероприятий. Врач опрашивает пациента относительно беспокоящих симптомов и характера их протекания (с чем связаны обострения, как часто беспокоят), изучает анамнез (болел ли пациент ишемией ранее, проводилось ли лечение, какие хронические заболевания имеет и пр.).
Важное значение в диагностике патологии имеет ЭКГ. Методика позволяет обнаружить нарушения нормального функционирования сердца. ЭхоКГ помогает определить размеры органа, состояние клапанов, полостей, оценить сократительную способность, наличие акустических шумов. Иногда проводят эхокардиографию с физической нагрузкой. Метод позволяет выявить латентную форму ИБС.
Чтобы определить состояние сосудов назначается коронарография. Она помогает установить степень окклюзии, стеноза, проходимости сосудов. Визуализировать сердце в разных плоскостях позволяет МРТ.
Лечение ИБС
Терапия ИБС должна быть комплексной. Пациенту назначается немедикаментозное лечение с коррекцией образа жизни и питания. Больному следует уменьшить физическую активность, чтобы не повышать потребность миокарда в кислороде. Также необходима диета, которая улучшит показатели крови, снизит вероятность отложений на стенках сосудов и уменьшит нагрузку на сердечную мышцу. Пациенту нужно ограничить соль, жиры, быстрые углеводы. Важно следить за калорийностью потребляемой пищи.
Также может быть назначена лекарственная терапия: антиагреганты (повышают текучесть крови), бета-адреноблокаторы (для снижения частоты сокращений сердца) и гипохолестеринемические средства (снижают холестерин в крови). Если нет ограничений к применению, то могут назначить нитраты (для снижения болевого симптома), диуретики (для снижения АД, устранения отеков) и пр. Если терапевтический эффект отсутствует или недостаточно выражен, имеется высокий риск развития инфаркта при ишемической болезни сердца, то показана операция.
Процедуры, проводимые в лечении ИБС:
Прогноз ишемической болезни сердца и профилактика
ИБС имеет благоприятный прогноз ишемической болезни сердца при раннем обращении к врачу и своевременном лечении. Каждый случай индивидуален и зависит от степени поражения миокарда, первопричины патологии (сахарный диабет, расстройства жирового обмена и пр.). Иногда достаточно приема медикаментов, ЗОЖ и ПП. В иных ситуациях требуется операция. Важно чтобы клинические рекомендации при ишемической болезни сердца относительно образа жизни соблюдал каждый пациент: не курил, не употреблял спиртное, следил за весом, питанием, психологическим здоровьем, контролировал АД и при беспокоящих симптомах обращался к врачу.
Если вас беспокоят боли в сердце, вы находитесь в зоне риска развития патологии, то не откладывайте поход к врачу. Кардиологи “Клиники АВС” окажут профессиональную помощь в лечении ИБС и помогут установить первопричину патологии, чтобы сделать лечение максимально эффективным.
Ишемическая болезнь сердца (ИБС): причины, симптомы, лечение
Ишемическая болезнь сердца – хроническое или остро развивающееся заболевание, характеризующееся частичной или полной остановкой кровоснабжения сердечной мышцы.
Причиной этого явления служит спазм и тромбоз коронарных артерий, как правило, вследствие их атеросклеротических изменений.
Ишемия органа проявляется чаще всего приступообразной болью в груди – стенокардией, при резком и выраженном нарушении кровотока в сосудах развивается инфаркт миокарда.
Распространенность заболевания
В России ИБС страдает около 5,1-5,3% населения. При этом ишемическая болезнь сердца остается основной причиной смертности и инвалидизации населения. Во всем мире на долю смертей от патологий сердечно-сосудистой системы приходится треть диагностированных случаев. В России этот показатель выше и составляет 57%, из которых 29% – летальные исходы вследствие именно ишемии миокарда.
Страдают ишемией миокарда преимущественно лица старше 40 лет. В молодом и среднем возрасте ишемическую болезнь сердца чаще выявляют у мужчин, с повышением возраста соотношение заболевших выравнивается.
Факторы риска развития ишемии миокарда
Предрасполагающие к этому заболеванию факторы условно делятся на две группы – изменяемые и неизменяемые. При устранении или коррекции первых значительно уменьшается риск возникновения ишемической болезни сердца.
Симптомы и формы ИБС
Стенокардия
Состояние характеризуется приступами сдавливающей или жгучей боли за грудиной, которая появляется обычно при физическом и эмоциональном стрессе. Она может иррадиировать в левую руку, шею, плечо, нижнюю челюсть, подлопаточную область, верхнюю часть живота. За это стенокардию называют также «грудной жабой». Продолжительность боли обычно составляет несколько минут. В зависимости от стабильности течения заболевания выделяют стабильную и нестабильную формы стенокардии.
Первая возникает только после физической или психоэмоциональной нагрузки, при повышении артериального давления, тахикардии. По мере развития заболевания объем доступной человеку активности сокращается, и при четвертом классе патологии он уже не может совершать никакого движения без того, чтобы не развивались приступы загрудинной боли.
Нестабильная стенокардия может быть впервые возникшей – спустя месяц и меньше после появления симптомов, прогрессирующей и ранней постинфарктной. Для прогрессирующей стенокардии характерно снижение переносимой нагрузки, например – уменьшение расстояния, которое человек может пройти без появления симптомов.
Нестабильная стенокардия требует обследования и лечения в условиях больницы, высок риск инфаркта миокарда.
Инфаркт миокарда
Развивается остро. Вследствие продолжительного снижения кровотока или при его полном прекращении к отдельным участкам сердечной мышцы, происходит омертвение участка сердечной мышцы – некроз. Участок поражения может быть разных размеров в зависимости от диаметра пострадавшего сосуда, потому заболевание нередко называют крупноочаговым или мелкоочаговым инфарктом миокарда.
Болевые ощущения при этом состоянии интенсивные, давящего и сжимающего характера, нередки также приступы жгучей «кинжальной» боли. У многих больных она имеет типичную локализацию в загрудинной области, но может также захватывать и зону слева от грудины или распространиться на всю поверхность грудной клетки. При этом пациент испытывает «страх смерти», тоску, возникает чувство обреченности, может быть беспокоен и сильно возбужден.
Локализация болей при инфаркте миокарда может быть практически любой, например, иногда боли возникают даже в животе. Встречается и безболевая форма.
При мелкоочаговом поражении симптомы могут быть «смазаны», а диагностика по ЭКГ бывает затруднена.
Спонтанная ишемия «Принцметалла»
Постинфарктный кардиосклероз
Сердечная недостаточность
Нарушения ритма сердца
Безболевая ишемия миокарда
Внезапная сердечная смерть
Диагностика ишемической болезни сердца
Обычно заподозрить заболевание помогают жалобы и симптомы, характерные именно для ишемической болезни сердца. С целью подтверждения ишемии миокарда используют инструментальные и лабораторные методы диагностики.
Позитронно-эмиссионная томография (ПЭТ) применяется для диагностики жизнеспособных клеток сердечной мышцы. Используются радиофармпрепараты, по накоплению которых в клетках сердца выявляют жизнеспособные и некротизированные участки.
Среди инвазивных методик применяется коронарография – рентгенологическое исследование сосудов с помощью контрастного вещества.
Лечение ИБС
Лечение ишемической болезни сердца включает изменение образа жизни, прием медикаментов и в ряде случаев хирургическое вмешательство. Всем больным рекомендуется отказаться от пагубных привычек, проводить больше времени на свежем воздухе, снизить избыточную массу тела. В питании необходимо избегать продуктов с высоким содержанием жира, очень соленых и сладких блюд. Категорически запрещены курение, самовольное прекращение приема назначенных лекарственных препаратов. Все это может привести к резкому ухудшению состояния пациента.
Для купирования приступа стенокардии нужно немедленно прекратить физическую нагрузку, обеспечить доступ свежего воздуха и принять нитроглицерин под язык либо использовать нитрат в виде спрея.
При наличии сопутствующих заболеваний, особенно сахарного диабета и гипертонической болезни, требуется их лечение, достижение целевых уровней давления и глюкозы крови.
Меры по профилактике сердечно-сосудистой патологии
Чтобы избежать развития заболеваний сердца, нужно отказаться от курения и сократить употребление алкоголя.
Сильный стресс – также один из предрасполагающих факторов к возникновению ИБС. Стресс из жизни убрать невозможно, но можно правильно реагировать на него: человек эволюционно устроен так, что после любого стресса необходима мышечная работа. Поволновались или расстроились – после этого надо поприседать, пробежаться, пройтись – мышцы должны устать. При сильных волнениях может потребоваться использование успокоительных, для подбора которых нужно обратиться к врачу.
Полезны для профилактики ишемии регулярные занятия спортом с умеренной физической нагрузкой. Также нужно следить за своим весом и артериальным давлением. Всем лицам старше 40 лет необходимо ежегодно обследоваться – сдавать биохимический анализ крови для проверки уровня холестерина в крови, делать ЭКГ.
Бессимптомная ишемия миокарда (I25.6)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
ББИМ — достаточно распространенное состояние, патофизиологические механизмы возникновения которого до настоящего времени остаются неясными. Наличие ББИМ считается прогностически неблагоприятным фактором, поэтому ранняя диагностика и устранение ее являются важными составляющими профилактики необратимого повреждения сердечной мышцы.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В Российских рекомендациях по диагностике и лечению стабильной стенокардии (2008 г.) выделены 2 типа ББИМ:
I тип: полностью ББИМ;
II тип: сочетание ББИМ и болевых эпизодов ишемии миокарда.
ББИМ I типа наблюдается приблизительно у 18% лиц с доказанным при КАГ коронарным атеросклерозом. ББИМ II типа встречается заметно чаще, чем ББИМ I типа. Так, у лиц с типичной стенокардией около 50% эпизодов ишемии миокарда являются бессимптомными.
Этиология и патогенез
У 100% больных с ББИМ имеется тяжелое множественное поражение коронарных артерий (КА). Для нее характерны преимущественно поражение основного ствола левой коронарной артерии или поражение правой коронарной артерии, хорошее развитие коллатералей в регионе кровоснабжения пораженных артерий и большая протяженность коронарного стеноза.
Эпидемиология
Признак распространенности: Распространено
Согласно современным данным, безболевая ишемия миокарда (ББИМ) — распространенное явление, которое встречается у 2-57% всего населения, а среди практически здоровых лиц, имеющих факторы риска ИБС, в 15-20% случаев.
Факторы и группы риска
Выделяют следующие группы риска по возникновению безболевой ишемии миокарда.
Первая группа — больные, перенесшие ИМ; лица с несколькими факторами риска ИБС
Вторая группа — больные с сочетанием ИБС и артериальной гипертонии (АГ).
Третья группа — больные с СД.
Четвертая группа — больные с сочетанием ИБС и хронического обструктивного заболевания легких.
Пятая группа — некоторые профессиональные группы лиц высокого риска — водители транспорта, пилоты, хирурги и др.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Все многообразие безболевой ишемии можно условно разделить на 4 группы.
2. Для второй группы характерна безболевая ишемия, но инфаркты миокарда протекают с болевым синдромом. Из-за отсуствия жалоб ишемия может долго не выявляться. Ее нердко обнаруживают при проведении нагрузочных проб или при холтеровском мониторинге ЭКГ. Возможно, у больных этой группы повышен болевой порог.
4. Четвертая группа считается малочисленной, но сейчас таких больных выявляют все чаще. Это больные с безболевой ишемией без инфаркта миокарда в анамнезе. У них ишемию выявляют при нагрузочных пробах во время углубленного профилактического обследования. В связи со все более широким применением сложной техники в медицине число больных в этой группе будет возрастать. Холтеровский мониторинг редко используется в качестве предварительного метода диагностики, однако в скором времени он, возможно, войдет в набор стандартных методов при высоком риске ИБС.
Диагностика
Лабораторная диагностика
Дифференциальный диагноз
Существует большое количество причин и заболеваний, которые могуг вызывать появление болей в области сердца и грудной клетки и которые нужно дифференцировать со стенокардией и другими формами ишемической болезни.
Причины, вызывающие боли в области сердца и грудной клетки, можно подразделить на следующие группы.
I. Заболевания сердечно-сосудистой системы.
1. Ишемическая болезнь сердца (включены формы, являющиеся причиной боли в области сердца; различные формы стенокардии, инфаркт миокарда).
2. Воспалительные заболевания (миокардиты, перикардиты, эндокардиты, аортиты).
3. Пороки сердца, пролапс митрального клапана, аномалии коронарных артерий.
4. Идиопатические кардиомиопатии.
5. Артериальные гипертензии.
7. Тромбоэмболия легочной артерии.
9. Нейроциркуляторная дистония.
10. Алкогольная кардиопатия.
II. Системные васкулиты и системные заболевания соединительной ткани.
III. Заболевания бронхопульмональной системы, плевры и органов средостения.
IV. Заболевания органов брюшной полости и диафрагмы.
V. Климактерическая кардиопатия.
VI. Заболевания позвоночника, передней грудной стенки, плечевого пояса.
Прежде всего стабильную стенокардию напряжения следует отличать от других форм стенокардии и инфаркта миокарда.
Инфаркт миокарда отличается от стенокардии значительно большей интенсивностью и продолжительностью болей в области сердца, неэффективностью приема нитроглицерина, характерными электрокардиографическими признаками (наличие зубца Q — признака некроза, куполообразным подъемом интервала SТ с последующим снижением и формированием отрицательного коронарного зубца Т), наличием резорбционно-некротического синдрома (в том числе повышенное содержание в крови кардиоспецифических ферментов — КФК-МВ, ЛДГ 1, тропонина).
Воспалительные заболевания сердца практически всегда сопровождаются кардиалгиями, которые иногда бывает трудно отличитъ от стенокардии. Для миокардитов характерна связь появления кардиалгий и других неприятных ощущений в области сердца с перенесенной вирусной инфекцией; постоянные (чаще ноющие, реже — колющие) боли в области сердца (обычно в области верхушки); неспецифические изменения ЭКГ (преимущественно снижение амплитуды зубца Т, иногда отрицательный, но несимметричный зубец Т); удлинение интервала РQ, различные степени атриовентрикулярной блокады и аритмии сердца; положительный эффект противовоспалительной терапии.
Основными клиническими симптомами фибринозного перикардита являются постоянные колющие или сжимающие боли в области сердца (преимущественно слева от грудины в области III—IV межреберья), усиливающиеся при дыхании, запрокидывании головы назад, надавливании в месте ощущения боли, шум трения перикарда (выслушивается в зоне абсолютной тупости сердца), характерные изменения ЭКГ в виде конкордатного смещения интервала SТ кверху. Экссудативный перикардит проявляется преимущественно одышкой, расширением границ сердца во все стороны, обнаружением жидкости в полости перикарда при эхокардиографии, низким вольтажем ЭКГ.
В диагностике эндокардитов важная роль принадлежит оценке аускультативной симптоматики (изменение тембра систолического шума, появление диастолического шума), данным эхокардиографического исследования (признаки поражения клапанного аппарата, наличие вегетации), появлению тромбоэмболического синдрома, лихорадке.
Аортиты имеют разнообразную этиологию, но чаще всего речь идет о сифилитическом аортите. При этом имеет место поражение коронарных артерий, иногда со значительным сужением их просвета.
У больных, страдающих сифилитическим аортитом, может быть достаточно выраженный синдром стенокардии. Характер боли может существенно не отличаться от стенокардии напряжения атеросклеротического генеза. Характерными особенностями сифилитического аортита, помогающими его распознавать, являются: наличие рентгенологических и эхокардиографических симптомов аневризмы грудного отдела аорты, аускультативных признаков недостаточности клапана аорты, положительные серологические реакции на сифилис.
Пороки сердца могут сопровождаться болями в области сердца, однако эти боли почти никогда не имеют типичных особенностей. Чаще всего боли в области сердца бывают колющего характера, не имеют четкой связи с нагрузкой (при нагрузке больного беспокоит преимущественно одышка), могут быть постоянными. Пороки сердца имеют соответствующую аускультативную картину и верифицируются с помощью фонокардиографии и эхокардиографии.
Кардиалгии могут наблюдаться также при идиопатических кардиомиопатиях. Однако следует подчеркнуть, что боли в области сердца наиболее характерны для гипертрофической кардиомиопатии (иногда это доминирующая, а порой единственная жалоба) и редко наблюдаются при дилатационной и обструктивной кардиомиопатии (при этих видах кардиомиопатии доминируют одышка и другие проявления сердечной недостаточности). Боли при идиопатических кардиомиопатиях обычно не соответствуют критериям классической стенокардии, хотя в ряде случаев отмечается связь кардиалгий с физической нагрузкой, однако без четкого купирующего эффекта нитроглицерина. При постановке диагноза идиопатической кардиомиопатии следует принимать во внимание преимущественно молодой возраст больных, кардиомегалию, прогрессирующую сердечную недостаточность, наличие разнообразных аритмий, отсутствие признаков атеросклероза и атерогенной дислипидемии, типичные эхокардиографические признаки.
Артериальные гипертензии нередко сопровождаются болями в области сердца. Следует также учесть, что артериальная гипертензия является фактором риска ИБС. Характерной особенностью кардиалгий при артериальной гипертензии является четкая связь появления боли в области сердца с повышением артериального давления — гемодинамические боли. Это обычно длительные ноющие боли или ощущение тяжести в области сердца. У лиц среднего и пожилого возраста следует исключить или подтвердить боли в области сердца, обусловленные ИБС.
При расслаивающей аневризме аорты характерны интенсивные боли за грудиной, в спине или эпигастральной области, боль то затихающая, то резко усиливающаяся. Возникает необходимость дифференциальной диагностики прежде всего с инфарктом миокарда, нередко — со стенокардией.
Дифференциальная диагностика стенокардии и тромбоэмболии легочной артерии (ТЭЛА) обычно больших трудностей не представляет. М. Злочевский (1978) выделяет три варианта болей при ТЭЛА:
1) ангинозоподобный (более характерен для тромбоэмболии крупных ветвей или главного ствола легочной артерии);
2) легочно-плевральный (при развитии инфаркта легкого с вовлечением плевры);
Боль при ТЭЛА интенсивная, локализуется за грудиной, появляется внезапно (вне связи с физической нагрузкой), сопровождается одышкой, часто кровохарканьем. В диагностике ТЭЛА большое значение имеют ЭКГ-изменения (внезапные отклонения электрической оси сердца вправо, появление высоких остроконечных зубцов Р в отведениях II, III, АVF, V1-2, появление синдрома SI, QIII, смещение интервала SТIII кверху от изолинии), данные рентгенологического исследования легких (вначале просветление участка легкого, в котором произошло снижение кровотока в связи с тромбоэмболией, затем появление очага инфильтрации, соответствующего инфаркту легкого), повышение температуры тела, падение артериального давления.
Опухоли сердца — редкая патология. Опухоли сердца бывают первичными доброкачественными (миксома, рабдомиома, фиброма, липома, папиллярная фиброэластома — исходят из эндокарда, гемангиома, тератома), первичными злокачественными (ангиосаркома, рабдомиосаркома, фибросаркома) и вторичными злокачественными (метастатическими).
Наиболее характерными клиническими проявлениями опухолей сердца являются застойная сердечная недостаточность, нарушения сердечного ритма и проводимости, приступы синкопе (особенно при перемене положения тела), эмболический синдром, вовлечение в патологический процесс перикарда (обычно экссудативный перикардит), боли в области сердца. Кардиалгия появляется, как правило, при вовлечении в патологический процесс перикарда. Боль в области сердца усиливается при вдохе, носит неопределенный, но обычно постоянный характер. Часто прослушивается шум трения перикарда. Указанные клинические особенности позволяют сравнительно легко провести дифференциальную диагностику стенокардии и кардиалгии при опухоли сердца. Важную роль в дифференциальной диагностике играет также эхокардиография.
Необходимость дифференциальной диагностики стенокардии и нейроциркуляторной дистонии (НЦД) возникает очень редко, и можно сказать, что тема малоактуальна. Объясняется это тем, что НЦД — заболевание людей молодого возраста (преимущественно юношей, подростков, молодых женщин и мужчин в возрасте до 30 лет).
Дифференциальная диагностика стенокардии напряжения и заболеваний органов брюшной полости и диафрагмы. Заболевания органов брюшной полости и диафрагмы очень часто сопровождаются рефлекторными кардиалгиями. Любое заболевание желудка и двенадцатиперстной кишки (в первую очередь язвенная болезнь), желчевыводящих путей, поджелудочной железы, печени, кишечника могут вызвать появление болей в области сердца. Поэтому необходимо тщательно проанализировать данные анамнеза, прежде всего особенности болевого синдрома, связь возникновения боли с приемом пищи, характерный для язвы желудка и двенадцатиперстной кишки ритм боли, выраженные диспептические явления, данные физикального исследования органов брюшной полости. Разумеется, решающая роль в постановке диагноза принадлежит ФЭГДС (при отсутствии подозрений на инфаркт миокарда, нестабильную стенокардию), рентгеноскопии желудка, ультразвуковым методом исследования. Следует принимать во внимание наличие или отсутствие симптоматики атеросклероза. Нужно также отметить, что при рефлекторной стенокардии, обусловленной заболеваниями органов брюшной полости, ишемический тип изменений ЭКГ встречается реже, чем при ИБС. Важным является также и то, что при кардиалгии, обусловленной патологией органов брюшной полости, отсутствует связь боли в области сердца с физической нагрузкой.
В ряде случаев кардиалгии наблюдаются при синдроме Удена—Ремхельда (гастрокардиальном синдроме). При этом синдроме имеет место значительно выраженный подъем диафрагмы вследствие вздутия кишечника и метеоризма. В этом случае боли появляются после еды, сопровождаются выраженным метеоризмом, успокаиваются после отрыжки, приема активированного угля, валокордина и препаратов мяты, опорожнения кишечника. При гастрокардиальном синдроме Удена—Ремхельда при перкуссии живота обнаруживается высокий тимпанит (до уровня IV—II межреберья слева), рентгенологическое исследование выявляет высокое стояние диафрагмы.
Актуальной проблемой является дифференциальная диагностика стенокардии и диафрагмальной грыжи, при которой у 15—20 % пациентов боль может локализоваться в области сердца. Однако чаще всего боль при диафрагмальной грыже локализуется в подложечной области и распространяется по ходу пищевода, реже наблюдается иррадиация боли в спину и межлопаточную область. Следует учитывать, что боли при диафрагмальной грыже чаще всего появляются после еды, особенно обильной, после подъема тяжестей, при кашле, метеоризме, исчезают или уменьшаются после отрыжки, рвоты, глубокого вдоха, перехода из горизонтального в вертикальное положение, после приема антацидов, воды.
Кроме болевого синдрома, для диафрагмальной грыжи характерны отрыжка кислым желудочным содержимым с примесью желчи, регургитация (срыгивание) пищи, принятой недавно, дисфагия, изжога, жжение и боли в языке, гипохромная анемия (в связи с повторными скрытыми кровотечениями из нижнего отдела пищевода и желудка, обусловленными рефлюкс-эзофагитом, эрозивным гастритом). Диагноз диафрагмальной грыжи подтверждается при рентгенологическом исследовании желудка и пищевода и ФЭГДС.
Осложнения
Лечение
При наличии ИБС начинать лечение необходимо с устранения факторов риска — отказа от курения, нормализации массы тела, артериального давления, повышения двигательной активности, снижения потребления поваренной соли и животных жиров, выявления, коррекции дислипидемии и углеводного обмена.
В лечении ББИМ I типа чаще всего применяются следующие группы препаратов : β-адреноблокаторы, нитраты, антагонисты кальция, ингибиторы ангиотензин-превращающего фермента, статины, миокардиальные цитопротекторы.
Β-адреноблокаторы. При низкой толерантности к физической нагрузке и суммарной продолжительности ББИМ более 10 минут в сутки лечение должно включать бета-адреноблокаторы (БАБ).. БАБ в подобранных с помощью проб с тестом толерантности к физической нагрузке (ТТФН) дозах оказывают значимый эффект через 2 часа. Следовательно, при частых эпизодах ишемии миокарда (болевой и безболевой) в течение 24 часов можно использовать как БАБ короткого действия 3-4 раза, так и БАБ длительного действия 1 раз в сутки.
Эффективные дозы БАБ в отношении ББИМ соответствуют для пропранолола 80-320 мг (в среднем 160 мг), для метопролола 50-200 мг (в среднем 150 мг).
Существенным преимуществом БАБ в отличие от нитратов и АК является отсутствие привыкания к антиишемическому эффекту.
После внезапной отмены БАБ также возможно увеличение частоты эпизодов ишемии миокарда, что, по-видимому, обусловлено возросшей потребностью миокарда в кислороде.
Антагонисты кальция. Короткодействующие дигидропиридины не рекомендуются, т.к. они могут приводить к рефлекторной тахикардии, увеличению уровня катехоламинов, эпизодам периферической вазодилатации и проишемическому эффекту.
Не следует рекомендовать монотерапию некоторыми формами нитратов (нитроглицериновый пластырь, нитроглицериновая мазь) при ББИМ из-за возможности возникновения рикошетной ишемии миокарда в безнитратный период. Для профилактики ББИМ в подобной ситуации рекомендована комбинация нитратов с БАБ или АК.
Комбинированная терапия. Комбинация триметазидина МВ с метопрололом увеличивает продолжительность нагрузки до появления приступа стенокардии и депрессии сегмента ST. Достоверно уменьшается общее число эпизодов ишемии, при этом более значительно сокращаются эпизоды ББИМ. Комбинированное лечение препаратами с двумя различными механизмами действия — гемодинамическим и цитопротекторным — обнаруживает высокую антиангинальную и антиишемическую эффективность ].
Статины. Тяжесть ББИМ заметно уменьшается при нормализации липидного профиля плазмы крови на фоне терапии статинами.
Ингибиторы ангиотензин-превращающего фермента. Относительно недавно была доказана способность ингибиторов ангиотензин-превращающего фермента (ИАПФ) оказывать антиишемическое действие не только при болевой, но и при ББИМ.