Можно ли зашить артерию
В качестве примера приводим основные элементы методики выполнения каждого из этапов наложения сосудистого шва при сшивании сосуда «конец в конец».
I этап — мобилизация сосуда. Для анестезии, профилактики спазма и гидравлической препаровки в ложе сосуда вводят 10-15 мл 0.5—1% раствора новокаина. Продольно по ходу сосуда рассекают сосудистое ложе. Тупым изогнутым зажимом выделяют переднюю и боковые поверхности сосуда. Затем под сосудом прокладывают «туннель», через который проводят ниппельную резинку. Резинка служит держалкой, подтягивая за которую выделяют заднюю стенку сосуда и отходящие от него ветви. Эти ветви перевязывают и пересекают. Следует избегать чрезмерной мобилизации сосуда и перевязки большого количества его ветвей. Мобилизацию можно считать законченной, если концы сосуда удается сблизить без значительного натяжения.
II этап — сближение концов сосуда. Сосуд захватывают сосудистым зажимом на расстоянии 1,5—2 см от края. Зажимы следует накладывать не во фронтальной, а в сагиттальной плоскости, так как это облегчает ротацию сосудов.
Необходимо правильно выбрать степень сжатия сосудов браншами зажимов. Учитывая чрезвычайную ранимость сосудистой стенки, фиксация должна быть такой, чтобы концы сосуда при сближении не выскальзывали, а их внутренняя оболочка не раздавливалась.
III этап — подготовка концов сосуда к наложению шва. Просвет концов сосуда промывают раствором антикоагулянта. Адвентициальную оболочку осторожно натягивают и ее избыток срезают по краю сосуда. Иссечение избытка адвентициальной оболочки производят в целях предупреждения ее попадания в просвет сосуда. Концы сосудов изолируют от операционной раны с помощью салфеток.
IV этап — непосредственное наложение шва. Накладывают шов по одной из принятых методик. В течение всей операции концы сосуда периодически смачивают изотоническим раствором натрия хлорида или раствором антикоагулянта. Перед затягиванием последнего шва, герметизирующего сосуд, из его просвета необходимо удалить воздух. Для этого зажим снимают с периферического отрезка и после того как поступившая кровь вытеснит воздух, затягивают последний шов. Воздух можно вытеснить и с помощью шприца путем введения в щель незатянутого последнего стежка изотонического раствора натрия хлорида.
V этап — пуск кровотока по сосуду, проверка герметичности шва и проходимости сосуда. Большое значение имеет очередность и быстрота снятия зажимов. Сначала снимают дистальный, а затем проксимальный зажимы. Со всех сосудов, кроме грудной аорты, зажимы снимают быстро. Если кровь бьет сильной струей, то к линии шва необходимо прижать салфетку, смоченную горячим изотоническим раствором натрия хлорида. Салфетку удерживают в течение 5 мин. Если и после этого кровотечение продолжается, сосуд следует вновь пережать зажимами и наложить дополнительные швы.
Краевые сосудистые швы.
Шов Карреля — непрерывный обвивной шов, накладываемый между тремя узловыми швами-держалками.
I этап — наложение швов-держалок. Сосуд прокалывают со стороны адвентициальной оболочки, отступив на 1 —1.5 мм от края. В другой конец сосуда лигатуру вводят со стороны его просвета. Лигатуру завязывают. Таким же образом на равном расстоянии друг от друга накладывают еще 2 шва-держалки. При растягивании швов-держалок стенка сосуда приобретает форму равнобедренного треугольника. При треугольной форме сшиваемых стенок сосуда исключается возможность прошивания противоположной стенки.
II этап — наложение непрерывного обвивного ш в а. Отступив 1 —2 мм от края сосуда, возле одного из швов-держалок накладывают краевой непрерывный обвивной шов. Частота стежков варьирует от 0,5 до 1 мм (в зависимости от толщины сосудистой стенки). Сделав первые 2—3 стежка, начальную нить связывают с одной из нитей шва-держалки. После окончания шва конечную нить также связывают с одной из нитей шва-держалки. Обвивной шов можно наложить одной из нитей шва-держалки, сделав ее более длинной. По окончании сшивания одной грани таким же образом сшивают и остальные, ротируя сосуд зажимами и держалками.
Можно ли зашить артерию
Хирургическое вмешательство при ранениях аорты и других крупных сосудов груди может быть относительно простым и заключаться в наложении непрерывного шва на небольшую рану передней или боковой стенки сосуда, а может представлять собой задачу, которую чрезвычайно сложно решить без искусственного кровообращения. Летальность при этом, по данным мировой литературы, превышает 50%.
Пострадавшие с ранением аорты чаще всего погибают на месте происшествия. Осуществить временный гемостаз при ранениях аорты и ее ветвей в пределах верхней грудной апертуры невозможно, поэтому кровотечение при транспортировке пострадавшего и при укладывании его на операционный стол, как правило, продолжается. Однако в некоторых случаях кровотечение временно останавливается вследствие тромбоза в области раны.
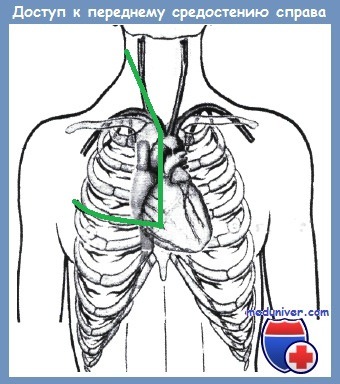
Несмотря на отсутствие кровотечения, пострадавшего может спасти только немедленная операция. Сложность хирургического лечения ранений аорты связана с тем, что для достижения разных отделов аорты необходимо использовать различные доступы. Так, при ранениях дуги аорты и начальных отделов, отходящих от ее ветвей, показана продольная стернотомия. При ранениях аорты дистальнее отхождения левой подключичной артерии — левосторонняя переднебоковая торакотомия.
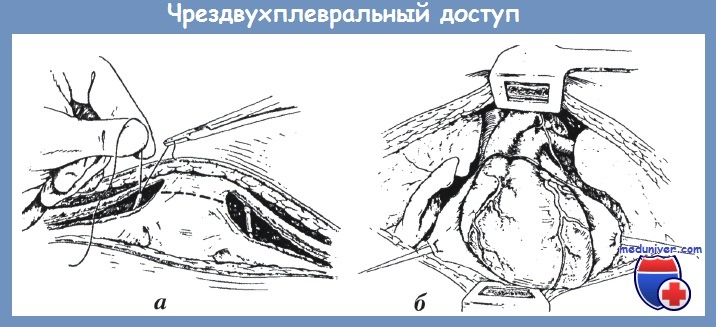
Кроме этого, приходится использовать такие комбинированные доступы, как стернотомия с торакотомией, чрездвухплевральный доступ, продольная коллотомия с пересечением ключицы и продольной стернотомией.
Независимо от локализации раны аорты и ее ветвей хирург, достигнув в ходе выполнения доступа места ранения, еще до завершения доступа должен прижатием пальцем раны временно остановить кровотечение. Попытки аортальным зажимом (типа Сатинского) захватить вслепую место ранения могут привести к дополнительной травме сосуда и увеличению кровотечения. Ассистенты тем временем должны завершить полноценный доступ.
Добившись временного гемостаза прижатием пальцем, необходимо эвакуировать всю кровь из плевральной полости и подготовить ее для реинфузии. Далее, ослабляя нажим пальца и сдвигая его буквально на доли миллиметра, хирург должен четко определить взаимоотношение раны сосуда с окружающими тканями. Под пальцем хирург осторожно накладывает шов за швом, завязывать которые должен ассистент.
При этом в некоторых случаях удается осуществить боковое отжатие стенки аорты аортальным зажимом. Однако у пациентов пожилого и старческого возраста эта манипуляция небезопасна, так как при быстром наложении зажима (а интенсивное кровотечение из аорты заставляет действовать быстро) может наступить прорезывание кальцинированной стенки аорты с катастрофическими последствиями.
Для этого, не трогая место повреждения артерии, боковым аортальным зажимом отжимают стенку восходящего отдела аорты с тем, чтобы было место для наложения анастомоза между аортой и синтетическим протезом.
Протезирование поврежденных магистральных сосудов дуги аорты и самой аорты может быть осуществлено в условиях защиты головного и спинного мозга и при наличии искусственного кровообращения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Травматические повреждения кровеносных сосудов
Повреждения крупных сосудов (артерий и вен) обычно имеют самые тяжелые и опасные последствия. Такие ситуации всегда требуют неотложной медицинской помощи.
Получить подобную травму можно при открытых и закрытых переломах, а также всевозможных ранениях, особенно огнестрельных. Артерии и вены являются очень эластичными, поэтому травмировать их иным способом очень сложно.
Классификация травм сосудов
Самая простая типология предусматривает две разновидности травм сосудов: первая связана с частичным повреждением артерии или вены, где формируется своеобразное «окно», откуда стремительно начинает вытекать венозная или артериальная кровь. Во втором случае имеет место тотальное повреждение, когда происходит полный разрыв вены или артерии. Оно чревато наиболее сильными кровотечениями.
Чем опасны травмы крупных сосудов?
Когда одновременно повреждаются крупная артерия и вена, может появиться такое тяжелое осложнение, как артериовенозный свищ. Он, в свою очередь, становится причиной появления ложной артериовенозной аневризмы. Её основная опасность заключается в том, что она часто воспаляется с образованием гноя. Последствия вскрытия подобных флегмон весьма тяжелые. Иногда ранения сосудов диагностируются только после появления таких аневризм.
Артериовенозные свищи обнаруживают достаточно часто, но самый опасный из них – это свищ в районе шеи. Он может стать причиной сердечной недостаточности. Если свищ вовремя не распознать, может развиться гангрена.
Клиническая картина и диагностика повреждений кровеносных сосудов
Безусловно, что один из первых симптомов травматического повреждения кровеносных сосудов – это возникновение характерного кровотечения, однако его можно увидеть только при открытых ранениях. Любое кровотечение интенсивного характера должно насторожить специалиста.
Кроме этого, следует обратить внимание на кожные покровы на некотором отдалении от раны: их бледность также может свидетельствовать о повреждении крупных сосудов.
Самым однозначным признаком, который свидетельствует о магистральном повреждении артерий и вен, является гангрена конечности.
Точный диагноз ставится после вазографического рентгеноконтрастного исследования. Информативными могут оказаться капилляроскопия и термография. Помогают в диагностике анализы крови, а также такой неинвазивный метод исследования, как допплерография.
Медицинская помощь при травмах сосудов
В любом случае на область повреждения накладывается жгут, чтобы пережать травмированный сосуд. На противоположные стороны от раны накладывается шина. Рану можно закрыть с помощью наложения тампона и давящей повязки.
Далее пациента необходимо как можно быстрее доставить в больницу. В стационаре после диагностических процедур пострадавшему оказывают срочную помощь: сшивают сосуды, дают антибактериальные препараты для предупреждения инфицирования. Если начался серьезный некроз, поврежденную конечность ампутируют.
Как себя вести после операции на артериях
(шунтирование, протезирование, стентирование)
Чаще всего операции на артериях выполняются по поводу атеросклероза. Операции могут проводиться на артериях различной локализации (артерии нижних конечностей, сонных артериях и так далее). Подробнее об операциях на артериях можно прочитать здесь. Конечно, при каждом виде операций есть свои особенности, но общие рекомендации в послеоперационном периоде для всех видов вмешательств на артериях схожи.
Можно ли считать операцию методом полного излечения?
Операция позволяет улучшить кровоснабжение органа. Но нельзя забывать, что восстановительный период после операции – наиболее опасный с точки зрения различных осложнений. Кроме того, со временем бляшки могут сформироваться вновь. Атеросклероз – это заболевание, которое может поражать любые артерии организма. Поэтому, после операции очень важно выполнять все рекомендации врача. В противном случае болезнь может снова проявить себя.
Ранний послеоперационный период
Уход за раной. Обычно послеоперационные швы не требуют снятия, и рана не нуждается в особом уходе. Врач может порекомендовать Вам в течение нескольких дней обработать рану зеленкой, в большинстве случаев этого достаточно. Тем не менее, нужно беречь рану от травм, исключить натирание раны одеждой, переохлаждения.
Душ. Если снятие швов не требуется или они сняты принимать душ можно. Не рекомендуется горячий душ. Рана моется теплой водой без использования мочалки. После мытья нужно промокнуть область раны полотенцем, не тереть! После того, как просушили рану, можно обработать ее зеленкой.
Режим. В течение первого месяца после операции необходим щадящий режим. Рана должна зажить, а организм «привыкнуть» к новым особенностям кровоснабжения. Поэтому не рекомендуются физические нагрузки, баня, сауна, переохлаждение, а также нужно полностью исключить прием алкоголя.
Лекарства. После операции Вам будут назначены лекарственные препараты. Строго соблюдайте режим приема и дозировку. Подробнее о лекарственных препаратах будет сказано ниже.
Что делать, чтобы избежать повторных операций?
Большинство людей знает, что такое здоровый образ жизни, что курение, переедание и отсутствие физических упражнений вредны для здоровья. Соблюдение простых правил (см. статью «Профилактика атеросклероза»), которые должны войти в привычку, помогут не только избежать повторных операций, но сохранить здоровье на многие годы.
Образ жизни
Активный образ жизни очень важен, не только для профилактики атеросклероза, но для поддержания здоровья в целом.
Для пациентов после операции важно выбрать правильный тип упражнений. Это, прежде всего, прогулки пешком, работа по дому, в саду или подъем по лестнице. Можно заниматься в спортзале (лечебная физкультура), плавать. Но важно помнить, что упражнения, связанные с сильным потоотделением (когда Вы сильно потеете) нежелательны. Если они неизбежны, всегда держите при себе бутылку с водой.
Диета
Необходимо сформировать привычку к здоровому питанию. Изменение вашего питания является необходимым, чтобы нормализовать вес и снизить уровень холестерина, который играет огромную роль в образовании бляшек.
Лекарственные препараты
Прием лекарственных препаратов после проведения вмешательства на артериях крайне важен. Это должно войти в ежедневную привычку. Для того, чтобы не забывать принять таблетку можно использовать, например, напоминание на телефоне.
К основным препаратам, которые необходимо принимать после операции на артериях является «кроверазжижающие» препараты (антиагреганты и антикоагулянты). Прием данных препаратов позволит избежать тромбоза зоны реконструкции. Поэтому строго соблюдайте режим приема и дозировку. Ни в коем случае нельзя самостоятельно отменять данные препараты. Однако, прием «кроверазжижающих» препаратов может провоцировать различные кровотечения (носовые, менструальные, кровоточивость десен, спонтанное образование гематом и так далее). При появлении признаков кровотечения необходимо незамедлительно обратиться к врачу. Если Вы обращаетесь к другому врачу, например стоматологу или гинеколога, предупреждайте о приеме «кроверазжижающих» препаратов.
Для профилактики дальнейшего развития атеросклероза назначают препараты для снижения уровня холестерина (https://dr-lukin.ru/articles/chto-takoe-xolesterin/).
Баня, сауна
Парилка не рекомендуется пациентам после операций на артериях, особенно в сочетании с алкоголем. Дело в том, что в парилке человек потеет и теряет много жидкости, что приводит к «сгущению» крови и может провоцировать образование тромба, особенно в зоне операции. То же самое касается любых ситуаций, при которых возникает повышенное потоотделение (физическая нагрузка, жаркая погода и т.д.). Если подобные ситуации неизбежны, всегда держите при себе бутылку с водой.
Алкоголь
Чрезмерное употребление алкоголя является фактором риска развития тромбоза различной локализации даже у здорового человека. Что касается пациента после операции на артериях, то злоупотребление алкоголем во много раз увеличивает риск развития тромбоза зоны артериальной реконструкции. Большинство пациентов с атеросклерозом после операции на артериях вовсе отказываются от приема алкогольных напитков.
Посещение врача
Регулярное посещение врача и выполнение дополнительных методов исследования (анализы крови, УЗИ и т.д.) помогут избежать неблагоприятных ситуаций.
Не пренебрегайте своим здоровьем.
Посещайте регулярно врача и выполняйте все его рекомендации.
Можно ли зашить артерию
Государственная медицинская академия, Нижний Новгород
Способы соединения сосудов
Успех восстановления поврежденных и пораженных патологическим процессом сосудов, а также сосудов, вовлеченных в опухолевый процесс, с использованием сосудистого шва или методов ауто– и аллопластики определяется высокой техникой оперирования, применением специальных инструментов и специального шовного материала.
Разработка швов сосудов — одна из самых драматичных страниц в истории хирургии. Успешное наложение сосудистого шва имело место лишь при своевременно распознанных небольших ранах сосудов, в основном ятрогенного происхождения (Хелоуэл, 1759; Шеде, 1882; М.В. Юрлов, 1886; Г.Ф. Цейдлер, 1894), когда для восстановления целостности сосудов и нормальной циркуляции крови в них требовалось только наложение бокового шва.
Циркулярный шов сосудов длительное время оставался для хирургов «камнем преткновения» вследствие развития в зоне швов тромбообразования. Причиной последнего в способе Мерфи (1895) явилось сужение просвета артерии и внедрение в него всех слоев стенок центрального конца сосуда. Идеальный, казалось бы, способ кругового сшивания сосудов, разработанный Нобелевским лауреатом Каррелем (1903), также приводил к тромбированию из-за оседания крови и появления сгустка на непрерывной шелковой лигатуре, выступающей в просвет сосуда. У С.Н. Сафотерова (1910) при 44 операциях с использованием циркулярного шва положительные результаты были получены только в 3 наблюдениях. Н.А. Богораз в эксперименте на собаках по сшиванию сосудов круговыми швами не имел ни одного удачного завершения операции.
Способы соединения концов сосуда без шва по Пайру (1-я и 2-я модели, 1904), «механизация» циркулярного сосудистого шва специальными щипцами, предложенными Г.М. Шпугой (1934), окутывание циркулярного шва муфтой по В.Л. Хенкину (1944), тубуляция зоны швов мышцей по А.А. Полянцеву (1945) не разрешили проблемы тромбообразования и сужения сосудов и не нашли широкого применения. Инвагинация центрального конца сосуда в периферический эндотелием наружу (Дани, 1912) и более совершенная методика инвагинации (Г.М. Соловьев, 1955) также не получили практического использования. Кольца Д.А. Донецкого (1956) для механического шва сосудов в настоящее время не применяют, и промышленность перестала их производить. Популярный в свое время аппарат для сшивания сосудов, разработанный В.Ф. Гудовым, Н.П. Петровой, П.И. Андросовым и др., оказался востребованным только при лечении повреждения сосудов, имеющих неизмененную эластичную стенку.
Требования к сосудистому шву за последние 50 лет изменились. Одним из требований к нему, по данным П.И. Андросова (1960), было не допускать проникновения шовного материала в просвет сосуда с тем, чтобы последний не соприкасался с протекающей кровью, не адсорбировал на себе ее форменные элементы и не вызывал тромбообразования. Очевидно, что при наложении обычного непрерывного шва (наиболее простого) не допустить проникновения ниточного материала в просвет cocyда практически невозможно. Кроме того, обычный шовный материал (шелк, капрон) и был причиной тромбообразования. В настоящее время в качестве сосудистого шовного материала используют монофиламентные синтетические нити на атравматичной игле, в которой конец нити запрессован в ее хвостовую часть. Диаметры нити и иглы одинаковы, это обеспечивает минимальную травму стенки сосуда при ее прошивании. Синтетические нити обладают биологической инертностью и к тканям, и к крови и не являются тромбогенными.
Другим требованием к сосудистому шву было добиться прекращения просачивания крови в местах прохождения шовного материала. В настоящее время это требование утрачивает свою значимость, поскольку современный атравматичный шовный материал обусловливает минимальный раневой канал, из которого, как правило, не наблюдается просачивания крови.
Еще одно требование к шву сосудов — получить возможность сшивать сосуды любого диаметра — от самых крупных до сосудов с диаметром 1 мм. 40 лет назад требование успешно сшивать вручную сосуды диаметром 1 мм явно было несостоятельным, без специального шовного материала, без лупы или операционного микроскопа это требование выполнить было невозможно.
Положение с сосудистыми швами долгое время оставалось неопределенным, несмотря на большое число работ по этой проблеме и большое число операций. Сосудистый шов часто оставался «спортивным упражнением для хирурга в виртуозности» (Дельбе). В настоящий момент залогом успешного наложения сосудистого шва служит соблюдение следующих требований:
1. Сближение сшиваемых сосудов должно происходить только за счет естественной эластичности и растяжения их стенок. Перерастяжение приводит к разрыву интимы или всей толщи сосудистой стенки уже во время операции и заканчивается неостанавливаемым кровотечением или тромбозом. Перерастяжение в последующем может также привести к некрозу стенок сосудов.
2. По линии швов сшиваемые сосуды должны соприкасаться однородными слоями — интима с интимой, мышечный слой с мышечным слоем, адвентициальный покров одного сосуда с аналогичным покровом другого сосуда. Недопустимо, чтобы в просвет сшиваемых сосудов попадали мышечная оболочка или адвентициальный покров. Они, как и отслоенная и нефиксированная интима, могут быть причиной образования тромба.
3. Сосудистый шов не должен приводить к изменению просвета сосуда и его деформации. Это условие необходимо для нормального кровотока в месте соединения сосудов.
4. При наложении сосудистого шва не должно быть подтекания крови между его стежками.
5. При наложении швов следует добиваться равномерных стежков, как по их ширине (1—2 мм один от другого), так и по расстоянию от края сосудов (1 мм). При патологически измененных стенках и сшивании сосудов большого диаметра необходимо в шов захватывать больше ткани и допустимо увеличивать расстояние между отдельными стежками.
6. Калибр сосуда и свойства его стенки определяют выбор диаметра нити и иглы. Для сшивания аорты применяются нити 3/0, для ее крупных ветвей — 4/0, для бедренной, подколенной, плечевой и сонных артерий — 5/0, для артерий голени и предплечья — 6/0, для крупных вен — 5/0, для коронарных артерий — 7/0 и 8/0, при реплантации пальцев — 10/0.
7. Для наложения надежного сосудистого шва используются специальные инструменты — сосудистые зажимы, сосудистые пинцеты, сосудистые иглодержатели и сосудистые ножницы.
8. У детей и подростков циркулярный сосудистый шов должен быть узловым, поскольку непрерывный шов, особенно матрацный, препятствует росту сосуда и в последующем может привести к сужению его просвета.
Степень сложности сосудистых швов различна и желание сделать их во всех случаях технически простыми и доступными каждому практическому хирургу до сих пор не выполнимо. Боковой шов проще кругового, обвивной непрерывный круговой проще выворачивающего непрерывного кругового. Сложнее наложение кругового шва при сшивании сосудов разного диаметра. Тот или иной вид сосудистого шва применяется в зависимости от сложившейся ситуации.
Показания и техника наложения бокового сосудистого шва
Так называемый боковой сосудистый шов применяется для ушивания боковых дефектов сосудов. При ушивании поперечных и продольных дефектов техника различна.
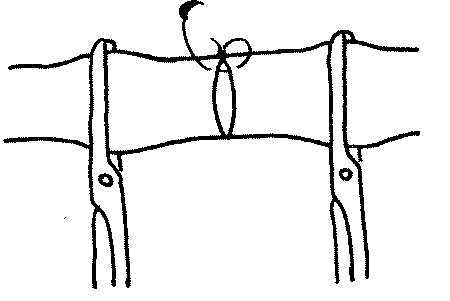
При ушивании поперечного дефекта используется обычный непрерывный обвивной шов через все слои сосудистой стенки (рис. 1).
| Рис. 1. Схема бокового сосудистого шва |
 |
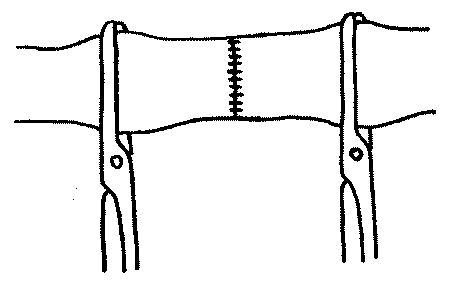 |
Швы накладываются в поперечном направлении, что не приводит к сужению просвета сосуда, от дальнего угла раны к близлежащему к хирургу углу. При ранах малого размера и колотых ранах используют одиночные узловые и П-образные швы. Однако при ранах сосудов малого диаметра П-образные швы выворачивают их стенку и приводят к деформации просвета. Боковой шов применяется также для ушивания сосудов после поперечной артериотомии или венотомии с целью извлечения эмболов и тромбов.
Техника ушивания продольных боковых дефектов сосуда более трудоемкая и зависит от их калибра. На сосуды больше 8 мм в диаметре накладывается непрерывный обвивной шов. Продольные дефекты сосудов среднего и малого калибра закрывают путем вшивания заплаты из аутовены. Для этой цели используют ветви большой или малой подкожных вен, или подкожные вены на предплечье. Заплата вшивается обычно двумя нитями, одна из которых используется как держалка и позволяет растянуть венозную заплату по длине дефекта в сосуде. Швы накладывают в направлении артерия—вена, это предотвращает втягивание адвентиции заплаты под край ушиваемого сосуда. Ушивание продольных ран сосудов среднего и, особенно, малого калибра без применения заплаты приводит к заметному сужению их (рис. 2).
| Рис. 2. Обычный шов без заплаты приводит к сужению сосуда |
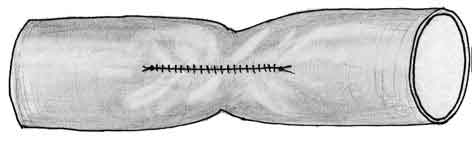 |
При вшивании заплаты ее сужения не происходит (рис. 3).
| Рис. 3. Вшивание заплаты в продольный дефект сосуда |
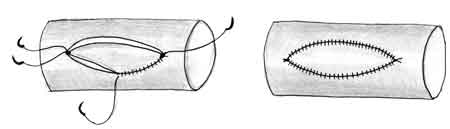 |
Однако поперечный размер заплаты должен быть таким, чтобы не было аневризматического расширения в зоне ее вшивания, которое за счет возникновения турбулентности кровотока создает условия для образования тромба.
При высокой оперативной технике возможно наложение продольного бокового шва на сосуды среднего и даже малого калибра (Cannon, 1963; А.А. Шалимов и Н.Ф. Дрюк, 1976). Это допускается у ослабленных больных для сокращения продолжительности операции. В таких случаях предлагается накладывать обвивной шов на пластмассовом катетере, что позволяет уменьшить риск сужения ушиваемого сосуда.
Показания и техника наложения циркулярного (кругового) сосудистого шва
Циркулярный шов применяется для сшивания сосудов, полностью пересеченных или разорванных в результате травмы, операционных повреждений, а также после удаления аневризм и реконструктивных вмешательств по поводу облитерирующих процессов.
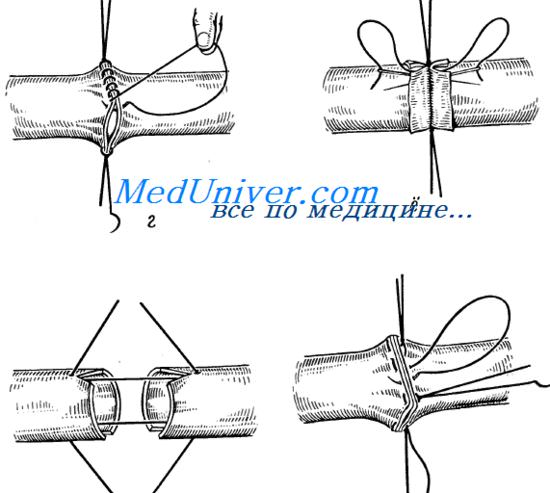
Наиболее часто применяются различные модификации циркулярного сосудистого шва Карреля (1903). Техника шва по Каррелю заключается в следующем (рис. 4).
| Рис. 4. Отдельные моменты наложения сосудистого шва по Каррелю |
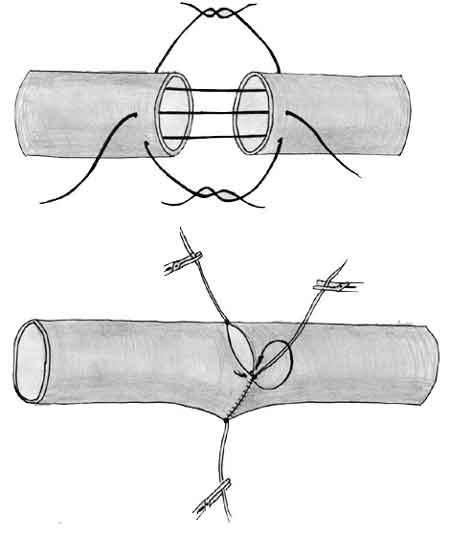 |
После сближения концов сшиваемых сосудов до соприкосновения (но без натяжения) они прошиваются через все слои на равном расстоянии друг от друга тремя нитями, используемыми в качестве держалок. Нити завязываются и растягиваются, при этом зона сшивания приобретает треугольную форму. Необходимо стремиться к тому, чтобы треугольник стал равносторонним. После этого между держалками на каждую сторону треугольника накладывается обвивной непрерывный шов. Держалки, превращая круговое сечение сосуда в треугольное, гарантируют от захватывания иглой в шов противоположной стенки сшиваемых сосудов.
А.И. Морозова (1909) упростила шов Карреля и предложила вместо трех держалок применять две. В настоящее время держалки накладываются нитями с двумя атравматичными иглами, нити завязываются посередине. После чего одну из этих игл с нитью используют для наложения простого обвивного шва на переднюю стенку сшиваемых сосудов, а вторую — после поворачивания сосудов на 180° для обвивного шва задней стенки (рис. 5).
| Pис. 5. Циркулярный сосудистый шов с двумя держалками |
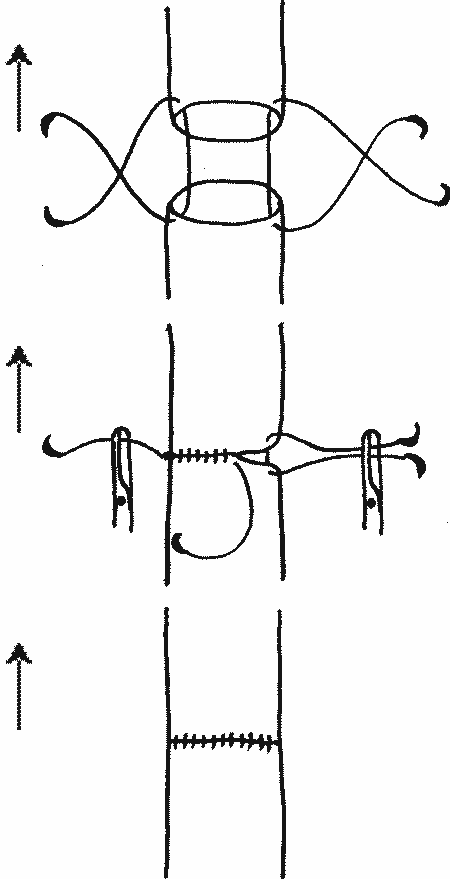 |
При сшивании аорты с протезом, при сшивании аорты после ее резекции (при коарктации) и при сшивании крупных вен накладывается непрерывный обвивной шов на заднюю полуокружность сосудов со стороны просвета (вкол и выкол со стороны интимы), а передняя полуокружность ушивается со стороны адвентициального покрова (рис. 6).
| Рис. 6. Наложение циркулярного шва на сосуды крупного калибра |
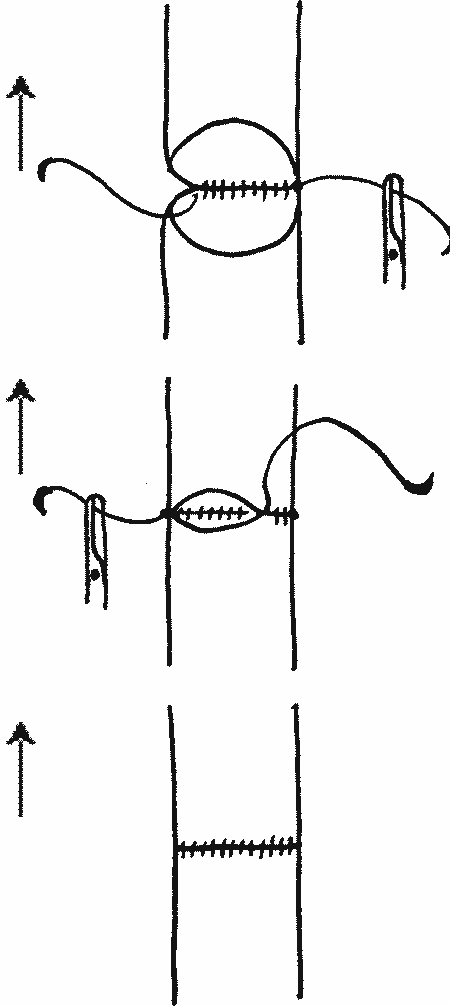 |
А.А. Полянцев (1945) для сближения концов сосудов использовал два П-образных шва, которые позволяют вывернуть края сшиваемых сосудов. Эти швы без угрозы их прорезания можно применять при некотором избытке сосудистой стенки в зоне сшивания. Между двух П-образных швов он накладывал обычный непрерывный обвивной шов (рис. 7).
| Рис. 7. Отдельные моменты циркулярного шва сосудов по А.А. Полянцеву |
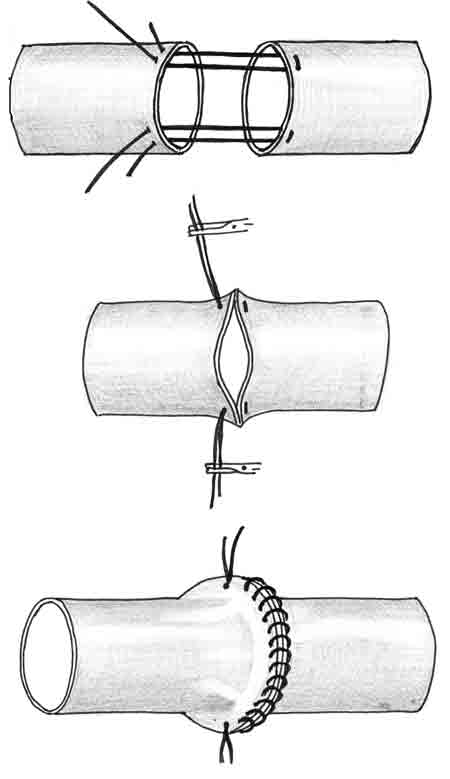 |
Выворачивающий шов не потерял своего практического значения до сих пор и применяется в виде узлового (рис. 8)
| Рис. 8. Выворачивающий узловой циркулярный сосудистый шов |
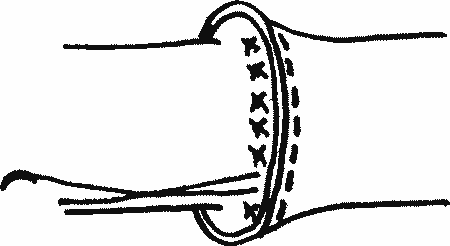 |
и матрацного непрерывного (рис. 9).
| Рис. 9. Выворачивающий матрацный непрерывный циркулярный сосудистый шов |
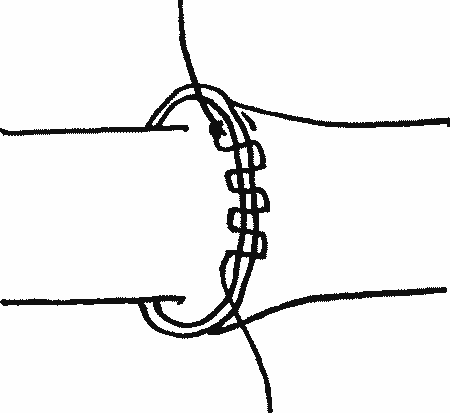 |
Достоинством выворачивающих швов является высокая герметичность сосудов по линии их наложения и, кроме того, шовный материал при выворачивании не попадает в просвет сосудов.
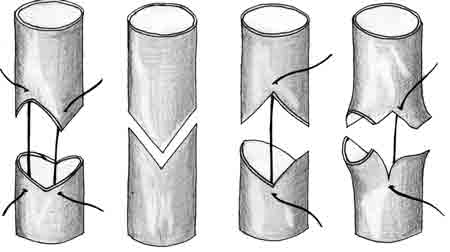
Большие трудности возникают при сшивании сосудов разного калибра. С этой целью используется тот же круговой шов по Каррелю или Морозовой, а для предупреждения сужения зоны анастомоза применяют различные приемы. Н.А. Добровольская (1913) разработала методы расширения сосудистого периметра путем выкраивания на концах сосудов 2—3 лоскутов, сшивание которых между собой позволяет избежать сужения анастомоза. Форма выкраиваемых лоскутов варьирует в зависимости от технических условий оперативного вмешательства (рис. 10).
| Рис. 10. Формы лоскутов на концах сшиваемых сосудов |
 |
Широко в практике сосудистой хирургии применяется скошенный анастомоз, при наложении которого косо срезаются концы сшиваемых сосудов, что предупреждает сужение просвета анастомоза (рис. 11).
| Рис. 11. Циркулярный скошенный сосудистый анастомоз |
 |
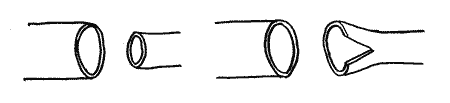
Для адаптации краев сшиваемых разных по диаметру сосудов предлагается рассечение вдоль стенки сосуда меньшего диаметра (рис. 12).
| Рис. 12. Продольное рассечение стенки сосуда меньшего диаметра для адаптации зоны анастомоза |
 |
При сшивании сосудов малого диаметра предлагается продольное, напротив друг друга, рассечение их стенок с тем, чтобы после наложения циркулярного сосудистого шва в зону рассечения вшить аутовенозную заплату, которая предупреждает сужение просвета сосуда (рис. 13).
| Рис. 13. Вшивание заплаты из аутовены для расширения просвета сосудов |
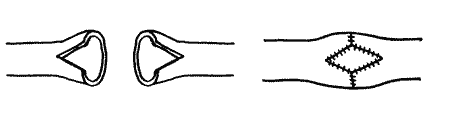 |
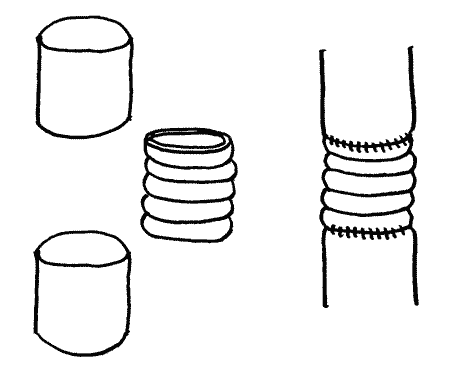
При наложении циркулярного шва непреложным условием является отсутствие натяжения сосудов. С этой целью предлагается осуществлять мобилизацию концов сосуда, при этом иногда вынужденно приходится пересекать и перевязывать боковые ветви. При повреждении сосуда на протяжении более 2 см соединить концы сосуда циркулярным швом невозможно. В такой ситуации дефект замещается аутопластическим материалом или сосудистым протезом (рис. 14).
| Рис. 14. Замена дефекта артерии сосудистым протезом |
 |
Показания и техника наложения сосудистых боковых анастомозов — «бок в бок» и «конец в бок»
Сосудистые анастомозы «бок в бок» и «конец в бок» применяются при выполнении реконструктивных операций. Способом «бок в бок» сшиваются аорта и верхняя брыжеечная артерия при окклюзии начального отдела последней. Портокавальный анастомоз при внутрипеченочном блоке воротной вены также накладывается по принципу «бок в бок». В реконструктивной хирургии атеросклеротических артериальных окклюзий успешно используется обходное шунтирование с созданием анастомозов «конец в бок». Техника сосудистого шва при боковых анастомозах не отличается от таковой при сшивании сосудов «конец в конец» (рис. 15 и 16).
| Рис. 15. Вшивание конца аутовенозного шунта в бок общей бедренной артерии |
 |
| Рис. 16. Сшивание крупных вен способом «бок в бок» |
 |
До наложения анастомоза «бок в бок» между двумя крупными венами в каждой выкраивается овальное окно длиной от 1,5 до 2,5 см, окна сшиваются между собой круговым швом.
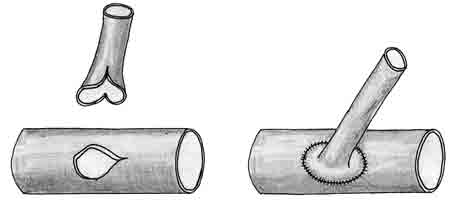
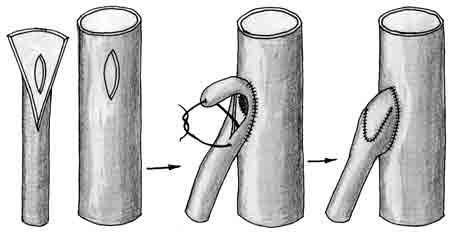
При вшивании конца сосуда малого калибра в бок более крупного для увеличения площадей сшиваемых образований используют метод выкраивания большего лоскута по Н.А. Добровольской (рис. 17).
| Рис. 17. Шов «конец в бок» по Н.А. Добровольской |
 |
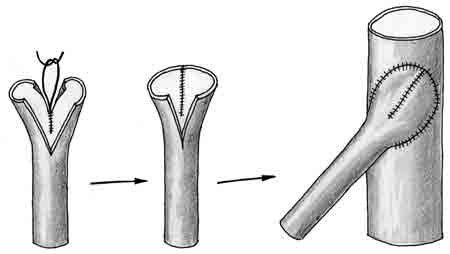
Для увеличения диаметра проксимального конца аутовенозного трансплантата осуществляется сшивание его двух концевых вен (Mercier и соавт., 1972) или основного ствола и его боковой ветви после их продольного рассечения (рис. 18);
| Рис. 18. Формирование анастомоза артерии и аутовенозного трансплантата с расширением последнего путем сшивания его двух концевых вен |
 |
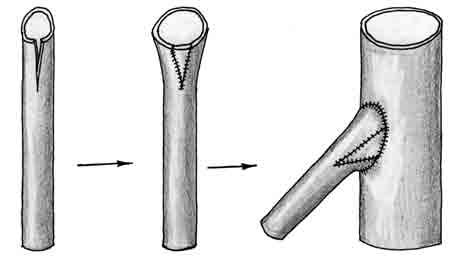
вшивание в конец трансплантата после его рассечения свободного треугольного лоскута, выкроенного из вены или артерии (рис. 19);
| Рис. 19. Формирование анастомоза артерии и аутовенозного трансплантата с расширением последнего путем вшивания в него свободного треугольного лоскута из аутовены |
 |
боковое анастомозирование с последующим подворачиванием краев трансплантата и расширением его начального отдела (рис. 20).
| Рис. 20. Формирование бокового анастомоза артерии и аутовенозного трансплантата с подворачиванием краев последнего и расширением его |
 |
Для удлинения трансплантата анастомозируются две вены, основная вена и дезоблитерированный сегмент артерии, основная вена и ее крупная ветвь и основная вена и сосудистый протез.
А.А. Шалимов и соавт. (1979) для расширения проксимального анастомоза артерии и аутовенозного шунта при малом его диаметре используют треугольный лоскут, выкроенный из стенки артерии (рис. 21).
| Рис. 21. Метод расширения анастомоза по А.А. Шалимову |
 |
Кроме высокой оперативной техники, специального шовного материала и инструментария для успешного наложения сосудистого шва с надежным восстановлением кровотока необходимы коррекция гемореологии и контролируемая антикоагулянтная терапия до, во время и после оперативного вмешательства.