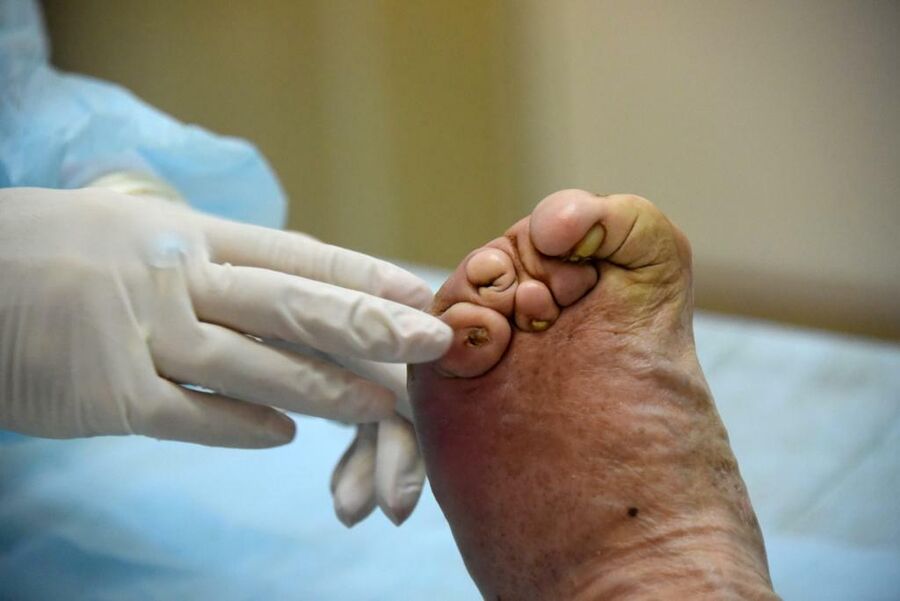
Можно ли заразиться проказой
Как из Средневековья возвращается забытая болезнь
Анастасия Гнединская
В России выросло число случаев заражения лепрой — проказой. Пока их можно пересчитать по пальцам, но эксперты говорят, что инфекция коварна: может «спать» в организме по 30-40 лет. Всего в стране на учете 200 человек. Из-за стигматизации об их «особенности» часто не знают даже родственники. Таких пациентов боятся осматривать в районных поликлиниках, из-за диагноза распадаются семьи. А единственный институт, где изучают «забытую болезнь», могут закрыть.
Жизнь за забором
Во время разговора Нонна Николаевна по привычке прячет за спиной левую руку с узловатыми, искореженными пальцами. Тапочки едва налезают на забинтованные ноги. В Астраханский лепрозорий (сейчас — НИИ по изучению лепры) она впервые попала в 1948 году — десятилетней девочкой. Выписали ее только через 23 года. За это время она выходила за забор всего несколько раз, и то в сопровождении медработника.
«Хотелось ли мне «на волю»? — вспоминая о первом этапе лечения, Нонна Николаевна употребляет именно это выражение. — А вы как думаете? И на танцы, и в кино. Но у нас даже туфель не было. Да и на покрытые язвами ноги модельные «лодочки» не наденешь».
Первой заболела ее мать. Когда об этом узнали в селе, семью буквально затравили. Еще здоровой маленькая Нонна принесла в школу пряник и решила поделиться с одноклассниками. В ответ услышала: «Не берите, она заразная». Весь класс разбежался.
В лепрозории Нонна Николаевна вышла замуж за другого пациента, родила дочь. Когда девочке исполнилось три, ее забрали в специализированный дом малютки. Так поступали со всеми — чтобы не заразились.
«Если мест не хватало, малышей передавали в обычные детские дома. И для детей начинался ад. Сотрудники их боялись. Одна наша больная так потеряла ребенка — к нему просто никто не подходил, не кормил», — вспоминает собеседница.
После выписки Нонна Николаевна устроилась швеей на завод, где проработала пять лет — до очередного рецидива. Даже в самый зной носила платья с длинными рукавами и по две пары чулок — скрывала пятна на руках и ногах.
«Если у меня спрашивали, что с рукой, отвечала: обварилась кипятком. И дочь научила врать. Да, нам приходится это делать. Слишком много предрассудков вокруг нашей болезни. Несколько лет назад, например, со мной лежала женщина, все рассказывала, что внучка замуж выходит. Сыграли пышную свадьбу. А через месяц — развод. Оказывается, жених, узнав, что у девушки в роду есть лепробольная, сбежал».
В семье Нонны Николаевны до сих пор не все знают ее реальный диагноз. Зять не в курсе. Муж внучки — тоже. Братья, пока были живы, навещали ее тайно от односельчан. Именно поэтому она попросила изменить не только имя, но и отчество.
«В родном селе его не приняли»
В Научно-исследовательском институте по изучению лепры (НИИЛ) досконально знают не только истории болезни всех пациентов, но и перипетии их судеб. Одна из самых драматичных — у больного Николая (имя изменено).
Родился он в Каракалпакии — автономной республике в составе Узбекской ССР. В семь лет у него начал чесаться лоб и выпали брови — это один из симптомов лепры. Отец вывез ребенка в степь и посадил в яму, а сверху положил доски — чтобы не сбежал. Спас Николая дядя — доставил в ближайший лепрозорий. Оттуда направили в Астрахань.
Лечили долго — тогда в России только начали применять эффективные препараты против лепры. Когда Николай выписался, понял, что идти ему некуда: в родном селе его не приняли. Вернулся в Астрахань, женился на такой же больной и до кончины жил в лепрозории. Многие сотрудники института помнят этого скромного человека в детских ботинках 35-го размера — лепра «съела» ему пальцы на ногах.
«Была у Николая еще одна особенность — ему первому в Союзе среди лепробольных пересадили брови. Операцию провели филигранно — подмену не замечал никто. Только один минус: так как кожные лоскуты взяли с волосистой части головы, новые брови постоянно росли. Приходилось подстригать», — рассказывает заведующая клиническим отделением института Юлия Левичева.
С лепрофобией больные сталкиваются до сих пор.
«Даже я, когда ловлю такси и прошу довезти до института, замечаю, как водители инстинктивно вжимаются в кресло, — делится наблюдением Левичева. — Не представляю, что испытывают наши пациенты. Хотя уже давно доказано, что лепра — малоконтагиозное заболевание. Заразиться им сложнее, чем, скажем, туберкулезом, не говоря уже о коронавирусе. Это возможно только при долгом бытовом контакте. И лишь при ослабленном иммунитете».
До пандемии врачи при осмотре даже маски не надевали. И ни одного заражения. Не только в России — в мире.
Лепра
Лепра (проказа) – инфекционное заболевание, для которого характерно появление язв на коже и повреждение нервных окончаний в руках и ногах. Проказа была известна с древних времен как одно из самых страшных и неизлечимых заболеваний.
Больных лепрой и членов их семей избегали и часто отправляли в изгнание. Вспышки проказы были зафиксированы на всех континентах земли. Древнейшие цивилизации Египта, Индии и Китая полагали, что лепра является неизлечимым заболеванием.
Лепра возникает под влиянием медленно размножающейся бактерии Mycobacterium leprae. Заболевание также известно, как болезнь Хансена (Гансена) – ученого, открывшего бактерию Mycobacterium leprae в 1873 году.
В минувшие столетия прогресс болезни ускорялся тем, что онемение тканей вследствие повреждения нервов не лечилось. В результате у больных возникали гнойные язвы и нарывы, а затем характерно для проказы деформировались конечности и лицо. Во многих общинах подобные проявления заболевания приводили к стигматизации пострадавших от лепры людей и их семей.
В настоящее время антибиотики быстро уничтожают бактерии, вызывающие лепру. Заболевание можно излечить за несколько месяцев. Если лепра находится на ранней стадии развития, у больных будут отсутствовать тяжелые осложнения в виде язв и некроза тканей, повсеместно встречавшихся в более давнее время. Повреждение нервов при проказе действительно все еще возникает у некоторых больных, однако этот симптом можно устранить медикаментозно. После перенесенной лепры человек, возможно, не будет полностью здоров, однако сможет жить полноценной жизнью, находясь при этом в социуме. Проказа до сих пор считается эндемическим заболеванием во множестве стран мира.
Виды лепры
В зависимости от количества язв, их типа и места локализации можно выделить несколько форм заболевания.
Туберкулоидная. Мягкая, наименее тяжелая форма проказы (олигобациллярная лепра). На коже появляются небольшие участки бледного цвета без утолщений, чувствительность которых сводится к минимуму. Туберкулоидная форма проказы менее заразна, чем другие формы.
Лепроматозная. Самая тяжелая форма заболевания. Характеризуется появлением на коже больших пораженных участков и сыпью (мультибациллярная лепра). Для этого виды проказы характерна слабость мышц, онемение. Болезнь поражает такие участки тела как почки, нос, половые органы. Эта форма заболевания намного заразнее туберкулоидной лепры.
Смешанная. Люди с этим типом лепры проявляют признаки как туберкулоидной, так и лепроматозной формы заболевания.
Достаточно часто человек, больной лепрой, не обращается к врачу, поскольку заболевание проявляется лишь в виде больших белых пятен на коже, которые не чешутся. Именно поэтому такие проявления игнорируются в качестве симптомов.
Симптомы лепры
Проказа в первую очередь проявляется в изменениях на поверхности кожи и исчезании чувствительности нервных окончаний, так называемых периферических нервов. Лепра также поражает глаза и слизистую ткань, покрывающую внутреннюю часть носа.
Основным симптомом запущенной лепры являются крайне неэстетичные язвы, шишки на коже, не исчезающие в течение длительного времени. Язвы не имеют ярко выраженного цвета, в основном они имеют бледный оттенок.
Повреждение нервных окончаний приводит к потере чувствительности ног и рук, мышечной слабости. Характерно, что симптомы заболевания проявляются через 3-5 лет после контакта с бактерией Mycobacterium leprae. У некоторых людей заболевание может развиваться в течение 20 лет. Длительный инкубационный период лепры делает заболевание тяжелым для диагностики и определения момента и места заражения.
При подозрении на лепру необходимо сдать анализы – образец подозрительного участка кожа. Процедура называется биопсией. Возможна диагностика при помощи анализа мазка кожи. Однако при олигобациллярной форме лепры невозможно таким образом обнаружить бактерии Mycobacterium leprae. Тем не менее, мультибациллярная лепра может обнаружиться лишь благодаря мазку.
Методы лечения лепры
Лепра поддается лечению. В последние десятилетия более 14 миллионов людей, больных проказой, были излечены от заболевания. Всемирная организация здравоохранения предоставляет бесплатное лечение для всех людей, больных лепрой. Лечение зависит непосредственно от типа заболевания. Для лечения проказы используют различные виды антибиотиков. Чаще всего врачи комбинируют два или более видов препаратов. Лечение длится не менее шести месяцев и доходит иногда до года. Людям с тяжелой стадией лепры, вероятно, необходимо более длительное лечение.
Для управления отеками, вызванными лепрой, назначают противовоспалительные препараты, в том числе и стероиды, например преднизон.
Больным лепрой также назначают талидомид – мощный препарат, подавляющий иммунную систему организма. Он помогает избавиться от узелковых образований и шишек на коже больного. Талидомид, как известно, вызывает тяжелые врожденные дефекты, поэтому категорически противопоказан беременным и кормящим женщинам.
При отсутствии лечения проказа в крайне степени поражает кожу и нервные окончания рук и ног, а также вызывает отмирание пораженной кожи и слизистой глаз и носа. В тяжелых, запущенных случаях лепра приводит к слепоте.
Осложнения, вызываемые лепрой:
Повреждение нервов вызывает потерю чувствительности. Человек, больной лепрой, не чувствует боли при травмировании рук или ног, ожоге или порезе. Именно поэтому в древние времена больные лепрой имели столь неприятный и даже пугающий внешний вид.
Как передается лепра?
Лепра (проказа) передается так же, как и обычная простуда, но гораздо менее заразна, чем грипп или ОРЗ. Наибольшему риску заражения подвергается человек, проживающий в течение нескольких лет в эндемичном по лепре районе, в котором постоянно фиксируются новые случаи заболевании. Согласно материалам исследователей из Великобритании, большинство больных лепрой англичан проживали за границей в стране, эндемичной по данному заболеванию, по меньшей мере, восемь лет.
В средние века в Европе и на Ближнем Востоке лепра была достаточно распространена. Более 200 лет назад на территории Европы болезнь «вымерла» по причинам, назвать которые ученые пока затрудняются. Тем не менее, в Норвегии в начале прошлого века было зафиксировано значительное число случаев заболевания. В настоящее время случаи заболевания регистрируются в основном на территории Африки и Азии.
Задачи, по данным представителей ВОЗ на сегодняшний день, определяют, что медицинское сообщество мира должно с особым вниманием подойти к вопросу выявления и лечения новых случаев проказы. Многие из тех, кто переболел данным заболеванием, будут жить в дальнейшем с последствиями проказы. По данным ВОЗ, около 3 миллионов человек в мире живут, частично утратив работоспособность после выздоровления. Точная цифра пострадавших в настоящее время неизвестна.
Работа над расшифровкой генома Mycobacterium leprae ведется множеством ученых, это дает надежду полагать, что в ближайшие десятилетия будут разработаны новые и эффективные методы управления заболеванием и его профилактики. Социальный подход к лепре подразумевает распространение информации о заболевании с целью изменения отношения здоровых окружающих к больным людям. Данное заболевание должно восприниматься как любое другое, поддающееся лечению в современном мире.
Что известно на данный момент о вакцинации детей от COVID-19?
Вакцина от COVID-19 дает хороший иммунный ответ у людей, лечащихся от болезни Крона и язвенного колита
Бактерии в кишечнике младенца влияют на его поведение в будущем
6 способов уменьшить вредное влияние смога на легкие
Мозг билингва «не замечает» перехода с одного языка на другой
Потребление пищи в одиночестве провоцирует проблемы с сердцем
Мясников рассказал, как можно заразиться проказой в наши дни
Лепра (проказа) стала чаще напоминать о себе. В России случаи инфицирования единичны, но динамика их появления возрастает. Согласно статистике, приведенной в новом выпуске программы «О самом главном» на телеканале «Россия 1», в 2019 году в нашей стране был выявлен один случай проказы, а в 2020 – уже шесть. Как передается болезнь и как от нее защититься – об этом рассказал Александр Мясников.
По словам врача, который долгое время работал в Африке и своими глазами видел проказу у людей, сейчас лепра широко распространена лишь в пяти странах: Индии, Бангладеше, Индонезии, Бразилии и Нигерии. При этом доктор упомянул, что в США за последние годы обнаружено более 200 случаев заражения.
Считается, что болезнь передается через носоглотку и повреждения кожи. Тем не менее, Мясников поспешил развеять миф о высокой заразности проказы.
«Ты должен очень долго находиться в контакте с больным человеком», – назвал он главное условие заражения.
Врачи годами наблюдают за членами семьи больного проказой, так как инкубационный период лепры может доходить до 5 лет. Первый сигнал для беспокойства – потеря болевой чувствительности (по этой причине на теле прокаженных много следов ожогов и шрамов).
Важно знать, что врачи научились лечить проказу с помощью комбинированной лекарственной терапии.
«Лекарство есть. Болезнь никуда не ушла, но искать ее у себя не нужно. У нас много других болезней, о которых мы должны беспокоиться», – подытожил Мясников.
Еще больше интересных новостей – в нашем Instagram и Telegram-канале @smotrim_ru
ПРОКАЗА
ПРОКАЗА (лепра), хроническое инфекционное заболевание, обычно поражающее кожу и периферические нервы. Вопреки предрассудкам, проказа не передается при простом прикосновении больного и не всегда смертельна. Лишь от 5 до 10% лиц, подвергающихся опасности заражения проказой, действительно заболевают ею, так как большинство людей обладает достаточным уровнем иммунологической защиты от возбудителя, а кроме того, его патогенность, т.е. способность вызывать заболевание, относительно низка. Среди медиков давно известно, что распространение проказы происходит в результате длительного прямого кожного контакта. Однако многие современные исследователи считают, что заражение возможно и при вдыхании бактерий, попадающих в воздух из полости носа или рта больного.
Известны два основных типа проказы: лепроматозный, поражающий в основном кожу, и туберкулоидный с поражением главным образом нервов. Выделяют также стертую и пограничную формы заболевания, но их можно считать промежуточными, имеющими тенденцию развития в какой-либо из двух основных типов.
Географическое распространение и частота.
В настоящее время проказа встречается главным образом в тропиках и субтропиках; в районах с более холодным климатом она редка. Болезнь распространена в Африке и Азии (особенно в Индии), в Испании и Португалии, в странах бывшего СССР и Корее, в Японии и на Филиппинах, а также в странах Центральной и Южной Америки. В США больные проказой встречаются на побережье Мексиканского залива, в Южной Калифорнии и на Гавайях. Проказа не относится к массовым заболеваниям, однако по данным ВОЗ в мире ею страдают около 11 млн. человек, среди которых мужчин втрое больше, чем женщин. Дети более восприимчивы к проказе, чем взрослые.
Возбудитель.
Проказу вызывают палочковидные микроорганизмы, Mycobacterium leprae, открытые в 1874 Г.Хансеном. Инкубационный период от заражения до проявлений заболевания может длиться от 2 до 20 лет, но в большинстве случаев первые симптомы появляются через 3–10 лет. Микобактерии лепры близки по своим свойствам к туберкулезным, но неспособны к росту на искусственных питательных средах, что затрудняло изучение проказы. В 1957 Ч.Шепарду впервые удалось культивировать их в подушечках лап лабораторных мышей. В 1971 была обнаружена восприимчивость к заражению проказой у броненосца Dasypus novemcinctus и его стали использовать для получения больших количеств микобактерий лепры в экспериментальных целях.
Симптомы.
В основном при проказе поражаются охлаждаемые воздухом ткани организма: кожа, слизистая оболочка верхних дыхательных путей и поверхностно расположенные нервы. В нелеченных случаях инфильтрация кожи и деструкция нервов могут приводить к выраженной деформации облика и уродству. Однако сами микобактерии лепры не способны вызывать отмирание пальцев кисти или стопы. К утрате частей тела в результате некроза тканей приводит вторичная бактериальная инфекция в тех случаях, когда лишенные чувствительности ткани подвергаются травмам, что остается незамеченным и невылеченным.
Из двух типов проказы лепроматозный протекает тяжелее. Микобактерии обильно размножаются в коже, вызывая образование узлов, называемых лепромами, а иногда и чешуйчатых бляшек. Постепенно кожа утолщается, образуются крупные складки, особенно на лице, которое приобретает сходство с львиной мордой.
При проказе туберкулоидного типа на коже появляются плоские чешуйчатые пятна красноватого или беловатого оттенка; в местах поражения происходит утолщение оболочек нервов, которое, прогрессируя, приводит к локальной потере чувствительности. Следствием повреждения крупных нервных стволов может быть деструкция костей и суставов, которая обычно ограничивается конечностями. При проказе туберкулоидного типа возможно спонтанное излечение.
Лечение.
Сульфоновые препараты заменили применявшееся столетиями в лечении проказы хаульмугровое масло. Терапевтическое действие сульфонов проявляется только после длительного приема. Их нельзя отнести к специфическим лечебным средствам, но в большинстве случаев они способны остановить развитие проказы. При легком ее течении больной может выздороветь в результате двухлетней терапии, но в тяжелых случаях для излечения может потребоваться не менее восьми лет. Однако в начале 1980-х годов было отмечено появление штаммов микобактерий лепры, устойчивых к дапсону (диафенилсульфону), который был основным средством лечения проказы с 1950-х. Поэтому теперь его часто применяют в комбинации с другими препаратами. При лепроматозном типе заболевания широко используется также клофазимин.
Профилактика.
Способов предупреждения проказы на сегодняшний день нет. Однако ведутся перспективные исследования по усовершенствованию вакцины, содержащей убитые микобактерии лепры; ее эффективность показана в опытах на мышах и броненосцах.
История.
Проказа, по общему убеждению, – одно из древнейших заболеваний. О ней упоминается в Ветхом Завете, но большинство современных исследователей полагают, что в библейские времена проказой называли целый ряд кожных болезней, делавших больного «нечистым». В средневековье к «нечистым» относили страдающих не только проказой, но и многими другими заболеваниями, например сифилисом.
С 12 по 14 вв. заболеваемость проказой достигла в Европе своего пика, затем начала быстро падать и к концу 16 в. исчезла в большинстве европейских стран, за исключением средиземноморского побережья, ряда регионов России и Скандинавии.
В Америку проказу принесли первые колонисты из Испании, Португалии и Франции. Новый подъем заболеваемости был вызван афро-американской работорговлей, приведшей к появлению проказы в некоторых районах западного полушария.
Современный взгляд на лепру
В статье отражены современные представления о лепре, представлены современные данные литературы, посвященные вопросам эпидемиологии заболевания, особенностям клинической картины, диагностики, дифференциальной диагностики и лечения дерматоза.
The article summarizes information about the disease leprosy. Data of the literature on epidemiology of the disease, the features of the clinical picture, diagnosis, differential diagnosis and treatment of the dermatosis are presented.
Лепра (проказа, болезнь Хансена) — хроническое инфекционное заболевание из группы микобактериозов, характеризующееся продолжительным инкубационным периодом и рецидивирующим течением. Заболевание носит системный характер и поражает производные эктодермы — кожные покровы, слизистые оболочки и периферическую нервную систему. В настоящее время, несмотря на применение эффективной схемы антибиотикотерапии и устранение угрозы эпидемии лепры, по всему миру продолжают ежегодно выявляться новые случаи заболевания, поэтому перспектива полной ликвидации болезни ставится под сомнение [1–3].
Распространенность лепры в мире стабильно снижается из года в год. Согласно данным ВОЗ, количество новых случаев, каждый год выявляемых во всем мире, уменьшилось с 763 000 в 2001 г. до 249 000 в 2008 г. [1]. В 2013 г. было выявлено 215 656 новых случаев заболевания, в 2014 г. — 213 899, в 2015 г. — 211 973 [2, 3].
Глобальная статистика свидетельствует о том, что 96% (203 600 человек) новых случаев заражения лепрой были выявлены в 22 государствах (таких как Индия, Бразилия, Ангола, Конго, Судан, Эфиопия и др.). На долю других стран приходятся оставшиеся 4% [3].
Одной из шести стран мира с наиболее высокой распространенностью лепры является Бразилия, где ежегодно диагностируется более 30 000 новых случаев заболевания. В 2014 г. распространенность лепры в Бразилии составила 1,27 случая на 10 000 жителей. Уровень распространенности дерматоза по стране неравномерен: помимо эндемичных по лепре регионов существуют и такие, в которых отмечается низкий уровень распространенности лепры [4].
Значимую роль в распространении заболевания играет миграция населения. В Европе большинство случаев лепры регистрируются у беженцев из других государств. Так, из 168 случаев заболевания лепрой, зарегистрированных в 2013 г. в Испании, 40 (24,6%) больных выявлены среди коренных жителей Испании, 128 (76,2%) — среди проживающих в стране мигрантов, главным образом из Бразилии, Парагвая и Боливии [5]. В Италии количество больных лепрой среди коренного населения в период с 1990 по 2009 г. составило 12 человек, среди мигрантов — 159 больных [6]. Во Франции в 2009 и 2010 гг. выявлено 39 новых случаев болезни, из них 7 (18%) наблюдались у пациентов французского происхождения [7]. В Дании в период с 1980 по 2010 г. выявлено 15 случаев болезни, из них 87% являлись мигрантами из Южной и Юго-Восточной Азии [8].
В России эндемичным регионом по лепре является Астраханская область. За последние десятилетия больные лепрой были выявлены и в других субъектах Российской Федерации: в Сибири, на Северном Кавказе и Дальнем Востоке [9, 10]. Однако стоит отметить, что, благодаря внедрению в практику целого комплекса противолепрозных мероприятий, заболеваемость лепрой в России носит устойчивый спорадический характер. В 2015 г. на учете состояло 240 больных, из них в Астраханской области — 135 [10].
Возбудителями лепры являются Mycobacterium leprae (M. leprae) и Mycobacterium lepromatosis (M. lepromatosis). M. leprae была впервые открыта норвежским врачом Герхардом Хансеном в 1873 г. [11]. Данный микроорганизм относится к семейству Mycobacteriaceae и является кислото- и спиртоустойчивой бактерией, которая представляет из себя грамположительную прямую или изогнутую палочку длиной 1–7 мкм и диаметром 0,2–0,5 мкм [12]. M. leprae может длительное время сохранять жизнеспособность при низких температурах и высушивании. Данному микроорганизму свойственен крайне медленный рост, который зачастую не характерен для бактерий (одно деление продолжается приблизительно 12 суток) [12]. Возбудитель заболевания является облигатным внутриклеточным паразитом. M. leprae способна продолжительно персистировать в макрофагах человека, что обеспечивается взаимодействием различных механизмов (антигенная изменчивость и пр.). Именно поэтому пациенты, выписанные из лепрозориев на амбулаторное лечение с персистирующими формами лепры, могут быть источником заражения [9].
В 2008 г. был открыт второй возбудитель лепры — M. lepromatosis, который, в отличие от M. leprae, является некислотоустойчивой бактерией и вызывает преимущественно тяжелый диффузный лепроматозный тип лепры [13, 14].
От других инфекционных заболеваний лепру отличает длительный инкубационный период, который варьирует от 2–3 месяцев до 50 лет (в среднем составляя 4–6 лет) [11].
Общепризнан воздушно-капельный путь передачи инфекционных агентов, однако не исключаются другие пути заражения — через укусы кровососущих насекомых и поврежденные кожные покровы. Лепра является малоконтагиозным заболеванием. Заражение микобактериями лепры происходит в результате длительного тесного общения с больным, не получающим лечения, вследствие сенсибилизации, нарастающей при повторяющихся контактах, снижения сопротивляемости организма (в результате неполноценного питания, тяжелых физических нагрузок, частых простудных заболеваний, алкоголизма и других интоксикаций) и иммуногенетической восприимчивости [11].
На восприимчивость к лепре оказывают влияние различные наборы генов, в том числе системы антигена лейкоцитов человека (HLA). В настоящее время изучаются изменения в генах-кандидатах, участвующих в ответной реакции организма хозяина на инфекционный агент. Исследования геномного сканирования выявили связывающие пики для лепры в областях хромосом 6p21, 17q22, 20p13 и 10p13 [15, 17].
Устойчивость к заражению M. leprae обеспечивается, с одной стороны, низкой вирулентностью M. leprae, с другой — индивидуальными особенностями врожденного иммунитета. Важную роль в поддержании врожденного иммунитета играет целостность эпителия, секрет желез и поверхностный иммуноглобулин A (IgA). Кроме того, уничтожать микобактерии, независимо от активации адаптивного иммунитета, могут NK-клетки, цитотоксические Т-лимфоциты и активированные макрофаги. При заражении регулирование воспалительных цитокинов и хемокинов приводит к пролиферации либо Т-хелперов 1-го типа (Th1), либо Т-хелперов 2-го (Th2) типа, что способствует активации клеточного или гуморального звена иммунитета, что определяет клиническую форму заболевания [16, 17].
Клеточный иммунитет неэффективен в отношении предотвращения развития заболевания у лиц с туберкулоидной формой лепры. Гуморальный иммунитет у лиц с лепроматозной формой заболевания, ответственный за продуцирование IgM против PGL-1 (фенольный гликолипид-1), не обеспечивает защиту и не предотвращает диссеминацию бактерий [17].
Исследования in situ фенотипа Т-лимфоцитов с использованием иммуногистохимических методов с моноклональными антителами демонстрируют преобладание Т-хелперов (CD4+) при туберкулоидной форме лепры, с соотношением CD4/CD8 2:1 (такое же соотношение обнаружено в крови). Соотношение клетки памяти/интактные Т-клетки — 1:1 в крови и 14:1 в очагах поражений. Это означает, что клетки CD4+ при туберкулоидных поражениях экспрессируют фенотип Т-клеток памяти (CD45R0+). При лепроматозных поражениях преобладает популяция TCD8+ лимфоцитов с отношением CD4/CD8, равным 0,6:1, независимо от соотношения в крови, половина CD4+ клеток принадлежит к подклассу T-интактных клеток. Большинство CD8+ клеток принадлежат к CD28-фенотипу, что указывает на то, что они являются T-супрессорными клетками, тогда как T-цитотоксические клетки (CD28+) преобладают при туберкулоидных поражениях [16, 17]. Было отмечено, что клетки CD4+ (фенотип Т-клеток памяти) связываются с макрофагами в центре туберкулоидной гранулемы, а клетки CD8+ — это окружающая его манжета. В лепроматозных гранулемах CD8+ клетки (T-супрессорный фенотип) смешаны с макрофагами и CD4+ клетками. Подклассами CD4+ и CD8+ продуцируются различные виды цитокинов. Клоны клеток CD4+ от пациентов с туберкулоидной формой вырабатывают высокие уровни интерферона гамма (ИФН-γ), интерлейкина-2 (ИЛ-2) и фактора некроза опухоли альфа (ФНО-α) [17]. Данные клоны (TCD4+ клетки, Th1-паттерн) усиливают клеточно-опосредованный иммунитет и снижают пролиферацию M. leprae. Клоны клеток CD8+ от больных лепрой продуцируют высокие уровни супрессорных цитокинов макрофагальной активности, ИЛ-4, ИЛ-5 и ИЛ-10, а также низкие уровни ИФН-γ [17]. Учитывая структуру секреции цитокинов T-супрессорных клеток, в частности ИЛ-4, эти клеточные клоны были названы TCD8+ клетками, Th2-паттерном. Они способствуют стимуляции B-лимфоцитов, повышающих гуморальный иммунный ответ, и вызывают продуцирование антител, обеспечивающих восприимчивость человека к развитию болезни [16, 17].
Высокий уровень ФНО-α в сыворотке крови у пациентов с туберкулоидной формой лепры свидетельствует об участии данного цитокина в деструкции M. leprae и образовании гранулемы. ФНО-α участвует в иммунной защите посредством активации макрофагов, однако гиперпродукция ФНО-α и его взаимодействие с ИФН-γ способствуют повреждению тканей и формированию узловатой лепрозной эритемы (ENL) [17].
При лепроматозной форме лепры наблюдается повышенный уровень трансформирующего фактора роста бета (ТФР-β), отсутствующего при туберкулоидной форме и проявляющегося в небольшом количестве при пограничной форме лепры. ТФР-β подавляет активацию макрофагов, что ингибирует продуцирование ФНО-α и ИФН-γ, способствуя персистенции инфекции [17].
О механизмах трансмиссии лепры известно, что микобактерии проникают в клетки эндотелия и оседают в Шванновских клетках нервов кожи, к которым имеют тропизм, где в дальнейшем происходит долговременный период их адаптации и размножения. Остается неизвестным, как колонизация Шванновских клеток микобактериями лепры приводит к распространению инфекции в другие ткани [18]. Нейронный тропизм M. leprae обусловлен его связыванием с областью G на мостике молекулы ламинина альфа-2, а альфа-дистрогликан служит рецептором для M. leprae на Шванновских клетках [18].
В работе Masaki и соавт. (2013), в исследовании in vitro и in vivo с использованием мышей, определялось взаимодействие M. leprae со Шванновскими клетками. Исследование показало, что M. leprae изменяют дифференцировку Шванновских клеток до клеток-предшественников [19]. Клеточная перестройка приводит к снижению регуляции Шванновской клеточной линии Sox10 [19]. Таким образом, M. leprae способствуют распространению инфекционного процесса через два механизма: прямая дифференцировка Шванновских клеток в мезенхимальные ткани и образование гранулемаподобных структур, которые выделяют бактерионесущие макрофаги [19]. Исследование расширяет понимание о пластичности зрелых клеток и демонстрирует свойства M. leprae, приводящих к перестройке взрослых клеток в стволовые [18]. Распространение инфекции путем дифференцировки Шванновских клеток возможно при их инфицировании большим количеством M. leprae. Методология, используемая на мышах, у которых нет Т-клеток, упрощает воспалительное микроокружение в преимущественно макрофаги [19]. Данная работа описывает перспективную in vitro модель для объяснения патогенеза M. leprae, но необходимы подробные исследования, прежде чем экстраполировать выводы на течение инфекционного процесса в организме человека [18].
Существует две классификации лепры: мадридская классификация, принятая в 1953 г., а также ее последующая модификация, предложенная Д. С. Ридли и В. Джоплингом в 1973 г. [11].
Согласно мадридской классификации выделяют два полярных типа лепры: туберкулоидный и лепроматозный и два промежуточных типа: недифференцированный и пограничный (диморфный) [11].
В классификации Ридли–Джоплинга выделяют три типа лепры — недифференцированный (I — Indeterminate), туберкулоидный (Tuberculoidtype — TT) и лепроматозный (Lepromatoustype — LL). Лепроматозный и туберкулоидный типы являются полярными. Кроме того, различают субполярные и пограничные группы заболевания. Классификация Ридли–Джоплинга не нашла широкого применения ввиду сложности, поэтому в практической деятельности различают лепроматозный и туберкулоидный тип лепры, а также пограничный тип, который в дальнейшем может трансформироваться в одну из первых двух форм [20].
Клинические проявления заболевания определяются типом лепрозного процесса. Туберкулоидная форма лепры протекает более доброкачественно по сравнению с лепроматозной формой. При туберкулоидном типе поражаются преимущественно кожа и периферическая нервная система; внутренние органы поражаются реже. Поражение кожных покровов характеризуется резко очерченными депигментированными пятнами, напоминающими проявления витилиго, либо асимметричными яркими красновато-синюшными пятнами с бледным центром и плоскими полигональными фиолетовыми узелками по периферии. Узелки зачастую сливаются с формированием несколько возвышающегося валика шириной около 2–3 см («бордюрные элементы»). По мере увеличения бляшек центральная часть ее становится депигментированной и атрофичной. Размеры бляшек могут варьировать от одного до десятков сантиметров в диаметре. В некоторых случаях при туберкулоидной форме на коже образуются саркоидоподобные бугорки до одного сантиметра в диаметре, красновато-бурого цвета, с тенденцией к группировке. Поражение придатков кожи характеризуется выпадением волос и нарушением потоотделения в области пораженных участков [11]. Для туберкулоидного типа лепры характерно раннее поражение периферической нервной системы с формированием расстройств чувствительности (болевой, температурной и тактильной). Полиневриты при туберкулоидной форме характеризуются более благоприятным течением, чем полиневриты при лепроматозной форме [11].
Описаны случаи редкой формы туберкулоидной лепры с изменениями периферических нервов по типу «теннисной ракетки», клинически проявляющейся в виде утолщения ветви нерва, выходящего из туберкулоидной гранулемы. Оно возникает в результате повреждения кожных нервов, вызванного образованием гранулем, и приводит к локальной болезненности или нарушению чувствительности [21, 22].
Лепроматозный тип лепры является более тяжелой формой заболевания, при которой наблюдается поражение кожных покровов, нервной системы, слизистых оболочек и внутренних органов. Характерным признаком поражения кожи является появление многочисленных симметрично расположенных мелких красноватых пятен с фиолетовым оттенком [11]. С течением времени их цвет меняется на буроватый или медный. Локальная чувствительность в области высыпаний на ранних стадиях болезни не нарушается [23]. Постепенно на разгибательной поверхности конечностей и лице формируются массивная инфильтрация. Инфильтраты, локализующиеся на лице в области лба, надбровных дуг, носа и щек, приводят к нарушению мимики и обезображиванию черт лица (формируется так называемая «морда льва», facies leonina). Очаги поражения могут сопровождаться выпадением волос, гипо- или ангидрозом [8]. В процесс вовлекается также подкожная жировая клетчатка с образованием узлов — лепром, представляющих буроватого цвета бугорки размерами от 2 мм до 2 см, плотной консистенции, с лоснящейся поверхностью. Бугорки имеют тенденцию к изъязвлению и чаще всего локализуются на лице, в области мочек ушных раковин, на коже конечностей, ягодиц и спины [11].
При лепроматозном типе лепры поражается как периферическая, так и центральная нервная система с развитием невротических расстройств, реже — психозов и поражений по типу невритов и полиневритов. В большинстве случаев поражаются лучевые, малоберцовые и большие ушные нервы: они утолщаются и становятся доступными для пальпации. В последующем развиваются двигательные и трофические расстройства, а также нарушения чувствительности. Больным свойственны невралгии, гиперестезии, парестезии, неадекватное или замедленное реагирование на раздражение, аналгезия. На фоне трофических нарушений развивается процесс мутиляции кистей и стоп. Поражение внутренних органов характеризуется неспецифическими изменениями в печени, легких, селезенке и нарушением функции некоторых желез внутренней секреции [11].
Описана редкая форма лепроматозного типа лепры, проявляющаяся бородавчатым кератозом [23]. На сегодняшний день было зарегистрировано только 25 случаев такой формы болезни [24].
При недифференцированной форме лепры специфические высыпания отсутствуют. Для данной формы характерно появление небольшого количества бледных пятен различной величины с нечеткими границами, а также поражение периферической нервной системы по типу полиневрита. Как правило, выявить возбудителя у этой категории лиц удается крайне редко [11].
При развитии обострений лепрозного процесса форма заболевания может меняться. Несмотря на множество клинических проявлений лепры, окончательная постановка диагноза не всегда является простой задачей, так как отсутствуют патогномоничные клинические признаки заболевания [25].
При диагностике лепры учитывают данные эпидемиологического анамнеза (пребывание в эндемичном регионе, контакты с больными лепрой), объективного осмотра (обращают внимание на характер и длительность существования высыпаний, наличие признаков нарушений периферической иннервации).
Общепринятым лабораторным методом диагностики лепры считается бактериоскопическое исследование. Соскобы для исследования берут с очагов поражения на коже и слизистой оболочке носа путем легкого поскабливания. Мазок помещают на предметное стекло и окрашивают по Цилю–Нильсену. Также исследуют пунктат из бедренных или паховых лимфатических узлов. Однако бактериоскопическое исследование имеет очень низкую чувствительность, особенно у больных с промежуточной или туберкулоидной формой поражения [26].
Лепроминовая реакция (проба Митсуды) является показателем способности хозяина поддерживать в своем организме клеточный иммунитет к M. leprae. Проба Митсуды не всегда является достоверной, так как у 10% здоровых по лепре людей может наблюдаться отрицательная реакция. Ограничивают применение лепроминового теста и технические трудности, связанные с получением лепромина и его внутрикожным введением [11].
Для серологической диагностики лепры применяют реакцию связывания комплемента и реакцию непрямой гемагглютинации. Однако невозможно однозначно трактовать полученные в ходе серологической диагностики результаты, вследствие наличия антигенной персистенции, и при отсутствии клинических проявлений болезни могут обнаруживаться так называемые «следовые» антитела [9, 27].
Наиболее чувствительным методом диагностики, позволяющим определять M. leprae, является полимеразная цепная реакция (ПЦР). ПЦР на данный момент считается наиболее перспективной из прямых диагностических методик и применяется для диагностики любого типа лепры [10, 18]. Преимуществом ПЦР являются неинвазивность и простота получения клинического материала, что предоставляет возможность проведения скрининга большого количества образцов при обследовании пациентов в высокоэндемичных по этому заболеванию регионах. Применение ПЦР позволяет усовершенствовать диагностику лепры и выявлять заболевание на ранней стадии [26].
Используемые в настоящее время традиционные методы диагностики, такие как лепроминовая проба и бактериоскопическое исследование, не всегда позволяют подтвердить диагноз лепры на ранних стадиях заболевания. При этом эффективность лечебных и профилактических мероприятий определяется возможностью ранней диагностики заболевания. В мире постоянно регистрируются новые случаи лепры, поэтому актуальным вопросом остается разработка и внедрение новых, более точных, методов диагностики, которые стали бы доступными для широкого использования и позволили с высокой степенью достоверности диагностировать лепру на ранних стадиях развития заболевания.
Лечение заболевания стандартизовано ВОЗ в 1981 г. [28]. Комбинированная лекарственная терапия включает в себя использование трех основных препаратов: дапсон, рифампицин и клофазимин [28].
Дапсон — бактериостатический препарат, действующий как конкурентный ингибитор ферментов дигидрофолатсинтетазы и дигидрофолатредуктазы, которые являются ключевыми ферментами путей биосинтеза фолатов в микобактериях лепры [28].
Рифампицин — оказывает в отношении M. leprae бактерицидное действие. Является селективным ингибитором ДНК-зависимой РНК-полимеразы и блокирует синтез РНК [29].
Клофазимин — жирорастворимый кристаллический краситель красноватого цвета с бактериостатическим и противовоспалительным свойствами. Механизм антибактериального действия клофазимина изучен недостаточно. Вероятно, он связан с блокировкой матричной функции ДНК, повышением фагоцитарной активности макрофагов и синтеза лизосомальных ферментов [28]. Клофазимин и рифампицин обладают эффективностью в отношении дапсонрезистентных микроорганизмов.
В 1997 г. ВОЗ была установлена продолжительность курса лечения: 6 месяцев для мультибациллярных форм лепры и 12 месяцев для олигобациллярных. Дапсон назначается в дозировке 100 мг для взрослых один раз в день, рифампицин в дозировке 600 мг один раз в месяц, клофазимин в дозировке 300 мг один раз в месяц. Для лечения детей применяются более низкие дозы препаратов [28]. В случае невозможности применения одного или двух препаратов из вышеперечисленных существуют схемы лечения с применением фторхинолонов, которые также показали свою эффективность в отношении M. leprae [30].
Выявление источников заражения и выполнение назначенного курса комбинированной лекарственной терапии считаются главными принципами стратегии последующего снижения распространенности лепры [3]. Однако комбинированная лекарственная терапия не исключает возможность развития резистентности к противолепрозным препаратам. Ввиду длительности терапии нередко пациенты не соблюдают схему лечения. Из трех препаратов, входящих в состав схем комбинированной лекарственной терапии, на территории Российской Федерации зарегистрированы только два — дапсон и рифампицин, что осложняет применение стандартизированных схем терапии [28]. Актуальными представляются разработка отечественных аналогов лекарственных препаратов, совершенствование существующих методов терапии и поиск новых схем лечения, которые позволили бы уменьшить длительность терапии и повысить тем самым приверженность пациентов к лечению, а также снизить резистентность к противолепрозным препаратам.
Своевременная диагностика лепры, профилактика распространения лепры беженцами и вынужденными переселенцами, особенно из высокоэндемичных государств (Бангладеш, Филиппинские острова, Индия, Ангола, Бразилия, Шри-Ланка и др.), являются серьезной и актуальной проблемой для мирового здравоохранения, одной из приоритетных задач при осуществлении контроля над здоровьем иностранных граждан и лиц без гражданства, въезжающих на территорию страны. В Российской Федерации, в соответствии с существующим порядком, установленным на законодательном уровне, для контроля над распространением заболеваний среди населения, нерезидентам Российской Федерации необходимо пройти медицинское освидетельствование в медицинских организациях. Однако данная процедура освидетельствования осложнена отсутствием комплексной методологической платформы.
Таким образом, несмотря на снижение распространенности лепры, представляется актуальным усиление контроля за обязательным обследованием на лепру прибывающих в страну иностранных граждан, разработка отечественных аналогов лекарственных препаратов и поиск новых схем лечения больных лепрой.
Литература
* ФГБОУ ДПО РМАНПО МЗ РФ, Москва
** ФГБУ ГНЦДК МЗ РФ, Москва
Современный взгляд на лепру/ А. А. Кубанов, Т. В. Абрамова, Е. К. Мураховская, В. А. Ласачко
Для цитирования: Лечащий врач № 5/2018; Номера страниц в выпуске: 48-52
Теги: микобактериозы, заболевания кожи, поражение эктодермы, антибиотикотерапия