Кондиломы
Кондиломы доставляют неудобства и сильно пугают и мужчин, и женщин, т.к. многим кажется, что это онкологическое образование. Разобраться с истинной природой этих образований и назначить верное лечение вам помогут квалифицированные специалисты ЦМ «Глобал клиник».
Записаться на прием
Общая информация
Кондиломы – опухолевое доброкачественное образование, которое «располагается» на эпидермисе или слизистых тканях и выглядит как бородавки и сосочки.
Одиночные экземпляры (около 7 мм) или целые «колониальные образования» (до нескольких десятков мм) из кондилом поселяются на теле женщин и мужчин и часто внешне напоминают цветную капусту.
Цвет этих субстанций – от телесного до коричневого. Кондиломы носят вирусный характер, поэтому такие проблемы могут возникать и даже у детей (при родах от зараженной матери). Пока образование не добралось до эпидермиса, человек не представляет угрозы для окружающих, риск заражения увеличивается, если выросты располагаются в эпидермальном слое.
Кондиломы принято разделять на два типа:
В первом случае кондиломы у женщин и мужчин выглядят как подобие гриба со шляпкой и широкой ножкой и чаще всего являются следствием сифилиса вторичной стадии.
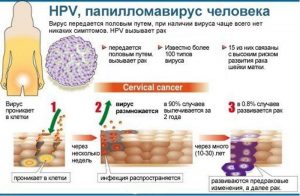
Кондиломы остроконечного типа передаются при сексуальных связях, к их появлению причастен вирус папилломы человека (ВПЧ), который активизируется при определенных условиях. Основное место локализации остроконечных кондилом – половые органы и ротовая полость.
Кондиломы у женщин поселяются на наружной и внутренней части половых губ, в области влагалища, клитора и ануса. Бородавочные и сосочные наросты у мужчин выбирают головку полового члена и уздечку крайней плоти.
Причины появления
«Из-за чего появляются кондиломы?» — вопрос, волнующий пациентов с подобной проблемой.
Пути заражения кондиломами – половые незащищенные контакты. Причем, это бывают традиционные интимные связи, а также оральные, анальные и гомосексуальные отношения.
Дети получают заболевание от больных женщин во время движения по родовым каналам.
Не стоит халатно относиться и к бытовым способам заражения. Не нужно рисковать и пользоваться личными вещами других людей, особенно банными принадлежностями (мочалкой, полотенцем, сланцами и т.п.)
Кондиломы активизируются под воздействием некоторых факторов:
Появление остроконечных кондилом часто связывают с ВПЧ. Папилломовирусная инфекция представляет большую опасность для развития онкологических заболеваний. Кондиломы такой этиологии являются объектом изучения и лечения врачами разной специализации: у женщин – гинекологами, у мужчин – урологами. Если расположение кондилом приходится на область ануса, то ведет пациентов проктолог.
Об остроконечных кондиломах следует консультироваться обязательно, ведь развитие болезни может протекать самым разным образом – от самоизлечения до перерождения кондилом в злокачественные образования.
У специалистов ЦМ «Глобал клиник» накоплен положительный опыт в решении таких проблем, поэтому обращение в клинику – обязательное условие для успешного лечения пациента.
Локализация
Кондиломы локализуются чаще всего в районе половых органов и промежностей. Привлекают эти образования места, где повышена влажность и присутствует трение.
Кроме этого кондиломы у женщин и мужчин поселяются в области подмышечных впадин, в ротовой полости, на лице, на слизистой гортани.
Прямая кишка, перианальная зона также могут стать местом обитания кондилом.
Симптоматика
Главное проявление наростов – их неприятный и отталкивающий вид. Но женщинам о кондиломах напомнят и другие неприятные моменты.
Время, прошедшее от первого контакта-заражения до того момента, когда кондиломы станут явно видны, может быть абсолютно разным. Иногда для появления кондилом достаточно недели или месяца, в других ситуациях могут пройти годы. Инкубационный период зависит от общего состояния здоровья женщины или мужчины, их иммунитета, образа жизни и др.
Кондиломы у женщин и у представителей мужского пола вызывают зуд, жжение в генитальной и около анусной области. Это происходит в период прорастания кондилом, в дальнейшем такие симптомы могут исчезнуть.
Увеличение количества беловатых выделений, иногда с примесью крови и неприятным амбре провоцируют кондиломы у женщин, которые локализуются на влагалищной слизистой или шейке матки.
При обосновании кондилом в анусе прохождение каловых масс может их травмировать и вызывать сукровицу.
Патогенез остроконечных кондилом
ВПЧ находится в клеточных структурах кожи и слизистых оболочек, поэтому может передаваться от мужчин к женщинам, от взрослых к детям.
Длительный скрытый период инфекции затрудняет раннюю диагностику заболевания. Кондиломы не сразу видны невооруженным взглядом. Для активации ВПЧ необходимо большое количество этих возбудителей, только тогда папилломовирус «выходит» наружу, представленный остроконечными кондиломами. Увеличение ВПЧ может возникать из-за снижения иммунитета женщин или мужчин.
К остроконечным кондиломам приводит процесс атипичного размножения папилломы вируса человека, под его воздействием эпителиальные клетки растут и развиваются с патологией. Кожные покровы и слизистые ткани видоизменяются и так появляются кондиломы.
Наросты в виде бородавочек и сосочков бывают единичными или массовыми, переходя в целые «конгломераты» кондилом.
Диагностика
Инфекцию папилломы вируса человека (остроконечных кондилом) диагностируют по-разному, начиная с визуального осмотра женщин и мужчин до проведения самых современных обследований.
ЦМ «Глобал клиник» имеет в своем арсенале новейшие методики для определения природы кондилом.
Диагностические способы, применяемые врачами:
Всех женщин, и мужчин, пораженных остроконечными кондиломами, обязательно проверяют на инфекционные заболевания половой сферы (сифилис, ВИЧ и др.)
Лечение
Кондиломы и ВПЧ требуют систематизированного подхода к лечению.
Медикаментозное
Для борьбы с кондиломами женщин и мужчин врачи действуют в трех направлениях:
Циклоферон, инозиплекс действуют против активации ВПЧ и его размножения. Инферон, аллокин-альфа купируют вирусы и помогают восстановить иммунную систему. Для улучшения общего состояния здоровья женщин и мужчин назначают иммунал, амиксин, полудан и др. Комплекс витаминов и минералов – также обязательный компонент лечения при кондиломах.
Местное
Кондиломы успешно лечат, используя мази и спреи противовирусного действия (эпиген-интим, кондилен и пр.) О кондиломах женщинам и мужчинам не придется вспоминать, если лечиться инквимодом, подофиллотоксином. Для беременных можно взять на вооружение трихлоруксусную и азотную кислоты.
Бороться женщинам с кондиломами нужно поэтапно: сначала удалить, а потом или параллельно — действовать на понижение количества вирусов.
Часто (у каждой третьей женщины) кондиломы вступают в стадию рецидива (особенно при несоблюдении профилактических мер и игнорировании рекомендаций лечащего врача).
Удаление
Методы удаления кондилом в современной медицине разнообразны:
Осложнения и прогнозы
Прогрессирующие кондиломы могут вызвать различные осложнения:
Современные методики лечения приводят к хорошим результатам, но не исключают и рецидивы заболевания. Кондиломы возникают повторно, если пациент ослаблен, и защитные функции его организма истощены.
Профилактика инфекции ВПЧ
Кондиломы необходимо предотвратить профилактическими мерами:
Регулярное посещение врача — хорошее профилактическое действие. Применение противовирусных мазей, а также вакцинация против ВПЧ – профилактика, которая сделает жизнь людей полноценной.
Беременность и кондиломы
Кондиломы – тревожный сигнал для беременных. ВПЧ в организме будущей матери не оказывает вредного действия на плод, но такая дама должна все время находиться под контролем лечащего врача.
К удалению наростов можно прибегнуть только на 28-й неделе беременности, не раньше.
Если образования обосновались на половых органах, то велика вероятность приобретения ВПЧ младенцем при прохождении через родовые пути. Если инфекцию не лечить, то у беременных увеличиваются неприятные моменты, связанные с молочницей.
Лучший вариант – тщательное обследование до наступления беременности на ВПЧ и при его обнаружении обязательное и полное лечение.
Как передается вирус папилломы человека: в чем кроется опасность
ПРОФИЛАКТИКА РАКА: ВОСЕМЬ ЕЖЕДНЕВНЫХ ПРИВЫЧЕК
ПОЧЕМУ НУЖНО БЕРЕЧЬ ВОДУ?
Как передается вирус папилломы человека должен знать каждый. Только так можно уберечься от опасных заболеваний. Зачастую папилломам не придают особого значения. Многие люди считают, если появился нарост на теле, то исчезнет сам. Эта ошибка преследует человечество, а последствия могут быть нежелательными.
Ткань папилломы имеет свойство разрастаться, что приводит к распространению папилломавируса по всему организму. Иногда его отдельные штаммы способны вызвать раковую опухоль.
Что представляет собой вирус папилломы человека
Данный вирус является хроническим инфекционным проявлением различных заболеваний, которые могут появиться у человека в любом возрасте. В медицинской практике данный вирус бывает двух видов, тот который не несет высокого риска опасных заболеваний, и вирус с высоким риском.
Вирус папилломы размножается на коже и ее слизистых оболочках. В результате на коже образовываются следующие наросты:
Зафиксировано множество случаев, когда папилломы становятся причинами образования рака шейки матки у женщин, а также рака мужских половых органов. Чтобы избежать таких последствий, необходимо знать о путях передачи заболевания.
Как вирус попадает в человеческий организм
Инфекция распространяется через слизистую оболочку либо кожные покровы человека. Если нет никаких острых заболеваний, то папиллома никак не проявляется, и на поверхности кожи не образовываются наросты.
Если же на коже образовались наросты, имеющие разные цвета, то это говорит о предраковом состоянии, когда кожа человека, да и весь организм, переносит злокачественное заболевание, либо значительно снижен иммунитет.
«Излюбленным» местом проникновения бактерий являются порезы, царапины и иные повреждения кожи, через которые способен проникнуть вирус. Вероятность заражения повышается, если:
Чаще всего болеют люди, страдающие никотиновой зависимостью, а также женщины, принимающие противозачаточные таблетки.
Пути распространения вируса
Если у человека нет симптомов, это не говорит об отсутствии вируса папилломы. Начальную стадию, когда нет еще наростов, диагностировать можно с помощью новейшего оборудования. В медицине представлены несколько способов, через которые передаются опасные микроорганизмы.
Заразиться опасным вирусом могут как мужчины, так и женщины. Различаются следующие способы передачи:
Половым путем
Этим способом заражаются чаще всего. Всего одна половая близость, и папилломавирус может передаться от зараженного к здоровому человеку.
Многих интересует вопрос, передается ли от женщины к мужчине папилломавирус. Чаще всего заболевание диагностируется у мужчин, однако, и большое количество женщин способны стать носителем заболевания. В данном случае, местом расположения бактерий становятся половые органы, либо слизистая оболочка ротовой полости, где появились остроконечные кондиломы. В таком случае существует 100-процентный риск заражения.
Располагающими факторами для заболевания являются:
Размножаясь во рту, при отсутствии квалифицированного лечения, высока вероятность развития рака горла. Чтобы избежать таких последствий, необходимо использовать презерватив.
Если же локализацией вируса является кожа человека, то презерватив тут не поможет. Папиллома передается от непосредственного контакта с кожей человека, на которой расположены кондиломы и бородавки.
Бытовым путем
Заражение в данном случае происходит следующими путями:
Заражение в общественных местах при контакта с зараженными людьми
Медицинской практикой зафиксированы случаи, когда вирус передавался путем переливания крови, проведения операций по удалению кондилом, когда врачи нечаянно разносили очаг инфекции по организму, и плохой стерилизации инструментов для маникюра в салонах.
Передача вируса от матери к ребенку
Папиллома человека не является наследственным заболеванием, однако, риск передачи от матери к ребенку все же существует. При вынашивании ребенка риск передачи вируса минимальный, но все же, если повреждается плацента или происходят иные ее изменения, папиллома может перейти на еще не родившегося младенца.
К нему вирус попадет через плаценту, так как у плода еще не сформированы бронхи и альвеолы. В таком случае у ребенка возникает респираторный папилломатоз. Если после рождения малыша у него наблюдается нарушение дыхания, то проводится обследование, после которго может быть назначено медикаментозное лечение или оперативное вмешательство. Последний вариант применяется намного чаще, так как имеет больше шансов на излечение.
Поэтому при планировании беременности необходимо сдать все необходимые анализы, чтобы исключить риск развития папилломы.
Очень большая вероятность заражения вирусом ребенка при прохождении через родовые пути. Последствием становится появление у ребенка остроконечных кондилом во рту и гортани, что приводит к различным нарушениям со стороны дыхательной системы и снижению иммунитета.
Если до родов в половых органах женщины были выявлены папилломы, то роды проводят искусственным путем, чтобы снизить риск заражения ребенка.
Еще одним способом заражения ребенка от матери является грудное вскармливание. В таком случае у ребенка появляется респираторный папилломатоз, который подлежит немедленному лечению.
Особенности вируса у мужчин и женщин
У женщин вирус проникает через шейку матки, прямую кишку или полость рта. Если происходит частая смена половых партнеров, то риск заражения возрастает до максимальной отметки. Последствиями заболевания может стать бесплодие, онкологические заболевания и множество других недугов.
Вирус папилломы у мужчин, чаще всего, проявляется на мошонке, головке полового органа, в анусе или в ротовой полости. У мужчин заболевания может протекать без симптомов, только после сильного стресса или снижения иммунитета может наступить развитие папилломавируса.
Опасным моментом ВПЧ у мужчин является развитие рака мужских половых органов или ануса.
Для того, чтобы вирус не смог оказаться в организме человека, необходимо соблюдать правила гигиены, а также вести здоровый образ жизни и быть верным одному половому партнеру.
Остроконечные кондиломы – профилактика, диагностика и лечение
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Остроконечные-кондиломы-профилактика-диагностика-и-лечение.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Остроконечные-кондиломы-профилактика-диагностика-и-лечение.jpg?fit=825%2C550&ssl=1″/>
Аногенитальные папилломавирусные инфекции вызываются ВПЧ высокого риска, связанного с различными эпителиальными поражениями, включая интраэпителиальный рак шейки матки, или ВПЧ низкого риска, ответственного за генитальные бородавки, включая остроконечные кондиломы и гигантские остроконечные кондиломы (опухоль Бушке-Левенштейна), а также рецидивирующий респираторный папилломатоз.
Чем опасны остроконечные кондиломы
Цервикальная инфекция, вызванная онкогенным типом ВПЧ, при отсутствии лечения вызывает рак шейки матки. Различные факторы, особенно иммуносупрессия, увеличивают стойкость и тяжесть инфекции и могут способствовать развитию рака.
Для профилактики этих заболеваний, связанных с ВПЧ, была разработана очень эффективная вакцина. Четырехвалентная вакцина защищает от ВПЧ высокого и низкого риска. В этой статье рассматривается профилактика, диагностика и лечение инфекций ВПЧ и их клинических проявлений, с особым вниманием к острым кондиломам.
Что такое остроконечные кондиломы
Остроконечные кондиломы относятся к группе образований, расположенных в области половых органов. В эту группу входят также гигантские бородавки – опухоли Бушке и Левенштейна — деструктивные формы, и разновидность плоских кондилом, обычно вызываемых онкогенными вирусами HPV 16 и HPV 18. Это приводит их к общему этиологическому знаменателю с раком шейки матки и раком головы и шеи – 30% из них связаны с инфекцией ВПЧ 16 и 18.
Симптомы — как определить кондиломы
Первичные проявления заболевания — небольшой красный вырост. В случае гиперкератоза очаг становится беловатым. Через короткое время появляются новые образования, вместе образующие неприятно выглядящую бородавку в виде цветной капусты. Таким образом, поражение сложное, поскольку состоит из нескольких отдельных папиллом.
Характерные места с благоприятными условиями для развития папиллом:
Поражения внутри тела обычно представляют собой не кондиломы, а обычные плоские бородавки. Могут предрасполагать к инфекции сопутствующие заболевания: воспаление заднего прохода, хронические выделения из влагалища или фимоз.
Скорость роста остроконечных кондилом различна. Влияние оказывают – системный иммунодефицит, мацерация кожи, беременность, что также может усилить распространение высыпаний. Небольшие высыпания часто протекают бессимптомно, более крупные высыпания обычно вызывают боль, кровотечение и зуд.
Остроконечные кондиломыОстроконечные кондиломы
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Остроконечные-кондиломы.jpg?fit=440%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Остроконечные-кондиломы.jpg?fit=734%2C501&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/%D0%9E%D1%81%D1%82%D1%80%D0%BE%D0%BA%D0%BE%D0%BD%D0%B5%D1%87%D0%BD%D1%8B%D0%B5-%D0%BA%D0%BE%D0%BD%D0%B4%D0%B8%D0%BB%D0%BE%D0%BC%D1%8B.jpg?resize=734%2C501&ssl=1″ alt=»Остроконечные кондиломы» width=»734″ height=»501″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Остроконечные-кондиломы.jpg?w=734&ssl=1 734w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Остроконечные-кондиломы.jpg?resize=440%2C300&ssl=1 440w» sizes=»(max-width: 734px) 100vw, 734px» data-recalc-dims=»1″/> Остроконечные кондиломыОстроконечные кондиломы
Причины развития кондилом
Этиологический фактор остроконечных кондилом — вирусы HPV6, HPV11, HPV42, HPV43, HPV44, лишенные онкогенных свойств. Также они ответственны за образование папиллом гортани, гигантских кондилом Бушке-Левенштейна и плоских кондилом шейки матки. Типы HPV 16 и HPV 18 остаются связанными с раком шейки матки.
Согласно имеющимся данным, наиболее важным фактором риска развития рака шейки матки — заражение ВПЧ онкогенного типа. Однако у мужчин стойкая длительная инфекция онкогенным типом ВПЧ предрасполагает к развитию интраэпителиальной неоплазии полового члена (PIN) и рака полового члена.
Как передаются кондиломы — как происходит заражение
Остроконечные кондиломы очень заразны. Заражение чаще всего происходит при половом контакте. В настоящее время это одно из наиболее распространенных заболеваний, которые передаются этим путем – примерно 1% сексуально активных взрослых в возрасте до 50 лет имели или в настоящее время имеют остроконечные кондиломы. Наибольшая частота их встречаемости наблюдается у женщин и мужчин в возрасте от 18 до 28 лет. Риск заражения возрастает с увеличением количества половых партнеров и частоты половых актов, особенно с уже инфицированным партнером. Самый большой независимый фактор риска — количество половых партнеров за последние 2 года.
Человек – единственный известный резервуар вируса папилломы. Эти вирусы размножаются в дифференцирующемся плоском эпителии, поэтому они инфицируют только активные, пролиферирующие клетки кожи и слизистых оболочек. Инкубационный период составляет 1-6 месяцев, хотя время инкубации может быть больше.
Вирусы проникают в базальные клетки из-за травмы эпителиальных клеток полового члена или вульвы (например, ссадины).
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Удаление-кондиломы.jpg?fit=450%2C177&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Удаление-кондиломы.jpg?fit=900%2C354&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/%D0%A3%D0%B4%D0%B0%D0%BB%D0%B5%D0%BD%D0%B8%D0%B5-%D0%BA%D0%BE%D0%BD%D0%B4%D0%B8%D0%BB%D0%BE%D0%BC%D1%8B.jpg?resize=900%2C354&ssl=1″ alt=»Удаление кондиломы» width=»900″ height=»354″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Удаление-кондиломы.jpg?resize=900%2C354&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Удаление-кондиломы.jpg?resize=450%2C177&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Удаление-кондиломы.jpg?resize=768%2C302&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/Удаление-кондиломы.jpg?w=1000&ssl=1 1000w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Удаление кондиломы
Диагностика кондилом
ВПЧ-инфекция слизистых оболочек может протекать в латентной, субклинической и клинической форме.
Молекулярное исследование выявляет ДНК ВПЧ на слизистых оболочках у 15-20% людей без клинических признаков инфекции. Специфические антитела против белков вирусного капсида существуют более чем в 50% случаев. Это ясно указывает на то, что только 25% населения не имеют клинических, вирусологических или иммунологических признаков генитальных ВПЧ-инфекций.
Кондиломы можно распознать невооруженным глазом, а четкая визуализация высыпаний достигается с помощью 3-5% раствора уксусной кислоты, который осветляет слизь и обезвоживает клетки, что на короткое время делает участки дисплазии и новообразования белесыми.
В дополнение к вышеуказанным методам тесты, используемые для диагностики изменений, связанных с ВПЧ, включают гистопатологическое исследование и ректоскопию. Он позволяет обнаруживать поражения прямой кишки, которые чрезвычайно часто проявляются при перианальных высыпаниях. При изменении области устья уретры уретроскопия проводится обязательно.
Факторы, повышающие риски развития кондилом
Сами по себе инфекции ВПЧ не вызывают злокачественной трансформации пораженных клеток. Значительную роль играют кофакторы – ультрафиолет, курение, дефицит фолиевой кислоты, беременность, иммунодефицит, инфекция Chlamydia trachomatis., вирус герпеса (HSV2).
Пациенты, проходящие иммуносупрессивную терапию, и пациенты с дефектом клеточного иммунитета, особенно инфицированные ВИЧ, имеют более высокий уровень инфекций ВПЧ и плохо реагируют на лечение.
С другой стороны, у иммунокомпетентных лиц наблюдается явная тенденция к самопроизвольному выздоровлению. С большой долей вероятности можно сделать вывод, что гормональные контрацептивы также действуют как кофактор и могут усиливать раковый процесс.
На значительную роль кокциногенов указывает значительный промежуток времени между пиком инфекций ВПЧ (18-25 лет) и пиком заболеваемости раком шейки матки (45-50 лет). Процесс опухолевой трансформации очень медленный и требует наличия дополнительных благоприятных факторов.
Эпидемиологическая взаимосвязь между заражением онкогенными типами ВПЧ и развитием новообразований половых органов очень велика и в случае рака шейки матки составляет 95-99,7%, а в случае рака анального канала – 88%. Рак шейки матки – второе по распространенности злокачественное новообразование у женщин. Ежегодно бывает 500 тысяч новых случаев заболевания, от которого умирают 50% больных женщин.
Эффективность вакцины против ВПЧ
Принимая во внимание такие тревожные данные, вакцина против генитальных типов ВПЧ вселяет большие и оправданные надежды. Ее структура основана на рекомбинантном белке L1HPV (VPL) и не содержит никаких элементов вирусного генома. Вакцина действует, индуцируя специфические антитела, воздействуя на антигены капсида ВПЧ. Таким образом, он ограничивает заражение ВПЧ и снижает риск предраковых изменений.
Первые исследования, опубликованные в 2002 году, уже были многообещающими. Была проанализирована эффективность моновалентной вакцины против HPV16, введенной в 3 дозах. В состав исследовательской группы вошли 2392 человека (женщины 16-25 лет). В результате вакцинации у 99,7% женщин произошла сероконверсия.
В группе вакцинированных женщин через 17 мес наблюдения не выявлено ни одного случая поражения ЦИН (22). Последующие исследования были проведены на группе из 1113 женщин в возрасте 15-25 лет и показали высокую эффективность бивалентной вакцины против ВПЧ 16 и ВПЧ 18 в предотвращении случайных (91,6%) инфекций, стойких (100%) и цитологических поражений (93,5%).
Представленная в настоящее время четырехвалентная вакцина продемонстрировала 100% клиническую эффективность против HPV6 / 11/16/18 в исследованиях, предотвращение возникновения остроконечных кондилом и поражений шейки матки. Это было доказано исследованием FUTURE II, опубликованным в 2005 г.
Четырехвалентная вакцина против ВПЧ используется для предотвращения дисплазии шейки матки высокой и средней степени (CIN2 / 3), рака шейки матки, диспластических поражений вульвы большой и средней степени (VIN2 / 3) и наружных остроконечных кондилом. Было обнаружено, что наиболее выгодно вакцинировать женщин до потенциального контакта с инфекцией ВПЧ, то есть до начала половой жизни.
Таким образом, рекомендуется плановое введение вакцины девочкам 11–12 лет, хотя ее можно вводить и раньше – девочкам с 9 лет. и у мальчиков 9-15 лет. Полный курс вакцинации включает внутримышечное введение 3 доз вакцины по схеме 0 + 2 + 6 месяцев.
Также могут быть вакцинированы женщины с положительным или сомнительным результатом цитологического теста, положительным молекулярным тестом Hybrid Capture 2 и пациенты с существующими кондиломами.
Данные клинических испытаний не показывают, что четырехвалентная вакцина оказывает терапевтическое действие на текущие эпителиальные поражения, текущую инфекцию ВПЧ или существующие остроконечные кондиломы. Однако можно ожидать полного профилактического эффекта в отношении остальных типов ВПЧ, включенных в формулу вакцины.
Неотъемлемый аспект — потенциальные неблагоприятные последствия вакцинации против ВПЧ. Вакцина резко снижает риск развития рака шейки матки, но не устраняет его полностью. Суть этого явления заключается в его валентности – предотвращаются неопластические изменения, вызванные ВПЧ16 и ВПЧ18, которые ответственны за 70% случаев рака шейки матки, но все еще существует довольно значительный запас раковых заболеваний, связанных с другими типами вируса.
Их можно предотвратить с помощью регулярных профилактических осмотров (цитология), которыми, однако, можно пренебречь из-за иллюзорного чувства безопасности у вакцинированных людей.
В контексте внедряемых в настоящее время вакцинаций против ВПЧ интересным представляется социологический аспект. Сопротивление родителей подростков вакцинации против заболеваний, передающихся половым путем, которая может вовлечь их детей в рискованное сексуальное поведение, рассматривается как главное препятствие. Эмпирические данные не подтверждают эти опасения.
Как лечат кондиломы
Требования к методам лечения кондилом четко определены. Но ни один из них не эффективен на 100%. Лечение не должно приводить к образованию рубцов, а также не должно быть слишком болезненным и агрессивным. Только поражения с риском прогрессирования рака – опухоли Бушке-Левенштейна, бородавки у людей со сниженной эффективностью иммунной системы – лечатся с повышенной интенсивностью.
Современные методы лечения включают фармакологические и хирургические методы. Результаты клинических исследований и медицинской практики однозначно указывают на терапию имиквимодом и лазерную терапию как наиболее эффективные, с повышенным профилем безопасности и характеризующиеся наименьшей частотой рецидивов.
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Остроконечная-кондилома.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Остроконечная-кондилома.jpg?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/%D0%9E%D1%81%D1%82%D1%80%D0%BE%D0%BA%D0%BE%D0%BD%D0%B5%D1%87%D0%BD%D0%B0%D1%8F-%D0%BA%D0%BE%D0%BD%D0%B4%D0%B8%D0%BB%D0%BE%D0%BC%D0%B0.jpg?resize=900%2C599&ssl=1″ alt=»Остроконечная кондилома» width=»900″ height=»599″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Остроконечная-кондилома.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Остроконечная-кондилома.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Остроконечная-кондилома.jpg?resize=826%2C550&ssl=1 826w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/01/Остроконечная-кондилома.jpg?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Остроконечная кондилома
Лечение кондилом имиквимодом
Имиквимод 5% используется 3 дня в неделю в течение 16 недель. Крем оставляют на ночь. После местного нанесения через кожу абсорбируется менее 0,9% дозы. Во время лечения могут возникнуть местные воспалительные реакции – покраснение, жжение, эрозии. Тогда не следует наносить крем до заживления поражений.
После лечения может появиться обесцвечивание или изменение цвета, очень редко – рубцы. Этот препарат можно применять у детей после изменения дозы.
У пациентов после хирургического удаления кондилом из анального канала использовались ректальные тампоны, пропитанные имиквимодом – 3 раза в неделю в течение 3-4 месяцев. В последующем исследовании через 9 месяцев рецидивов не наблюдалось ни у одного из 10 пациентов.
Удаление кондилом лазером
Лазерная терапия – один из самых эффективных методов лечения кондилом. Считается простым, безопасным и высокоэффективным методом. Это связано с уникальными рабочими характеристиками лазера. Его основные преимущества:
Сейчас используются два типа лазеров. CO 2 лазер в основном используется для лечения поражений ороговевающего плоского эпителия. Большинство кондилом можно удалить испарением, остальные можно удалить с помощью лазерного луча. В месте наложения лазера появляется легкое обугливание ткани, поэтому рана остается закрытой и риск инфицирования минимален. Рана заживает примерно через 10 дней.
Второй тип лазера, используемый при лечении острой кондиломы, – лазер Nd: YAG – применяется в основном в области, покрытой некератинизированным плоским эпителием, и на слизистых оболочках. Лазерная головка может перемещаться по оптоволоконному каналу и использоваться в эндоскопии. Это позволяет лечить поражения, расположенные в труднодоступных местах.
Лазерная терапия – один из немногих методов, позволяющих проводить вмешательство во время беременности. Используя CO2-лазер, уч. Гей и др. выполнили процедуры испарения поражений у 18 беременных пациенток (15-38 недели беременности). Побочных эффектов, например, выкидыша, кровотечения, инфекции или преждевременных родов не было.
Рецидивы произошли только у 2 пациентов. В результате применения лазерной терапии было достигнуто 72-97% терапевтических успехов, а частота рецидивов составила 25-39%.
Также есть возможность использования криотерапии во время беременности. Метод эффективен в основном при не очень обширных изменениях. Заморозку жидким азотом толщиной до 1-2 мм можно повторить 2-3 раза с интервалом 1-2 недели. Показатель терапевтического успеха составляет 70-96%, а частота рецидивов – 25-39%.
Фармакологические методы лечения кондилом
Среди фармакологических методов наиболее известен подофиллин и его очищенное производное – подофиллотоксин в виде 0,5% раствора. Его получают из растений групп Coniferae и Berberidaceae (например, Juniperus и Podophyllum). Он подавляет митоз метафазных клеток и вызывает некроз эпителиальных клеток. На кондиломы наносят 20% раствор, защищая при этом здоровую кожу. Вещество смывается через несколько часов. Процедуры повторяют 1 раз в неделю в течение 4-6 недель.
Подофиллин хорошо всасывается через кожу, оказывая общее действие. Если его наносить на площадь более 10 см2 может вызвать угнетение костного мозга, а также считается мутагенным. Его эффективность 38-79%, частота рецидивов 21-65%.
0,5% раствор подофиллотоксина гораздо менее токсичен. Применяется 2 раза в день 3 дня в неделю, обладает антимитотическим действием и оказывает цитолитическое действие на очаги поражения. Нанесению препарата способствовало появление формы 0,15% крема.
И подофиллин, и его производные категорически противопоказаны при грудном вскармливании и беременности, существует риск выкидыша. Терапевтический успех досттгается у 66-88%, рецидивы – у 16-34%.
Цитостатический препарат 5-фторурацил, препятствующий синтезу ДНК и РНК, приводит к нарушению роста, повреждению и гибели клеток, используется редко. Он работает в основном в S-фазе клеточного цикла. Выпускается в виде 5% мази, применяемой один раз в день.
Его нельзя использовать на больших поверхностях, у детей и во время беременности – он тератогенный. Во время лечения необходимо использовать противозачаточные средства. Кроме того, наблюдались желудочно-кишечные расстройства, нейтропения и тромбоцитопения. Из-за опасных последствий терапия 5-фторурацилом считается терапией последней линии. Показатель терапевтического успеха составляет 68-97%, а частота рецидивов – 0-8%.
80-90% трихлоруксусная кислота работает путем химической коагуляции клеток. Она не всасывается через кожу, поэтому препарат можно применять беременным женщинам. Но рецидивы случаются в 35% случаев.
В случае остроконечных кондилом, устойчивых к другим методам лечения, возможно местное введение в очаги поражения 0,1% раствора блеомицина. Инъекции повторяют несколько раз каждые 3 недели.
Блеомицин подавляет синтез ДНК, повреждая цепь нуклеиновой кислоты. Когда комплекс блеомицин-ион железа связывается с ДНК, цепи расщепляются, и клеточный цикл ингибируется в фазах G2 и S, что приводит к гибели неопластической клетки. Этот препарат обладает мутагенным действием – он противопоказан при беременности и кормлении грудью.
Терапия альфа-интерфероном
Терапия альфа-интерфероном проводится в виде инъекций, особенно при наличии кондилом, не поддающихся лечению другими методами. Интерфероны – это гликопротеины, продуцируемые клетками, оказывающие антипролиферативное действие на некоторые клетки, влияя на дифференцировку клеток и стимулируя иммунную систему. Они тормозят образование сосудов.
Противовирусная и противоопухолевая активность интерферонов обусловлена несколькими факторами:
Естественно образованный интерферон альфа вырабатывается лейкоцитами и состоит из множества подтипов. В лечении используются генно-инженерные препараты, содержащие один подтип, например альфа-2а, альфа-2b.
Схема лечения следующая: по 0,1 мл раствора, содержащего 1 млн МЕ, вводят в основание поражения 3 раза в неделю, через день в течение 3 недель. За один сеанс можно обработать до 5 кондилом. Максимальная недельная доза составляет 15 мл. После 4-8 недель лечения можно ожидать видимых результатов.
Хирургическое удаление кондилом
Этот метод используется особенно в случае обширных поражений или в случае рецидивов. Процедуре предшествует местная анестезия с использованием крема EMLA или, что редко, проводится под общим наркозом. Надрез производится ножницами в сетчатом слое кожи. Благодаря обильному кровоснабжению раны быстро заживают, не оставляя рубцов.
Источники
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter