Что такое бешенство? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Бешенство (rabies, гидрофобия, водобоязнь) — это острое, безусловно смертельное для человека заболевание, вызываемое вирусом бешенства, который посредством специфического воспаления тканей центральной нервной системы приводит к развитию энцефалита и, как правило, к летальному исходу. Является предотвратимым при проведении своевременного курса вакцинации до (в профилактических целях) или после момента заражения.
Этиология
Вид — вирус бешенства Rabies virus:
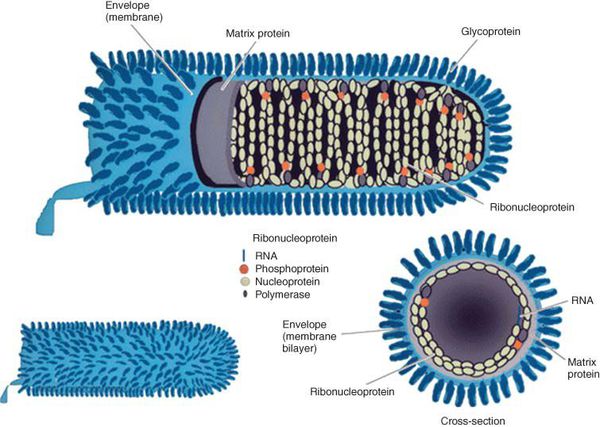
Вирус бешенства имеет вид винтовочной пули, размерами 75-175 нм, с одним плоским и другим закруглённым концами. РНК-содержащий вирус снаружи покрыт гликопротеиновым каркасом, имеющим специфические шипы (рецепторы — гликопротеин G ответственен за проникновение вируса в клетку и иммуногенность; при проведении вакцинации к нему образуются антитела, нейтрализующие вирус). Внутри содержит нуклеокапсид и матриксные белки: N-белок, L-белок, NS-белок. Различают семь серотипов вируса бешенства. В РФ распространён серотип 1.
Вирус бешенства неустойчив в окружающей среде, практически мгновенно погибает под воздействием прямых солнечных лучей, при нагревании до 60°C инактивируется в течении 10 минут, при действии различных бытовых дезинфектантов и спирта, а также при высушивании — практически мгновенно, при воздействии желудочного сока — за 20 минут.
В трупах павших животных может сохраняться до трёх месяцев. Вирус достаточно устойчив к низким температурам, (при 0°C может сохраняться несколько недель), однако при этом быстро теряет свою вирулентность — способность вызывать заболевание. При оттаивании и повторном замораживании погибает — это, в совокупности в другими факторами, обуславливает невозможность такого пути заражения.
Культивация вируса происходит посредством внутримозгового заражения лабораторных животных (белые мыши, крысы) — в таких случаях скрытый период длится до 28 дней. [1] [2] [3]
Эпидемиология
Бешенство — зоонозная природно-очаговая инфекция. Распространение практически повсеместное (исключение — Япония, Новая Зеландия, Великобритания, Австралия и Антарктида).
Какие животные переносят бешенство
Источником инфекции могут быть собаки (до 99%), лисы, летучие мыши, волки, кошки и мелкие грызуны. Любое млекопитающее и птицы могут болеть бешенством, но в подавляющем большинстве не представляют опасности для человека (например, птицы).
Как можно заразиться бешенством
В широкой практике вирус передаётся только через слюну, всё остальное является казуистическими случаями (при поедании животного — через мозговое вещество, при пересадке роговицы и т.п.).
Передача вируса от человека к человеку при укусе или поцелуе, при укусе мышей (кроме летучих) теоретически возможна, однако таких случаев не зарегистрировано.
Рост заболеваемости характеризуется периодичностью, зависящей от природных условий, колебаний наличия кормовой базы грызунов, численности плотоядных животных.
Заражение может наступить при:
Следует понимать, что не каждое больное бешенством животное выделяет вирус со слюной и не каждый укус передаёт человеку вирус бешенства. В среднем, при укусе животного, у которого доказано заболевание бешенством, при отсутствии антирабической вакцинации у укушенного заболевают не более 30% человек. Слюна на полу, земле, траве, пакете, дверной ручке, в реке и т.п. опасности для человека не представляет.
Восприимчивость всеобщая. Наибольшей опасности подвергаются дети, особенно в сельской местности (множество бродячих и диких животных). Ежегодно от бешенства погибает около 50 тысяч человек, в основном в Южно-Азиатском регионе.
Интересной особенностью является наличие естественного иммунитета к вирусу у холоднокровных животных и рыб. [1] [4] [5]
Симптомы бешенства
Инкубационный период бешенства составляет от 10 дней до 3 месяцев. Он зависит от локализации укуса:
Описаны казуистические случаи скрытого периода до 1 года.
В развитии бешенства выделяют несколько периодов, последовательно сменяющих друг друга (иногда без чётко прослеживающейся динамики):
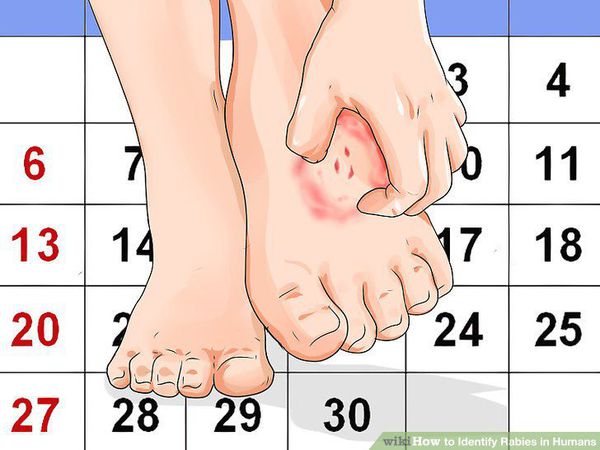
После укуса формируется рубец, ничем не отличающийся от рубцов другого происхождения.
Первыми признаками бешенства у человека являются:
Симптомы бешенства у человека: общее недомогание, повышенная потливость, субфебрильная температура тела (37,1–38,0 °C), сухость во рту, снижение аппетита, чувство стеснения в груди. Сон больных нарушен — нередки кошмары в начале болезни, сменяющиеся бессонницей. Нарастает беспричинная тревога, беспокойство, тоска, появляется страх смерти (с нарастающим компонентом), причём выраженность данных симптомов повышается в зависимости от того, насколько сильно человек осознает возможность заболевания.
Повышается чувствительность к раздражителям (звуковым, тактильным, световым) с постепенным нарастанием их выраженности. Крайняя степень — аэрофобия, фотофобия, акустикофобия, гидрофобия — характеризуется вздрагиванием всего тела при малейшем дуновении ветра, звуках, ярком свете, судорогами мышц глотки, одышкой, вытягиванием рук вперёд, чувством страдания на лице с экзофтальмом, расширением зрачка, взглядом в одну точку в течении нескольких секунд.
Часто симптомы бешенства у людей сопровождаются икотой и рвотой. Во рту скапливается густая вязкая слюна, больной покрывается холодным липким потом, повышается ЧСС (пульс).
Часто на этом фоне при прогрессировании заболевания возникает возбуждение, больные мечутся, взывают о помощи, могут приходить в яростное состояние с помрачением сознания — дерутся, рвут одежду, могут ударить окружающих или укусить. После наступает состояние относительного покоя, сознание проясняется, и поведение становиться вполне адекватным.
Наиболее известный симптом бешенства — гидрофобия, когда при попытке выпить воды или даже при виде и мысли о воде развивается характерный судорожный приступ. В течении нескольких дней из-за невозможности пить и есть развивается обезвоживание, снижение массы тела. Начинается обильное слюноотделение, больные не сглатывают слюну, и она стекает с уголков рта и по подбородку.
Не всегда бешенство включает все указанные периоды, иногда наблюдается выпадение продромального периода, фазы возбуждения, может наблюдаться картина восходящих параличей («тихое» бешенство) с более длинным инкубационным периодом и временем развития заболевания без типичных симптомов (часто верный диагноз не устанавливается).
Бешенство у детей имеет более короткий инкубационный период и чаще протекает в «тихой» форме без выраженного периода возбуждения.
У беременных бешенство может протекать в достаточно видоизменённой форме (часто первично принимается за токсикоз), летальность 100%, влияние на плод в настоящее время недостаточно изучено. [1] [2] [5]
Патогенез бешенства
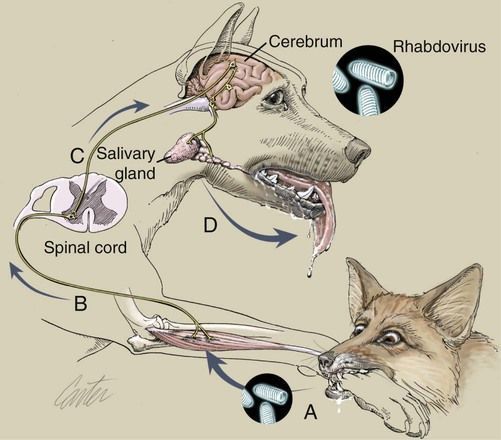
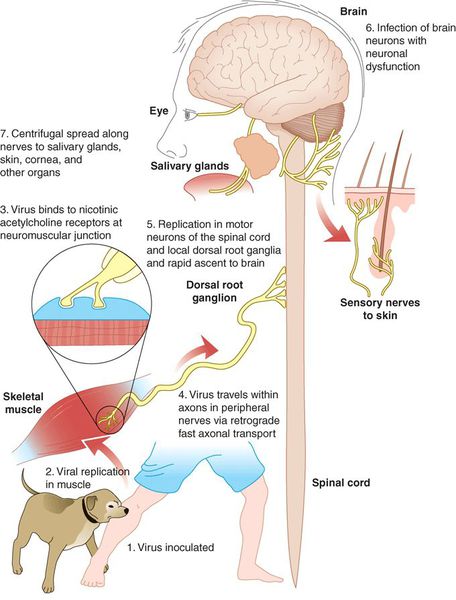
После укуса или ослюнения повреждённого кожного покрова вирус бешенства некоторое время (до трёх недель) находится в месте внедрения. После этого начинается его центростремительное распространение в направлении центральной нервной системы (ЦНС) по периневральным пространствам со средней скоростью 3 мм/ч (аксоплазматический ток). Каких-либо значимых изменений в структуре нервной ткани не отмечается.
Возможно лимфогенное распространение вируса, однако роли в патогенезе и заражении это не играет.
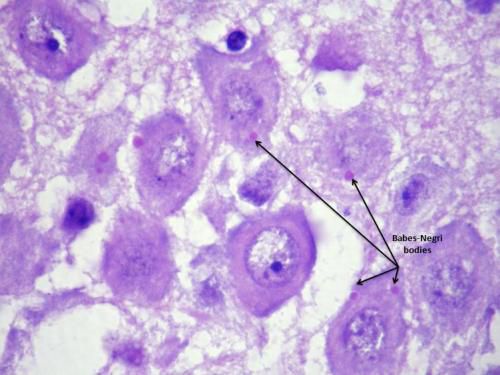
При исследовании материала мозга в цитоплазме клеток обнаруживаются специфические тельца Бабеша-Негри (цитоплазматические эозинофильные включения).
Из мозга вирус по центробежным нефронам попадает в различные органы и ткани, в том числе и слюнные железы и выделяется со слюной в окружающую среду. [1] [2] [3]
Классификация и стадии развития бешенства
Осложнения бешенства
Ввиду быстрого наступления смерти при развитии бешенства осложнения просто не успевают развиться. [1]
Диагностика бешенства
Диагностика бешенства происходит на основании комплекса эпидемиологических и клинико-лабораторных данных. Общеклинические методы исследований малоинформативны.
Из специфических лабораторных тестов выделяют прижизненные методы и посмертные (имеют наибольшее значение). Практически все они недоступны в общелабораторной сети и выполняются только в лаборатории особо опасных инфекций (например, в антирабическом центре ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России в Москве).
Посмертные диагностические методы:
Лечение бешенства
При заражении человека и появлении начальных симптомов бешенства практически неизбежен летальный исход. В мире известно лишь о нескольких случаях излечения от развившегося бешенства (т.н. «Милуокский протокол» — введение в искусственную кому с поддержанием основных жизненных функций), однако в большинстве случаев любые методы лечения оказываются неэффективными и способны лишь незначительно продлить время жизни человека.
В целях повышения качества жизни и уменьшения страданий больного помещают в отдельную изолированную палату с минимизированными факторами внешней агрессии (затемнение, звукоизоляция, отсутствие сквозняков). Назначается комплекс лекарственных средств, направленный на уменьшение возбудимости нервной системы, дезинтоксикацию организма, поддержку дыхательной и сердечно-сосудистой функций. [1] [3]
Народные средства для лечения бешенства неэффективны, при контакте с предположительно больным животным нужно немедленно обратиться к врачу.
Прогноз. Профилактика
Основным средством предупреждения распространения и заболевания бешенством является выполнение ряда профилактических мероприятий, позволяющий снизить риски инфицирования и развития заболевания.
Выделяют мероприятия, направленные на предотвращение распространения бешенства в природе (как дикой, так и в антропургической среде):
В случае, если произошла встреча с животным и последующее прямое ослюнение им повреждённых кожных покровов (слизистых оболочек) или укус необходимо провести комплекс профилактических мероприятий, направленных на предотвращение потенциального заражения вирусом бешенства и развитие заболевания.
В первую очередь необходимо оценить и зафиксировать:
По возможности животное доставляют в ветеринарную службу для осмотра и помещения на карантин до 10 дней, при гибели животного должно быть обязательно проведено исследование на бешенство.
Постэкспозиционная профилактика
Постэкспозиционная профилактика (ПЭП) — это оказание первой помощи после контакта с предположительно заражённым животным. ПЭП позволяет предотвратить проникновение вируса в центральную нервную систему, которое неминуемо приводит к смерти.
ПЭП заключается в следующем:
Как можно раньше после укуса необходимо промыть рану концентрированным мыльным раствором и незамедлительно обратиться в ближайшее медицинское учреждение (травматологическое отделение, антирабический кабинет) для консультации врача-рабиолога и определения показаний к проведению антирабической вакцинации и её объёму. При этом будет иметь значение наличие или отсутствие случаев бешенства в районе, принадлежность животного, его поведение, наличие профилактических прививок от бешенства, характер и локализация повреждений и др.
Достаточно распространены мифы и излишние страхи о возможности заражения в абсолютно невозможных для этого ситуациях или, напротив, преуменьшение рисков в действительно опасной ситуации. Поэтому не следует оставлять такие инциденты на самотёк, необходимо изложить все факты врачу на приёме и совместно принять верное решение.
Единственным методом высокоэффективного предотвращения развития заболевания и сохранения жизни человека является вакцинация.
В зависимости от степени риска практикуется введение антирабического иммуноглобулина (при высоком риске) в сочетании с антирабическими вакцинами. Все вакцины от бешенства являются взаимозаменяемыми, в РФ допускается введение до шести доз вакцины, в прочих странах курс может несколько отличаться в зависимости от вакцины.
Введение вакцин должно осуществляться строго по графику, утверждённому производителем и лечащим врачом. Отход от схемы грозит нарушением выработки антител и смертью.
ПЭП зависит от степени контакта с животным, предположительно заражённым бешенством:
Противопоказания к вакцинации
Не существует абсолютных противопоказаний к вакцинации от бешенства. При наличии каких-либо заболеваний и состояний, препятствующих проведению процедуры, её выполнение должно осуществляться в стационаре под контролем медицинского персонала и прикрытием противоаллергических и иных средств.
Чем раньше начат курс вакцинации, тем больше шансов на благоприятный исход ситуации, поэтому основное правильное действие после опасной ситуации — незамедлительно очно посетить врача-рабиолога, который проведёт анализ ситуации и примет ответственное решение.
Как правило, вакцинация не приводит к каким-либо негативным последствиям, наиболее выраженные из них — это умеренная болезненность и чувствительность в районе инъекции и аллергические реакции, достаточно легко купируемые соответствующими средствами.
На время вакцинации следует отказаться от чрезмерных нагрузок на организм, приёма иммунодепрессивных препаратов (при возможности), употребления алкоголя (имеют место случаи ухода в длительный запой и пропуска прививок), так как истощающие и иммунодепрессивные влияния могут ослабить выработку защитных антител и быть причиной неудачи вакцинации.
После окончания курса все ограничения снимаются, так как к этому времени происходит формирование адекватного уровня иммунитета и гибель вируса. [1] [3]
Жертвы гидрофобии. Бешенство
На связь заболевания бешенством с укусами собак указал еще Аристотель. Водобоязнью (гидрофобией) болезнь была названа римским врачом Корнелием Цельсом (I век до н.э.), который впервые описал заболевание. В 1804 г. было воспроизведено заражение собаки слюной больного животного. В 1885 г. Луи Пастер разработал антирабическую вакцину, в течение только 1886 г. была спасена жизнь 2500 человек. В 1903 г. была доказана вирусная природа заболевания.
Современный график вакцинации при экстренной профилактике бешенства заключается всего в 6 дозах вакцины, которые вводятся в день обращения в 3, 7, 14, 30, 90 дни.
Краснодарский край входит в число территорий, где сохраняются стойкие природные очаги бешенства, связанные с эпизоотиями среди красных лисиц и значительным вовлечением в процесс домашних, бродячих и диких животных.
С 2012 года заболеваемость гидрофобией людей на территории Краснодарского края не регистрировалась.
По данным управления ветеринарии Краснодарского края в 2016 году по Краснодарскому краю зарегистрировано 4 неблагополучных пункта по бешенству животных, в том числе среди кошек – 2 (г. Армавир, Белоглинский район), лисиц – 2 (Успенский, Тихорецкий районы).
Зарегистрировано 4 случая заболеваний бешенством животных: кошки – 2, лисицы – 2.
Количество лиц, пострадавших от укусов животными в 2016 году составило 14174 человека, что на 0,58% выше, чем в предыдущем году (13771 человек). На 20% увеличилось количество укусов дикими животными (322 сл.) в 2016 г. (262 сл. за аналогичный период 2015 г.).
За истекший период 2017 года в медицинские учреждения края по поводу укусов животными обратились 2988 человек, в том числе 818 дети до 17 лет.
В 2016 году 0,01% населения проведена иммунизация от бешенства или 645 человек.
Единственная выздоровевшая из миллионов заболевших. Как защитить себя от бешенства
— Бешенство — смертельно опасная болезнь? Есть ли у инфицированного человека шанс выжить?
— Считается, что бешенство — это на 100% летальное заболевание.
Есть только один хорошо задокументированный случай излечения от бешенства. Для лечения 15-летней девочки Джины Гис из США, которая заболела бешенством, применили Милуокский протокол — комплекс мероприятий стоимостью около 800 тысяч долларов, который включал в себя различные противовирусные препараты, лекарства для поддержки жизненных функций. Пациентку ввели в искусственную кому, что позволило выждать определенный промежуток времени, во время которого, возможно, иммунитет успел отреагировать на внедрение вируса и с ним справиться. Девочку выписали с тяжелыми последствиями, но позже она восстановилась практически полностью.
Таким образом, на миллионы людей, которые погибли от бешенства, приходится только один случай выздоровления. То есть, если человек заболел бешенством, шансов выжить у него пока нет.
Как распознать бешенство у человека
— Если человека укусило инфицированное животное, это еще не значит, что он заболел?
— Нет, тут нельзя ставить знак равенства. Говорить о стопроцентной летальности можно, только когда у человека развивается заболевание. Если проявились симптомы, то человек погибнет.
— Каковы первые симптомы бешенства? Как быстро развивается болезнь?
— Самый первый симптом — это боль и подергивание мышц в области раны, при этом рана уже может к тому моменту зарубцеваться, поскольку инкубационный период в случае бешенства может быть долгим.
От момента, когда человека покусало животное, до момента, когда произойдут клинические проявления, может пройти от недели до двух лет.
Это зависит от трех факторов: что это было за животное, какое было повреждение и в каком месте.
Если это укус в верхние конечности, которые богаты нервными окончаниями, то инкубационный период будет короче. А в случае, например, ослюнения царапины на ноге инкубационный период может длиться несколько месяцев.
— После появления первого симптома человек может выжить?
— Нет, это значит, что человек уже заражен и погибнет. Но боли в месте раны — это неспецифический симптом, по которому нельзя судить, что это бешенство.
— Какие еще симптомы бывают при бешенстве?
— Впоследствии бешенство проявляется выраженной тревогой, страхами, повышением температуры тела, различными болями, пароксизмами бешенства — приступами, при которых больной начинает выбрасывать вперед руки, кричать, ему становится очень больно, он может начать все крушить вокруг и нападать на людей. Самое страшное, что человек в этом случае находится в сознании, то есть понимает, что с ним происходит.
Потом возникает гидрофобия — водобоязнь. Человек не может сначала пить воду, после — даже звук льющейся воды может спровоцировать у него пароксизм бешенства. Иногда бывает аэрофобия, то есть когда сквозняки и дуновение ветра могут спровоцировать приступ. Появляется интенсивное слюнотечение, при этом больной не может глотать слюну, которую он сплевывает.
После проявления симптомов человек погибает от остановки дыхания и сердечной деятельности через довольно короткий период, исчисляемый несколькими днями.
Как можно заразиться бешенством
— Кто является переносчиком бешенства?
— Любое теплокровное животное может быть источником бешенства.
Если заболеет бешенством какое-то животное, например собака, то она становится опасной для человека за десять дней до смерти. Именно поэтому у нас есть одна из стратегий — если животное не погибло в течение десяти дней, значит, контакт не был опасен для человека. При этом человек получает курс профилактических прививок.
Также определенный природный резервуар формируют летучие мыши, которые, в отличие от других животных, переносят бешенство латентно, то есть не умирают от него, а могут очень длительное время быть источником этого заболевания, жить несколько лет и нести в себе этот вирус. Но если они покусают человека, то он может заболеть. Вирус бешенства у летучих мышей более ослаблен и менее вирулентен (болезнетворен).
Джину Гис, выжившую после заражения бешенством, укусила именно летучая мышь. Высказывались мнения, что она выжила в связи с этим, а не в силу применения Милуокского протокола, который впоследствии не сработал у пациентов, заразившихся бешенством от собак.
У летучих мышей вирус может быть более ослабленным, но человек в любом случае, заразившись от них, умрет, если его вовремя не вакцинировать.
От летучих мышей также можно заразиться аэрогенным путем, то есть вдохнув пыль в пещере, где проживает колония этих животных. Такие случаи описаны, хотя их немного.
— Есть ли другие способы заразиться бешенством, кроме как через укус животного?
— Существует три варианта заражения.
Но нужно понимать, что для заражения должен произойти прямой контакт с животным.
Условно говоря, если бешеный бобер вылез из пруда, погрыз ветку, оставил на ней слюну, а через день на нее напоролся человек, то бешенством заболеть нельзя, потому что вирус бешенства очень неустойчив в окружающей среде. Чтобы заразиться, нужен прямой контакт — тогда есть риски. И любой тесный контакт с животным, подозрительным по бешенству, требует профилактики — обязательно нужно делать профилактическую прививку.
— Может ли бешенство передаваться от человека к человеку?
— Этот вариант не исключен. Теоретически, если человек, который болен бешенством, нападет на другого и его искусает, то может произойти случай передачи вируса. Но тут есть нюанс. В стадии буйного бешенства, когда пациент несет опасность, начинает все крушить и может нападать на окружающих, как правило, он уже госпитализирован и изолирован, поскольку находится в очень тяжелом состоянии.
Что делать после укуса животного
— Как действовать, если покусало потенциально опасное животное?
— Первое — нужно максимально быстро промыть рану, причем это должна быть проточная вода с большим количеством мыла, потому что щелочная среда действует губительно на вирус бешенства. Промывать мыльным раствором нужно не менее десяти минут. Это очень важно и снижает риск и шансы заразиться.
После этого нужно срочно обратиться в больницу, чтобы получить профилактику бешенства путем введения вакцины и иммуноглобулина.
Протоколы профилактики отличаются в зависимости от поражения. Если, например, это очень обильные повреждения лица, шеи, рук, и раны глубокие, то пострадавший получает не только вакцину, но и иммуноглобулин. А если ситуация чуть менее опасная, то в этом случае вводится только вакцина.
Вакцину от бешенства вводят шесть раз на протяжении 90 дней. Первая доза — в день укуса, вторая — на третий день, затем на седьмой, четырнадцатый, тридцатый и девяностый день.
Профилактика проводится обязательно в случае, если неизвестно, было ли привито от бешенства укусившее животное. Если в течение десяти дней оно не умерло и не проявляет признаков бешенства, то после третьей прививки врач может принять решение о прекращении профилактики.
Если нет возможности наблюдать за животным в случае, если оно сбежало, например, то необходим полный курс вакцинации.
— А если есть информация, что собака привита от бешенства, то не нужно вакцинироваться?
Можно ли привиться от бешенства для профилактики
— Мы говорим про вакцину «после», а есть ли для человека вакцина профилактическая, которую можно сделать и жить спокойно?
— Есть предварительная вакцинация, но ее делают людям, которые задействованы в работе с животными. Например, все ветеринары, егеря, люди, которые работают в лаборатории с культурами вируса бешенства, должны быть привиты. Курс вакцинации состоит из трех доз с последующей ревакцинацией. Но рутинной вакцинации против бешенства, такой, как, например, вакцинация от гриппа, у нас нет.
— Человек, который регулярно ревакцинируется от бешенства, абсолютно защищен?
— Абсолютной защиты не бывает. Если привитой человек контактирует с животным, врач индивидуально принимает решение о необходимости введения ему дополнительных доз вакцины.
— Нужно ли дома держать вакцину от бешенства?
— Нет, не нужно. Делать любую вакцинацию в домашних условиях нельзя, потому что у человека может развиться анафилактическая реакция и он может погибнуть. Любая вакцинация должна проводиться обученным медиком в условиях, когда доступна противошоковая терапия, чтобы исключить риски при введении вакцины.
— Будет ли эффективно в случае укуса прижать края раны или наложить жгут?
— Нет, это не имеет смысла. Вирус распространяется не по крови, а периневрально — он поражает окончания нервов и по нервам распространяется в центральную нервную систему. Максимум, что можно сделать — это промыть рану с мыльным раствором, потому что щелочная среда ингибирует вирус.
— Лучше сначала промыть рану, а потом ехать в больницу, или постараться побыстрее попасть к медикам?
— Основная задача — снизить концентрацию вируса в ране, поэтому сначала нужно промыть рану, а потом быстро ехать в больницу.
Текст был впервые опубликован 21 декабря 2020 г.