Методы восстановления и коррекции слуха
Полезные статьи и актуальная информация от специалистов по слуху «Аудионика»
Тугоухость – коварное заболевание, которое способно развиваться, как в течение нескольких часов, так и нескольких лет. Довольно часто человек просто не замечает, что его слух становится все менее острым, и безнадежно опаздывает с лечением. Большинство случаев снижения слуха являются необратимыми. Однако современные технологии достигли такого уровня, что при помощи специальных устройств можно полностью компенсировать проблемы со слухом. О методах компенсации мы поговорим в этой статье.
Можно ли восстановить слух при тугоухости?
Многие люди, узнав о том, что их случай тугоухости не поддается медикаментозному или хирургическому лечению, готовятся остаток жизни провести в вынужденной социальной изоляции. Но сегодняшнее развитие науки и техники позволяет полноценно жить и общаться людям даже с очень глубоким снижением слуха.
Методы коррекции слуха
Нужно понимать, что когда мы говорим о методах коррекции, мы не говорим о чудесном исцелении или чудо-лекарствах. Мы говорим о применении индивидуальных технических средств реабилитации слабослышащих людей – о слуховых аппаратах и кохлеарных имплантах. При одном только упоминании этих устройств многие слабослышащие отказываются от коррекции, категорически не желая носить нечто подобное прямо на ухе.
Прежде чем отказаться от возвращения в мир звуков, мы рекомендуем ознакомиться с историями людей, которые решились на использование слуховых аппаратов и прекрасно адаптировались. Специалисты по слуху «Аудионика» пригласили их поучаствовать в проекте «Люди слышат», чтобы более подробно познакомить наших читателей с реальным жизненным опытом слабослышащих людей.
Итак, в зависимости от проблемы со слухом, существует два вида коррекции слуха: электроакустическое слухопротезирование и кохлеарная имплантация.
Электроакустическое слухопротезирование подразумевает под собой постоянное (кроме сна и водных процедур) ношение пользователем цифрового слухового аппарата. Обозначить такую необходимость могут следующие специалисты: лор, сурдолог, аудиолог, сурдоакустик.

Особенности электоакустического слухопротезирования
Кохлеарная имплантация
Имплант – это техническое приспособление, которое вживляется непосредственно в тело человека. Кохлеарный имплант призван заменить собой улитку из внутреннего уха. Устройство превращает звуковые сигналы в электрические и отправляет их через слуховой нерв человеческий мозг. При этом показатели чистоты звука и разборчивости речи у импланта значительно превосходят показатели слуховых аппаратов.

Особенности кохлеарной имплантации
Как вернуть слух?
Как мы уже говорили, в большинстве случаев восстановить слух невозможно. Однако существует простая инструкция, которая поможет вам сориентироваться и сделать первый шаг. Мы будем говорить об электро-акустическом слухопротезировании при помощи слуховых аппаратов, так как кохлеарная имплантация – сложный процесс, требующий получения квоты.
Итак, если вы решили вернуться в мир полный живого человеческого общения и ваших любимых звуков, то присмотритесь к этой инструкции.
Как восстановить слух при тугоухости? 8 простых шагов
Шаг 1. Признание проблемы.
Время: от 1 дня до 7 лет. Если вы уже твердо решили преодолеть все проблемы тугоухости и провести восстановление слуха, то мы вас поздравляем. Если же нет, то обратите пристальное внимание на свою способность слышать. Поэкспериментируйте в разговоре с близкими людьми – слышите ли вы так же, как они? Можете услышать свое имя из соседней комнаты?
Шаг 2. Диагностика.
Шаг 3. Не паниковать.
Если ваши опасения подтвердились, и ваш слух снижен. По данным Всемирной организации здравоохранения в мире, на сегодняшний день, более 460 000 000 человек с проблемами слуха. Конечно, это достойный повод расстроиться, но вы уже совершили главный шаг – первый.
Шаг 4. Подбор слухового аппарата.
Время: от 15 минут до 2 часов. Это важный шаг, который вы можете сделать либо самостоятельно, либо при помощи специалиста. Если вы решили подобрать слуховой аппарат сами, то вам придется провести огромное количество времени в каталоге слуховых аппаратов и на специализированных сайтах, так как без минимальной подготовки разобраться во всех тонкостях довольно сложно. Если же вы выбрали помощь специалиста, то сообщите ему ключевую информацию: для чего вам нужен слуховой аппарат (работа, учеба, просмотр ТВ, общение), в какой бюджет было бы неплохо уложиться (эконом, оптимум, бизнес), какие требования вы предъявляете к дополнительным функциям устройства (улучшение разборчивости речи, подавление шума ветра и обратной связи).
Шаг 5. Настройка слухового аппарата.
Время: 15 минут. Когда вы выбрали устройство, отвечающее всем вашим требованиям, придет время его настройки. Настройка цифрового слухового аппарата проводится только специалистом на специализированном оборудовании. Любому специалисту по настройке необходима ваша аудиограмма. Если вам обещают настройку без нее, скорее всего вас обманывают.
Шаг 6. Адаптация.
Время: от 2 недель до 2 месяцев. Итак, казалось бы, вы провели электроакустическую коррекцию слуха при помощи цифрового слухового аппарата, но на приобретении устройства процесс коррекции не заканчивается. За длительное время без звуков мозг отвыкает обрабатывать звуковые сигналы, и, когда вы начинаете резко слышать, вы слышите все вокруг. Вы слышите собственное дыхание, шум машин, тиканье часов – все те звуки, о которых давно не слышащий человек забывает первыми. Поначалу это невероятно раздражает. Все кажется навязчивым и слишком громким. Это ответная реакция мозга, который стремится к состоянию покоя. Проявите терпение. Через несколько недель он привыкнет снова обрабатывать большое количество информации.
Шаг 7. Донастройка.
Время: 15-20 минут. Через две-три недели ношения слухового аппарата, вас должен пригласить специалист учреждения, в котором вы проходите коррекцию, и провести беседу. Он расспросит вас о том, комфортно ли вам, все ли вас устраивает, и, при необходимости, проведет донастройку (чтобы тикало не так громко).
Шаг 8. Возвращение в мир звуков.
Период адаптации позади, и вы снова можете свободно общаться с близкими, ходить в театр и кино, смотреть любимые сериалы, не выкручивая громкость на максимум. Вы можете подумать о возвращении к работе или учебе с которыми, возможно, пришлось расстаться из-за плохого слуха. Теперь ваши возможности в слухе не ограничены. Вы снова полноценный член социума. Мы вас поздравляем!
Специалисты по слуху рекомендуют проходить проверку слуха людям с тугоухостью хотя бы раз в полгода. Это необходимо для точной донастройки цифровых слуховых аппаратов, в случае, если ваш слух изменится.
Максименко Людмила Владимировна
Закончила Дальневосточный медицинский университет. Сертификат об обучении в Москве у ведущих сурдоакустиков компании WIDEX
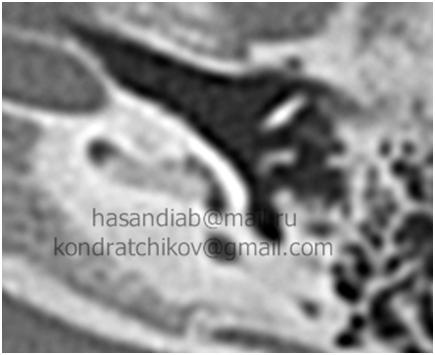
Операция кохлеарная имплантация при аномалиях развития внутреннего уха
О кохлеарной имплантации при оссификации лабиринта и аномалиях улитки
Диаб Х.М., Кондратчиков Д.С., Пащинина О.А., Умаров П.У., Михалевич А.Е.
Эффективная коммуникация является одним из важнейших аспектов полноценного образа жизни современного человека. Наиболее эффективным способом адаптации глухих пациентов в мире звуков является кохлеарная имплантация (КИ). Десятки тысяч пациентов по всему миру обрели возможность слышать после установки кохлеарного имплантата. Суть метода заключается в прямой электрической стимуляции нейронов спирального ганглия внутреннего уха (речевой процессор кодирует звуки в последовательность электрических импульсов, которые передаются на имплантат, электроды имплантата стимулируют нейроны слухового нерва, а сигналы, полученные головным мозгом через слуховой нерв, воспринимаются как звук). Поэтому абсолютным противопоказанием к КИ является наличие ретрокохлеарной причины отсутствия слуха (патология слухового нерва или ствола головного мозга).
Классическая методика кохлеарной имплантации включает:
На современном этапе развития отохирургии возможно успешное проведение имплантации даже пациентам с частичной оссификацией (когда просвет улитки заполнен костной тканью, а не жидкостью, вследствие перенесенного менингита или перелома височной кости) и аномалиями внутреннего уха.
Кохлеарная имплантация при кохлеарной оссификации.
У 80% пациентов, перенесших бактериальный гнойный менингит, потеря слуха сопровождается оссификацией структур внутреннего уха.
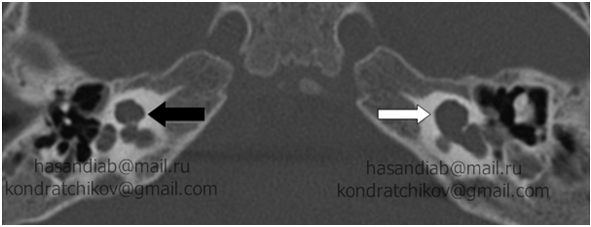
Во втором оториноларингологическом отделении Заболеваний Уха успешно выполняются импланатции (в том числе и бинауаральные) пациентам с частичной или полной оссификацией базального завитка (Рис.3).


Но, несмотря на все успехи в данном направлении, не следует забывать, что отсрочка операции после перенесенного гнойного менингита может привести к полной облитерации улитки, трудности или невозможности введения активного электрода в спиральный канал улитки и, соответственно, неудовлетворительным результатам слухоречевой реабилитации у таких пациентов.
Этим продиктовано выполнение кохлеарной имплантации в кратчайшие сроки и с двух сторон. В НКЦО впервые в России выполнена одномоментная двусторонняя кохлеарная имплантация 6-месячному ребенку с менингитом в анамнезе. Эта операция позволила малышу обрести бинауральный слух и развиваться без отставания от сверстников [Диаб Х. М., Дайхес Н. А., Сираева А. Р., Кондратчиков Д. С., Пащинина О. А., Поляков Д. П. Одномоментная билатеральная кохлеарная имплантация у шестимесячного ребенка с менингитом в анамнезе. Вопросы современной педиатрии. 2015; 14 (4): 519–521].
Кохлеарная имплантация при аномалиях улитки.
Причины возникновения пороков развития внутреннего уха остаются недостаточно изученными, а реабилитация этих больных является трудной проблемой современной медицины.
— Общая полость. Отсутствует разделение между преддверием и улиткой, оба этих образования формируют большую кистоподобную полость.
— Неполное разделении улитки Iтипа. Наблюдается полное отсутствие стержня улитки от основания до вершины, сама улитка, таким образом, представляет собой обширную полость);
— Неполное разделение улитки II типа или аномалия Мондини. Визуализируется слияние апикального и среднего завитков улитки с сохранением отграничения базального завитка и сохранением 1,5 завитка. При этом размер улитки в большинстве случаев остается нормальным. Ганглионарные клетки остаются интактными в области стержня улитки в базальном завитке.
Дополнительную трудность при проведении хирургического этапа КИ пациентам с аномалиями внутреннего уха вызывает интроперационная ликворея, которая возникает при отсутствии разделения между улиткой и внутренним слуховым проходом (Гашер-синдром, Рис. 8). При наличии Гашер-синдрома возможно ошибочное введение активного электрода имплантата во внутренний слуховой проход. Применяемые в нашем отделении хирургические приемы позволяют избежать этого осложнения и добиться максимально корректного расположения электродной решетки в улитке (Рис. 9).
Через 1 месяц после имплантации производится подключение речевого процессора и настройки по результатам телеметрии нервного ответа. Дальнейшая работа по слухоречевой реабилитации имплантированных пациентов производится совместно с сурдологом и сурдопедагогом.
Ученые работают над этим. Перспективные инновационные методы восстановления слуха
Автор: Редакция Мастерслух
Еще несколько десятилетий назад кохлеарная имплантация казалась фантастикой. Сегодня же в мире около полумиллиона человек используют вживленные слуховые протезы, их число увеличивается ежегодно на тысячи человек! И никого это не удивляет. Что может предложить современная наука людям с потерей слуха сегодня и завтра? Рассказывает Евгения Григорьева – врач сурдолог-оториноларинголог медицинского центра «МастерСлух-Астрахань».
Наука не стоит на месте
Электрический слух: от первой стимуляции улитки до наших дней
Над тем, чтобы помочь неслышащим людям хотя бы немного ориентироваться в мире звуков, врачи и ученые начали биться еще в XIX веке. Но тогдашний уровень развития технологий и медицины не позволял говорить об имплантации. В разных странах вплоть до середины XX века проводились только эксперименты с электрической стимуляцией слухового нерва.
В 1961 году в США врач Уильям Хаус первым разработал одноканальный слуховой аппарат, чьи электроды подключались непосредственно к улитке. Испытателями стали три пациента-добровольца и, судя по всему, остались довольны.
Многоканальный аппарат, стимулирующий улитку с разных точек, появился спустя десятилетие. Это заслуга представителя Мельбурнского университета Грэма Кларка. Вживление подобного прибора пациенту было произведено в 1978 году там же, в Австралии. Первым носителем стал житель Мельбурна Род Сондерс.
А спустя несколько лет на волне успеха разработок по борьбе с глухотой в стране появилась компания Cochlear, до сих пор являющаяся одним из мировых лидеров по производству медицинского слухового оборудования.
В 1985 году на базе австралийских разработок подобная имплантация была разрешена FDA (американским Управлением по санитарному надзору, аналогом нашего Роспотребнадзора) сначала взрослым, а в 1990 году – детям старше двух лет.
В СССР долго велись свои разработки, однако ученым так и не удалось опередить другие страны в области кохлеарной имплантации. Многоканальные кохлеарные импланты впервые были применены в 1991 году, когда сотрудники НИИ аудиологии и слухопротезирования провели две операции используя кохлеарные импланты системы Cochlear.
В этом году программе кохлеарной имплантации в России исполняется 30 лет!
В 1997 году к программе подключился НИИ уха горла носа и речи Санкт-Петербурга.
Спустя восемь лет – Московский НИИ оториноларингологии.
Естественно, возможности медицины 1980-х, самого конца XX века и первой половины XXI несопоставимы.
Вместе с ростом технологий, кохлеарная имплантация развивается огромными темпами!
Широкие возможности для узких показаний
Вы, вероятно, удивитесь, но среди имплантов, позволяющих лучше слышать, есть не только кохлеарные. Просто о них меньше говорят, они реже используются, зачастую – технически сложнее.
Импланты среднего уха. По своему виду и функционалу похожи на кохлеарные, но их применяют пациенты с проблемами среднего уха (например, хроническими средними отитами) – люди, которые не могут пользоваться обычными слуховыми аппаратами. В отличие от КИ, имплант среднего уха устанавливается до улитки, а снаружи будет такой же настраиваемый звуковой процессор.
Стволомозговая имплантация – способ восстановления слуха для людей, у которых есть противопоказания к кохлеарной имплантации или ее проведение нецелесообразно. Показания здесь еще более узкие: отсутствие или повреждение слухового нерва в результате травмы или удаления опухоли. У детей чаще всего встречается полная оссификация (окостенение) улитки, когда невозможно использовать кохлеарный имплант, потому что он вживляется в улитку. Стволомозговой же имплант внедряется в кохлеарные ядра. Но это уже совсем другой, более сложный уровень операции. Воздействие ведется на подкорневые центры мозга. Первые подобные операции начали проводиться только в 1992 году, а в России – в 2014-м. Период реабилитации пациентов дольше и намного сложнее, чем после кохлеарной имплантации, прооперированные люди медленнее адаптируются к новым слуховым ощущениям.
Системы с электроакустической стимуляцией. В них одновременно используются две технологии: кохлеарная имплантация и слуховые аппараты. Подобные приборы предназначены для людей с частичной глухотой, например когда слух сохранен на низких частотах или не воспринимаются только высокие звуки. Такие пациенты безо всяких медицинских приборов могут почти идеально слышать в одной акустической обстановке (тихие разговоры, мужские голоса и т. п.) но в другой (когда вокруг шумно или разговаривают в основном женщины и дети высокими голосами) – вообще никак.
Импланты костной проводимости. Эти медицинские приборы могут быть показаны детям, родившимся с аномалиями развития наружного и среднего уха, а также взрослым пациентам с хроническими средними отитами или когда нет возможности иными способами улучшить слух. В данных системах используется костное проведение звуков, т. е. звуковые колебания передаются по костям черепа непосредственно в улитку и далее в слуховые проводящие пути.
Наши специалисты работают с разными проблемами со слухом, каждая требует тщательной диагностики. Если именно имплантация лучше всего поможет в вашем случае, мы направим на операцию, расскажем о возможностях в этой области. Обращайтесь в центры «МастерСлух».
Имплантация – не потолок в развитии
Кохлеарная имплантация – один из самых эффективных, а в большинстве случаев единственно возможный метод реабилитации пациентов с тяжелыми нарушениями слуха, шанс для таких людей жить максимально полноценной жизнью. Но какой бы удобной и продвинутой ни была технология, это, по сути, протезирование, вынужденная замена природного слуха, потому что иначе человек вообще не слышит.
Современным ученым кажутся перспективными разработки, направленные не на компенсацию утраченных возможностей органа чувств, а на его полное восстановление. И да – когда-то это казалось такой же фантастикой, как и вживление электродов.
В первую очередь речь о внедрении стволовых клеток, по сути, строительного материала для клеток всего организма. В случае с потерей слуха стволовые клетки теоретически могут заменить утраченные, полностью разрушенные внутренние волосковые клетки улитки. Работы в этом направлении сегодня активно ведутся. Но пока нет речи о том, чтобы полностью восстановить таким образом слух. Ближайшая цель – внедрить сам метод наряду с медикаментозным, как более эффективный. Например, известно, что после некоторых заболеваний (в том числе очень распространенных, респираторных, включая коронавирус) у человека могут отмирать волосковые клетки улитки. И они не восстанавливаются! Если вовремя начать гормональную терапию, процесс можно остановить, но не обратить. Стволовые клетки же дадут широкие возможности именно для восстановления, так как, упрощенно говоря, превратятся в необходимые волосковые.
Мечты генетиков – самовосстановление нарушенного или отсутствующего слуха. В настоящее время известно около 100 генов в нашем организме, отвечающих за работу органов слуха. Генетическая терапия на всех стадиях жизни человека может помочь. Есть высокая вероятность, что через 50 лет мы перестанем считать кохлеарную имплантацию продвинутым методом, а о слуховых аппаратах вообще забудем и сможем возвращать полностью утраченный слух. Безоперационно будем помогать родившимся с полным отсутствием слуха малышам или корректировать проблему еще на эмбриональной стадии.
Расскажите или сохраните себе:
Еще в разделе “О слухе”
Звук, который всегда с тобой
Из-за чего возникает шум, гул и свист в ушах, что с ними делать, если они отравляют жизнь, и вообще – опасно ли это? Как определить причину и можно ли избавиться от неприятных слуховых ощущений навсегда? Читать далее →
Головокружение, шум в ушах, снижение слуха… Может быть, это болезнь Меньера?
Довольно редкая и несмертельная, она способна очень сильно ухудшить качество жизни и привести к глухоте. Как определить и лечить болезнь Меньера рассказывает сурдолог-оториноларинголог медцентра «МастерСлух» в Астрахани Евгения Григорьева. Читать далее →
Первый звонок услышали все. Что дальше?
Праздник – День знаний закончился. Начались учебные будни. Дети потихоньку вливаются в учебный процесс, но ребятам со слуховыми аппаратами и кохлеарными имплантами, конечно, сложнее. Родители волнуются. Педагогам, впервые столкнувшимся со слабослышащими учениками, тоже может быть непросто. А ведь еще только сентябрь. Читать далее →
Минимизация травмы улитки в процессе кохлеарной имплантации
Данная статья дает обзор текущего состояния сохранения слуха при кохлеарной имплантации, которое необходимо для комбинированной ипсилатеральной бимодальной электрической и акустической стимуляции.
В последние годы современные кохлеарные импланты были усовершенствованны в значительной степени. Сегодняшние системы обычно предоставляют слуховую информацию, достаточную для вербальной коммуникации, хотя слух в шуме и восприятие музыки остаются относительно плохими. Одна из причин, почему показатели владельцев КИ остаются ниже показателей людей с нормальным слухом, заключается в следующем: прежде чем акустический входной сигнал будет представлен в слуховой нерв в электрическом виде, он подвергается существенной обработке, которая может значительно уменьшать информацию, предоставляемую слуховой системе. Прямая электрическая стимуляция спирального ганглия требует сильно сжатого динамического диапазона, величиной 10 дБ и менее, по сравнению с диапазоном 100 дБ для здорового уха. Кроме того, сигнал должен быть расщеплен на спектральные компоненты в попытке имитировать тонотопическую организацию улитки. Другие алгоритмы обработки речи хотя и улучшаются, но также могут вызывать ухудшения, пытаясь максимизировать эффект электрической стимуляции. Более того, в связи с тем, что стратегию и методику оптимальной электрической стимуляции еще только предстоит определить, возможны дальнейшие потери информации в процессе нервного возбуждения. Разумеется, эта потеря информации в разных компонентах системы кохлеарной имплантации ухудшает слух имплантированных пациентов, который остается значительно ниже нормального слуха.
В настоящее время предпринимается ряд попыток улучшить слуховые показатели для пользователей КИ. Один из таких подходов предусматривает комбинированное использование естественного слуха человека (акустического слуха) и прямой электрической стимуляции слухового нерва через кохлеарный имплант, находящийся в том же самом ухе. В своем современном формате электрическая стимуляция используется в базальных отделах улитки с целью генерации высокочастотных ощущений, в то время как низкочастотные участки улитки, относящиеся к зоне остаточного слуха, получают акустическое усиление за счет традиционного СА. Хотя остаточного низкочастотного слуха этих пациентов обычно недостаточно для того, чтобы его можно было использовать самостоятельно, добавление электрической стимуляции через кохлеарный имплант может предоставить дополнительную информацию, которая расширяет как спектральную, так и временную слуховую информацию, получаемую на уровне головного мозга.
Многочисленные отчеты о научных и клинических исследованиях сообщают о возможности осуществления комбинированного электрического и акустического слуха. Ранние клинические данные показали, что такая комбинация, судя по всему, улучшает слуховые показатели в сложных акустических ситуациях, таких, как фоновый шум. Так как фоновый шум остается существенным препятствием для владельцев традиционных КИ, дополнительные хирургические усилия, необходимые для сохранения остаточного слуха, кажутся вполне оправданными. Судя по этим отчетам, в настоящее время изучается целый ряд техник, направленных на максимальное улучшение результатов комбинированной электрической и акустической стимуляции.
Единственное важное условие для обеспечения как электрической, так и акустической стимуляции в одном и том же ухе – сохранение акустического слуха в процессе хирургической процедуры. Еще до внедрения хирургической техники, сохраняющей естественный слух, в отчетах говорилось о наличии послеоперационных остатков слуха в имплантированном ухе у некоторого количества пользователей традиционных КИ (этот показатель мог доходить до 50%). Впоследствии, когда на вооружение были взяты менее травматичные хирургические принципы, было высказано предположение, что остаточный слух может сохраняться чаще и в большей степени. Дальнейшие улучшения хирургической техники и менее травматичные электродные решетки, использованные во время опытной электрической и акустической стимуляции, продемонстрировали еще большую степень сохранения слуха. Фактически, сегодня некоторые клинические исследования показывают, что хотя бы минимальный остаточный слух может быть сохранен в 90% случаев. Тем не менее, полное сохранение дооперационных слуховых способностей возможно лишь у 50% пациентов, что оставляет большой простор для улучшений.
В данной статье сведены воедино текущие протоколы и показатели сохранения слуха при кохлеарной имплантации. Последние исследования показали, что кандидаты без остаточного слуха тоже могут получить пользу от атравматической кохлеарной имплантации за счет сохранения важных нейронных элементов в улитке и спиральном ганглии.
Возможные механизмы потери слуха
I. Травматическая или немедленная потеря слуха
II. Реактивная или отсроченная потеря слуха
А. Среднее ухо:
1. Воспаление.
2. Инфекция.
3. Излияния.
4. Фибро-костная реакция.
Б. Внутреннее ухо:
1. Стрессовый ответ (апоптоз, клеточная смерть).
2. Воспаление.
3. Инфекция.
4. Токсичное действие.
5. Прогрессирование патологии, вызвавшей первичную потерю слуха.
В настоящее время проводятся клинические исследования нескольких протоколов сохранения слуха. Каждый протокол пытается внедрить процедуры, которые минимизируют как немедленные, так и отсроченные механизмы потери слуха, описанные выше. В частности, были предложены атравматические подходы и техники введения электродов, которые стремятся к минимизации хирургического аспекта травмы улитки. Нехирургические меры, такие, как сопутствующее применение стероидов, должны улучшить выносливость тканей и тем самым уменьшить повреждения внутреннего уха на клеточном уровне.
Выбор аппарата и системы кохлеарной имплантации
В разное время рассматривались разные подходы к сохранению остаточного слуха в целях комбинированной бимодальной стимуляции одного и того же уха. Одним из таких ранних подходов было использование экстракохлеарной системы кохлеарной имплантации. Хотя эта процедура чрезвычайно успешно сохраняла слух, польза электрической стимуляции с помощью такой системы была ограниченной.
Как и в случае традиционной кохлеарной имплантации, интракохлеарная имплантация системы из нескольких электродов является преобладающим подходом для достижения комбинированной электрической и акустической стимуляции. Способность предоставлять тонотопическую многоканальную стимуляцию предвещает достижение наилучших показателей. Теоретически электрическая стимуляция должна использоваться для тех анатомических зон улитки, которые уже не обладают акустической активностью из-за утраты органа Корти. Так как высокочастотные круто ниспадающие сенсоневральные потери слуха имеют именно такие зоны в базальном регионе улитки, электродные системы, охватывающие этот сектор, с самого начала контактировали бы с целевой зоной. Но с хирургической точки зрения такая анатомически-патологическая ситуация является случайной.
При конструировании таких систем было обнаружено расхождение целей. С точки зрения сохранения слуха короткие электродные системы снижают риск потери остаточного акустического слуха, так как ограничивают возможность травмы улитки, связанной с введением электродов. С другой стороны, короткие электродные решетки могут охватить лишь ограниченное количество нервных элементов и тем самым уменьшают спектр нервного возбуждения. В зависимости от оставшихся волосковых клеток и нервных элементов, имеющихся в конкретном ухе, могут возникать значительные спектральные зазоры между акустическими слуховыми способностями уха и нервными элементами, подвергающимися стимуляции. Глубже введенные электроды могут создавать ненужное электроакустическое перекрытие и/или повреждать локальные участки акустической активности. Наконец, если слух был потерян из-за введения короткой электродной системы, эта система может оказаться неэффективной по сравнению с традиционным кохлеарным имплантом полной длины. С точки зрения тонотопии следует предположить, что идеальное размещение электродной системы должно иметь глубину, достаточную для того, чтобы она охватывала только участки с утраченным акустическим механизмом, но не более.
Был проведен ряд исследований височных костей человека, чтобы оценить характеристики введения и сопутствующие повреждения, вызываемые введением электродов. По результатам этих исследований стало ясно, что маленькие и гибкие электродные решетки, которые можно вводить плавно, являются решающим условием, позволяющим избежать травмы улитки. С другой стороны, глубоко введенные электроды ассоциируются с повышенным риском травмы улитки, особенно введение на один полный виток улитки и дальше (смотри иллюстрацию 1d). В данных случаях наблюдались разрывы спиральной связки, разрушения базилярной мембраны и переломы костной спиральной пластинки. Эти повреждения не только приводят к потере остаточного слуха, но и могут снизить количество доступных нервных окончаний. Потеря нервных окончаний может иметь тяжкие последствия для потенциальных показателей.
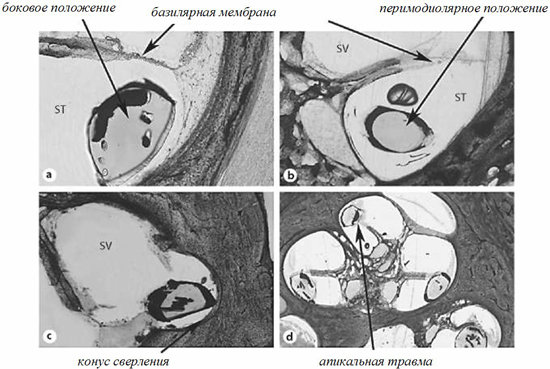
Иллюстрация 1. Гистологическая оценка разных электродных решеток и техник введения.
a) Электродная решетка Flex EAS корпорации Med-El в барабанной лестнице (ST) в среднем витке улитки. Электрод занимает позицию вдоль боковой стенки улитки.
b) Электрод Contour Advance корпорации Cochlear занимает перимодиолярную позицию в среднем витке улитки. Не видно никакой внутрикохлеарной травмы.
с) Гибридный электрод Iowa корпорации Cochlear (10 мм длины) вводится через верхнюю кохлеостому в лестницу преддверия (SV). Имплантация в лестницу преддверия обычно ассоциируется с выраженной кохлеарной травмой, а потому ее следует избегать.
d) Стандартный электрод корпорации Med-El глубоко имплантирован в верхушку улитки, что приводит к выраженной апикальной травме. Кроме того, деформация базальной части электрода обычно вызывает переломы костной спиральной пластинки, как показано на изображении.
Производители, заинтересованные в сохранении слуха при кохлеарной имплантации в целях комбинированной стимуляции, предпринимают различные подходы при разработке описанных выше электродных решеток. Гибридное устройство корпорации Cochlear (Мельбурн, Австралия) использует очень короткую электродную решетку, которая захватывает лишь 10 мм (6 мм на этапе первоначальных испытаний) длины улитки в целях максимального сохранения остаточного слуха. Хотя полученные результаты уже говорят о том, что устройство очень хорошо проявляет себя в этом отношении, для него требуется длительный период привыкания. Эта задержка показателей может быть вызвана вышеупомянутым спектральным зазором, возникающим при использовании такой короткой электродной системы. Тем не менее, со временем этот недостаток явно преодолевается, и это устройство можно имплантировать пациентам с хорошим остаточным слухом по причине его безопасности.
Производители, заинтересованные в сохранении слуха при кохлеарной имплантации в целях комбинированной стимуляции, предпринимают различные подходы при разработке описанных выше электродных решеток. Гибридное устройство корпорации Cochlear (Мельбурн, Австралия) использует очень короткую электродную решетку, которая захватывает лишь 10 мм (6 мм на этапе первоначальных испытаний) длины улитки в целях максимального сохранения остаточного слуха. Хотя полученные результаты уже говорят о том, что устройство очень хорошо проявляет себя в этом отношении, для него требуется длительный период привыкания. Эта задержка показателей может быть вызвана вышеупомянутым спектральным зазором, возникающим при использовании такой короткой электродной системы. Тем не менее, со временем этот недостаток явно преодолевается, и это устройство можно имплантировать пациентам с хорошим остаточным слухом по причине его безопасности.
Корпорация Med-El (Инсбрук, Австрия) предприняла совсем другой подход при производстве своих устройств для электроакустической стимуляции. Она использовала более длинную электродную решетку, чтобы преодолеть спектральный зазор, и чтобы обеспечить пациентам, потерявшим слух вследствие хирургической процедуры, все преимущества традиционного кохлеарного импланта полной длины (смотри иллюстрацию 2). Хотя такой подход с большой долей вероятности исключает необходимость повторной операции для замены электродов, которые стали недостаточными для проведения электрической стимуляции, частота потери слуха при имплантации этой системы несколько выше. Не так давно этот производитель представил электродную систему повышенной гибкости, пытаясь снизить степень потери слуха, при этом текущие клинические результаты кажутся весьма многообещающими (смотри иллюстрацию 3).
Модифицированная электродная решетка предлагает уменьшенное контактное расстояние величиной 1,9 мм, что приводит к глубине введения примерно 22 мм, когда самая близкая к основанию контактная пара находится в месте кохлеостомы. В таблице 1 суммированы значения сохранения слуха для разных клинических испытаний и устройств.

Иллюстрация 2. Электродная решетка корпорации Med-El. Стандартный электрод имеет длину 31,5 мм, чтобы обеспечить введение в апикальную область улитки. Средний электрод разработан для сохранения остаточного слуха, и все электродные контакты распространяются примерно на 22 мм.

Хирургическая техника
Доступ к улитке
Первоначальный хирургический доступ к улитке можно назвать наименее важным аспектом сохранения слуха при хирургической операции. Например, в качестве возможного фактора обсуждается шумовая травма, вызванная высокоскоростным сверлом. В течение десятилетий для проведения хирургических операций на ухе использовались пневматические и электрические сверла, которые не вызывали каких-либо клинически значимых сенсоневральных потерь слуха. Более уязвимая природа уже поврежденного внутреннего уха может создавать дополнительный риск. Однако имеющиеся данные свидетельствуют, что этот фактор вряд ли имеет клиническое значение.
Доступ к барабанной лестнице
Последние усилия по сохранению остаточного слуха привели к многочисленным публикациям о правильном месте для кохлеостомы. Исторически для доступа к барабанной лестнице использовалось круглое окно. Но затем относительно жесткие многоканальные электродные решетки потребовали более прямой траектории введения, минуя участок кохлеарного изгиба. Кроме того, создание кохлеостомы позволяет обойти часто создающее проблемы анатомическое выпрямление мембраны круглого окна. Тогда было предложено сверление промонториальной кости, обеспечивающее надежный доступ во внутреннее пространство улитки. Эта процедура получила известность под названием кохлеостомии.
Недавние гистологические исследования височных костей трупов продемонстрировали значительные внутренние травмы улитки в месте кохлеостомы, несмотря на применение щадящей хирургической техники. Это привело к публикации нескольких анатомических обзоров, углубленно изучающих морфологию базального витка улитки и ее значение в кохлеарной имплантации. На основании этих обзоров стало ясно, что боковое крепление спиральной связки часто вступает во взаимодействие с кохлеостомой в стенке промонториума, что приводит к травме улитки. С другой стороны, использование круглого окна в качестве хирургического ориентира делает путь доступа в барабанную лестницу менее спорным. Были описаны некоторые положения кохлеостомы вокруг круглого окна. Недавнее исследование введения импланта с гистологическим контролем показало, что положение кохлеостомы ниже и слегка спереди от круглого окна приводит к практическому отсутствию травмы базальной части улитки (смотри иллюстрацию 4). Вместе с тем, было показано, что более близкое расположение кохлеостомы во многих случаях вызывает повреждение бокового крепления спиральной связки.
Введение электродов через круглое окно само по себе может быть весьма безопасным. Анатомические исследования говорят о том, что кохлеостома, примыкающая к мембране круглого окна, фактически может стать наилучшим решением, обеспечивающим относительно прямую траекторию введения в сочетании с тем преимуществом, что круглое окно применяется в качестве хирургического ориентира для проникновения в барабанную лестницу. Тем самым, преимущества кохлеостомы и введения через круглое окно сочетаются (на иллюстрации 5 показана гистология двух часто используемых мест кохлеостомы).
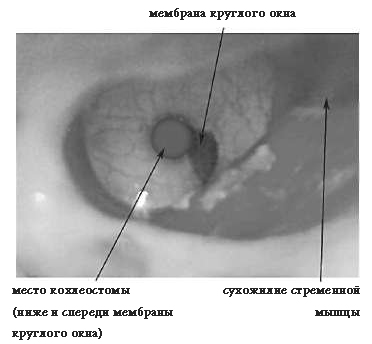
Иллюстрация 4. Положение атравматичной кохлеостомы в барабанной лестнице ниже и слегка спереди от мембраны круглого окна (RWM). В большинстве височных костей иногда приходится удалять значительную часть выступа над круглым окном, прежде чем оно станет видно.
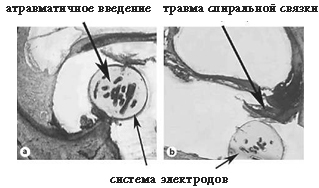
Иллюстрация 5. Гистологические последствия расположения кохлеостомы.
а) Взято из височной кости человека, имплантированного стандартным электродом корпорации Med-El. Для кохлеостомы было взято положение ниже и чуть спереди мембраны круглого окна, что привело к практическому отсутствию внутрикохлеарной травмы.
b) Гистологическое изображение введения электрода с использованием более переднего положения кохлеостомы. Это изображение демонстрирует перелом костной спиральной пластинки и разрушение бокового крепления спиральной связки в ее нижней части.
В большинстве височных костей круглое окно невозможно увидеть до тех пор, пока надлежащим образом не удалить закрывающий его костный выступ. Обычно требуется сделать максимальную лицевую нишу, чтобы получить надлежащий доступ к зоне гипотимпанум и круглого окна. Максимизация лицевой ниши подвергает барабанную струну большему риску, чем обычно. Кроме того, сверление расположенной сверху кости может повлиять на структурную целостность мембраны круглого окна. При этом перилимфа может вытечь преждевременно, что ухудшит показатели сохранения слуха.
Кровь внутри улитки, которая в основном попадает туда из-за рассечения слизистой оболочки среднего уха, может стать другим источником токсической опасности для улитки, и тем самым причиной потери слуха. Однако свернувшуюся кровь в течение десятилетий безопасно используют для закупоривания вестибулярной лестницы во время стапедэктомии. Кроме того, нужно избегать использования отсасывания внутри лабиринта и на его поверхности, и применять маленький наконечник для отсасывания, чтобы обеспечить безопасное рассечение тканей вблизи круглого окна. Как и в случае с кровью внутри лабиринта, в прошлом многие хирурги намеренно применяли травму отсасывания, не вызывая постоянной сенсоневральной потери слуха. Таким образом, важность атравматичного применения отсасывания остается неясной, хотя на данный момент нужно использовать все хирургические возможности, чтобы гарантировать наилучший результат. Итак, предыдущие доказательства, полученные в хирургии стремечка, следует рассматривать как неокончательные и не обязательные к применению, потому что отверстие для операции на внутреннем ухе делается совсем в другом месте.
Травма введения
Принято считать, что целый ряд механизмов несет в себе потенциальную угрозу возникновения травмы улитки в процессе введения электродов.
Повреждение эндостиля. Травма эндоста может вызвать послеоперационный фиброз и костные новообразования. Мы не смогли продемонстрировать значительные повреждения эндостиля в височных костях, застарелые или свежие, вызванные введением электродной системы иначе, чем в месте кохлеостомы.
Внутренняя травма улитки. Были описаны несколько степеней тяжести внутренних травм улитки. Наименьшую травму, судя по всему, вызывает небольшое смещение, которое является вполне обычным. Хотя точно неизвестно, приносит ли оно вред нервным элементам или нет, считается, что небольшое смещение базилярной мембраны внутрь в направлении средней лестницы, скорее всего, не оказывает неблагоприятного действия на слуховую функцию.
Прямая перфорация базилярной мембраны происходит случайно и зависит, по крайней мере, частично, от жесткости и неподвижности электрода. Однако кажется, что перфорация базилярной мембраны может быть вызвана любым электродом, и хирург не в состоянии со 100%-ной надежностью ее предотвратить. Похоже, что травма базилярной мембраны сама по себе может привести только к небольшой потере клеток спирального ганглия. Однако выдвигается предположение о том, что при смешении эндолимфы и перилимфы может возникнуть более широкомасштабная потеря слуха.
Переломы и смещения костной спиральной пластинки описаны как наиболее тяжелые стадии внутренней травмы улитки. И то, и другое можно часто наблюдать при неправильном расположении кохлеостомы и базальной деформации электродов при наличии апикального сопротивления. Переломы костной спиральной пластинки встречаются и в том случае, когда диаметр электрода больше, чем просвет барабанной лестницы – особенно в верхушке улитки. Неизвестно, в какой степени перелом или смещение костной спиральной пластинки может вызывать потерю слуха. Повреждения костной спиральной пластинки и базилярной мембраны у животных, судя по всему, приводят лишь к небольшой потере клеток спирального ганглия, ограниченной местом перелома или разрыва. Обширная потеря клеток ганглия не наблюдается у животных до тех пор, пока повреждение костной спиральной пластинки или базилярной мембраны не затрагивает большие участки улитки.
Техника введения
Введение электродной системы внутрь улитки определенно играет важную роль в сохранении слуха. Исследования височных костей показали, что глубокое и насильственное введение может привести к тяжелому разрушению тонких структур улитки. Однако авторы этой статьи считают, что следует выполнять 360-градусное введение для обеспечения хорошей функции кохлеарного импланта. Эндост нужно открывать, используя специальное приспособление или маленькую иглу Розена. Кроме того, введение электродов нужно проводить немедленно, чтобы предотвратить потерю перилимфы. В полость мастоида кладется маленькая пластинка из силастика, чтобы в течение последующей тимпанотомии предотвращать загрязнение электродной решетки кровью или костной пылью. Во время введения электродов нужно, чтобы электродная решетка скользила вдоль наружной стенки улитки до своего конечного положения. Чтобы снизить усилия при введении, в открытый эндост можно ввести каплю хирургической смазки, такой, как гиалуроновая кислота. Нужно избегать любого применения силы, и остановить введение при достижении первой точки сопротивления. После этого нельзя выполнять никаких маневров по введению.
Закрытие
Закрытие кохлеостомы достигается с помощью кусочков разных тканей, которые кладутся поверх электродной решетки в месте кохлеостомы. На сегодняшний день больше всего опыта накоплено для циркулярных или нециркулярных фасциальных тканей. Похоже, что дополнительная фиксация с помощью фибринового клея облегчает закрытие. Маленькие кусочки мышечной ткани обычно используются для закрытия последующей тимпанотомии, в то время как костная пыль используется для фиксации электродов в мастоидной полости.
Вспомогательное медицинское сопровождение в процессе операции и после нее
Цель послеоперационного лечения – обеспечить защиту от длительного отмирания клеток внутри улитки. Применяется внутривенное введение кортикостероидов для предотвращения или ограничения апоптоза функциональных клеток. При этом доступны разные схемы, но дозировка должна превышать 250 мг преднизолона, чтобы гарантировать его достаточную концентрацию в перилимфе. В дополнение к этому внутривенное введение антибиотиков помогает избежать послеоперационной инфекции, которая может ухудшить остаточную функцию улитки.
Обсуждение
Проблема повреждения внутренних элементов улитки и нервных структур, которое может вызвать введение электродов, привлекает к себе повышенный интерес с момента появления технологии кохлеарной имплантации. Даже при использовании надлежащих хирургических мероприятий остаточный слух полностью теряется как минимум в 10% случаев. Точная причина потери слуха у этой группы пациентов остается неясной и может быть вызвана целым рядом факторов. Мы считаем, что тщательный анализ деталей травмы, вызываемой введением электродов, поможет исключить или смягчить потерю слуха у владельцев кохлеарных имплантов.
Конечно, изучения височных костей человека ограничены посмертным исследованием. Кроме того, большинство современных электродных систем, используемых для гибридных устройств, вызывают минимальные кохлеарные травмы или вовсе их не вызывают, если соблюдать правильные хирургические принципы. Следовательно, наличия инородного тела внутри барабанной лестницы может быть достаточно для возникновения потери слуха. Механизм этого процесса может включать в себя формирование новых тканей и сжатие базилярной мембраны, не вызывая явной травмы. Кроме того, деликатные имплантации, проведенные в больную улитку, демонстрируют значительные функциональные потери. Несмотря на отсутствие подробных знаний о механизме потери слуха, все эти факторы теоретически способны стать ее причиной или сопутствовать ей. Следовательно, пока исследования не откроют точные механизмы, текущие хирургические протоколы должны учитывать все возможные параметры.
Одно из направлений, которое может значительно улучшить понимание возникновения потери слуха при хирургической операции – появление методов мониторинга, которые смогут отслеживать изменения слуховой функции в реальном времени в процессе кохлеарной имплантации. Такая технология может обеспечить прямую и живую обратную связь при продвижении электродов внутрь улитки. Благодаря этому хирург сможет остановить или вынуть обратно электродную систему, как только он заметит электрофизиологические изменения, связанные с началом возникновения травмы улитки. Конечно, это потребует точного определения характеристик острых электрофизиологических изменений, связанных с травмой внутреннего уха, как при нормальном слухе, так и при разных степенях его потери. Кроме того, нужно будет сопоставить эти электрофизиологические образцы с реальными уровнями слуха и кохлеарных повреждений. Хотя отдельные попытки этого уже проводились, польза этих традиционных методов была ограничена снижением коэффициента сигнал/шум, возникающем при отдаленном мониторинге через другие ткани.
В качестве альтернативы можно было бы прямо наблюдать за внутренними кохлеарными структурами в процессе введения электродов. Некоторые технологии могут позволить это в самом ближайшем будущем. Однако эти морфологические изменения вначале придется связать с действительными уровнями слуха, и лишь тогда эта технология сможет принести пользу в сочетании с электрофизиологическими изменениями, описанными выше.
Суммируя все сказанное, ипсилатеральное сохранение слуха при кохлеарной имплантации возможно и клинически достижимо. Кроме того, сочетание акустического и электрического слуха доказало свою пользу, особенно в меняющихся слуховых условиях. А потому при наличии достаточного остаточного слуха эти дополнительные усилия кажутся вполне оправданными. Современные хирургические и дополнительные медицинские протоколы учитывают все возможные механизмы потери слуха, до тех пор, пока улучшенные знания и/или технологии не помогут подробно объяснить возникновение внутренней патофизиологии улитки в ответ на имплантацию электродов.