Правила ухода после удаления бородавки
Чтобы избежать осложнений и ускорить заживление травмированного участка кожи после удаления бородавки подошвенной или расположенной в любом ином месте, необходимо соблюдение определенных правил.
Врачи медицинского центра «МедБиоСпектр» по завершению процедуры удаления бородавки обязательно подробно инструктируют пациента о порядке и нормах ухода за раной и подбирают оптимальные лекарственные препараты. Получить полный комплекс услуг высокого качества наши клиенты могут в Москве, в клинике на м. Каширская, и в г. Раменское, на ул. Чугунова, 21-А.
Правила обработки и лечения послеоперационной раны
Наиболее часто для удаления бородавок используется лазерная технология и криодеструкция, в меньшей мере – радионож и хирургическая операция. Это также влияет на то, сколько заживает после удаления бородавок образовавшаяся ранка. В целом в числе факторов, предопределяющих затраты времени на заживление, специалисты называют:
Чем обработать бородавку после удаления?
В первые дни после процедуры для обработки раны потребуется применение средств с антисептическим и подсушивающим эффектом. Это недорогие общедоступные препараты:
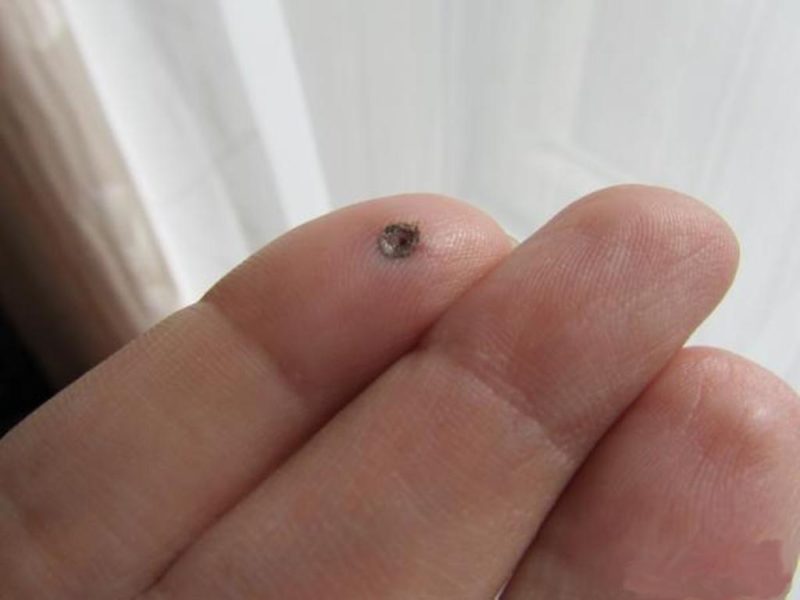
После самостоятельного отпадания плотной корки рану обрабатывают мазям и гелями, оказывающими восстанавливающее действие – Пантенол, Левомеколь, Актовегин и т.п.
В течение первых 2-3-х дней рану не следует мочить, в дальнейшем – избегать механических воздействий на нее, употребления косметических средств, попадания солнечных лучей. В течение месяца не посещать бассейн, баню, сауну, не принимать ванну.
Если рана не заживает окончательно или болит после удаления бородавки на протяжение 3-4 недель, следует обратиться за консультацией к лечащему врачу. Такая ситуация может быть вызвана ослаблением организма либо микробным заражением, что потребует соответствующей медикаментозной терапии.
По любым вопросам о удалении бородавок, а также последующим уходу и реабилитации вы всегда можете обратиться к опытным специалистам МЦ «МедБиоСпектр». Запись на прием – по тел. +7 (495) 231-26-13.
Немногие знают, что кожа и подкожная клетчатка — самый большой орган человеческого тела, общая масса которого составляет пятую часть массы тела, а площадь — 1,5-2 м2. Кожа, нервы и вещество мозга развиваются из одного зародышевого листка. Вот почему в коже так много различных рецепторов: холодовых, тепловых, болевых, тактильных, барорецепторов и других. Здесь же находится выделительная система в виде потовых и сальных желез.
Кожа — это дыхание и кровообращение, в ней находится четверть всех сосудов. К сожалению, замечено, что уже к 25 годам просвет капилляров уменьшается в два раза, а ведь от него зависит «подвоз» необходимых для жизни клеток веществ и «отвоз» отработанных продуктов.
Благодаря своему строению кожа упруга, эластична и способна оказывать значительное сопротивление механическим давлениям, ушибам. Кожа задерживает небезопасные для организма инфракрасные лучи, а часть ультрафиолетовых лучей в определенном спектре проникает внутрь, стимулируя выработку в коже пигмента меланина, играющего определенную роль в обмене веществ.
Кожа и подкожная клетчатка — это лимфатическая система, наша канализация, от состояния которой зависит механическая и бактериостатическая защитная, иммунная система организма.
Кожа — это биологически активные точки, через которые воспринимается и передается информация, связывающая нас с единым информационным полем Вселенной. Только воздействуя на меридиональные точки, можно корригировать состояние человека и добиваться выздоровления.
Как видим, кожа — орган, решающий многие проблемы, главная из которых — поддержание постоянства температуры тела независимо от внешней среды. И как же безобразно мы к этому органу относимся!
Если глаза, как известно, — зеркало души, то кожа — зеркало здоровья. Неправильное питание (преимущественно мясная, крахмалистая пища с большим количеством сахара и жиров) приводит к появлению прыщей, угрей, фурункулов и других воспалений кожных покровов. Зашлакованность организма в результате плохой работы желудочно-кишечного тракта способствует развитию гнилостных и бродильных процессов в организме, самоотравлению, отсюда — неприятный запах изо рта, потливость. Возникают различные кожные образования — бородавки, родинки, папилломы, экзема, псориаз и т. д., то есть тело сигнализирует о внутренней грязи, которая ищет выхода в различных проявлениях.
Наладив питание и режим жизни, очистив организм, вы поможете своей коже дышать и выполнять все свои функции. Чистотел при лечении кожных заболеваний незаменим. Это радикальное наружное средство. Можно, например, приготовить мазь из свежего сока травы (летом) или порошка травы чистотела поровну с вазелином с добавлением 0,25% карболовой кислоты, а иногда салициловой или эвкалиптовой настойки. Употребляемая наружно при различных воспалениях кожи, такая мазь действует эффективно. При болезнях кожи с гнойными выделениями лучше соединить (1:1) такую мазь с мазью из ноготков (календулы). Можно также добавить мед, тогда без карболки.
В отваре чистотела купают детей с кожными болезнями.
Из чистотела и других трав можно приготовить противозолотушный чай:
1 ст. ложку смеси заварить 1 стаканом кипятка, настаивать 1-2 часа, процедить и пить по 1 ст. ложке 3-5 раз в день.
Для лечения чирьев, фурункулов, карбункулов, паронихии наружно применяется отвар или свежий сок чистотела большого.
При кожных болезнях и дефектах на лице — волчанке, прыщах, желтых пятнах, веснушках — очень эффективно наружное применение свежего сока чистотела большого или мази из порошка травы.
При угрях и сыпи на лице рекомендуется мазать пораженные участки соком чистотела большого, а также принимать ванны с отваром травы (50 г на ведро воды). Можно пользоваться и консервированным соком на 25% водки.
Для удаления веснушек и угрей, лечения мокнущих экзем и сыпей на лице приготовить следующий наружный состав:
Следует наносить смесь порошков на влажное лицо и протирать его.
Внутрь при этом можно принимать напар из следующих трав и плодов:
4 ст. ложки (25 г) смеси залить 1 л кипятка, запарить на ночь, плотно закрыть и тепло укутать, днем процедить и выпить весь напар в 8 приемов.
Для лечения хлоазмы (пигментные пятна, преимущественно на лице, появляющиеся во время беременности, при некоторых заболеваниях женской половой сферы, глистных инвазиях) рекомендуется свежим соком травы чистотела большого смазывать пятна ежедневно 2 раза в день.
С этой же целью можно использовать настойку сушеной травы на водке (1:5). Салфетки, пропитанные настойкой и слегка отжатые, накладывать точно на область пятен на 15-20 минут ежедневно.
Для лечения бородавок рекомендуется соком из свежей травы чистотела большого трижды (с интервалом 2-3 минуты) смазывать их 2 раза в день. Продолжительность лечения — до получения желаемых результатов, примерно в течение 10-15 суток.
По этой же методике можно лечить мозоли.
При грибковых поражениях кожи, например эпидермофитии, рекомендуется приготовить состав из свежего сока травы чистотела большого в виде порошка в соединении с цветами ноготков или с мазью из них — в равных количествах. Иногда также к составу присоединяется в равной мере и сок или сгущенный отвар корня аира.
Для лечения абсцессов сок чистотела большого, свежий или консервированный на 25% спирта или водки, можно прикладывать, намочив марлю, непосредственно к нарыву или делать из него мазь 1:4.
При ограниченных ихтиозах у детей (на ребре ладошки, на пяточках и на подошвах) хорошо делать горячие ванночки: на 1 л горячей — насколько терпится — воды добавить 200 г питьевой соды, попарить пораженные места 15 минут, а затем смазать таким составом:
Компоненты тщательно перемешать и настоять 10 часов. Смазывать пораженные места несколько раз в сутки. Внутрь принимать водный настой вырезанных глазков картофеля (2 ст. ложки глазков старого картофеля на 0,5 л кипятка). Глазки залить кипятком и настоять ночь. Пить по 1 ст. ложке 3 раза в день перед едой. Пить длительное время.
От ихтиоза помогает также такой состав:
Все компоненты смешать и смесь настоять 2 недели в темном месте. Добавить 50 мл дистиллированной воды, процедить. Мягким птичьим перышком осторожно смазывать пораженные места. Через полчаса наложить тряпицы, обильно смоченные птичьим жиром, и завернуть в виде жировых компрессов на ночь.
Внутрь при этом 3 раза в день принимать по 100 мл морковного сока, периодически чередуя его с соком картофеля, свежей капусты, свеклы красной. Раз в неделю — строго в определенное время (не меняя) проглотить желчный пузырь, снятый с разделанного двухнедельного цыпленка. Заглатывается целым и запивается водой. Повторять придется на протяжении 10 недель.
Для лечения мозолей, а также псориаза, красной волчанки, кожного туберкулеза необходимо приготовить мазь из следующих компонентов:
Все компоненты тщательно перемешать и смазывать больные места.
Для лечения простых свежих ран используется отвар чистотела большого (1 ст. ложка на стакан) или сок растения, консервированный на водке на 25-50%, который применяется неразведенным.
Сильное средство при застарелых незаживающих ранах — мазь из порошка травы чистотела большого пополам с коровьим маслом. Можно применять и свежий сок или консервированный на 25 % водки. Консервируют иногда и на 50 % водки.
При язвах, плохо заживающих ранах рекомендуется приготовить следующий сбор:
1 ст. ложку сбора залить 100 мл крутого кипятка, закрыть, настоять 1 час, сцедить. Делать компрессы с интервалом 2,5-3 часа. Очень хорошо очищает от гноя и приводит к скорейшему заживлению ран.
При язвах, плохо заживающих ранах рекомендуется также следующий сбор:
Сбор залить 0,5 л водки, закрыть, настоять 14 дней в темном месте при комнатной температуре, 2 раза в неделю встряхивать. Не сцеживая, влить в разогретое облепиховое масло (300 мл). Кипятить на водяной бане 10 минут на слабом огне. Слить, настоять еще 7 дней в темном месте. Процедить в посуду из темного стекла и смазывать раны.
При трещинах на пятках рекомендуется, приготовить следующий сбор:
Сбор залить 300 мл крутого кипятка, закрыть, остудить, сделать лепешку и приложить ее на больное место на 3 часа. Лепешку можно использовать 3-4 раза, заворачивая ее для сохранности в пакет, чтобы не высыхала.
При трещинах на пятках можно также приготовить следующий сбор:
Сбор залить 200 мл крутого кипятка, закрыть, настоять 5-7 минут. Приготовить картофельное пюре и смешать, с отваром, не процеживая. Сделать лепешку или пластырь, положить на больное место на 2-3 часа, затем очистить ноги от ороговевших размягченных мозолей и струпьев, сделать массаж и смазать маслом или мазью.
При облысении, выпадении волос, перхоти, ранах, диатезах, лишаях, сыпях, экземах и других заболеваниях кожи готовят такой сбор:
Половину смеси кипятить 20-25 минут в 5-6 л кипятка, процедить, отжать и делать примочки на пораженные места.
При перхоти, облысении, выпадении волос, для улучшения их роста, а также при экземах, лишаях приготовить сбор:
Смесь тщательно растереть, залить кипятком так, чтобы только покрыть водой, и настаивать не менее 3 часов. Затем прокипятить в течение 5-7 минут, процедить, отжать и делать компрессы. Можно также развести водой и мыть голову и участки тела, пораженные различными кожными заболеваниями.
Источник: «Чистотел. Мифы и реальность» И. П. Неумывакин
Добавить комментарий
Софья
Невероятно полезная статья, всё написано очень доступно и ясно. Очень помоги, спасибо)
Топ средств для обработки ран, порезов, ожогов
Ожоги, ссадины, порезы и царапины могут образоваться на теле даже после обычной уборки дома, не говоря уже о детских играх во дворе или путешествиях. Чтобы не допустить осложнений в виде нагноения, распространения повреждения, заживления с рубцеванием, важно правильно обрабатывать раны и ожоги. Причем, делать это нужно с использованием определенных средств, которые должны быть в вашей аптечке.
Первичная обработка ран
Сразу после обнаружения раны, ссадины, мелких ожогов или порезов, важно провести первичную их обработку. Это связано с тем, что предметы, которыми наносятся раны, обычно нестерильны, и, при повреждении кожи, в ткани попадают микробы, которые могут вызвать гнойное воспаление, ухудшат течение восстановительного периода.
Важно! Эти средства нельзя заливать в рану, как делают многие. Во-первых, это больно, спирт раздражает нервные окончания. Во-вторых, спирт обладает раздражающим, прижигающим эффектом, что ухудшит заживление. Обрабатывается только кожа вокруг раны.
Средства для заживления ран и ожогов: первая стадия
Любые раны, которые возникают на коже, имеют две стадии заживления. Первая – это воспалительная стадия, когда ранка припухает, краснеет, в ней могут скапливаться сукровица и даже гной. В этой стадии нужно применение антисептических, противовоспалительных препаратов. Если ранка склонна к нагноению, могут потребоваться местные антибиотики или антисептики.
Также препараты подбирают, исходя из степени повреждения и глубины ран – неглубокие порезы, царапины, ссадины или ожоги, абсцессы, трофические язвы.
Преимущества препаратов, заживляющих ранки на первой стадии:
Минусы этих средств:
Чтобы избежать любых побочных эффектов, нужно использовать любые средства строго по инструкции.
Препарат выпускается в форме мази, используется наружно. Продается без рецепта врача. Активные компоненты препарата – диоксометилтетрагидропиримидин с хлорамфениколом. Обладает антибактериальным эффектом, помогает в стимуляции местной иммунной защиты, регенерации тканей, подавлении воспалительного процесса, связанного с бактериальной инфекцией. Мазь наносят тонким слоем на предварительно очищенную ранку, сверху прикрывают повязкой. Повторяют до 3-4 раз в сутки, пока ранка не начнет затягиваться.
Может применяться для обработки как мелких ран и царапин, так и гнойных, мокнущих ран, термических ожогов, трофических язв. Помогает в заживлении постоперационных ран.
Важно помнить – препарат содержит антибиотик, имеет ряд противопоказаний, применяется только на предварительно очищенные поверхности, возможна непереносимость компонентов.
2. Эплан раствор или крем
Препараты обладают комплексным эффектом – бактерицидным, ранозаживляющим, обезболивающим и регенерирующим. В состав входят триэтиленгликоль, гликолан, этилкарбитол, ПЭО, глицерин. Помогает защищать раны в период первичного заживления, стимулирует восстановление новых клеток, не содержит антибиотиков, предотвращает образование грубых рубцов, защищает кожу от дополнительного повреждения. Помогает улучшить кровообращение, устраняет отечность и боль.
Эплан не наносят на кровоточащие раны, возможна аллергическая реакция.
Основное действующее вещество – повидон-йод 10%, обладает антисептическим, дезинфицирующим свойством, стимулирует заживление ран. Продается без рецепта врача, отлично подходит для первичной обработки свежих ссадин, порезов, ран. После обработки наносят мазь тонким слоем на область поражения, до 3 раз в сутки, можно применять под повязки.
Также обладает слабым противовоспалительным эффектом, показана при инфицированных дерматитах, ожогах, порезах, ссадинах, микробных и грибковых поражениях. Раствором можно обрабатывать кожу и слизистые в неразбавленном виде. Препарат не жжет.
Возможны аллергические реакции, запрещен при гиперфункции щитовидной железы, применении радиоактивного йода, почечной недостаточности.
Продается без рецепта врача, в составе: растительные масла, пчелиный воск, витамины и нафталанская нефть. Помогает при травмах и остром воспалении на коже, помогает защищать эпидермис от дальнейших повреждений. Стимулирует ускоренное заживление ран и порезов, уменьшает риск образования рубцов. Обладает противоотечным, слабым антивоспалительным эффектом.
Наносится на поверхность заживающих ранок до 2 раз в день. Не применяют для лечения хронических ран, трофических язв.
Средства для заживления ран: вторая стадия
После того, как ранка очищается, покрывается корочкой, из нее перестает сочиться сукровица или гной (или после хирургического удаления гноя) важно стимулировать образование новых тканей, которые образуют рубчик и закрывают ранку. Препараты, которые применяют на второй стадии, подсушивают, восстанавливают ткани, помогают в заживлении любых повреждений, стимулируют деление клеток, увлажняют кожу, тормозят воспаление.
Важно помнить, некоторые средства могут обладать побочными эффектами, применяются строго по инструкции. Для снижения риска образования рубцов и шрамов, активной регенерации тканей могут помочь ряд средств.
Содержит в составе декспантенол, продается без рецепта, обладает функциями стимулятора регенерации тканей. Такой эффект достигается за счет того, что пантенол – это производное витамина В5, который работает в тандеме с витамином А. Они стимулируют метаболизм клеток кожи, увеличивают синтез коллагена и регенерацию эпителия.
Помогает в заживлении мелких механических и термических повреждений, ссадин, царапин, негнойных ран. Также помогает при лечении солнечных ожогов, дерматитов, опрелостей. Наносится на область ранок до 4 раз в день тонким слоем, не прикрывается повязкой. Переносится хорошо, практически не имеет побочных эффектов и противопоказаний.
Препарат продается без рецепта, обладает комплексным эффектом за счет содержания биологически активных компонентов плазмы крови. Нормализует капиллярное кровообращение, стимулирует регенерацию клеток, уменьшает воспаление и отек, помогает в заживлении с минимальными рубцами. Показан при поверхностных ожогах, ссадинах, порезах, плохо заживающих ранах. Применяется на сухих ранах в стадии эпителизации. Наносится тонким слоем до 2 раз в сутки.
Хорошо переносится, изредка возможна аллергическая реакция, противопоказаний у препарата нет.
Препарат применяется наружно, продается без рецепта, показан для инфицированных ран, которые трудно заживают. В составе содержится два антибактериальных препарата, подавляющие активность флоры при инфицированных порезах, ранах, поверхностных ожогах. Порошок помогает образовать корочку на мокнущих ранах, мазь стимулирует заживление.
Выделен ряд побочных эффектов и противопоказаний, о которых нужно прочитать в инструкции. Применяют осторожно, на небольших поверхностях, не применяют для глубоких трофических язв и обширных повреждений.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.



