Острый гайморит: как не довести болезнь до серьезных осложнений?
На сегодняшний день практически каждый человек слышал о таком заболевании, как острый гайморит. Самое главное, что важно знать, это что такое гайморит и как не «запустить» болезнь. Итак, острый гайморит — это острое воспаление гайморовых пазух. Гайморовы пазухи — это две полости (или по-научному «синусы»), располагающиеся в толще верхней челюсти, поэтому есть и другое название заболевания: «верхнечелюстной синусит».
Причины острого гайморита
Для того, чтобы разобраться в том, как развивается острый гайморит, надо понимать, что происходит в полости носа и пазухе при возникновении болезни. В полости носа находится слизистая оболочка, которая распространяется в полость пазухи. В свою очередь, пазуха как бы «открывается» в нос при помощи отверстия или соустья. Когда в носу начинается воспаление, то возникает активный рост бактерий, которые через соустье попадают в пазуху. А из-за выраженного отёка слизистой носа соустье закрывается, и бактерии, попавшие в пазуху, начинают расти в ней, вызывая воспаление. Так же частой причиной развития гайморита могут стать и больные зубы. Дело в том, что часть зубов верхней челюсти опускаются корнями в полость пазухи. Когда в зубе имеется воспалительный процесс, то он распространяется на слизистую оболочку пазухи. Гораздо реже гайморит может развиться из-за снижения иммунитета, особенно при длительных хронических заболеваниях.
Таким образом, причинами, вызывающими острый гайморит являются:
Симптомы острого гайморита
Диагностика острого гайморита
Зачастую, в диагностике острого гайморита сложностей не возникает. Для этого пациента должен осмотреть врач-оториноларинголог. Диагноз ставится на основании жалоб и анамнеза болезни, данных осмотра, рентгенологического исследования (в последнее время чаще используется компьютерная томография околоносовых пазух), общего анализа крови, мазка из полости носа или пазухи на микрофлору и чувствительности к антибиотикам.
При осмотре (метод носит название «передняя риноскопия») выявляется покрасневшая и отечная слизистая полости носа с гнойным или слизисто-гнойным отделяемым. Так же врач оценивает и состояние перегородки носа (бывает такое, что она искривлена, что может значительно ухудшить процесс лечения). Далее проводится постукивание (или «перкуссия») передних стенок верхнечелюстных пазух, при выраженном воспалении пациент почувствует боль.
Рентгенологическое исследование или компьютерная томография позволяет точно установить диагноз и оценить состояние пазух, что позволит назначить правильное лечение.
В общем анализе крови обычно бывает повышение лейкоцитов, СОЭ, палочкоядерных нейтрофилов.
Мазок покажет, какой микроб вызвал это воспаление, а определение чувствительности — подобрать правильный препарат.
Лечение острого гайморита
Острый гайморит лечится антибиотиками. При первом посещении врача назначается антибиотик широкого спектра действия. А когда будет готов результат мазка, то антибиотик может быть заменён, за исключением, если микроб уже чувствителен к препарату. Для того, чтобы убрать отёк в носу, пациенту назначаются сосудосуживающие капли в нос на срок от 5 до 7 дней. Так же назначаются антигистаминные (противоаллергические) препараты. Хороший эффект дают растительные муколитические препараты, они способствуют разжижению и лучшему отхождению содержимого пазух.
Промывание полости носа и пазух солевыми растворами позволяет убрать содержимое из носа. Промывание может проводиться в домашних условиях специальными устройствами, купленными в аптеке, или в лечебных учреждениях при помощи аспиратора и насадки.
Самой распространённой процедурой для лечения гайморита является пункция верхнечелюстной пазухи. Пункция (или в простонародии «прокол») позволяет быстро убрать гной из пазухи и значительно ускорить выздоровление.
Если пациент во время обратится к врачу и начнёт лечение, то процесс выздоровления наступит значительно раньше, и можно избежать многих осложнений, связанных с острым гайморитом.
Аэросинусит
Аэросинусит — острое воспалительное заболевание придаточных пазух носа, возникающее в следствие их травмирования при резком изменении давления атмосферного воздуха. Аэросинусит может наблюдаться у летчиков, аквалангистов, участников кессонных работ или экспериментов в барокамере. Клиническая картина аэросинусита включает заложенность носа, боли и распирание в области воспаленного синуса, головные боли, наличие отделяемого из носа. Диагностику аэросинусита проводят при помощи риноскопии, рентгенографии придаточных пазух носа, бактериологического исследования. Лечебные мероприятия при аэросинусите включают закапывание сосудосуживающих капель, промывание и дренирование околоносовых пазух, санацию носоглотки. При наличие показаний осуществляется хирургическое лечение (гайморотомия, фронтотомия).
Общие сведения
Резкий перепад давления воздушной среды, в которой находится человек, способен вызвать баротравму заполненных воздухом структур его организма. Кроме аэросинусита при этом может возникнуть повреждение барабанной полости (аэроотит) и легких (пневмоторакс, эмфизема). По частоте встречаемости среди этих заболеваний аэросинусит находится на втором месте после аэроотита. Наиболее часто им страдают летчики, испытывающие значительные перепады давления при резком наборе высоты или снижении самолета, водолазы при глубинных погружениях, рабочие в кессоне, а также лица, проходящие испытания в барокамере.
Механизм возникновения аэросинусита
Появление аэросинусита связано с нарушением равновесия давления воздуха внутри околоносовой пазухи и во внешней среде. При повышении атмосферного давления давление внутри синуса оказывается сравнительно низким, что способствует скоплению в пазухе экссудата и крови. При понижении внешнего давления давление в синусе оказывается избыточным и может травмировать его стенки. В обоих вариантах некомпенсированный перепад давления негативно сказывается на состоянии и кровоснабжении слизистой околоносовой пазухи, что может приводить к появлению воспалительных изменений с развитием аэросинусита. Возникает отечность слизистой, подслизистые кровоизлияния, нарушается вентиляция пазухи. В таких условиях легко происходит инфицирование пазухи и аэросинусит осложняется гнойным синуситом.
Современная отоларингология считает, что возникновению аэросинусита в значительной мере способствуют патологические изменения, затрудняющие вентиляцию синусов и нарушающие проходимость отверстий, сообщающих их с полостью носа. Так, аэросинусит чаще развивается у лиц с искривлением носовой перегородки и нарушением анатомического строения носовой полости в результате врожденных аномалий или травм носа. Воспалительные процессы носоглотки (ринит, аденоиды) и аллергические заболевания, сопровождающиеся отечностью слизистой носа (поллиноз, аллергический ринит), также благоприятствуют развитию аэросинусита.
Симптомы аэросинусита
Аэросинусит носит преимущественно двусторонний характер. Он проявляется интенсивной головной болью и болью в лице, часто в области локализации пораженных околоносовых пазух. Боли при аэросинусите могут иррадиировать в висок или носить диффузный характер. Как правило, они сопровождаются ощущением избыточного давления, распирания или тяжести в воспаленных синусах. Пациенты с аэросинуситом жалуются на заложенность носа и выраженное затруднение носового дыхания. В отдельных случаях отмечаются носовые кровотечения.
Присоединение вторичной инфекции при аэросинусите характеризуется повышением температуры тела, появлением общих симптомов (недомогание, слабость, утомляемость) и густых выделений из носа, имеющих желтый или зеленовато-желтый цвет. Наиболее часто аэросинусит развивается с поражением лобной пазухи и сопровождается симптомами фронтита. Реже встречается верхнечелюстной аэросинусит, проявляющийся характерными признаками гайморита.
Диагностика аэросинусита
В диагностике аэросинусита важное значение имеет расспрос пациента относительно его профессии и выявление в анамнезе факта баротравмы. При осмотре пациента с аэросинуситом отоларинголог может выявить расширение кожных капилляров в области пораженных придаточных пазух носа. Также обращает на себя внимание дыхание пациента через рот.
Проводится осмотр носовой полости — риноскопия. Он позволяет диагностировать патологические состояния носоглотки, которые способствовали появлению аэросинусита и способны усугубить его течение. При риноскопии наблюдается отечность и гиперемия слизистой, вытекание отделяемого из отверстий пораженных околоносовых пазух. Рентгенография околоносовых пазух при аэросинусите выявляет затемнение в них, иногда на рентгенограмме отмечается уровень жидкости. Бактериологическое исследование мазка из носоглотки и отделяемого из носа производится для определения вида патогенной микрофлоры и ее чувствительности к антибактериальным препаратам.
При подозрении на сочетание аэросинусита с аэроотитом проводится исследование слуха (аудиометрия) и отоскопия, для диагностики повреждений легочной ткани — рентгенография легких.
Лечение аэросинусита
На время лечения пациенты с аэросинуситом освобождаются от работ, связанных с полетами на самолете, кессонами, барокамерами и подводными погружениями. Основными задачами лечения аэросинусита являются: снятие отечности слизистой, восстановление проходимости и нормального дренирования пораженных придаточных пазух. С этой целью проводят закапывание в нос сосудосуживающих препаратов (ксилометазолин, оксиметазолин, нафазолин и пр.), дренирование и промывание околоносовых пазух при помощи отсоса по методу «кукушки» или путем синус-эвакуации с использованием синус-катетера. При интенсивном болевом синдроме показано назначение анальгетических и противовоспалительных медикаментов.
Важное значение имеет лечение сопутствующих заболеваний носоглотки, усугубляющих течение аэросинусита. Аэросинусит, осложненный вторичной инфекцией, требует проведения системной антибиотикотерапии, которая назначается по результата антибиотикограммы. Эффективно применение физиотерапии: УВЧ, диадинамические токи, соллюкс, ультрафонофорез, ингаляции. Однако ее проведение возможно только при нормальной температуре тела пациента.
В большинстве случаев аэросинусита консервативная терапия оказывается достаточно результативной и приводит к выздоровлению пациента. При невозможности адекватного дренирования пазухи консервативными методами и скоплении большого количества гнойного экссудата в полости синуса возникает угроза развития гнойных осложнений: абсцесса головного мозга, гнойного менингита, остеомиелита. В таких ситуациях показано хирургическое лечение аэросинусита. Проводится операция гайморотомии или фронтотомии, которая заключается в вскрытии соответственно верхнечелюстной или лобной пазухи, удалении из нее гноя и некротизированных тканей, создании условий для нормального дренирования.
Авиаперелет при текущем гайморите: скрытые опасности и профилактика ухудшения состояния
Современному человеку приходится много ездить по миру. Поэтому актуальность вопроса о возможности полётов на самолёте при гайморите сегодня высока. Насколько велик риск осложнений? И что необходимо знать, собираясь в полет во время текущего воспаления гайморовых пазух?
Гайморит весной, зимой и осенью — частая проблема жителей городов. Однако залёживаться под одеялом не получается: современный ритм жизни требует высокой работоспособности и постоянной активности. Если мучают боли в пазухах (синусит), лететь рискованно. Но иногда необходимо. Как же поступить?
Когда можно, а когда нельзя летать на самолёте?
Можно ли лететь на самолёте с развившимся гайморитом? Врачи считают, что при этой болезни полёты допускаются не для всех пациентов. Противопоказания для полёта отсутствуют, если:
Известен и ряд случаев, когда доктора отговаривают больного от перелёта. Пренебрегать их советом не стоит. Лучше сначала вылечить болезнь, а потом лететь за границу. Подобное поведение будет разумно, если:
Если взрослый или ребёнок всё же отправится в путешествие с подобными симптомами, возможны осложнения. Поэтому отпуск точно не принесёт удовольствия. Полёт при тяжёлом гайморите чреват:
Анатомические факты
Верхнечелюстные пазухи заполняются воздухом, если человек здоров. Полость носа соединена с ними благодаря небольшим отверстиям. Внутри пазух имеется слизистая оболочка, покрытая реснитчатым эпителием.
Если в полость гайморовых пазух попадают бактерии, вирусы или инородные тела, увеличивается объем секретируемой слизи, что с одновременными движениями ресничек эпителия приводит к тому, что патогенный фактор выводится из пазухи в в полость носа, а оттуда наружу. Так пазухи очищаются.
Когда слизистая воспаляется и отекает, слизь застаивается. Воспаление прогрессирует, затрагивая ухо, барабанную полость и евстахиеву трубу. Отекает слизистая оболочка органа слуха. Итог — ухудшение слуха.
Дело в том, что носоглотка и среднее ухо сообщаются посредством евстахиевой трубы. Если внтуриушное давление повышается и выравнивается с давлением внешней среды, снижается чувствительность уха. Барабанная перепонка меньше колеблется, поэтому снижается слух.
Многие люди знают ощущение заложенности в ушах. Это связано с тем, что меняется внешнее атмосферное давление. Если слизистая оболочка не подвержена действию патогенных факторов, человеку достаточно зевнуть или несколько раз сглотнуть слюну, чтобы устранить проблему. Так увеличивается пространство в полости слуховой трубы.
Но при осложнённом воспалении гайморовых пазух это сложно. Если давление внешней и внутриполостной среды серьёзно различается, у больного разрывается барабанная перепонка. Если вовремя не оказать медицинскую помощь, человек может оглохнуть или стать тугоухим.
Типы воспаления гайморовых пазух
Дети от 3 до 6 лет, подростки и взрослые с гайморитом требуют особого внимания. Полёт зачастую приходится откладывать. Напомним, летать можно не всегда. Поэтому перечислим разновидности гайморита, чтобы разобраться, сколько времени потребуется, чтобы выздороветь и всё-таки побывать на вожделенном экзотическом курорте.
Также доктора различают гаймориты по причине, спровоцировавшей болезнь. Их важно знать, чтобы правильно лечить пациента. Перечислим виды гайморита в зависимости от этиологического фактора:
По расположению патологического процесса выделяются двусторонние и односторонние острые и хронические гаймориты.
Терапевт и ЛОР могут отговаривать от перелёта пациентов с острым воспалением или с обострением хронического гайморита. Также нежелательно путешествовать при появлении полипов и кистозных образований. Поэтому при симптомах простуды необходимо посетить врача. Он назначит обследование, которое подскажет, можно ли человеку садиться на самолёт.
Что взять в дорогу при гайморите?
Вожделенное разрешение от доктора получено, но это не повод пренебрежительно относиться к проблеме. Нужно взять с собой в путешествие аптечку. В неё придётся положить противоотёчные средства. Также хорошо, если пациент в дороге будет выполнять некоторые упражнения, снимающие боль и давящее чувство в гайморовых пазухах.
Из лекарств авиапутешественнику с гайморитом придётся взять назальные капли или специальные спреи. Они сделают перелёт комфортнее. Уместны сосудосуживающие препараты. Особенно полезны:
Однако пассажиры самолётов должны быть предупреждены, что в салон можно проносить ограниченное количество жидкостей. Максимально допустимый общий объём — 1 л. При этом лекарства помещаются в прозрачный полиэтиленовый пакет. Упаковка каждого препарата не должна быть больше ста миллилитров.
Исключение возможно, если человек заранее получил справку от ЛОРа. Поэтому визит к врачу перед авиапутешествием неизбежен. Он избавит человека от возможных недоразумений в аэропорту и на борту.
Как избавиться от заложенности в ушах?
Если у пассажира заложены уши, важно соблюдать простые правила. Нужно пить кофе, негазированную воду, чай. Также помогают зевки. Ещё у стюардессы можно попросить леденец. Процесс рассасывания также облегчает самочувствие пассажира.
Достаточно эффективным способом избавиться от неприятного, а иногда и опасного симптома считается специальное упражнение «продувка ушей»: закрыв пальцами обе ноздри, попытаться дуть в нос.
Если в день путешествия принять указанные меры, оно будет вполне безопасным. Но если человек чувствует себя хуже после перелёта, ему нужно идти в ближайшее медицинское учреждение. Местный доктор обязан помочь больному гайморитом.
Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
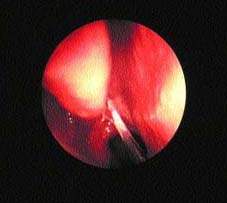 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
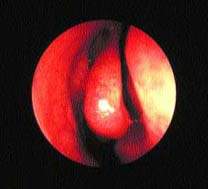 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
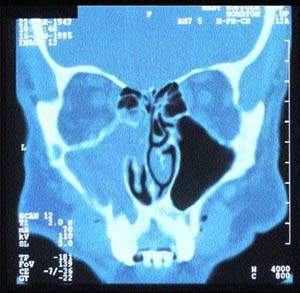 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.