Авиаперелет больного с пневмонией (воспалением легких)
Авиаперелет больного с пневмонией (воспалением легких)
Самолет считается одним из самых безопасных видов транспорта. Но настолько ли он безопасен на самом деле? Ведь во время перелета, в салоне самолета могут находиться люди с различными заболеваниями, и имеется вероятность инфицирования окружающих. Помимо такого поворота событий, многие заболевания могут нести угрозу не только пассажирам авиалайнера, но и непосредственно самому заболевшему.
При некоторых болезнях авиаперелет противопоказан, в связи с тем, что несет угрозу здоровью и жизни пациента. Если человек имеет какие-либо хронические заболевания, или недуги иного вида, то лучше проконсультироваться с врачом об особенностях их протекания во время перелета.
Авиаперелет не рекомендован, а в некоторых особых случаях противопоказан людям с бронхиальной астмой (в стадии обострения), сахарным диабетом (в стадии декомпенсации), при наличии тромбоза вен нижних конечностей, заболевания сердечно-сосудистого характера, пневмонии или воспаления легких, а также при перенесенных хирургических вмешательствах в грудную клетку, менее чем три недели назад.
Во время авиаперелета на человеческий организм воздействуют:
• Малоподвижность;
• Перегрузки при взлете и посадке;
• Изменение атмосферного давления;
• Пониженная влажность воздуха внутри салона самолета.
В связи с такими факторами у человека может развиться кислородная недостаточность, что может повлечь дыхательную недостаточность.
При наличии такого заболевания как пневмония, авиаперелет совершать не рекомендуется по нескольким причинам.
Во-первых, при наличии пневмонии есть вероятность заработать осложнения, и так серьезного и опасного заболевания.
Во-вторых, пневмония может быть опасна для окружающих. Согласно лабораторным исследованиям, специалисты ВОЗ подтвердили гипотезу о том, что некоторые виды пневмонии опасны для окружающих. Совершать перелет не рекомендуется, если диагностирована пневмония:
Эти виды заболевания носят тяжелый характер протекания, и довольно опасны для самого пациента.
Но, если заболевание протекает в легкой форме, то перелет можно совершать. Если заранее предусмотреть все возможные осложнения и решив вопрос о кислородной терапии во время полета при необходимости.
В любом случае, при пневмонии (без сопровождения врача ) лучше отложить перелет до полного выздоровления. Перелет может вызвать осложнения, и повлечь опасность для здоровья и жизни путешественника.
Что надо знать о COVID-19 пневмонии
Чем опасна пневмония при COVID-19? Какие симптомы нельзя оставлять без внимания? Как восстановить здоровье легких после коронавирусной пневмонии? Можно ли делать ингаляции, если заболел COVID-19? Эти и другие вопросы журналист информационного портала «Здоровые люди» задала главному внештатному пульмонологу Минздрава, заведующей отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии, к.м.н. Елене Давидовской.
Чем пневмония, вызванная коронавирусом, отличается от обычной?
Пневмония, ассоциированная с коронавирусной инфекцией (COVID-19 пневмония), – особый вид поражения легких, который более точно отражает термин «пневмонит». Это подразумевает вовлечение в патологический процесс интерстициальной ткани легких, альвеолярных стенок и сосудов. То есть воспаление развивается во всех структурах легких, участвующих в газообмене, что препятствует нормальному насыщению крови кислородом.
Возможно ли при ковиде бессимптомное воспаление легочной ткани, когда несмотря на изменения в легких у пациентов нет ни кашля, ни одышки, ни лихорадки?
Бессимптомное или малосимптомное течение больше характерно для форм заболевания без поражения легких. Действительно, при проведении компьютерной томографии (КТ) органов грудной клетки у пациентов с легким течением COVID-19 могут обнаруживаться КТ-признаки вирусной пневмонии нетяжелого течения. При этом газообменная функция легких не страдает, количество кислорода, доставляемого в кровь, остается нормальным, и не требуется изменения терапевтической тактики.
Когда, как правило, появляются такие симптомы при коронавирусе, как дыхательный дискомфорт, одышка?
Инкубационный период инфекции, вызываемой вирусом SARS-CoV-2, составляет в среднем 5-7 суток (от 2 до 14), а значит, и симптомы могут появляться в эти сроки. Течение болезни может быть разным – от нетяжелых проявлений обычной ОРВИ (повышение температуры тела, кашель, слабость, головная боль) до тяжелой пневмонии с дыхательной недостаточностью. Всегда стоит внимательно относиться к таким проявлениям болезни, как одышка (нарастание частоты дыхания), чувство нехватки воздуха, боли или чувство стеснения в груди в любой период болезни.
Изменения в легких появляются у большинства пациентов, перенесших COVID-19?
В большинстве случаев – до 80% – коронавирусная инфекция протекает нетяжело, без вовлечения легких. COVID-19 пневмонии развиваются примерно в 20% случаев заболевания, из них от 2 до 10% могут протекать тяжело. Длительность течения и последствия болезни зависят от многих факторов: объема поражения легких, сопутствующих заболеваний, своевременности обращения за медицинской помощью, соблюдения рекомендаций по лечению, возможности развития осложнений и др.
Когда следует выполнять КТ при тяжелой ковидной пневмонии? Есть ли необходимость в повторном исследовании?
Действительно, в силу высокой чувствительности метод КТ является основным для выявления характерных для COVID-19 изменений в легких. В комплексной оценке вместе с историей развития болезни, эпидемиологическими данными и клинической картиной КТ позволяет с высокой степенью вероятности подтвердить случай коронавирусной инфекции. Однако стоит отметить несколько важных моментов:
— применение КТ для скрининга (т.е. выявления патологии при отсутствии симптомов) как пневмоний в целом, так и при COVID-19 (в том числе при положительных лабораторных тестах) нецелесообразно;
— применительно к коронавирусной инфекции, выявленные на КТ изменения у пациентов с бессимптомной или легкой формами заболевания без факторов риска не влияют на тактику лечения;
— при легком течении COVID-19 КТ-диагностика проводится по клиническим показаниям при наличии факторов риска или с целью дифференциальной диагностики с другими патологическими состояниями;
— проведение КТ исследования целесообразно выполнять в сроки не ранее 3-5 дней с момента появления симптомов;
— оценка динамики течения и исхода выявленной ранее COVID-19 пневмонии проводится по клиническим показаниям, сроки определяются индивидуально.
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Лучевые методы диагностики, к которым в том числе относится КТ, не заменяют комплексную клиническую диагностику. Наличие характерных КТ-признаков позволяет определить вероятность (с градацией «высокая-средняя-низкая-нехарактерные признаки») COVID-19 пневмонии и установить объем поражения.
Какие существуют методы лечения коронавирусной пневмонии?
Подходы к лечению COVID-19 формировались и менялись по мере появления информации о течении инфекции, понимания механизмов ее развития и возможных последствий на основании анализа большого количества международных публикаций и результатов исследований, накапливающегося клинического опыта. Спустя год от начала пандемии в арсенале применяемых лекарственных средств этиотропной терапии с доказанной эффективностью по-прежнему нет.
При COVID-19 пневмонии важное место занимают немедикаментозные методы – прон-позиция (положение лежа на животе) как самостоятельная лечебная мера, кислородотерапия, варианты аппаратной респираторной поддержки. Во всех случаях коронавирусной инфекции необходимо следить за объемом потребляемой жидкости.
Несмотря на алгоритмизацию терапевтических подходов, что, несомненно, важно в эпидемических условиях, объем фармакотерапии и выбор конкретных препаратов из каждой группы определяет врач, и только исходя из конкретной клинической ситуации и индивидуальных особенностей пациента.
Всегда ли нужно пациентов с пневмониями, вызванными коронавирусной инфекцией, лечить в больнице?
В домашних условиях возможно лечение нетяжелой пневмонии у человека без факторов риска, при наличии условий, обеспечивающих изоляцию и соблюдение рекомендаций по лечению, а также врачебный (в том числе дистанционный) контроль.
Можно ли при коронавирусной пневмонии делать ингаляции?
При коронавирусной инфекции от ингаляций (паровые ингаляции, небулайзерная терапия), как аэрозольобразующих процедур, стоит отказаться. Исключения составляют дозирующие ингаляционные устройства – аэрозольные и порошковые, использующиеся для постоянной базисной терапии и неотложной помощи при хронических заболеваниях – бронхиальной астме и хронической обструктивной болезни легких.
Небулайзерная терапия должна применяться лишь по жизненным показаниям с соблюдением мер предосторожности распространения инфекции через аэрозоль (изоляция пациента во время ингаляции, проветривание после ингаляции, обработка поверхностей антисептиками).
Как восстановить легкие после коронавирусной пневмонии? Например, дыхательная гимнастика. Когда можно начинать? Сразу после выздоровления или стоит подождать?
Период восстановления после COVID-19 пневмонии, как и «набор» восстановительных процедур, зависит от тяжести перенесенной пневмонии и тех изменений, которые остались в легких после заболевания. Кроме того, для определения программы восстановления имеют значение сопутствующие заболевания, вес, уровень физической тренированности до болезни и др.
Реабилитация после COVID-19
Начинать реабилитационные мероприятия можно после купирования острого воспалительного процесса – нормализации температуры тела, улучшения или нормализации лабораторных показателей (требуется оценка врача!) и при отсутствии признаков декомпенсации сопутствующих заболеваний.
Реабилитационные программы включают дыхательную гимнастику, лечебную физкультуру, лечебный массаж, сбалансированное питание, питьевой режим, физиотерапевтические процедуры.
Восстановление легких после пневмонии
Воспаление легких относится к заболеваниям, которые опасны не только своими проявлениями, но и последствиями. В результате пневмонии могут происходить необратимые изменения в тканях легких, что становится причиной нарушения их основной функции — газообмена. Чтобы избежать серьезных осложнений, важно вовремя установить диагноз, полностью вылечить воспаление и обеспечить правильное восстановление функции дыхания.
Что происходит с организмом после излечения от пневмонии?
Пневмонии — группа заболеваний, которые проявляются воспалительными процессами в легочной ткани. Воспаление приводит к накоплению патологической жидкости в альвеолах — мешочках, которые обеспечивают нормальный процесс обмена газов (рис. 1). Это становится причиной существенного нарушения основных функций легких: орган не может обеспечить нормальное дыхание.
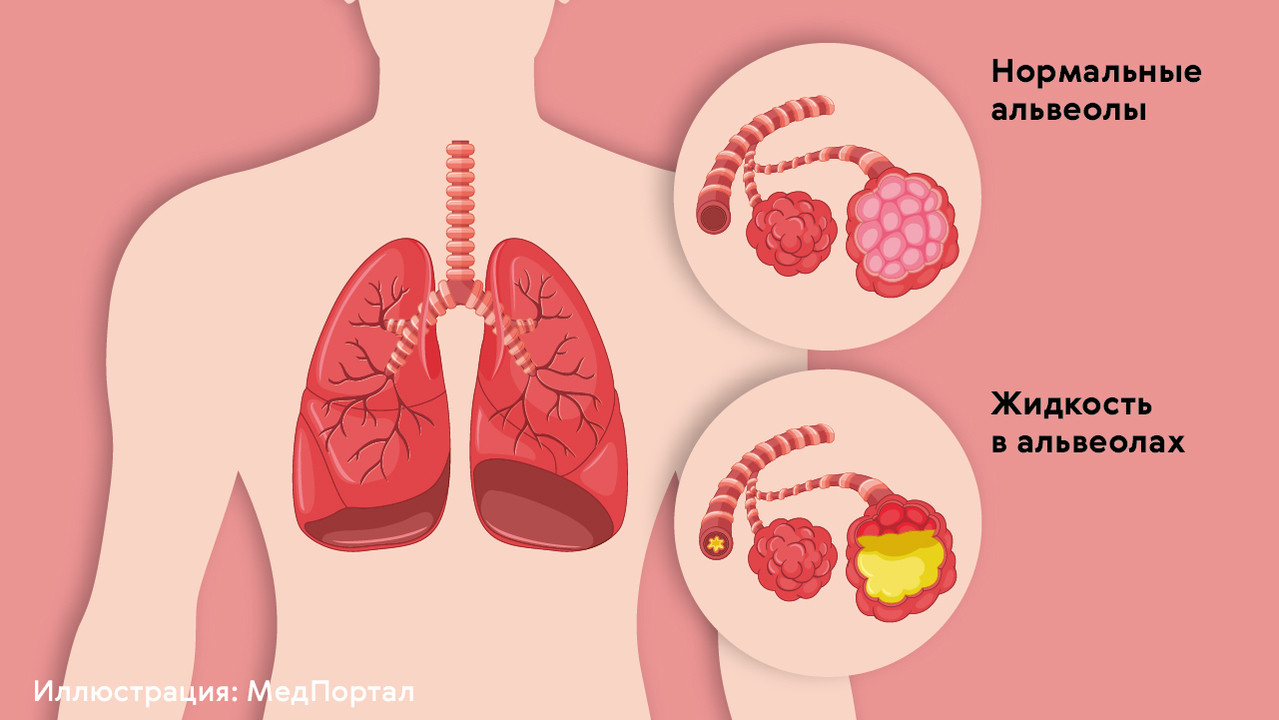
В зависимости от причины, объема поражения легких, возраста пациента и других обстоятельств течение болезни существенно отличается. Пневмония может протекать в скрытой или облегченной форме, а может приводить к тяжелому состоянию с развитием острой дыхательной недостаточности.
Воспаление легких иногда представляет опасность даже после устранения острых проявлений заболевания.
Важно! От последствий пневмонии не может быть застрахован ни один пациент, даже если заболевание было практически бессимптомным.
Среди возможных осложнений у людей с перенесенной пневмонией чаще всего встречается фиброз легких (рис. 2) — замещение нормальной легочной ткани на соединительную (фиброзную).
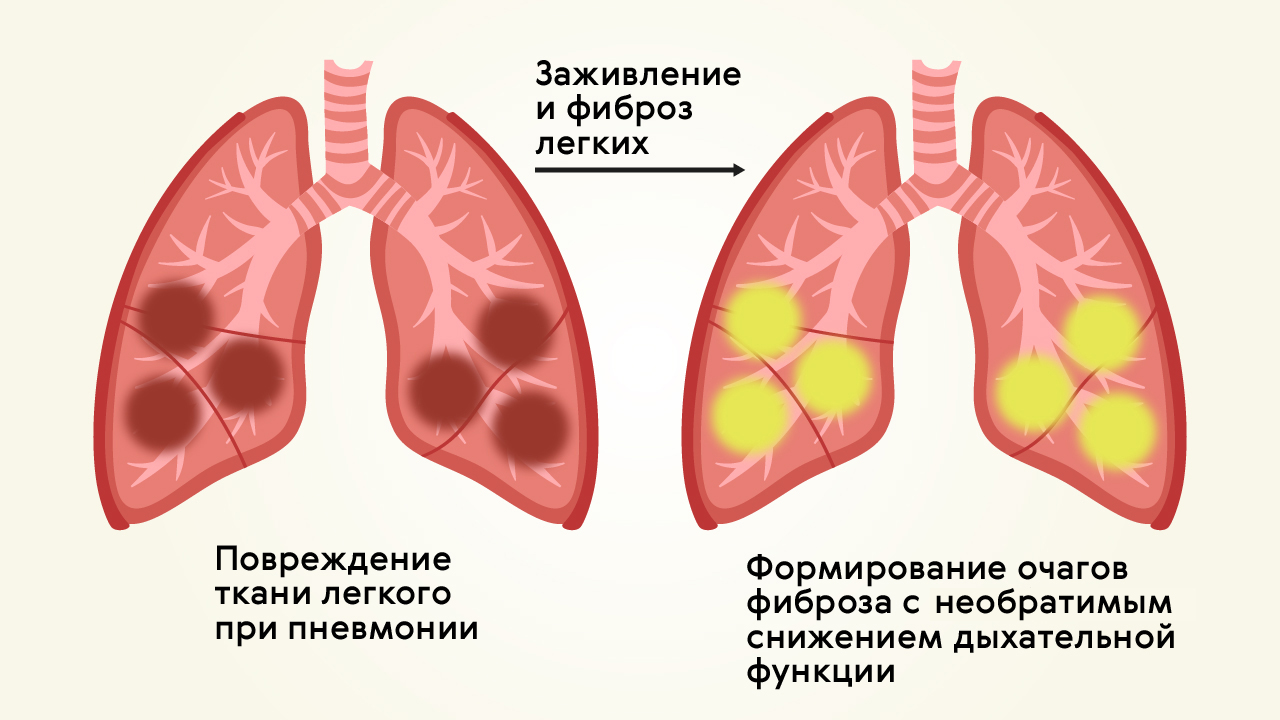
Соединительнотканные структуры не могут обеспечить функции дыхания, поэтому фиброз «выключает» часть легких из работы. Соответственно, даже после излечения от воспаления легкие не смогут выполнять свои функции — именно этим и опасна пневмония.
Фиброзированные участки легкого похожи на рубцы. Они не способны растягиваться во время дыхания, не участвуют в газообмене и не могут снова стать нормальной легочной тканью (рис. 3).
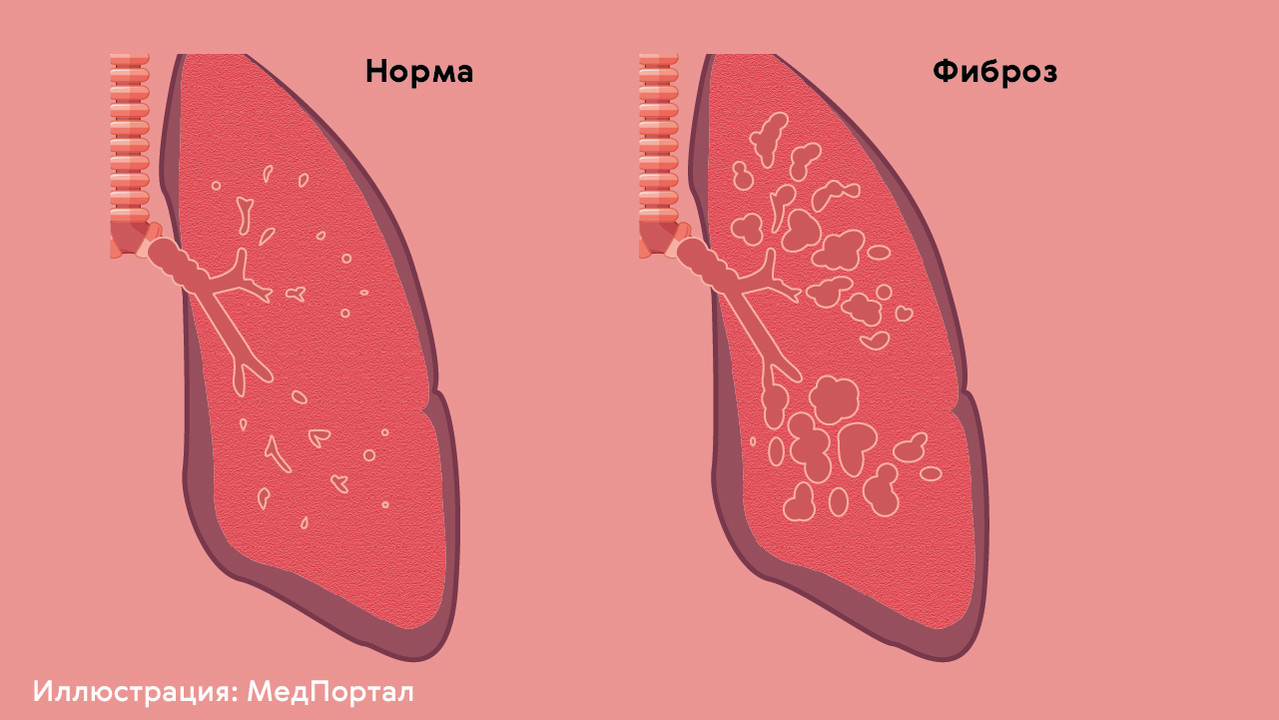
Симптомы фиброза легких зависят от объема повреждений. Обычно у таких пациентов появляется одышка, затруднения при дыхании, хроническое кислородное «голодание» клеток и тканей организма.
Несколько незначительных участков фиброза могут быть абсолютно незаметными для пациента, но более серьезные поражения приводят к постоянной одышке, нарушению функций легких и формированию хронической дыхательной недостаточности.
Вирусные пневмонии приводят к повреждению легких чаще, чем бактериальные, поскольку именно вирусы, как правило, становятся причиной масштабного повреждения легочной ткани. При вирусном воспалении после анализа результатов компьютерной томографии (КТ) врачи часто говорят о симптоме «матового стекла» (рис. 4), когда в легких образуются участки с характерными структурными изменениями, в которых может начать разрастаться фиброзная ткань.
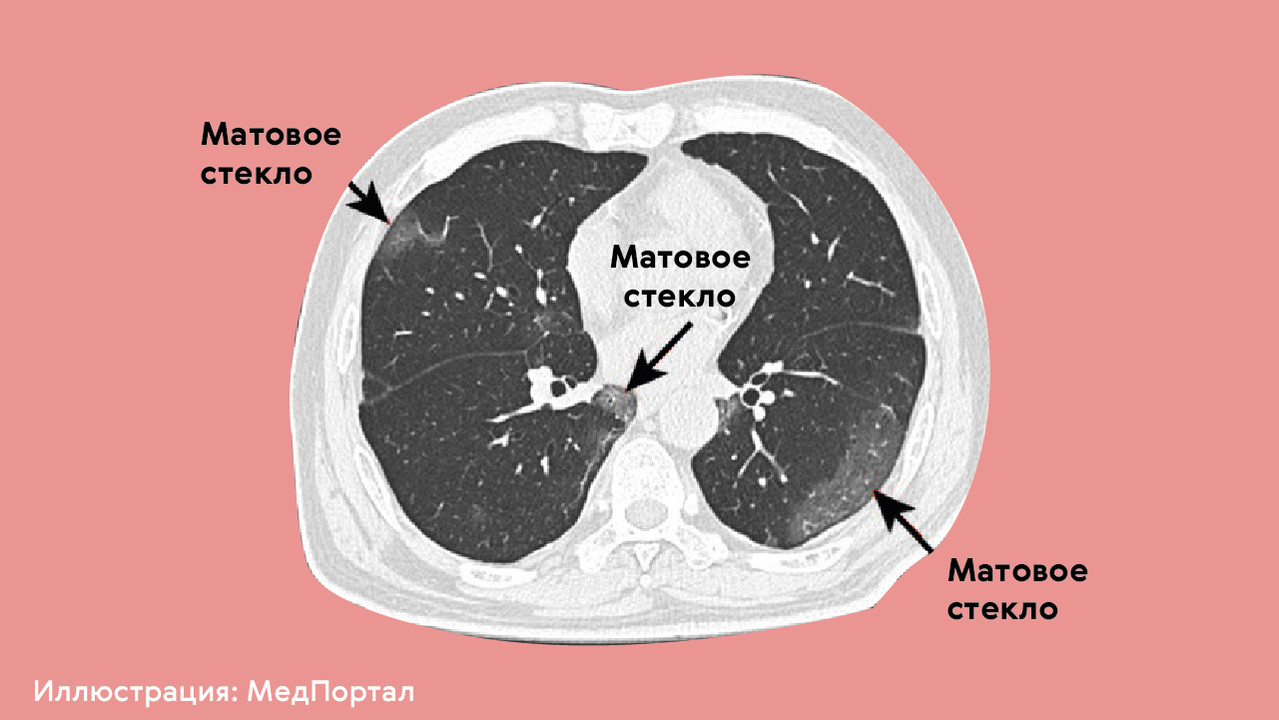
Кроме фиброза в качестве негативных последствий пневмонии у пациентов могут возникать:
Остановить формирование соединительной ткани на месте здоровых участков легких, а также не допустить других осложнений поможет реабилитация.
Реабилитационный комплекс нужен, чтобы защитить организм от возможных последствий заболевания и как можно скорее восстановить его функции.
Цели реабилитации
Реабилитация — это не просто период после активной терапии, а обязательный этап лечения воспаления легких любого характера. Только грамотное восстановление функции легких под контролем терапевта, пульмонолога, физиотерапевта и врачей смежных специальностей поможет справиться с последствиями пневмонии.
Специальный комплекс реабилитационных мероприятий нужен для каждого пациента с воспалением легких. Особенно важно позаботиться о грамотном восстановлении в случае, если заболевание протекало в среднетяжелой или тяжелой форме.
Реабилитационный период начинается сразу после устранения возбудителей пневмонии и симптомов активного воспаления.
Основные цели реабилитации:
Правильная реабилитация после пневмонии также обеспечивает коррекцию послевирусной астении — общего ослабления организма, утомляемости и сильной усталости, которая сопровождает пациентов даже после устранения воспалительного процесса.
Программу реабилитации разрабатывают для каждого пациента индивидуально. Все зависит от особенностей его физического и психического состояния, симптомов, сопутствующих явлений. Также специалисты следят, чтобы процедуры из курса реабилитации были совместимы между собой.
Важно! Доказано, что раннее начало реабилитационной программы существенно повышает эффективность лечебных мероприятий и закрепляет их терапевтическое действие. Чем раньше после устранения воспалительного очага в легких пациент начнет процедуры по восстановлению, тем меньше у него рисков получить осложнения болезни.
Реабилитация после пневмонии:
В комплексной программе реабилитации после пневмонии могут принимать участие также психотерапевты, врачи ЛФК, диетологи. Подбор участников мультидисциплинарной команды происходит индивидуально.
Реабилитация может происходить в условиях отделения физиотерапии, реабилитационного центра или санатория.
Стадии восстановления легочной ткани
Точные механизмы восстановления легочной ткани до сих пор остаются неизвестными. Также открытым остается вопрос, сколько длится реабилитация после воспаления легких.
Выделяют три основные стадии нормализации работы легких после пневмонии:
При этом у некоторых пациентов может не быть четкой стадийности восстановления легких после воспаления.
В процессах выздоровления важную роль играют специфические клетки иммунной системы, ферменты и другие биологически активные вещества. Они способны не только активировать развитие новых клеток легочной ткани, но также устранить фиброзную ткань, которая образовалась на месте очагов пневмонии.
Клинически стадии восстановления после пневмонии у большинства пациентов выглядят таким образом:
Важно! Согласно данным многочисленных исследований, курение крайне негативно влияет на процессы восстановления легочной ткани. В большинстве случаев фиброз у курильщиков остается даже спустя длительное время после заболевания.
Как восстановиться после воспаления легких?
У пациентов часто возникает ошибочное мнение о том, что легкие после болезни в любом случае восстановятся самостоятельно, а реабилитация — это только вопрос времени.
Важно понять, что для правильного и быстрого восстановления функции дыхания организму нужна дополнительная помощь. Поэтому каждому пациенту после устранения острых признаков воспаления необходимо обратиться к врачу для разработки индивидуального комплекса реабилитационных мероприятий.
Они должны быть направлены на восстановление основных функций дыхательной системы и на устранение возможных нарушений других структур организма.
Реабилитация должна восстановить:
В курсе реабилитации применяют медикаментозные, народные средства, методы физиотерапии и санаторно-курортное лечение.
Восстановительная терапия
Лечение самой пневмонии зависит от вида заболевания и симптомов, которые проявляются у пациента. По такому же принципу назначают препараты и в восстановительном периоде. Перед врачами стоит задача поддержать дыхательную систему, улучшить работу легких и помочь организму справиться с последствиями воспаления.
В реабилитационном периоде врач может назначить:
При необходимости врач может назначить дополнительные препараты. Например, рассасывающие ферменты будут воздействовать на очаги фиброза, «растворяя» патологические рубцы.
Каждая из сопутствующих болезней может затруднять реабилитацию после пневмонии с одной стороны и обостряться после воспаления легких — с другой. Поэтому следует обеспечить терапию всех сопутствующих заболеваний — аллергии, патологий сердечно-сосудистой системы, свертывающей системы крови, почек, печени.
Физиотерапия
Применение физиотерапии — это хорошее дополнение к другим методам реабилитации после пневмонии. Чаще всего в реабилитационном комплексе назначают:
Физические методы реабилитации оказывают комплексное действие на организм:
Комплекс физиотерапии врачи подбирают индивидуально, и пациенту важно соблюдать схему лечения. Комбинацию методов следует составлять осторожно: одновременное воздействие нескольких способов физиолечения на одну зону может быть опасным.
Ингаляции
Аэрозольтерапия предполагает введение препаратов при активном вдыхании воздуха с высокой концентрацией лекарственного вещества. После пневмонии врачи могут назначить ингаляции с минеральной водой, физраствором, отхаркивающими, противомикробными и антисептическими средствами, а также ферментами, которые способствуют рассасыванию фиброза.
Если у пациента есть риск развития бронхоспазма, ему могут рекомендовать ингаляционный прием специфических препаратов — бронходилататоров.
Для аэрозольтерапии есть специальные устройства, которые применяют в отделениях физиотерапии. Также разработаны компактные аналоги — небулайзеры, которые можно приобрести для личного пользования дома.
Кислородотерапия
В некоторых случаях в качестве дополнения к лечению врачи могут назначить введение концентрированного кислорода с помощью специальной маски или трубки через нос. Главное показание для кислородотерапии — это резкое снижение уровня насыщения крови кислородом. Для этого вида лечения применяют стационарные или портативные кислородные концентраторы.
Восстановление с помощью диеты
После перенесенного воспаления легких организм значительно ослаблен: отсутствие аппетита, ускоренный метаболизм на фоне повышения температуры и нарушение усвоения питательных веществ приводят к энергетическому голоданию. Исправить эту ситуацию можно с помощью специальной лечебной диеты.
Питание должно быть высококалорийным, но при этом легким, чтобы полезные элементы легко усваивались организмом.
Необходимо исключить острые, соленые, жирные и жареные блюда. Они способствуют развитию воспаления, которое после пневмонии важно полностью устранить. Следует избегать продуктов, которые вызывают повышенное газообразование — бобовых, свежего хлеба, капусты. Избыточное употребление сладостей также может приводить к развитию хронических воспалительных процессов. Прием алкогольных напитков категорически запрещен.
Рацион питания должен состоять из белковых блюд, приготовленных на пару, в духовке или в вареном виде, цельнозерновых гарниров, свежих и печеных овощей, нежирных молочных продуктов (рис. 5).

Рекомендуемая калорийность рациона разрабатывается индивидуально и может достигать 3500 ккал/сутки в случае выраженной потери веса во время болезни. Такая диета способствует быстрой адаптации организма и компенсации состояния после воспаления легких, а также усиливает действие других процедур из курса реабилитации.
Дыхательная гимнастика для легких после пневмонии
После пневмонии важно обеспечить регулярную физическую нагрузку. Лечебная физкультура (ЛФК) в виде дыхательной гимнастики — это правильный путь восстановления режима активности, возможность постепенно и бережно восстановить тонус и силу мышц.
Врачи подбирают тренировки индивидуально: в зависимости от состояния здоровья, физических способностей пациента и реакции его организма на нагрузки (рис. 6).
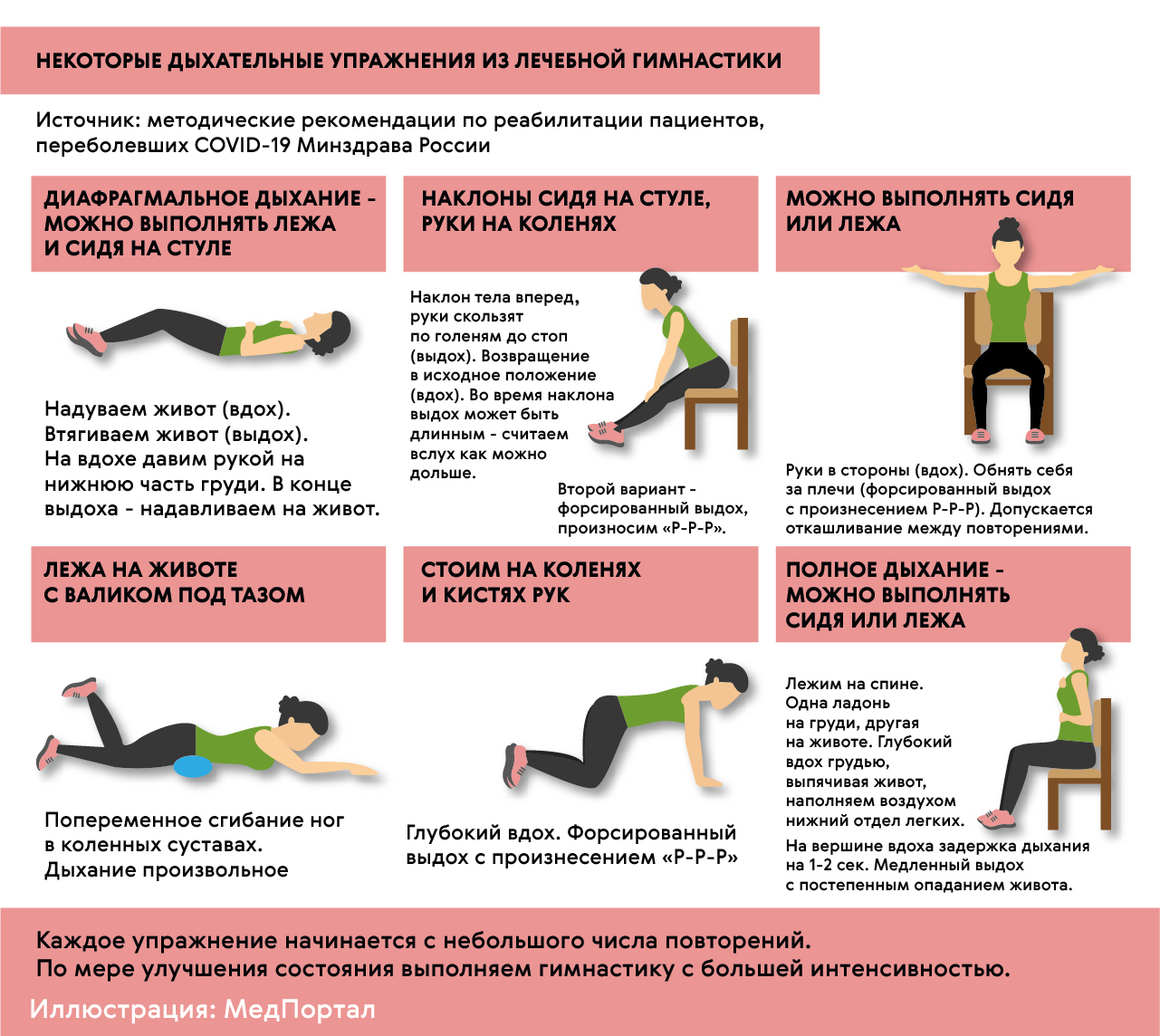
Во время тренировок не должно быть выраженной одышки, резкого ухудшения самочувствия, а частота сердечных сокращений не должна увеличиваться более, чем на 10 ударов в минуту.
Основные задачи дыхательной гимнастики:
Важно! Часто пациенты после выздоровления возвращаются домой и практикуют самостоятельную реабилитацию — надувание шариков или другие варианты активных дыхательных движений. Однако интенсивная нагрузка может только усугубить состояние легких. Все упражнения после пневмонии основаны на медленном и спокойном увеличении нагрузки.
Лечение пневмонии народными средствами
В реабилитации после воспаления легких часто применяют рецепты народной медицины. Однако важно с осторожностью применять методики альтернативной терапии: они могут навредить точно так же, как и традиционное лечение.
Большинство народных средств основано на применении лекарственных трав. Способы применения травяных сборов могут включать в себя питье отваров и настоев, ингаляции, компрессы и даже добавление экстрактов растений в лечебные ванны.
Травяные лекарства обладают отхаркивающим действием (солодка, алтей, чабрец, плющ), и они входят в состав таблеток и сиропов от кашля. Необходимо предупредить врача о приеме других средств, иначе может произойти передозировка препаратов.
Широко применяются ингаляции с луком и чесноком, поскольку эти растения богаты фитонцидами — природными антимикробными веществами. Часто в реабилитации после воспаления легких применяют мед — его состав богат витаминами разных групп, что важно при восстановлении (рис. 7).
Важно! Любое воздействие на организм после пневмонии должно быть продуманным, даже если речь идет о рецептах народной медицины.
Психологическая помощь
Еще один важный этап реабилитации — это психологическая поддержка. Страх перед заболеванием, изоляция от близких, нарушения дыхания, слабость, неспособность быстро вернуться к привычному темпу жизни — все это в комплексе может приводить к тяжелым психологическим нарушениям после пневмонии.
Профилактика заражения пневмонией
После перенесенной пневмонии особенно важно предупредить развитие повторного эпизода заболевания. Для этого необходимо устранить все возможные факторы риска воспаления легких:
Особый контроль необходим людям с хроническими болезнями дыхательной системы — бронхиальной астмой, хронической обструктивной болезнью легких (ХОБЛ).
Врач может рекомендовать сезонную вакцинацию от гриппа, непривитым следует пройти вакцинацию против пневмококка.
Также необходимо соблюдать все меры профилактики простудных заболеваний, чтобы предупредить инфицирование органов дыхательной системы (рис. 8).
Заключение
Пневмония вызывает не просто временное нарушение дыхательной функции, а стойкое изменение структуры легких. Это требует дополнительной помощи в периоде реабилитации, иначе самостоятельное восстановление легочной ткани может не произойти.
Любое воспаление легких, независимо от области повреждения, влияет на работу иммунной системы, обмен веществ, нервную регуляцию — это тоже требует проведения соответствующих лечебных мероприятий.
Поэтому каждому пациенту, который перенес воспаление легких, нужна индивидуальная программа реабилитации. Это поможет сохранить эффект от лечения и предотвратить опасные последствия болезни.