Заболевания щитовидной железы: симптомы и лечение
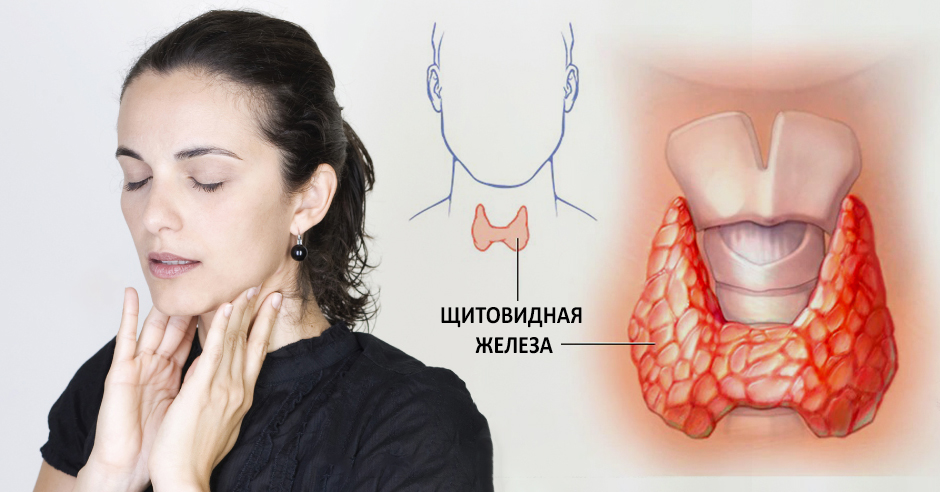
Большинство слышали о щитовидной железе, но многие не знают или не понимают её функций. Щитовидная железа — это железа внутренней секреции, вырабатывающая йодсодержащие гормоны. Вырабатываемые гормоны участвуют в регулировании обмена веществ. Железа имеет форму бабочки и расположена на передней поверхности шеи.
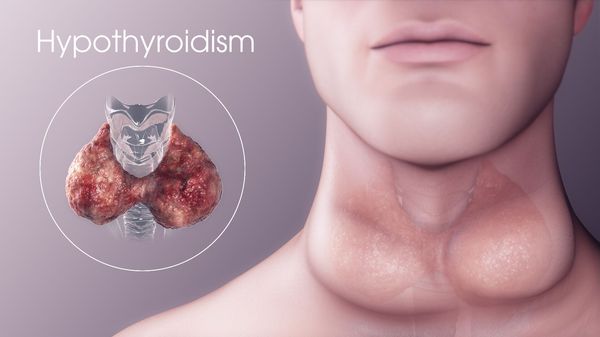
Гипотиреоз (недостаточная активность щитовидной железы)
Гипотиреоз — наиболее распространенное заболевание щитовидной железы. Гипотиреозом называют сниженную функцию щитовидной железы. Частой причиной этого состояния является тиреоидит Хашимото — аутоиммунное заболевание, которое в конечном итоге приводит к прекращению работы железы.
Симптомы гипотиреоза могут быть разными и абсолютно не имеют специфичности. Он может проявляться усталостью, увеличением веса и сухостью кожи. Медикаментозное лечение гипотиреоза заключается в замещении нехватки гормона щитовидной железы лекарственным препаратом, который принимают ежедневно на протяжении всей жизни.
Повышенному риску развития гипотиреоза подвержены:
Гипертиреоз (сверхактивная щитовидная железа)
При некоторых заболеваниях щитовидная железа становится гиперактивной и вырабатывает слишком много гормонов. Гипертиреоз также часто является следствием аутоиммунного заболевания, которое называется болезнь Грейвса или диффузный токсический зоб. Второй причиной гипертиреоза является метаболически активный узел щитовидной железы, который приобрел самостоятельность в выработке гормонов щитовидной железы
Симптомы гипертиреоза могут включать потерю веса, учащенное сердцебиение, потливость, диарею и нервозность. Болезнь Грейвса можно лечить с помощью лекарств, терапии радиоактивным йодом или хирургического вмешательства.
Факторы риска развития болезни Грейвса включают:
Другие заболевания щитовидной железы
Пациенту, которому удалили часть щитовидной железы или полностью удалили щитовидную железу, может потребоваться заместительная терапия препаратами левотироксина (гормона ЩЖ).
Лечение щитовидной железы
Обратитесь к эндокринологу, если у Вас присутствуют признаки и симптомы гипотиреоза или гипертиреоза. Обследование будет включать лабораторные анализы, УЗ исследование. По результатам обследования будет назначено лечение и сформирован план наблюдения. Если потребуется операция, вас направят к хирургу, специализирующемуся на лечении заболеваний щитовидной железы
Сегодня абсолютно все проблемы с щитовидной железой можно успешно решить уже на самом раннем этапе их выявления.
Вопросы о лечении гипотиреоза и гипертиреоза
Реально ли наладить гормональный фон, избавиться от гипотиреоза, гипертиреоза без синтетических гормонов? Как это сделать? С помощью питания, спорта?
Гипотиреоз – это клинический синдром, вызванный стойким дефицитом гормонов щитовидной железы (что встречается чаще) или снижением их биологического эффекта на тканевом уровне (встречается реже).
Данная патология имеет множество симптомов, так называемых масок. Среди них чаще мы встречаем:
Клиническая картина при этом состоянии достаточно неспецифична. Пациентов могут беспокоить утомляемость, сонливость, сухость кожных покровов, отечность, запоры и т.д., которые присутствуют и при других заболеваниях. Причинами гипотиреоза чаще всего являются: хронический аутоиммунный тиреоидит, оперативное удаление щитовидной железы или ее части, терапия радиоактивным йодом, опухоли головного мозга и операции на нем, послеродовый и другие тиреоидиты (сопровождающиеся воспалением ткани железы), некоторые крайне редкие причины – нечувствительность тканей к гормонам щитовидной железы, врожденные дефекты синтеза гормонов и проч.
Наиболее часто причиной гипотиреоза является хронический аутоиммунный тиреоидит на фоне носительства антител ткани щитовидной железы (АТ к ТПО и АТ к ТГ), но надо отметить, что встречаются варианты тиреоидитов и без них. Само изменение титра (уровня) этих специфических антител в течение жизни не определяет тактику врача (однократного получения положительного результата достаточно для установления природы заболевания), особенно если пациенту на момент установки диагноза уже требуется заместительная гормональная терапия (ЗГТ). Прежде чем эта терапия назначается, исследуется ТТГ (согласно действующим российским клиническим рекомендациям для установления диагноза он должен иметь двукратное повышение в диапазоне 5-10 мкМЕ/мл или однократно определен выше 10 мкМЕ/мл), также выполняется УЗИ щитовидной железы (там мы находим специфические для АИТ изменения ткани). Показания для терапии (левотироксином натрия – синтетическим гормоном, полностью идентичным натуральному) определяет врач, дозы препарата также подбираются индивидуально (например, у пациентов старшего возраста при наличии сердечно-сосудистых заболеваний стоит более аккуратно подходить к назначению терапии).
Не существует на данный момент доказанных методов снижения уровней циркулирующих антител, повторюсь, даже если оно произошло, это не является руководством к действию по отмене терапии или снижению дозы препарата (т.е. не имеет никакого значения в оценке развития и прогноза заболевания, поэтому антитела не исследуются в динамике). Условно говоря, однократно определенный ТТГ 4,5 мкМЕ/мл (при референсе от 0,4 до 4,0 мкМЕ/мл) не требует сиюминутного назначения левотироксина натрия (беременность – отдельная ситуация, иногда тироксин назначается временно с последующей отменой после родов), а требует дополнительной диагностики и динамического контроля ТТГ.
Еще стоит отметить также, что существует множество пациентов – бессимптомных носителей антител к ткани железы, которые живут длительно без нарушения функции железы (нередко оно и вовсе не возникает в течение жизни) и не требуют никакого лечения.
Среди вариантов АИТ существует так называемая гипертрофическая форма (сопровождается увеличением железы в размере – формированием зоба), при которой тироксин может быть назначен для уменьшения объема железы при нормальной гормональной функции. В остальных случаях без нарушения гормональной функции терапия при АИТ не назначается.
Самостоятельно АИТ с исходом в гипотиреоз не проходит, наоборот в течение жизни доза постепенно повышается поскольку и в конечном итоге доходит до полной заместительной. Доза ЗГТ в течение жизни может меняться по причине смены бренда препарата, из-за колебаний массы тела, приема других препаратов одновременно с тироксином. Чтобы избежать неадекватной компенсации заболевания, стоит наблюдаться у эндокринолога.
Гипертиреоз – избыточное содержание гормонов щитовидной железы в крови.
Тиреотоксикоз – это клинический синдром (обратный гипотиреозу), обусловленный избыточным содержанием гормонов щитовидной железы в крови и их токсическим действием на органы и ткани. Чаще всего его причиной становится другое аутоиммунное заболевание щитовидной железы – диффузный токсический зоб (маркер – АТ к рецептору ТТГ), узловой или многоузловой токсический зоб. Иногда вышеописанный АИТ протекает с фазой тиреотоксикоза вначале. Также эта фаза встречается при подостром и послеродовом тиреоидитах. Тиреотоксикоз наблюдается при аденоме гипофиза, которая секретирует ТТГ (единственная ситуация, когда ТТГ будет здесь повышен). Ну и не стоит забывать про тиреотоксикоз, вызванный приемом лекарственных средств (например, амиодарона, левотироксина натрия – при передозировке в том числе, препаратов йода) и про более редкие состояния.
Нормальным (физиологичным) для беременных состоянием является транзиторный гестационный тиреотоксикоз, который проходит к середине беременности, а возникает из-за естественной гиперстимуляции щитовидной железы и сходства молекул ТТГ и бета-ХГЧ, однако иногда требуется проведение дифференциальной диагностики с патологическим тиреотоксикозом. Клинические проявления тиреотоксикоза включают в себя поражение различных органов и систем: тахикардия и другие нарушения ритма сердца, повышенная возбудимость, потливость, тремор, неустойчивый стул, похудение, нарушение менструального цикла. Иногда происходит поражение глаз и развитие зоба. Поскольку в большинстве случаев причиной тиреотоксикоза является наличие некой значимой патологии, пациенту требуется лечение от консервативного (медикаментозного) до радикального (радиойодтерапия, оперативное лечение). При тиреотоксических фазах АИТ, послеродового и подострого тиреоидитов специфического лечения тиреотоксикоза не требуется, может проводиться временная симптоматическая терапия нарушения ритма сердца или болевого синдрома.
Заграничные врачи все чаще отказываются от гормонов при лечении, какая ситуация у нас в стране?
Есть ли риск, что щитовидная железа перестанет работать при приеме синтетических заместителей? Как возможно его снизить?
В ситуации АИТ с исходом в гипотиреоз на железу постоянно действует аутоагрессия и возникает воспаление, орган начинает разрушаться. Поэтому с течением времени доза ЗГТ может только повышаться, доходя в конечном итоге до полной заместительной. Выше я упоминала вариант АИТ с формированием зоба (как компенсация – чтобы сохранить синтез гормонов на должном уровне, железа увеличивается в объеме, и, таким образом, гормональных нарушений поначалу долго не возникает), но нередко бывают ситуации, когда щитовидная железа в объеме наоборот уменьшается, что рассматривается в качестве закономерного течения аутоиммунного процесса – разрушения органа.
При подостром, послеродовом тиреоидитах нарушение функции железы носит чаще временный характер, и в абсолютном большинстве случаев лечение требуется временное симптоматическое, а не гормональное. При послеродовом тиреоидите все же иногда пациентке необходима ЗГТ, которая проводится под контролем ТТГ: при восстановлении собственной функции по мере разрешения процесса тироксин отменяется.
Механизмы нарушения функции щитовидной железы при приеме амиодарона (часто применяющегося в кардиологии антиаритмического препарата) достаточно сложны, и функция может нарушаться как в сторону гипо-, так и гипертиреоза.
Временные процессы в щитовидной железе, которые возникают по тем или иным причинам (инфекционным в том числе, если говорить о подостром тиреоидите), но на фоне предсуществующего аутоиммунного процесса, в большинстве случаев требуют пожизненной терапии в виду формирования стойкого нарушения функции органа (патологический процесс, как триггер, просто запустил аутоиммунную агрессию).
Однако, часто приходят пациенты взрослого возраста, которые длительно принимают «детские» дозы левотироксина натрия, приходится препарат отменять и смотреть, как себя поведет железа на чистом фоне. Сложнее обстоит дело с планирующими беременность пациентками, когда ждать 1-2 месяца отмены препарата они не хотят, но в данном случае все решается индивидуально. А иногда встречаются ситуации передозировок препаратами тироксина, что, конечно, сразу же наводит на мысль: а по показаниям ли он был назначен?
Резюмируя:
Всегда в случае выявления каких-либо нарушений стоит консультироваться с грамотным специалистом, кто в одном случае выявит показания к терапии и подберет адекватные дозы препаратов, а в другом направит на динамический контроль, руководствуясь общим состоянием пациента и его причинами.
Запись на прием к врачу-эндокринологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Что такое гипотиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
Гипотиреоз — это заболевание эндокринной системы, возникающее из-за длительно низкого уровня тиреоидных гормонов, вырабатываемых щитовидной железой, и проблем с их воздействием на организм преимущественно на тканевом уровне.
Ежегодно на каждую тысячу человек приходится 0,6-3,5% заболевших гипотиреозом. [3] [6] [8] Данное нарушение может возникнуть в любом возрасте, но обычно оно возникает у пожилых людей старше 60 лет. [14] Среди новорождённых гипотиреоз встречается в одном случае из 4-5 тысяч.
К факторам риска относятся:
В 80% случаев гипотиреоз связан с поражением защитных сил организма, т. е. аутоиммунным тиреоидитом. Он является ведущей причиной первичного гипотиреоза у взрослых людей. [3]
Риск возникновения аутоиммунного тиреоидита зависит от возраста и пола пациента: у женщин в возрасте 40-50 лет он возникает в 10-15 раз чаще, чем у мужчин. [6] [9]
При аутоиммунном тиреоидите даже на фоне длительной ремиссии функциональное состояние щитовидной железы в разное время может значительно различаться. Так, с возрастом деструктивные изменения в щитовидной железе постепенно нарастают. Этот фактор, а также наличие тиреоидных аутоантител могут спровоцировать переход субклинического (скрытого) гипотиреоза, протекающего на фоне аутоиммунного тиреоидита, в явный. Частота таких случаев составляет около 5 % в год.
Симптомы гипотиреоза
Симптомы гипотиреоза крайне обманчивы, разнообразны и не всегда заметны. Их проявление зависит от степени выраженности заболевания.
К основным клиническим проявлениям относятся: [9] [11] [14]
Патогенез гипотиреоза
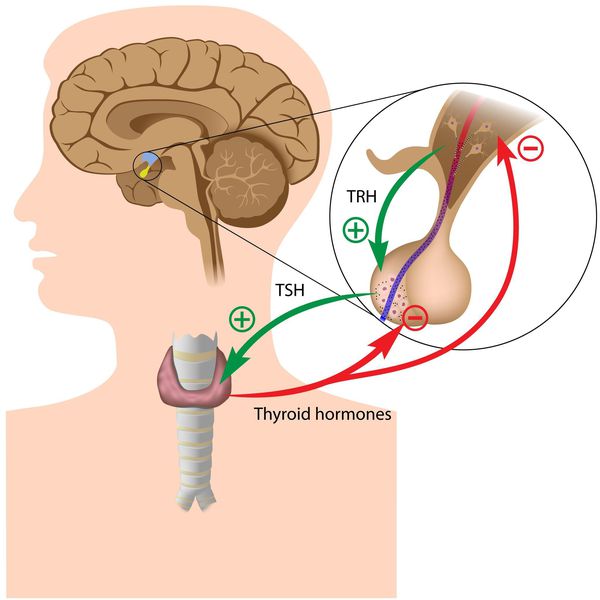
Тиреоидные гормоны, которые вырабатывает щитовидная железа, называются «трийодтиронин» (Т3) и «тироксин» (Т4). Они влияют практически на все процессы, протекающие в организме. Стимулирующее влияние на них оказывает тиреотропный гормон гипофиза (ТТГ).
Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите. [4] [6] [7] Уровень поступления йода изменяет чувствительность тиреоцитов к воздействию ТТГ, которая усиливается при дефиците йода. [3] [6]
Исходя из этого механизма возникновения гормонов щитовидной железы, патогенетически гипотиреоз делится на три типа:
Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток.
Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза. [4] [6]
Периферический гипотиреоз развивается крайне редко — в 0-1% случаев. Основным фактором его возникновения является резистентность (сопротивляемость) тканей-мишеней (например, мозга, гипофиза, сердца, костей, печени) гормонам Т4 и Т3. [5] [6] [7]
В патогенезе аутоиммунных заболеваний щитовидной железы взаимодействуют генетические и средовые факторы. Однако точная роль тех и других не определена. Ведущее значение в гибели тиреоцитов при этих заболеваниях придают клеточным механизмам, т.е. цитотоксическим эффектам аутореактивных Т- лимфоцитов. [3] [5] Отсутствие при аутоиммунных поражениях щитовидной железы классических признаков гнойного воспаления (боли, отёка и других), обычно сопровождающих массивный некроз ткани, указывает в таких случаях на иной механизм гибели тиреоцитов. В последние годы установлено, что Т-лимфоциты способны вызывать гибель клеток-мишеней не только путём некроза, но в основном путём индукции их разрушения. [3] [5] [7] [9]
Классификация и стадии развития гипотиреоза
В Международной классификации болезней десятого пересмотра выделены две формы гипотиреоза:
Первичный гипотиреоз подразделят на три большие группы:
В последнее время разработана классификация первичного гипотиреоза, которая основывается на выраженности симптомов и результатах гормональных исследований (определяющий показатель — уровень ТТГ). В неё включают:
Осложнения гипотиреоза
Гипотиреоидная кома («спячка») — это угрожающее жизни состояние, которое чаще развивается у пожилых людей, которые долгое время не лечили тяжёлый гипотиреоз, который был у них довольно долгое время. [3] [5] [7] [9]
К основным провоцирующим факторам такого осложнения относят:
Но появление осложнений может вызвать не только отсутствие лечения, но и неграмотная медикаментозная терапия. Например, передозировка лекарствами может привести к избыточному синтезу гормонов щитовидной железы и патологиям со стороны сердечно-сосудистой системы. В связи с этим крайне важно соблюдать все рекомендации врача по лечению заболевания и ни в коем случае не лечиться самостоятельно.
Диагностика гипотиреоза
Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования.
Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. Поэтому по проявлениям его иногда можно спутать с железодефицитной анемией, депрессией, аменореей, невритом и другими нарушениями. [15] [16] В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования. Они показаны всем пациентам с нарушениями щитовидной железы и предполагают оценку уровня ТТГ и свободного Т4. [2] [12] Определение уровня Т3 в крови, как правило, не является информативным, так как при первичном гипотиреозе этот показатель находится в норме. [14]
На явное наличие гипотиреоза будет указывать высокий уровень ТТГ и низкий уровень свободного Т4 в крови. При субклиническом гипотиреозе уровень ТТГ также будет повышен, а уровень свободного Т4 будет находиться в пределах нормы.
После того как наличие гипотиреоза подтверждено, при помощи показателя ТТГ также определяется характер заболевания и наличие возможных осложнений. Уровень ТТГ также позволяет в значительном большинстве случаев оценить адекватность проводимой терапии: об этом будет свидетельствовать стойкий уровень ТТГ в крови в пределах нормы. [6] [7] [8]
В достаточно редких случаях проводят пробу с тиреолиберином для оценки аутоиммунных заболеваний щитовидной железы. [6] [9] [15]
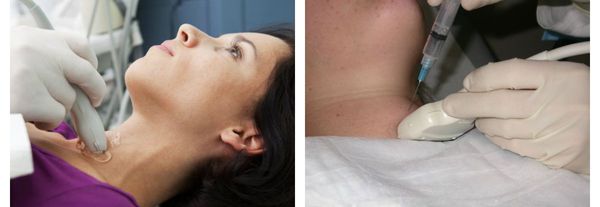
Дополнительные методы диагностики, такие как УЗИ щитовидной железы, сцинтиграфия или пункционная биопсия, используются для уточнения характера и степени выраженности заболевания. [6] [11] [12] [16]
Так как с возрастом учащаются случаи узлового зоба, выраженный шейный кифоз может смещать трахею кзади и вниз, что затрудняет пальпаторную оценку состояния щитовидной железы, в результате чего своевременная диагностика заболевания не проводится. [4] [5] [6] [7] [8]
В связи с тем, что гипотиреоз не всегда проявляет себя, среди населения принято проводить массовую диагностику данного заболевания — скрининг. Так, определение уровня ТТГ позволяет обнаружить первичный гипотиреоз у людей без каких-либо других его проявлений, а также у новорождённых (исследование проводится на 4-5 сутки жизни). При планировании беременности и на ранних её сроках также важно пройти исследование на гипотиреоз. [3] [5] [7] [9]
Лечение гипотиреоза
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата. [16]
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается. [5] [7] [9]
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения). [6] [9] [13]
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%. [8] [9] [10] Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов. [9] [13]
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза. [6]
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии. [6] [9] Критериями эффективности лечения при этом будут служить:
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации. [9] [13]
Прогноз. Профилактика
Прогноз заболевания при своевременной диагностике и лечении благоприятный. [10] Осложнить его, особенно в отношении трудоспособности и состояния здоровья в целом, могут фибрилляция предсердий и выраженная сердечная недостаточность, развивающиеся на фоне тиреотоксикоза. [5]
В качестве неспецифической профилактики патологий щитовидной железы стоит проходить санаторно-курортное лечение по показаниям врача.
Доказано, что медикаментозная терапия при гипотиреозе становится более эффективной в сочетании с радоновыми процедурами, а азотные ванны, не содержащие радон, оказывают профилактическое воздействие. [1] [5] Благодаря этому удаётся добиться стойкости ремиссии заболевания.
Рекомендуется проведение до трёх курсов таких процедур с интервалом от 8 до 12 месяцев. Подбор схем лечения в санатории (в т.ч. медикаментозных), рациональное использование природных и климатических факторов определяют ближайший и отдалённый результат оздоровления.