Современные методы лечения онихомикоза
Онихомикоз является наиболее распространенным заболеванием ногтей. Установлено, что 50 % случаев изменений ногтевых пластинок связано с микотической инфекцией. Эпидемиологические исследования, проведенные в России и зарубежных странах, выявили высокую з
Онихомикоз является наиболее распространенным заболеванием ногтей. Установлено, что 50 % случаев изменений ногтевых пластинок связано с микотической инфекцией. Эпидемиологические исследования, проведенные в России и зарубежных странах, выявили высокую заболеваемость онихомикозом, которая составила в общей популяции населения от 2 до 13 % [1, 2, 3]. Риск развития онихомикоза наиболее высок у больных старшего возраста. Например, у людей старше 70 лет распространенность онихомикоза стоп может составлять 50 % и выше [2, 4, 5]. Считается, что этому способствуют медленный рост ногтевых пластинок, нарушения периферического и магистрального кровообращения у лиц пожилого возраста [6]. Высокую частоту онихомикоза выявляют также у больных с иммунодефицитными состояниями (в том числе у больных СПИДом) и у больных сахарным диабетом [6, 7, 8].
Часто больные и некоторые врачи воспринимают онихомикоз как исключительно эстетическую проблему. Однако это серьезное заболевание, которое протекает хронически и в случаях возникновения иммунодефицитного состояния, декомпенсации эндокринных заболеваний может стать причиной развития распространенного микоза кожи и ее придатков. Нередко онихомикоз сопровождается развитием тяжелых осложнений, например диабетической стопы, хронического рожистого воспаления конечностей, лимфостаза, элефантиаза [9, 10]. У больных, получающих цитостатическую или иммуносупрессивную терапию, болезнь может стать причиной развития инвазивных микозов. Вот почему лечение онихомикоза является необходимым и должно проводиться своевременно [11].
Всего несколько десятилетий назад лечение онихомикоза было трудоемким, длительным и малоперспективным. Лекарственные препараты, применявшиеся для лечения грибковых заболеваний кожи и ее придатков, отличались низкой эффективностью и высокой токсичностью. Для достижения положительного результата требовалось длительное лечение или увеличение дозы препаратов, что нередко сопровождалось тяжелыми осложнениями. Некоторые методы лечения были потенциально опасны для жизни пациентов. Например, рентгенотерапия, применение таллия и ртути приводили к развитию у пациентов онкологических заболеваний кожи, заболеваниям головного мозга и внутренних органов.
Появление высокоэффективных и малотоксичных антимикотических препаратов значительно облегчило лечение грибковых заболеваний кожи и ее придатков. Однако результаты применения новых антимикотиков оказались недостаточно удовлетворительными. Контролируемые клинические испытания показали, что эффективность применения системных антимикотиков после окончания лечения составляет от 40 до 80 %, а через 5 лет — от 14 до 50 % [12]. В то же время эффективность терапии онихомикоза повышается при применении комплексных методов лечения, которые предусматривают использование этиотропных препаратов и средств, влияющих на звенья патогенеза [13]. Также в результате клинических испытаний, проведенных в странах Европы, было установлено, что эффективность лечения онихомикоза можно повысить в среднем на 15 % при сочетанном применении антимикотиков системного действия и антифунгального лака, содержащего аморолфин [14].
Лечение
Аллиламины являются синтетическими антимикотиками. Аллиламины преимущественно действуют на дерматомицеты, при этом они оказывают фунгицидное действие. Механизм их действия заключается в ингибировании фермента скваленэпоксидазы, которая принимает участие в синтезе эргостерола — основного структурного компонента клеточной мембраны дерматомицетов. К аллиламинам относятся тербинафин и нафтифин.
Аллиламины активны в отношении большинства дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), возбудителя хромомикоза и некоторых других грибов.
Показаниями для назначения тербинафина внутрь являются онихомикоз, распространенные формы дерматомикозов кожи, микоз волосистой части головы, хромомикоз. Показаниями для наружного применения тербинафина и нафтифина служат ограниченное поражение кожи при микозах, отрубевидный лишай, кандидоз кожи. Тербинафин обладает высокой биодоступностью, хорошо всасывается в ЖКТ независимо от приема пищи. В высоких концентрациях препарат накапливается в роговом слое кожи, ногтевых пластинках, волосах, выделяется с секретами потовых и сальных желез. Абсорбция тербинафина при местном применении составляет менее 5 %, нафтифина — 4–6 %. Концентрация тербинафина и нафтифина в коже и ее придатках значительно превышает МПК для основных возбудителей дерматомикозов. Коррекция режима дозирования тербинафина может потребоваться при сочетанном назначении его с индукторами (рифампицин) или ингибиторами микросомальных ферментов печени (циметидин), так как первые повышают его клиренс, а вторые его понижают.
В результате многочисленных контролируемых многоцентровых сравнительных клинических испытаний было установлено, что тербинафин является наиболее эффективным антимикотиком в терапии онихомикоза [12] (табл. 1).
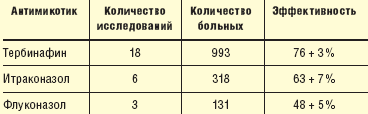 |
| Таблица 1. Сравнительная эффективность антимикотиков в терапии онихомикоза (по результатам метаанализа 27 рандомизированных исследований) |
Тербинафин применяют при распространенном поражении кожи, онихомикозе, хромомикозе, в таких случаях тербинафин назначают перорально. Тербинафин является препаратом выбора в терапии онихомикоза, так как наиболее эффективен по отношению к основных возбудителям онихомикоза — дерматомицетам. Противопоказаниями для назначения аллиламинов являются аллергические реакции на препараты группы аллиламинов, беременность, кормление грудью, возраст до 2 лет, заболевания печени, сопровождающиеся нарушением ее функции (повышением трансаминаз).
Азолы — самая многочисленная группа синтетических антимикотиков. В 1984 г. был внедрен в практику первый системный противогрибковый препарат из группы азолов — кетоконазол, в 1990 г. — флуконазол, в 1992 г. — итраконазол.
Азолы, применяемые в качестве системных препаратов, обладают преимущественно фунгистатической активностью. Важным преимуществом азолов перед другими препаратами является их широкий спектр противогрибковой активности. Итраконазол активен in vitro в отношении большинства возбудителей онихомикоза — дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae и др.), Aspergillus spp., Fusarium spp., S. Shenckii и др. Флуконазол активен против дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp.) и Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae и др.), но не действует на Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
Фармакокинетика у разных азолов различна. Флуконазол (90 %) хорошо всасывается в ЖКТ. Для хорошего всасывания итраконазола необходим нормальный уровень кислотности. Если у пациента, принимающего эти препараты, кислотность понижена, то всасываемость их уменьшается и, следовательно, снижается биодоступность. Всасываемость раствора итраконазола выше, чем у капсул с итраконазолом. Итраконазол в капсулах следует принимать с пищей, а в растворе — натощак.
Итраконазол метаболизируется в печени и выводится из организма через ЖКТ. В небольших количествах он также выделяется сальными и потовыми железами. Флуконазол метаболизируется частично и в основном выводится в неизмененном виде почками (80 %).
Итраконазол взаимодействует со многими лекарственными препаратами. Биодоступность кетоконазола и итраконазола уменьшается при приеме антацидов, холиноблокаторов, Н2-блокаторов, ингибиторов протонной помпы, диданозина. Итраконазол является активным ингибитором изоферментов цитохрома Р450 и может изменять метаболизм многих лекарственных препаратов. Флуконазол влияет на метаболизм лекарственных средств в меньшей степени. Недопустим прием азолов с терфенадином, астемизолом, цизапридом, хинидином, так как могут развиться смертельно опасные желудочковые аритмии. Совместный прием азолов и пероральных антидиабетических препаратов требует постоянного контроля за содержанием глюкозы в крови, так как может развиться гипогликемия. Прием непрямых антикоагулянтов группы кумарина и азолов может сопровождаться гипокоагуляцией и кровотечениями — следовательно, необходим контроль гемостаза. Итраконазол может повышать концентрацию в крови циклоспорина и дигоксина, а флуконазол — теофиллина и вызывать развитие токсического эффекта. Требуется корректировка доз и постоянный мониторинг за концентрацией препаратов в крови. Противопоказано совместное применение итраконазола с ловастатином, симвастатином, рифампицином, изониазидом, карбамазепином, циметидином, кларитромицином, эритромицином. Флуконазол не следует применять с изониазидом и терфенадином.
Итраконазол применяют при дерматомикозах (эпидермофитии, трихофитии, микроспории), отрубевидном лишае, кандидозе кожи, ногтей и слизистых оболочек, пищевода, кандидозном вульвовагините, криптококкозе, аспергиллезе, феогифомикозе, споротрихозе, хромомикозе, эндемичных микозах, для профилактики микозов при СПИДе.
Флуконазол применяется для лечения генерализованного кандидоза, всех форм инвазивного кандидоза, в том числе и у иммуноскомпрометированных больных, генитального кандидоза, кандидоза кожи, ее придатков и слизистых. Последнее время благодаря своей безопасности и хорошей переносимости все чаще флуконазол применяется для терапии больных дерматомикозами с поражением как кожи, так и ее придатков (ногтей и волос).
Аморолфин входит в состав лака, применяемого для лечения онихомикоза. Механизм действия аморолфина заключается в нарушении синтеза эргостерола — основного компонента клеточной мембраны гриба. Он оказывает фунгистатическое и фунгицидное действие. Обладает широким спектром действия. Концентрация аморолфина в ногтевой пластинке значительно превышает МПК для основных возбудителей дерматомикозов в течение 7 дней. Поэтому аппликация препарата может осуществляться не чаще 1–2 раз в неделю, что делает его применение экономически выгодным. Противопоказания: аллергические реакции на аморолфин, грудной и детский младший возраст. Лак в качестве монотерапии назначают при поражении не более 1–3 ногтевых пластинок и не более чем на 1/2 по площади с дистального конца. Также аморолфин можно использоваться в сочетании с системными антимикотиками при более распространенном поражении ногтей (табл. 2).
Циклопирокс обладает фунгистатическим действием. Активен в отношении дерматомицетов, дрожжеподобных и мицелиальных грибов, плесеней, а также некоторых грамотрицательных и грамположительных бактерий. Циклопирокс (лак) применяется в качестве монотерапии при поражении не более 1–3 ногтевых пластинок не более чем на 1/2 по площади с дистального конца. Также циклопирокс можно использовать в сочетании с системными антимикотиками при более распространенном поражении ногтей. Противопоказания: аллергические реакции на циклопирокс, грудной и младший детский возраст, беременность и лактация.
Перечень рекомендуемых лабораторных исследований при назначении системных антифунгальных препаратов.
Лечение фоновых заболеваний. Эффективность применения антимикотиков повышается при коррекции патологических состояний, способствовавших развитию онихомикоза. Перед началом антимикотической терапии у больных с соматическими, эндокринными, неврологическими заболеваниями, с нарушениями кровообращения в конечностях необходимо провести обследование для выявления основного симптомокомплекса, способствовавшего развитию дерматомикозов. Так, основными задачами патогенетической терапии являются улучшение микроциркуляции в дистальных отделах конечностей, венозного оттока конечностей, нормализация уровня тиреотропных гормонов у больных с заболеваниями щитовидной железы, углеводного обмена у больных сахарным диабетом и т. д. В результате многолетних исследований, проведенных в Военно-медицинской академии и Санкт-Петербургской медицинской академии последипломного образования, установлено, что одной из основных причин развития дерматомикозов являются нарушения со стороны системы гипофиз–гипоталамус–гонады. Это приводит к расстройству кровообращения в дистальных отделах конечностей, нарушениям микроциркуляции, периферической иннервации. Комплекс мероприятий, направленный на коррекцию этих нарушений, включает иглорефлексотерапию, транскраниальную электростимуляцию подкорковых центров головного мозга, назначение препаратов, корригирующих работу симпатической и парасимпатической вегетативной нервной системы. Все это позволяет добиться более быстрого клинического эффекта при терапии дерматомикозов. Проведение патогенетической терапии у больных дерматомикозами с фоновыми заболеваниями целесообразно назначать до начала этиотропного лечения и продолжать ее во время всего курса приема антифунгальных препаратов.
Симптоматическая терапия дерматомикозов, направленная на уменьшение субъективных жалоб больных и объективных проявлений заболевания, не может заменить этиотропную терапию. Однако ее применение в сочетание с антифунгальными препаратами позволяет быстрее добиться улучшения состояния больных, уменьшить чувство дискомфорта и устранить косметический дефект. При онихомикозах наибольшее беспокойство больным доставляют деформированные, значительно утолщенные (гипертрофированные) ногтевые пластинки — онихогрифоз. Для коррекции этого состояния применяют аппаратный педикюр. С помощью аппарата, напоминающего стоматологическую турбину, за короткий промежуток времени механическим путем удаляются измененные участки ногтей, гиперкератотические, роговые массы с кожи, омозолелости. При этом не происходит травматизации матрикса ногтя, и пациент после процедуры остается работоспособен.
При ограниченном поражение ногтей (не более 3 ногтевых пластинок и не более чем на 1/2 по площади с дистального края) применяются препараты для местного применения. Лечение рекомендуется начинать с подчистки пораженного участка ногтевой пластинки при помощи набора «Микоспор», аппаратного педикюра или кератолитических средств. Далее на пораженную ногтевую пластинку наносятся антифунгальные препараты. Раствор аморолфина, содержащий циклопирокс, наносится на ногтевую пластинку 1–2 раза в неделю. Перед нанесением лака не нужно предварительно очищать ногтевую пластинку от предыдущих слоев препарата. Лак наносится ежедневно до полного отрастания здоровой ногтевой пластинки. На 7-й день ногтевая пластинка очищается с помощью любого косметического средства для снятия лака. В литературе встречаются противоречивые сообщения об эффективности этого метода лечения. Указывается процент излеченности больных от 5–9 до 50 %.
При распространенном поражении ногтевых пластинок на пальцах кистей комплекс лечебных мероприятий должен включать назначение системного антимикотика, подчистку ногтей и наружную терапию антифунгальными препаратами. С целью профилактики повторного заражения необходимо обработать перчатки больного, подвергнуть дезинфекции предметы личной гигиены (мочалки, полотенца, пилочки для ногтей, терки и скребки для обработки кожи и ногтей).
Препаратом выбора при лечении онихомикоза любой локализации является тербинафин. Его назначают взрослым и детям весом более 10 кг по 250 мг в сутки в течение 6 нед. Детям от 2 лет весом менее 20 кг тербинафин назначают из расчета 67,5 мг/кг в сутки, от 20 до 40 кг — 125 мг/кг в сутки в течение 6 нед. Препаратами резерва являются средства, содержащие итраконазол и флуконазол. Итраконазол применяется по двум схемам: по 200 мг ежедневно в течение 3 мес или по 200 мг дважды в день в течение 7 дней на первой и пятой неделях с начала терапии. Для лечения онихомикозов у детей итраконазол не назначается. Флуконазол рекомендуется принимать по 150 мг 1 раз в неделю в течение 3–6 мес.
Проведение комплексной терапии, состоящей из приема системного антимикотика, подчистки ногтей, местного применения антифунгальных препаратов, а также противоэпидемиологические мероприятия, обеспечивают высокую эффективность излечения онихомикоза стоп. Тербинафин назначают взрослым и детям весом более 10 кг по 250 мг в сутки в течение 12 и более недель. Детям от 2 лет весом менее 20 кг препарат назначают из расчета 67,5 мг/кг в сутки, от 20 до 40 кг — 125 мг/кг в сутки в течение 12 нед. Флуконазол рекомендуется применять по 150–300 мг 1 раз в неделю в течение 6–12 мес. Итраконазол применяется по двум схемам: по 200 мг ежедневно в течение 3 мес или по 200 мг дважды в день в течение 7 дней на первой, пятой и девятой неделях. При поражении больших пальцев стоп рекомендуется проводить 4-й курс пульс-терапии на тринадцатой неделе от начала терапии. Для лечения онихомикозов у детей итраконазол не применяется.
Критериями микологической излеченности онихомикоза являются отрицательные результаты микроскопического и культурального исследования ногтевой пластинки. После окончания лечения итраконазолом и тербинафином здоровые ногтевые пластинки отрастают не полностью, поэтому полное клиническое выздоровление можно наблюдать только спустя 2–4 мес после окончания приема антифунгальных препаратов.
Литература
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
Н. Н. Климко, доктор медицинских наук, профессор
СПбМАПО, Санкт-Петербург
Грибок ногтей у беременных
Грибок ногтей у беременных – инфекционное поражение ногтевой пластины, вызванное заражением дерматофитами или другими видами грибов. В подологии эта болезнь называется онихомикоз.
Грибок ногтей часто встречается у беременных. Из-за ослабления иммунитета при вынашивании ребенка организм женщины особо восприимчив к патогенным возбудителям. Ведь все силы направлены обеспечить условия для нормального роста и развития плода. Происходит гормональная перестройка, меняется форма тела, увеличивается вес, внутренние органы работают в усиленном режиме.
Лечение онихомикоза у беременных должно быть грамотным, осторожным. Несмотря на ограниченность методов борьбы с инфекцией, избавиться от грибка можно.
Что вызывает болезнь?
Причины грибка ногтей у беременных такие же, как и для всех людей. Просто из-за снижения защитных сил риски заражения намного выше. Возбудители онихомикоза легко передаются от одного человека другому через предметы обихода. Они устойчивы во внешней среде, долго остаются на поверхностях. Чтобы подцепить грибок, достаточно прикоснуться к инфицированному полотенцу, чужой обуви, ступить голыми ногами на пол в общественной душевой.
Какие факторы провоцируют грибковую инфекцию у беременных?
• Повышенная потливость стоп. Беспокоит женщин в первом и третьем триместре. В первом триместре усиленное потоотделение вызывает гормональная перестройка. А в третьем – увеличение объема крови, массы тела и физической нагрузки. При повышенной потливости кожа стоп и ногти легко поражаются грибком, потому что теплая, влажная среда идеальна для его размножения;
• Сахарный диабет беременных или гестационный диабет. Встречается у 10 % женщин. Повышенный уровень сахара крови ослабляет защитные свойства кожи, создает благоприятные условия для бактериальной и грибковой инфекции;
• Злоупотребление сладостями, сдобной дрожжевой выпечкой. Из-за перемены вкусовых предпочтений беременных часто тянет на сладкое. Но безудержное поедание конфет, булочек, пирожных, халвы, приводит к активизации и ускоренному размножению грибковой колонии;
• Посещение бассейна. Плавание полезно при беременности. Помогает расслабить спину, поясницу, улучшить самочувствие, поддерживать физическую активность. Но именно в бассейне, в общественных душевых, во влажных помещениях риск заражения грибком максимальный;
• Тесная обувь. Нередко у беременных увеличивается размер ноги. Это случается из-за отеков, изменения тонуса мышц стопы. Обувь, которая подходила раньше, становится тесной, неудобной. Натирает, сдавливает ноги, вызывает мозоли, ранки, через которые проникает инфекция.
Симптомы онихомикоза
Ранние признаки грибковой инфекции ногтей едва различимы, поэтому часто на них не обращают внимания. Лишь по мере распространения болезни они становятся более выраженными.
Какие изменения говорят об онихомикозе? К явным признакам грибковой инфекции на ногтях относятся:
• белые, желтые или желто-коричневые пятна или полосы;
• утолщение ногтевой пластины;
• потеря блеска, прозрачности в месте поражения;
• крохкость, шероховатость;
• деформация, частичное разрушение, расслоение ногтевой пластины;
• неприятный запах.
Обычно сначала грибок проникает в складки между пальцами, а затем попадает в ногти. Но бывает и наоборот, когда сначала поражается ногтевая пластина, а потом инфекция распространяется на кожу вокруг ногтя. При повреждении кожи пальцев или межпальцевых складок женщина будет чувствовать зуд, жжение. Кожа покраснеет, станет сухой, начнет шелушиться.
Если вы заметили перечисленные выше изменения цвета или текстуры ногтя, покажитесь врачу. В первую очередь сообщите об этом акушеру-гинекологу, который наблюдает беременность. Для уточнения диагноза и лечения он даст направление к дерматологу, микологу или подологу. Если есть сомнения, чтобы подтвердить инфекцию и выявить возбудителя, с пораженного участка делают соскоб. Полученный кусочек ногтя отправляют на микроскопическое исследование.
Лечение грибка ногтей у беременных?
Борьба с грибковым поражением ногтей при беременности осложнена ограниченным выбором лекарственных препаратов.
Прежде всего, это касается средств для приема внутрь, которые используют при запущенных стадиях болезни. Многие из них отрицательно влияют на печень, повышают риски пороков развития плода. Поэтому для лечения беременных такие средства не используют. После всасывания в ЖКТ действующие компоненты этих лекарств поступают в кровь женщины, разносятся по органам, тканям, попадают в кровоток ребенка.
Чем же лечить грибок ногтей у беременных? Здесь нет однозначного ответа. Для каждой пациентки врач подбирает лечение индивидуально с учётом срока беременности, тяжести грибкового поражения, симптомов, состояния здоровья.
К безопасным методам относятся:
• Аппаратный медицинский педикюр. Используют для зачистки пораженных участков ногтевой пластины;
• Местные противогрибковые кремы, мази, лечебные лаки. Содержат фунгицидные компоненты, растительные экстракты, эфирные масла с антисептическим, противовоспалительным действием. Не вызывают побочных эффектов для здоровья матери и плода. Наносятся прямо на пораженные зоны.
Лекарства для борьбы с грибковой инфекцией в аптеке можно купить без рецепта. Но заниматься самолечением не стоит. Беременная женщина отвечает не только за свое здоровье, но и за здоровье малыша, которого ждет. Поэтому перед применением любых местных мазей или кремов нужен совет врача. Только он правильно оценит пользу для матери, риски для ребенка, назначит эффективные и в то же время безопасные процедуры или препараты.
Без предварительной зачистки ногтевой пластины мази и кремы не дадут результата, так как их активные компоненты не попадут в очаг инфекции. Аппаратный педикюр проходит без боли, травмирования здоровых тканей. По времени занимает до 30 минут. При лёгких формах онихомикоза периодическое выполнение такой процедуры предупредит дальнейшее распространение инфекции.
Из натуральных, безопасных средств для лечения грибка ногтей у беременных помогает масло чайного дерева. Его эффективность при онихомикозе доказана рядом исследований. Масло чайного дерева – сильный антисептик с противогрибковым, антибактериальным, противовоспалительным действием. Как правильно его применять, нужно уточнить у врача.
Если болезнь запущена, то, скорее всего, местное лечение не уничтожит грибок полностью. Что делать в этом случае? Все зависит от тяжести ситуации. Если очаг поражения локализован на маленьком участке, распространяется медленно, то ждут до родоразрешения. При этом постоянно наблюдают за течением болезни. А уже после родов назначают прием фунгицидных препаратов внутрь.
К сожалению, лечение грибка ногтей длительное, продолжается до тех пор, пока не отрастет новая здоровая ногтевая пластина. Этот процесс занимает от нескольких недель до нескольких месяцев в зависимости от тяжести поражения. Чем раньше вы обратитесь к врачу, тем быстрее и легче справитесь с грибком.
Кроме аппаратных процедур и применения лекарственных препаратов важно продезинфицировать обувь, обработать ее фунгицидными средствами. Иначе возможно повторное заражение и возвращение инфекции. Также нужно тщательно соблюдать гигиену пальцев рук, ног, держать их в сухости, чистоте.
Чем опасен онихомикоз?
Грибковая инфекция, как правило, не представляет серьезной угрозы для беременной женщины, не влияет на здоровье ее малыша. Особенно если болезнь обнаружена на ранней стадии, и начата борьба с ней.
Однако задержка в лечении или диагностике вызывает ряд осложнений. К ним относятся:
• распространение инфекции на соседние пальцы рук или ног;
• отслоение ногтя от ногтевого ложа, боль или неприятные ощущения при ходьбе;
• присоединение вторичной бактериальной инфекции, лечение которой потребует применения местных антибиотиков;
• заражение окружающих, пораженные грибком ногти – это постоянный источник инфекции.
Чтобы не допустить таких осложнений, нужно держать болезнь под контролем, периодически посещать врача, выполнять его рекомендации.
Как предупредить грибок ногтей при беременности?
На самом деле начинать профилактику онихомикоза нужно еще до беременности. Обследование у дерматолога на этапе планирования предупредит много проблем. Некоторые болезни протекают в скрытой форме, вы можете о них даже не знать. И только при ослаблении иммунитета, которое происходит в период беременности, они активизируются. В список этих болезней входит онихомикоз. От момента заражения до появления характерных симптомов может пройти несколько месяцев или даже лет.
Чтобы уменьшить риск грибковой инфекции при беременности, придерживайтесь следующих советов:
• ограничьте посещение мест общественного пользования;
• надевайте закрытые резиновые тапочки при посещении бассейна, общественных душевых;
• не примеряйте, не носите чужую обувь, даже если это обувь близких;
• ежедневно мойте ноги с мылом, насухо вытирайте их полотенцем;
• используйте антиперспиранты для стоп, если ноги сильно потеют;
• следите, чтобы обувь была сухой, проветривайте ее, обрабатывайте антигрибковым спреем;
• носите носки, колготы из натуральных тканей, ежедневно меняйте их;
• внимательно выбирайте обувь, чтобы она была по размеру, не натирала, не сдавливали пальцы, не парила кожу;
• делайте маникюр и педикюр у мастеров, которым доверяете, уверены в дезинфекции инструментов;
• укрепляйте иммунитет, принимайте витамины для беременных, если акушер-гинеколог вам их назначил.
Если избежать такой неприятности, как грибок ногтей не удалось, вы заметили изменения на ногтях, сразу обратитесь к врачу. Не затягивайте и не занимайтесь самолечением, так как это приведет к ухудшению состояния.