Польза облепихи и масла из нее при панкреатите
При подозрении на воспаление поджелудочной железы, и особенно при установленном диагнозе панкреатита, пациенту рекомендуется наряду с медикаментозным лечением постоянное соблюдение специальной диеты. Из рациона исключаются многие привычные любимые продукты, в том числе – некоторые фрукты и ягоды. Облепиха при панкреатите относится к условно разрешенным продуктам, несмотря на высокую ценность входящих в состав ингредиентов и полезные свойства для человека.
Химический состав ягод облепихи: в чем польза для человека?
Плоды облепихи с древних времен известны своими целебными свойствами. Они широко используются в медицине (традиционной и нетрадиционной), косметологии, кулинарии.
Польза ягод облепихи обусловлена входящими в состав веществами:
Эти ингредиенты обеспечивают множество положительных эффектов на все органы и системы организма:
Облепиха – это продукт, приносящий много пользы здоровому человеку, обеспечивающий профилактику разнообразных заболеваний, омолаживающий организм.
Но существует ряд противопоказаний для её употребления:
Облепиха при остром панкреатите
Острое воспаление поджелудочной железы характеризуется развитием выраженного отека тканей органа и выводящих протоков. Уменьшение нагрузки на железу во время этого периода, выключение ее из процесса пищеварения – основные условия быстрого купирования тяжелой симптоматики острого панкреатита. Для этого первые сутки пациенту вообще ничего нельзя есть. Затем, по мере уменьшения болевого синдрома, восстановления пищеварительного процесса, врач разрешает добавить к рациону жидкие каши, пюре, слизистые супы из круп, овощей. Постепенно меню расширяется еще больше.
Но облепиха на этом этапе заболевания запрещена в любом виде, так как вещества, которые она содержит, приведут к ухудшению самочувствия, они даже способны вызвать осложнения, опасные для жизни. Органические кислоты, жиры, дубильные вещества провоцируют усиление секреции всех пищеварительных соков (желудочного, кишечного, панкреатического) и образование желчи печенью. При обострении панкреатита этот процесс опасен развитием панкреонекроза (разрушения ткани самой железы) из-за повышенной выработки ферментов при нарушении транспортировки их внутрь кишечника по суженным, отечным панкреатическим протокам.
При диагностированной желчнокаменной болезни (частый спутник панкреатита) эти ягоды также употреблять не рекомендуют, так как из-за выраженного желчегонного эффекта облепиха может спровоцировать движение камней в желчном пузыре. Крупные камни могут застрять внутри протоков, а затем вызвать тяжелое осложнение – механическую желтуху.
Польза ягод при хроническом панкреатите
После перехода заболевания в стадию стойкой ремиссии пациент перестает предъявлять жалобы на абдоминальные боли, тошноту, диарею, повышенное газообразование, нормализуются показатели лабораторных и инструментальных исследований. В этот период облепиху осторожно начинают вводить в рацион, соблюдая ряд правил во избежание развития обострения панкреатита.
Как использовать облепиховое масло при панкреатите?
Одним из самых распространенных лечебных народных средств при гастрите, холецистите, панкреатите считают облепиховое масло, судя по отзывам пациентов. Оно обволакивает стенки органов ЖКТ, способствует стиханию воспаления эпителиального слоя, ускоряет регенерацию слизистых оболочек.
Небольшое количество масла добавляют к салатам, другим овощным, легко усваиваемым блюдам, а также употребляют в чистом виде.
Приготовление лекарства 
Обычно рекомендуется использовать масло из ягод облепихи промышленного производства, приобретя его в аптеке. Но можно также и приготовить его самостоятельно дома по несложному рецепту:
Дозировка
Доза облепихового масла для лечения поджелудочной железы в каждом конкретном случае подбирается индивидуально, с учетом возраста, веса, стадии заболевания, наличия сопутствующей патологии. Адекватно оценить все эти моменты может только специалист, поэтому и дозировку подбирать должен он. Заниматься самолечением в случае проблем с поджелудочной железой бывает не просто неэффективно, но и очень опасно.
Обычно рекомендуют принимать по 1 десертной ложке масла натощак за полчаса до еды. Стандартный курс лечения – 1 месяц.
Продукты из ягод: польза и вред при заболевании 
Из облепихи готовят множество вкусных и полезных напитков, десертов: кисели, компоты, муссы, желе, варенье. Эти блюда разрешается употреблять больному панкреатитом только на этапе стойкой, длительной ремиссии заболевания. Они способствуют быстрому заживлению тканей поджелудочной железы, восстановлению ее функций.
При обострении клетчатка и раздражающие слизистые оболочки вещества (танины, кислоты и другие) приносят только вред поджелудочной железе – вызывают ухудшение самочувствия пациента: значительно усиливается болевой и диспепсический синдром. Если появляются характерные для панкреатита жалобы, то блюда из облепихи рекомендуется полностью отменить.
Облепиховый кисель 
Для приготовления этого полезного, вкусного напитка потребуется 1,5 стакана зрелых очищенных ягод (свежих или замороженных), стакан сахара, 3 столовые ложки картофельного крахмала, 1 литр воды.
Этапы приготовления киселя:
Перед употреблением напиток следует остудить, пить теплым.
Сок из облепихи 
Этот напиток готовится с помощью соковыжималки. Сок обладает всеми полезными свойствами облепихи, но из-за отсутствия клетчатки не вызывает слабительного эффекта. Человеку, больному панкреатитом, рекомендуется пить сок, разбавленный водой более чем наполовину. Разрешается он только на этапе стойкой ремиссии – не чаще 1–2 раз за неделю. За один раз можно выпить не более половины стакана сока.
Облепиховое варенье 
Сладкие десерты такие, как варенье, при панкреатите можно кушать только при сохранной эндокринной функции поджелудочной железы, отсутствии сахарного диабета. Приготовление варенья из облепихи позволяет сохранить многие полезные вещества и обезвредить те соединения, которые оказывают негативное воздействие (органические кислоты, клетчатку, фитонциды).
Для приготовления полезного продукта рекомендуется его варить особым способом – по несколько минут (3–5) ежедневно 3 дня на слабом огне.
Варенье рекомендуется добавлять к напиткам, а также при приготовлении муссов, сладкой выпечки. В чистом виде разрешается съесть не более 2–3 чайных ложек 1–2 раза в неделю.
Плоды облепихи – очень вкусные ягоды, химический состав которых обеспечивает множество благоприятных эффектов на организм человека. При остром панкреатите этот продукт категорически запрещен для употребления, так как входящие в состав кислоты, клетчатка, дубильные вещества вызывают значительное ухудшение самочувствия пациента, а также могут привести к опасным для жизни осложнениям (панкреонекрозу). Когда заболевание переходит в стадию ремиссии, специалисты советуют добавлять к меню только термически обработанную облепиху (варенье, компот, муссы, кисель из ягод). А также иногда рекомендуется пройти курс лечения облепиховым маслом.
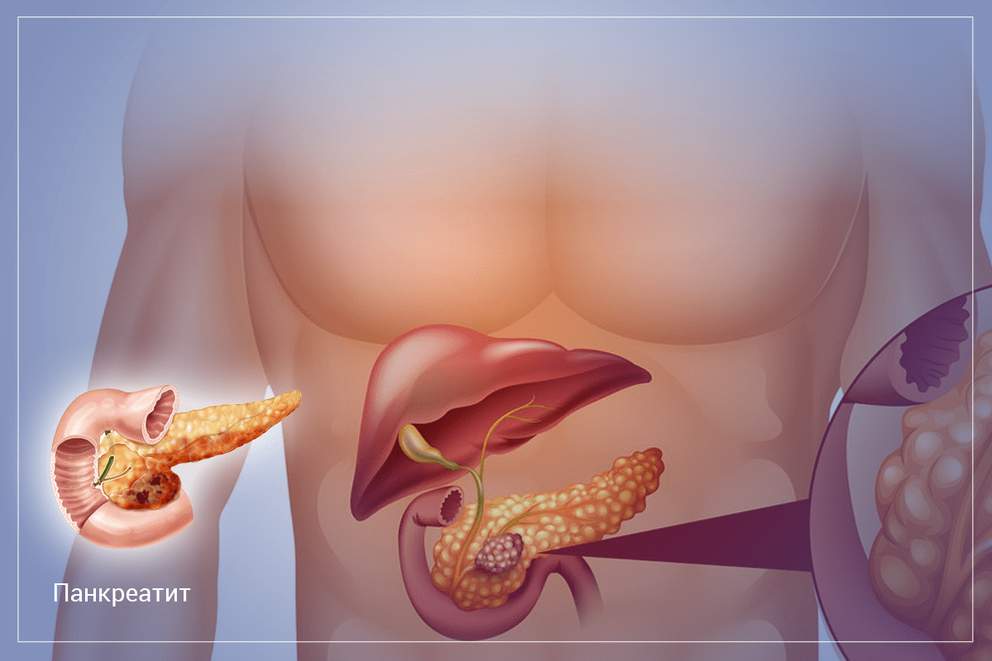
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Как восстановить пищеварение при заболеваниях поджелудочной железы
Поджелудочная железа является незаменимым звеном пищеварительной системы. Этот орган выполняет две главные функции. Первая функция заключается в выработке ферментов, которые расщепляют белки, жиры и углеводы, поступающие в организм с пищей. Вторая функция заключается в выработке гормона инсулина, который помогает усваиваться глюкозе. Под влиянием внешних или внутренних негативных факторов, одним из которых является нерациональное питание, развиваются хронические и острые патологии поджелудочной железы.
По статистике, у каждого третьего человека среднего возраста диагностируется хронический вялотекущий панкреатит (воспаление поджелудочной железы). Это заболевание может протекать не только в хронической, но и в острой форме. Острое течение панкреатита сопровождается отмиранием клеток органа (панкреонекрозом). Острый панкреатит несет прямую угрозу не только здоровью, но и жизни человека.
Симптомы заболеваний поджелудочной железы
Кроме острой и хронической формы панкреатита, существует рак поджелудочной железы, который относится к одному из самых агрессивных видов онкологии. Каждое заболевание имеет характерные симптомы, появление которых должно стать прямым сигналом для прохождения комплексного обследования и консультации гастроэнтеролога, эндокринолога и онколога. При остром течении панкреатита, человек сталкивается с набором таких клинических симптомов:
Приступ острого панкреатита потенциально опасен для жизни человека, поэтому при появлении характерных симптомов, необходимо вызвать бригаду скорой помощи. Для хронической формы воспалительного поражения поджелудочной железы, характерен набор таких клинических признаков:
Опасность хронического панкреатита заключается не только в том, что этот процесс нарушает весь акт пищеварения, но и в том, что хронический воспалительный процесс в любой момент может перерасти в острый. Онкология поджелудочной железы сопровождается набором общих и видоспецифичных симптомов. К тревожным признакам, указывающим на развитие рака поджелудочной железы, можно отнести:
Описанная клиническая картина может быть дополнена общей слабостью, недомоганием, а при выполнении ультразвукового исследования органов брюшной полости наблюдается увеличение размеров печени и желчного пузыря.
Симптомы панкреатита и острой формы гастрита могут быть схожи. В отличие от панкреатита, при остром гастрите рвота приносит облегчение, а боль в животе локализуется в одной области, и не является опоясывающей. Если говорить о том, как отличить гастрит от панкреатита при отсутствии специфических симптомов, то в данном вопросе поможет только комплексное обследование и консультация гастроэнтеролога.
Причины развития заболеваний поджелудочной железы
К предрасполагающим факторам, которые потенциально негативно влияют на здоровье поджелудочной железы и могут провоцировать развитие заболеваний, можно отнести:
Риск развития онкологии поджелудочной железы возрастает у пациентов, имеющих хронический панкреатит с частыми эпизодами рецидивов.
Образ жизни при хроническом панкреатите
Комплексная терапия хронического воспаления поджелудочной железы включает коррекцию образа жизни и пищевых привычек. Пациентам с диагностированным хроническим панкреатитом назначается диета (стол № 5 по Певзнеру). В период обострения заболевания соблюдается пищевой покой в течение нескольких дней, после чего в рацион постепенно вводятся отдельные продукты.
При наличии проблем с поджелудочной железой категорически запрещено употреблять алкоголь, даже в минимальных дозировках. Запрет распространяется и на табакокурение, так как никотин вызывает спазм кровеносных сосудов, что может спровоцировать острый приступ панкреатита. Диета при панкреатите накладывает ограничения на употребление продуктов с высоким содержанием жиров и углеводов. Это касается мясных и рыбных компонентов, молочной и кисломолочной продукции. Под запрет попадают острые и жареные блюда, а также продукты, приготовленные во фритюре. В период обострения воспалительного процесса показана госпитализация. Консервативная терапия хронического панкреатита включает набор таких групп лекарственных медикаментов:
В период обострения, кроме перечисленных групп лекарственных средств назначается инфузионная терапия, которой предусмотрено капельное введение растворов электролитов.
Восстановить нормальное пищеварение при хроническом панкреатите, устранить расстройства стула и поддержать работу поджелудочной железы, помогает приём метапребиотика Стимбифид Плюс, который имеет трехкомпонентный натуральный состав, стимулирующий восстановление естественной микробиоты кишечника и желудка. Средство активизирует естественные механизмы восстановления эпителия ЖКТ. Прием метапребиотика Стимбифид Плюс с лечебно-профилактической целью помогает снизить до минимума риск обострения воспалительного процесса в поджелудочной железе.
Облепиха при панкреатите
Ягоды облепихи были включены в список лекарственных средств ещё во времена глубокой древности китайскими, монгольскими и тибетскими врачевателями. Красивые желтовато-оранжевые плоды не потеряли своего значения для медицины и по сей день. Зная об этом, некоторые люди стремятся включить ягоды облепихи в меню при панкреатите. Насколько же это правильно?
Облепиха при остром панкреатите
Среди населения широко известен тот факт, что масло из плодов этого растения гастроэнтерологи советуют употреблять при язвах желудка и двенадцатиперстной кишки. Фармакологическая промышленность уже давно освоила выпуск такого ценного лечебного средства. Рассуждения некоторых людей, страдающих острым панкреатитом, выглядят следующим образом: «Раз облепиху рекомендуют при язвах желудка, значит и при заболевании поджелудочной железы эти ягоды не повредят, всё-таки это тоже орган пищеварительной системы».
Сразу скажем: подобные умозаключения ошибочны. Во-первых, при язвенной болезни ягоды как таковые принимать не рекомендуется. Другое дело, что получаемое из них облепиховое масло при лечении язв приобретает статус действенного лекарственного средства, признаваемого официальной медициной. Во-вторых, это вовсе не свидетельствует в пользу присутствия данных плодов в рационе при остром панкреатите.
Дело в том, что ягоды облепихи имеют хоть и не слишком выраженный, но всё же кисловатый вкус. Уже только по этой причине при остром панкреатите данные плоды не сулят ничего хорошего для поджелудочной железы. Кроме того, в ягодах в большом количестве содержатся:
Данные группы химических соединений способны спровоцировать новый приступ заболевания. К тому же встречается индивидуальная непереносимость ягод облепихи из-за повышенной чувствительности к отдельным веществам, содежащимся в этих плодах. Поэтому при остром панкреатите употреблять в пищу облепиху всё же не следует.
Читайте также подробную статью об облепиховом масле.
Облепиха при хроническом панкреатите
В последние годы данное растение получило широкое распространение на приусадебных участках многих садоводов-любителей. Собранные плоды хорошо хранятся в замороженном виде на протяжении года. Но, несмотря на всё это, при хроническом течении панкреатита ягоды облепихи в большей степени следует рассматривать как продукт, нежелательный для употребления. В любом случае, от наличия в рационе плодов в непереработанном виде следует категорически отказаться. И только при условии отсутствия индивидуальной непереносимости к данному продукту можно добавить совсем небольшое количество ягод облепихи в некоторые блюда:
Буквально одна столовая ложка плодов этого растения, добавленная в кастрюлю с варящимся компотом из некислых сортов яблок, поможет обогатить этот напиток многими витаминами и минеральными веществами.
| Белки | 0.9 г |
|---|---|
| Углеводы | 5.5 г |
| Жиры | 0.0 г |
| Калорийность | 80.0 ккал на 100 грамм |
К, каротин, РР, В1, В2, Е, С
калий, магний, фосфор, кальций, натрий
Рекомендуемая максимальная порция облепихи в сутки при хроническом панкреатите: При остром панкреатите употребление в пищу ягод облепихи запрещено. При хронической форме допустимо добавление не более одной столовой ложки ягод на два-три литра варящегося компота из каких-либо некислых фруктов.
Комментарии
Чтобы иметь возможность оставлять комментарии, пожалуйста, зарегистрируйтесь или войдите на сайт.