О контроле над рефлексами
Если при движении изображение на сетчатке глаза не меняется одновременно c движением тела, то вместо четкой картинки мы будем видеть расплывшееся пятно. Для адаптации к этой ситуации в организме присутствует стабилизирующий рефлекс — вестибулоокулярный рефлекс. Он работает так: внутреннее ухо передает информацию о движениях головы в cтволовую часть мозга, что в итоге приводит к рефлекторному смещению глаз на нужное расстояние, в противоположном направлении от движения головы.
Большинство рефлексов управляется бессознательно, через самую древнюю часть мозга — cтволовую часть мозга. Тем не менее, с эволюционной точки зрения имеет большой смысл развить способность сознательно модифицировать эти рефлексы, через кору головного мозга. Это позволяет динамично реагировать на изменения окружающей среды и соответственно важно для выживания. Замечали ли вы когда-нибудь на концерте классической музыки, что люди обычно кашляют сразу после финального аккорда? Та же самая способность сознательно влиять на рефлексы становится особенно актуальной, когда вы прячетесь в кустах от тигра и вот-вот чихнете.
Оптокинетический рефлекс (ОКР) тоже достаточно пластичен: амплитуда движений глаз может меняться в зависимости от того, как работают другие рефлексы. Например, при повреждении внутреннего уха (и соответственно блокировки вестибулоокулярного рефлекса), оптокинетический рефлекс усиливается. В регуляции этой пластичности участвуют не только мозжечок и вестибулярные ядра, но и кора головного мозга: если хирургическим путем повредить кору, то способность адаптироваться утрачивается. Группа под руководством Массимо Сканциани обнаружила с помощью инъекций вирусных векторов, какая именно группа нейронов зрительной коры посылает активирующие сигналы к ядрам ствола мозга. А эти ядра в свою очередь передают команды глазным мышцам. Таким образом, зрительная кора может и посылает сигналы по нисходящей цепочке, участвуя в регуляции рефлексов.
Новые данные указывают, что зрительная кора может работать в двух направления: и принимать указания от сетчатки (обрабатывать зрительную информацию), и посылать распоряжения к сетчатке (регулировать пластичность оптокинетического рефлекса). Эта вторая, новая функция зрительной коры вполне согласуется с одной из догм науки — «Expect unexpected».
Все, что нужно знать о рвотном рефлексе
У большинства из нас есть рвотный рефлекс, который достаточно выражен, хотя глотатели мечей (и, да, некоторые взрослые артисты) тренируют его, сознательно подавляя позывы к тошноте и рвоте. Но что нужно знать обычным людям об этом рефлексе, какие особенности есть у этой функции организма.
Что такое рвотный рефлекс
Если вы когда-нибудь засовывали два пальца в горло, чтобы вызвать рвоту, у вас запускался рвотный рефлекс. Это одна из многих автоматических реакций организма, призванных поддерживать нашу жизнь. По сути, рефлекс похож на то, как вы отдергиваете руку, когда касаетесь чего-то горячего, даже не задумываясь об этом.
Также как глоточный рефлекс или спазм гортани, рвотный рефлекс активируется, когда определенные предметы касаются неба и задней части рта, задней части языка, области вокруг миндалин, язычка и задней стенки глотки. По сути, это защита от серьезных повреждений органов шеи дыхательных путей и пищеварительной трубки.
Этот рефлекс запускается у большинства людей с первого дня жизни. В первые месяцы жизни ребенка рвотный рефлекс гипер-чувствителен, он отвергает все продукты и жидкости, которые мозг считает слишком тяжелыми, чтобы его желудок мог их переварить. Рефлекс ослабевает примерно в шесть месяцев, когда ребенок начинает есть более твердую пищу. Кроме того, до этого времени у ребенка работает и второй рефлекс – выталкивания. Любые относительно плотные вещества, попадающие в рот, автоматически выталкиваются языком наружу.
Развитие рвотного рефлекса во времени
По мере того, как мы становимся старше, рвотный рефлекс становится менее важным для нашего выживания: вместо этого мы полагаемся на участок в продолговатом мозге, который обнаруживает ядовитые, потенциально опасные вещества. Поскольку многие из них имеют горький, неприятный вкус, мы развили специальные рецепторы «горького» вкуса, чтобы обнаруживать возможные яды, провоцирующие обильную рвоту, если мы их проглотим.
Как работает этот рефлекс
Рвотный рефлекс, также называемый глоточным рефлексом, предназначен для того, чтобы мы не подавились. Это реакция вашего организма на попадание непищевых продуктов или крупных предметов в рот или горло. Он предназначен для автоматической защиты организма от удушья и тяжелых ранений. К сожалению, это означает, что контролировать рвотный рефлекс очень сложно. Вы не всегда можете избавиться от рвоты.
При прикосновении к соответствующим областям, сигнал проходит от зоны прикосновения к позвоночнику, где обрабатывается в рефлекторное действие. По позвоночнику посылаются два разных сигнала: один для мышц, чтобы вызвать рефлекторное действие, а другой для мозга, чтобы сообщить ему о прикосновении и реакции тела.
Следовательно, вы не можете контролировать рвотный рефлекс. К тому времени, когда ваш мозг узнает о прикосновении, мышцы уже сработают. В случае рвотного рефлекса, мышцы задней стенки глотки сокращаются, чтобы отодвинуть любые потенциальные объекты от глотки к передней части рта.
Два типа стимулов
Выше мы говорили о физическом процессе рвотного рефлекса, который называется соматогенным стимулом. Однако есть и психогенные стимулы, такие как мысли или запахи, воспоминания, и это тоже может вызвать рвоту. Эти типы стимулов часто являются ситуативными и связаны с вашим отношением к ситуации, в которой вы испытываете стимул.
Эти два типа часто работают вместе. Например, вы можете без проблем почувствовать запах мятной зубной пасты дома. Однако в кабинете стоматолога запах мяты может вызвать рвоту. У вас запах мяты ассоциируется с тем, что дантист делает вещи, от которых у вас рвотные движения.
Если рвота связана, в первую очередь, с психогенными стимулами, вы можете контролировать ее, используя различные подходы, такие как отвлечение, медитация и даже точки давления. Для многих людей с высокочувствительными рвотными рефлексами такой подход может помочь решить проблему, и они смогут пройти осмотр или лечение у стоматолога или сдать кровь. Однако эти методы обычно дают лишь ограниченное облегчение, и на их освоение может уйти много времени.
Препараты от рвоты
Если вы попробовали различные методы, но по-прежнему чувствуете тошноту и позывы к рвоте, помочь могут некоторые противорвотные препараты.
Они контролируют рвотный рефлекс и считаются эффективным средством от рвоты. Таблетки, уколы и другие формы препаратов контролируют рвоту от соматогенных и психогенных раздражителей. Чтобы вызвать рвотный рефлекс, ваше тело активирует обе части вегетативной нервной системы: симпатическую и парасимпатическую. Лекарства контролируют вегетативную нервную систему и предотвращает эти всплески активности. Рвотный рефлекс по-прежнему функционирует, но он ослаблен.
Нейрогенные расстройства дыхания: гипервентиляционный синдром
История изучения гипервентиляционного синдрома (ГВС). Первое клиническое описание ГВС принадлежит Да Коста (1842), который обобщил свои наблюдения за солдатами, участвующими в гражданской войне. Он наблюдал нарушения дыхания и связанные
История изучения гипервентиляционного синдрома (ГВС). Первое клиническое описание ГВС принадлежит Да Коста (1842), который обобщил свои наблюдения за солдатами, участвующими в гражданской войне. Он наблюдал нарушения дыхания и связанные с ними различные неприятные ощущения в области сердца, назвав их «солдатское сердце», «раздраженное сердце». Подчеркивалась связь патологических симптомов с физической нагрузкой, отсюда еще один термин — «синдром усилия». В 1918 г. Lewis предложил другое название — «нейроциркуляторная дистония», которым до сих пор широко пользуются терапевты. Были описаны такие проявления ГВС, как парестезии, головокружения, мышечные спазмы; подмечена связь усиления дыхания (гипервентиляции) с мышечно-тоническими и тетаническими нарушениями. Уже в 1930 г. было показано, что боли в области сердца при синдроме Да Коста имеют не только связь с физической нагрузкой, но и гипервентиляцией в результате эмоциональных нарушений. Эти наблюдения нашли свое подтверждение во время Второй мировой войны. Гипервентиляционные проявления были отмечены как у солдат, так и у мирного населения, что свидетельствовало о важном значении психологических факторов в генезе ГВС.
Этиология и патогенез. В 80–90 годы ХХ столетия было показано, что ГВС входит в структуру психовегетативного синдрома [1]. Основным этиологическим фактором являются тревожные, тревожно-депрессивные (реже — истерические) расстройства. Именно психические расстройства дезорганизуют нормальное дыхание и приводят к гипервентиляции. Дыхательная система, с одной стороны, обладает высокой степенью автономности, с другой — высокой степенью обучаемости и тесной связью с эмоциональным состоянием, особенно тревогой. Эти ее особенности и лежат в основе того факта, что ГВС имеет в большинстве случаев психогенное происхождение; крайне редко его вызывают органические неврологические и соматические заболевания — сердечно-сосудистые, легочные и эндокринные.
Важную роль в патогенезе ГВС играют сложные биохимические изменения, особенно в системе кальций-магниевого гомеостаза. Минеральный дисбаланс приводит к дисбалансу системы дыхательных ферментов, способствует развитию гипервентиляции.
Привычка неправильно дышать формируется под влиянием культуральных факторов, прошлого жизненного опыта, а также стрессовых ситуаций, перенесенных пациентом в детстве. Особенность детских психогений у пациентов с ГВС заключается в том, что в них часто фигурирует нарушение дыхательной функции: дети становятся свидетелями драматических проявлений приступов бронхиальной астмы, сердечно-сосудистых и других заболеваний. Сами пациенты в прошлом нередко имеют повышенную нагрузку на дыхательную систему: занятия бегом, плаванием, игра на духовых инструментах и др. В 1991 г. И. В. Молдовану [1] показал, что при ГВС наблюдается нестабильность дыхания, изменение соотношения между длительностью вдоха и выдоха.
Таким образом, патогенез ГВС представляется многоуровневым и многомерным. Психогенный фактор (чаще всего тревога) дезорганизует нормальное дыхание, в результате чего возникает гипервентиляция. Увеличение легочной, альвеолярной вентиляции ведет к устойчивым биохимическим сдвигам: избыточному выделению углекислого газа (СО2) из организма, развитию гипокапнии со снижением парциального давления СО2 в альвеолярном воздухе и кислорода в артериальной крови, а также респираторному алколозу. Эти сдвиги способствуют формированию патологических симптомов: нарушению сознания, вегетативным, мышечно-тоническим, алгическим, чувствительным и другим нарушениям. В результате происходит усиление психических расстройств, формируется патологический круг.
Клинические проявления ГВС. ГВС может носить пароксизмальный характер (гипервентиляционный криз), но чаще гипервентиляционные расстройства отличаются перманентностью. Для ГВС характерна классическая триада симптомов: дыхательные нарушения, эмоциональные нарушения и мышечно-тонические расстройства (нейрогенная тетания).
Первые представлены следующими типами:
Мышечно-тонические расстройства (нейрогенная тетания) включают:
При первом типе дыхательных расстройств — «пустое дыхание» — основным ощущением является неудовлетворенность вдохом, ощущение нехватки воздуха, что приводит к глубоким вдохам. Больным постоянно недостает воздуха. Они открывают форточки, окна и становятся «воздушными маньяками». Дыхательные расстройства усиливаются в агорафобических ситуациях (метро) или социофобических (экзамен, публичное выступление). Дыхание у таких пациентов частое и/ или глубокое.
При втором типе — нарушении автоматизма дыхания — у больных появляется ощущение остановки дыхания, поэтому они непрерывно следят за актом дыхания и постоянно включаются в его регуляцию.
Третий тип — синдром затрудненного дыхания — отличается от первого варианта тем, что дыхание ощущается пациентами как трудное, совершается с большим напряжением. Они жалуются на «ком» в горле, непрохождение воздуха в легкие, зажатость дыхания. Этот вариант назван «атипичная астма». Объективно отмечаются усиленное дыхание, неправильный ритм. В акте дыхания используются дыхательные мышцы. Вид больного напряженный, беспокойный. Исследование легких патологии не выявляет.
Четвертый тип — гипервентиляционные эквиваленты — характеризуют периодически наблюдаемые вздохи, кашель, зевота, сопение. Указанные проявления являются достаточными для поддержания длительной гипокапнии и алкалоза в крови.
Эмоциональные нарушения при ГВС носят в основном тревожный или фобический характер. Наиболее часто наблюдается генерализованное тревожное расстройство. Оно, как правило, не связано с какой-либо конкретной стрессовой ситуацией — у пациента отмечаются в течение продолжительного времени (более 6 мес) различные как психические (ощущение постоянного внутреннего напряжения, неспособность расслабиться, беспокойство по мелочам), так и соматические проявления. Среди последних дыхательные расстройства (чаще «пустое дыхание» или гипервентиляционные эквиваленты — кашель, зевота) могут составлять ядро клинической картины — наряду, например, с алгическими и сердечно-сосудистыми проявлениями.
Значительной степени дыхательные нарушения достигают во время панической атаки, когда развивается так называемый гипервентиляционный криз. Чаще отмечаются расстройства второго и третьего типа — потеря автоматизма дыхания и затрудненное дыхание. У пациента возникает страх задохнуться и другие характерные для панической атаки симптомы. Для постановки диагноза панической атаки необходимо наблюдать четыре из следующих 13 симптомов: сердцебиение, потливость, озноб, одышка, удушье, боль и дискомфорт в левой половине грудной клетки, тошнота, головокружение, ощущение дереализации, страх сойти с ума, страх смерти, парестезии, волны жара и холода. Эффективным методом купирования гипервентиляционного криза и других симптомов, связанных с нарушением дыхания, является дыхание в бумажный или целлофановый мешок. При этом пациент дышит собственным выдыхаемым воздухом с повышенным содержанием углекислого газа, что приводит к уменьшению дыхательного алкалоза и перечисленных симптомов.
Нередко причиной появления ГВС является агорафобия. Это страх, возникающий в ситуациях, которые пациент расценивает как трудные для оказания ему помощи. Например, подобное состояние может возникнуть в метро, магазине и т. д. Такие пациенты, как правило, не выходят из дома без сопровождения и избегают указанных мест.
Особое место в клинической картине ГВС занимает повышение нервно-мышечной возбудимости, проявляющееся тетанией. К тетаническим симптомам относят:
Эти проявления нередко возникают в картине гипервентиляционного криза. Кроме того, для повышения нервно-мышечной возбудимости характерен симптом Хвостека, положительная манжеточная проба Труссо и ее вариант — проба Труссо-Бансдорфа. Существенное значение в диагностике тетании имеют характерные электромиографические (ЭМГ) признаки скрытой мышечной тетании. Повышение нервно-мышечной возбудимости вызвано наличием у больных с ГВС минерального дисбаланса кальция, магния, хлоридов, калия, обусловленного гипокапническим алкалозом. Отмечается четкая связь между повышением нервно-мышечной возбудимости и гипервентиляцией.
Наряду с классическими проявлениями ГВС, пароксизмальными и перманентными, имеются и другие расстройства, характерные для психовегетативного синдрома в целом:
Итак, для диагностики ГВС необходимо подтверждение следующих критериев:
Лечение ГВС
Лечение ГВС носит комплексный характер и направлено на коррекцию психических нарушений, обучение правильному дыханию, устранение минерального дисбаланса.
Нелекарственные методы
Лекарственные методы
Гипервентиляционный синдром относится к психовегетативным синдромам. Его основным этиологическим фактором являются тревожные, тревожно-депрессивные и фобические нарушения. Приоритет в его лечении имеет психотропная терапия. При терапии тревожных расстройств антидепрессанты превосходят по эффективности анксиолитические средства. Больным с тревожными расстройствами следует назначать антидепрессанты с выраженными седативными или анксиолитическими свойствами (амитриптилин, пароксетин, флувоксамин, миртазапин). Терапевтическая доза амитриптилина составляет 50–75 мг/сут, для уменьшения побочных эффектов: вялости, сонливости, сухости во рту и др. — следует очень медленно повышать дозу. Селективные ингибиторы обратного захвата серотонина имеют лучшую переносимость и менее выраженные нежелательные побочные действия. Терапевтическая доза флувоксамина — 50–100 мг/сут, пароксетина — 20–40 мг/сут. К их наиболее частым нежелательным побочным действиям относится тошнота. Для ее предотвращения или более успешного преодоления также рекомендуется назначать препарат в половинной дозировке в начале терапии и принимать его во время еды. Учитывая снотворное действие флувоксамина, препарат следует назначать в вечернее время; пароксетин имеет менее выраженные гипногенные свойства, поэтому его чаще рекомендуют принимать во время завтрака. Четырехциклический антидепрессант миртазапин обладает выраженным противотревожным и снотворным действием. Его назначают обычно перед сном, начиная с 7,5 или 15 мг, постепенно повышая дозу до 30–60 мг/сут. При назначении сбалансированных антидепрессантов (без выраженного седативного или активирующего действия): циталопрама (20–40 мг/сут), эсциталопрама (10–20 мг/сут), сертралина (50–100 мг/сут) и др., — возможно их сочетание в течение короткого периода 2–4 нед с анксиолитиками. Использование подобного «бензодиазепинового моста» в ряде случаев позволяет ускорить начало действия психотропной терапии (это является важным, если учитывать отсроченное на 2–3 нед действие антидепрессантов) и преодолеть усиление тревожных проявлений, временно возникающее у некоторых пациентов в начале терапии. При наличии у пациента гипервентиляционных кризов во время приступа наряду с дыханием в мешок следует принимать в качестве абортивной терапии анксиолитики: алпразолам, клоназепам, диазепам. Длительность психотропной терапии составляет 3–6 мес, при необходимости до 1 года.
Психотропные препараты наряду с положительным терапевтическим эффектом имеют и ряд отрицательных свойств: нежелательные побочные эффекты, аллергизация, развитие привыкания и зависимости, особенно к бензодиазепинам. В связи с этим целесообразно использование альтернативных средств, в частности средств, корригирующих минеральный дисбаланс, являющийся важнейшим симптомообразующим фактором при гипервентиляционных нарушениях.
В качестве средств, снижающих нервно-мышечную возбудимость, назначают препараты, регулирующие обмен кальция и магния. Наиболее часто применяют эргокальциферол (витамин Д2), Кальций–Д3, а также другие лекарственные средства, содержащие кальций, в течение 1–2 мес.
Общепринятым является воззрение на магний как ион с четкими нейроседативными и нейропротекторными свойствами. Дефицит магния в ряде случаев приводит к повышенной нервно-рефлекторной возбудимости, снижению внимания, памяти, судорожным приступам, нарушению сознания, сердечного ритма, расстройствам сна, тетании, парестезиям, атаксии. Стрессы — как физические, так и психические — увеличивают потребность магния в организме и служат причиной внутриклеточной магниевой недостаточности. Состояние стресса приводит к истощению запасов внутриклеточного магния и потере его с мочой, так как повышенное количество адреналина и норадреналина способствует выделению его из клеток. Магния сульфат в неврологической практике используется давно как гипотензивное и противосудорожное средство. Имеются исследования об эффективности магния в лечении последствий острого нарушения мозгового кровообращения [2] и черепно-мозговых травм [4], в качестве дополнительного средства при эпилепсии, лечении аутизма у детей [3, 7].
Препарат Магне В6 содержит лактат магния и пиридоксин, который дополнительно потенцирует абсорбцию магния в кишечнике и транспорт его внутрь клеток [6]. Реализация седативного, анальгетического и противосудорожного эффектов магнийсодержащих препаратов основана на свойстве магния тормозить процессы возбуждения в коре головного мозга [5]. Назначение препарата Магне В6 как в виде монотерапии по 2 таблетки 3 раза в сутки, так и в комплексной терапии в сочетании с психотропными средствами и нелекарственными методами лечения приводит к уменьшению клинических проявлений ГВС.
По вопросам литературы обращайтесь в редакцию.
Е. Г. Филатова, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
Безусловные рефлексы новорожденного
Новорожденный малыш лишь кажется беспомощным маленьким комочком, на самом деле природа позаботилась о нем и снабдила рядом врожденных безусловных рефлексов, призванных защищать и оберегать его. О чем же говорят эти забавные реакции тела и зачем они нужны? Объясняет кандидат медицинских наук Елена Борисовна Мачнева.
Какими бывают рефлексы
Некоторые рефлексы угасают очень быстро, другие сохраняются на протяжении более длительного периода — и это абсолютно нормально. Родителям важно знать сроки проявления и угасания безусловных рефлексов, но, в любом случае, без регулярных осмотров невролога малышу не обойтись.
Самые важные безусловные рефлексы малыша — это оральные рефлексы. Именно они позволяют ребенку добывать себе еду.
Сосательный рефлекс проявляется сразу после рождения — при условии, что ребенок здоров. Малыш обхватывает губами сосок, палец, соску и ритмично их посасывает — примерно так с точки зрения физиологии выглядит обычный процесс кормления. Угасать сосательный рефлекс начинает примерно к году, и постепенно исчезает лишь к 1,5-3 годам. Специалисты считают, что таким образом природа сама определила оптимальный срок для окончания грудного вскармливания.

Хоботковый рефлекс. Стоит легко коснуться губ малыша, и они смешно выпячиваются в трубочку — совсем как хобот у слоненка, — в этот момент непроизвольно сокращается круговая мышца рта.
Ладонно-ротовой рефлекс — попробуйте нажать большим пальцем на ладошку малыша — он откроет ротик.
Спинальные рефлексы — набор реакций, отвечающих за состояние мышечного аппарата. Это двигательные рефлексы, регулируемые спинным мозгом. При их участии наше тело принимает разные позы и перемещается в пространстве.
Верхний защитный рефлекс. Этот рефлекс проявляется сразу же после рождения, если ребенок здоров. Если новорожденного малыша положить на живот: сразу же в сторону поворачивается головка, а малыш пытается ее приподнять. Так кроха восстанавливает доступ воздуха в дыхательные пути.
Поисковый рефлекс — если тронуть уголок рта малыша, он поворачивает голову к раздражителю.
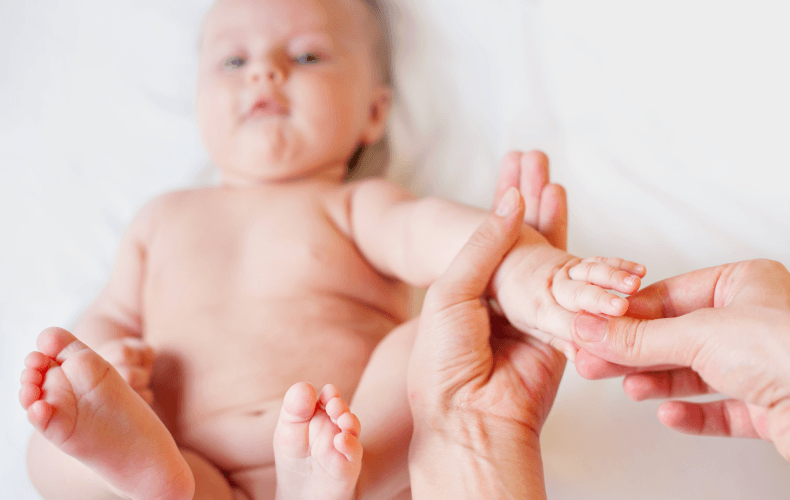
Хватательный — вложите малышу палец в руку, и он крепко сожмет кулачок, да так, что его легко можно будет приподнять!
Рефлекс Бабинского. Смысл в том, что если погладить края подошвы снаружи, то пальчики раскрываются в виде веера, а стопы при этом сгибаются с тыльной стороны. Врач оценивает энергичность и симметрию движений.
Рефлекс опоры и автоматической ходьбы. Этот рефлекс подготавливает малыша к ходьбе. Опустите малыша ножками на пол, и он будет стоять, опираясь на стопу, а если наклонить вперед — начнет «переступать ножками».
Рефлекс ползания. Положите малыша на животик и прикоснитесь своими ладонями к его подошвам. Он тут же оттолкнется от опоры и продвинется вперед.
Рефлекс Галанта. Заключается в том, что, если провести пальцем вдоль позвоночника малыша сверху вниз, отступив от него 1 см слева — малыш выгнет спинку вправо и разогнет левую ножку, проделайте тоже самое с правой стороны — малыш выгнет спинку влево, и разогнет правую ножку. Врач оценивает симметричность отзыва на рефлекс.
Рефлекс Переса. Положите малыша на животик и проведите пальцем по позвоночнику, двигаясь от копчика к шее и слегка надавливая на позвонки. В ответ малыш поднимет голову и таз, прогнет спину и согнет ноги в коленях. При этом он может закричать, помочиться или покакать. Рефлекс помогает врачу оценить работу спинного мозга.
Рефлекс Моро. Это защитный рефлекс. Проверить его можно множеством способом, например, уронить игрушку рядом с ребенком, резко приподнять нижнюю половину его тела за ножки, хлопнуть по пеленальному столику, на котором лежит кроха. В ответ на это малыш сначала разведет ручки в стороны, разожмет кулачки и выпрямит согнутые ноги. А через 2−3 секунды ручки либо вернутся в исходное положение, либо кроха обнимет себя ими. Сохраняется до 3-4 месяцев. Если малыш без видимой причины часто разводит ручки или его движения асимметричны, на это нужно обратить внимание.
Рефлекс Магнуса-Клейна, или Асимметричный рефлекс. Если повернуть головку ребенка вправо, он разогнет правую руку и правую ногу и согнет левую руку и левую ногу — встанет в «позу фехтовальщика». Рефлекс координирует работу глаз и мозга и способствует развитию вестибулярного аппарата.
Симметричный рефлекс. Аккуратно нагните головку малыша так, чтобы подбородок коснулся груди: ручки тут же согнутся, а ножки разогнутся. Если головку разогнуть, все будет наоборот: ручки разогнутся, а ножки согнутся. Готовьте ребенка к осознанному ползанию.
Лабиринтный тонический рефлекс. Вызывается изменением положения головы крохи в пространстве. В положении «лежа на животе» голова крохи падает на грудь или запрокидывается назад, спина выгибается, руки прижимаются к груди, пальцы сжимаются в кулачки, ножки сгибаются в коленях и прижимаются к животу. Через несколько минут ребенок начинает выполнять плавательные движения, которые переходят в спонтанное ползание.