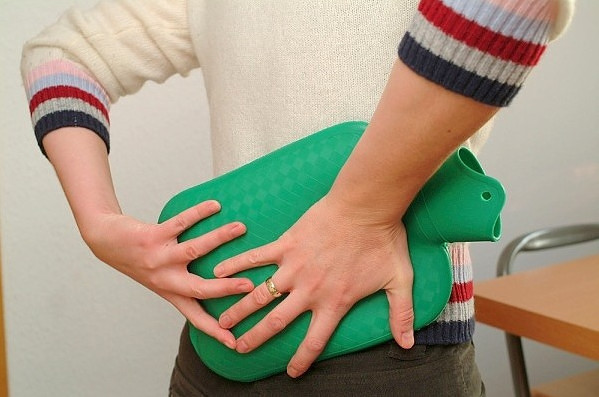
Можно ли греть поясницу при болях
Прогревание является распространенным народным средством избавления от боли. Однако оно может навредить организму, если прибегать к нему не по назначению. Стоит разобраться, в каких случаях правильно применять прогревание.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
боль в спине является предметом изучения врачей многих сфер. Поясничная боль может возникнуть под воздействием различных факторов. К ним относятся:
Прогревание – это часть народной медицины. Тем не менее, если болит спина в пояснице, то необходимо обратиться ко врачу для выявления причины боли и уточнения подходящего метода прогревания.
Синяя лампа
Синяя лампа относится к физиотерапевтическим инструментам. В основе действия лежит инфракрасное излучение, которое ускоряет заживление, кровоток, метаболизм, устраняет отеки и купирует боль. Процедура длится до 15 мин. Лампу используют от 3 до 5 раз в день с интервалом в четверть часа. Во время процедуры пациент должен находиться в солнцезащитных очках, а саму лампу нужно держать на комфортном от тела расстоянии во избежание ожогов и неприятных ощущений. Прогревание синей лампой показано, если у человека диагностирован артрит, невралгия, радикулит, миозит.
Прогревание синей лампой запрещено беременным, поскольку инфракрасное излучение может проникнуть в ткани и нанести вред плоду. Также данный метод нельзя использовать её при таких состояниях, как:
Не рекомендуется использовать лампу, если пациенту назначены гормоносодержащие препараты, иммуномодуляторы и цитостатики.
Грелка
Грелка обладает таким же положительным влиянием, как и синяя лампа. Однако грелка ни в коем случае не должна быть горячей. Не допустимо резкое снижение температуры прогретого места, так как это место становится уязвимым к холоду, поэтому возникает угроза переохлаждения. Грелку стоит прикладывать к телу через одежду, во время ее использования не нужно передвигаться. Грелку применяют в качестве согревающего, противовоспалительного и расслабляющего средства.
Грелки опасно использовать при острых воспалительных процессах, например, при аппендиците, а также при кровотечениях, опухолях, свежих ушибах.
Согревающие мази
Согревающие мази действуют на участок тела локально, они стимулируют кровообращение, имеют противовоспалительный и сосудорасширяющий эффект. Мази способны снизить давление на нервные окончания, и их можно использовать для массажа тех участков тела, где человек испытывает болезненные ощущения. Используются при ушибах, миозитах, артритах.
Основные противопоказания – это повышенная чувствительность и аллергическая реакция на натуральные компоненты мази, а также нельзя наносить мазь на участки кожи, где нарушена целостность кожного покрова. При повышенной температуре средства с согревающим действием также не применяются.
Массаж
Массаж является альтернативным средством прогревания поясницы. Для лучшего эффекта можно использовать согревающие мази. Массаж улучшает метаболизм, ток крови, снимает напряжение мышц.
Нельзя делать массаж при онкологии, туберкулезе, гемофилии, аневризме, эндокринных заболеваниях, тромбозе, остеомиелите. При венерических заболеваниях у пациента массаж может представлять угрозу для самого специалиста.
Посещение бани улучшает кровообращение и стимулирует выведение вредных веществ из организма. Баня полезна при остеохондрозе, поскольку способствует улучшению кровотока и снабжению межпозвоночных дисков питательными веществами. Подвижность суставов восстанавливает массаж вениками. Рекомендуется перед посещением бани растереть болезненное место согревающей мазью. Для предупреждения обезвоживания после посещения бани следует пить побольше жидкости.
Противопоказания и меры предосторожности:
Противопоказано посещение бани при анемии, обострениях остеохондроза, повышенной температуре тела, воспалительных болезнях почек.
Горчичники
Горчичники оказывают схожий с мазями локальный эффект местно-раздражающего действия. Применяются при невралгии, миозите, гипертонии – горчичники накладывают на шею и поясницу. Это средство правильнее ставить на боковую зону поясницы, а не на позвоночник.
Подводя итоги
Следует отметить, что прогревание – это всего лишь вспомогательный средство терапии и оно направлено на облегчение страданий человека до его визита ко врачу, но не является методом лечения болезней. Независимо от методики, прогревание поясницы противопоказано при обострении воспалительных заболеваний и острых болях. Существует множество причин болей в пояснице и самостоятельное лечение может привести к осложнениям. Любое прогревание применяется только после консультации с врачом.
Для профилактики поясничных болей полезно ежедневно гулять на свежем воздухе, вести здоровый образ жизни, заниматься лечебной физкультурой и йогой. Йога не только укрепляет мышцы поясничного отдела, но и благоприятно влияет на психическое состояние больного.
ТОП-7 ошибок в лечении кашля. Что на самом деле нужно делать с мокротой?
Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем. Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний. Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Отказ от лекарств в пользу растительных аналогов. | Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Акции центров Бубновского
Что можно и что нельзя делать при остеохондрозе?
Остеохондроз в настоящее время чрезвычайно распространен. В России от него страдает более 60% людей старше 50 лет, сегодня он часто диагностируется даже у детей и подростков. При этом заболевании происходит развитие дегенеративных процессов в межпозвонковых дисках, что приводит к патологическим изменениям в опорно-двигательной и нервной системах. Каждодневные боли в спине и шее ограничивают двигательную активность и трудоспособность больного остеохондрозом. Этот недуг может вызывать постоянное психологическое напряжение, мигрень, онемение конечностей, повышенную утомляемость. К счастью, в настоящее время страдающим остеохондрозом доступно высокоэффективное лечение позвоночника по методике кинезитерапии, включающей в себя комплексы упражнений для развития костно-мышечной системы, адаптивную и суставную гимнастику и специальный массаж.
Что можно и нужно делать при остеохондрозе, чтобы повысить качество жизни и успешно бороться с данной патологией?
Людям, страдающим этим заболеванием, весьма полезны и рекомендуются специалистами такие процедуры и занятия:
Такие упражнения ликвидируют или уменьшают последствия остеохондроза, сколиоза, гоноартрита, коксартроза, ишиаса, кифоза, эпиконделита. Также специальный комплекс упражнений позволяет произвести успешное лечение межпозвоночной грыжи без проведения операции. Вышеперечисленные процедуры и занятия можно практиковать только по назначению вашего лечащего врача после постановки точного диагноза.
Страдающим остеохондрозом необходимо правильно и полноценно питаться. Крайне важно получать необходимое количество протеина, для чего следует употреблять яйца, нежирное мясо птицы, телятину, ягнятину, рыбу, сыр и творог. Также нужно получать полноценные белки растительного происхождения, которых много в грибах, бобовых (особенно в сое), орехах, семенах, крупах, баклажанах. Необходимо достаточное поступление в организм таких витаминов и элементов: А, С, D и группы В, кальция, магния, фосфора, марганца. Стоит минимизировать употребление сладостей, солений, маринадов, копченостей, полуфабрикатов и выпечки. При остеохондрозе непременно следует каждый день употреблять не подвергнутые термической обработке овощи и фрукты, регулярно пить свежеприготовленные соки. Нужно часто есть салаты из капусты, моркови, свеклы, зелени и листовых овощей, заправленные высококачественным подсолнечным или оливковым маслом. Принимать пищу лучше четыре-пять раз в день небольшими порциями, не переедая. Следует выпивать не менее двух литров воды в сутки.
Что недопустимо практиковать при остеохондрозе?
Людям, у которых диагностирована данная патология, следует воздерживаться от следующих действий:
Страдающим данным заболеванием нельзя увлекаться продуктами и напитками с высоким содержанием кофеина, так как этот алкалоид выводит кальций из организма. Также при остеохондрозе не следует злоупотреблять алкогольными напитками, которые способствуют возникновению отеков в области позвоночника и выведению из костей минеральных веществ.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Можно ли греть спину при остеохондрозе, рассказали специалисты
От боли в спине хоть раз в жизни страдал почти каждый человек.
Практически у каждого человека когда-либо болела спина. Часто боль приходит неожиданно, после, казалось бы, привычных нагрузок, банальных наклонов. Первым делом хочется лечь и не двигаться. Если боль отдаёт в конечность, руку или ногу, то лучше так и сделать, но если боль локализуется только в позвоночнике, эффективнее будет проделать несколько упражнений на растяжку, да так, чтобы при этом боль значительно не усиливалась, т.е. подобрать такие упражнения, которые не провоцируют боль.
У многих возникает вопрос – можно ли греть спину? А может быть, наоборот, охлаждать? Так как в аптеке, например, есть и согревающие, и охлаждающие мази. Какую выбрать? Считается, что при острой боли в первые три дня лучше использовать охлаждение – либо мазь, например, с ментолом, либо охлаждающий спрей, либо лёд на короткое время (3-4 минуты). Если же боль длится уже достаточно долго, то больше подойдёт тепло, но в некоторых случаях тепло может усилить болевой синдром.
Как же быть? Греть или не греть? Поможет баня, например, или наоборот, усилит боль? Всё очень просто! Так как ни один специалист не скажет вам точно – можно греть или нельзя, остаётся один способ – прислушайтесь к своему организму. Погрели спину – стало хорошо, боль уменьшилась, вот и отлично, тепло вам на пользу, если наоборот, после тепла, посещения бани и т.д. боль стала больше, тогда греть не надо. Всё элементарно и просто.
Если уж так случилось и проблемы с позвоночником часто дают о себе знать, если боль не уходит на фоне приёма лекарств, не затягивайте с приёмом врача.
К тому же в Екатеринбурге есть сеть специализированных медицинских центров «Команда позвоночника», где помогут разобраться с причиной боли и построить стратегию избавления от неё.
Опытные специалисты медицинского центра в своём арсенале используют передовые схемы лечения и современное уникальное оборудование высочайшего уровня, такое как:
– лазер высокой интенсивности (HIL-терапия). Это ультрасовременная разработка итальянских учёных позволяет снять воспаление с глубоких мышц, связок, быстро устранить боль в спине и суставах при грыже диска, остеохондрозе, артрозе, боли в плече, шее.