Гангрена ноги в пожилом возрасте
За всю жизнь наш организм подвергается вредным воздействиям, поэтому рано или поздно в нем начинают происходить негативные процессы. Чаще они проявляются в пожилом возрасте, когда тело уже «изношено» и не может им противостоять. Так у некоторых людей возникает гангрена — отмирание клеток, которое без своевременного лечения может стать опасным для жизни.
Причины возникновения гангрены в пожилом возрасте
Прежде чем разобраться с этим, нужно понять, как отмирают ткани. Вначале в крови разрушается гемоглобин, из-за чего выделяется большое количество сульфида железа, который окрашивает поврежденные клетки в синий или черный цвет. Что может привести к такой патологии?
Нарушение кровообращения в тканях
Это обычно происходит в конечностях, если сосуды сильно передавлены длительное время. Такое возможно при авариях, либо если не контролируется время наложения медицинского жгута или повязки. В результате руки или ноги теряют чувствительность и отмирают.
Гангрена от курения
Если человек курит уже длительное время, то стенки его сосудов под воздействием никотина сужаются, что нарушает проходимость крови. Помимо этого слипаются эритроциты и из них образуются тромбы, лишающие клетки конечностей естественного питания.
Проблемы с сосудами
При многочисленных сердечно-сосудистых заболеваниях (атеросклерозах, тромбозах, тромбоэмболиях, эндартериитах и др.) закупориваются стенки сосудов, из-за чего движение крови затрудняется или вовсе прекращается.
Гангрена при диабете 2 типа
Повышенный уровень сахара замедляет работу всех систем в организме, в том числе и сосудов. В конечности поступает меньше кислорода и питательных веществ, а клетки ослабевают и теряют способность восстанавливаться. Есть две разновидности гангрены:
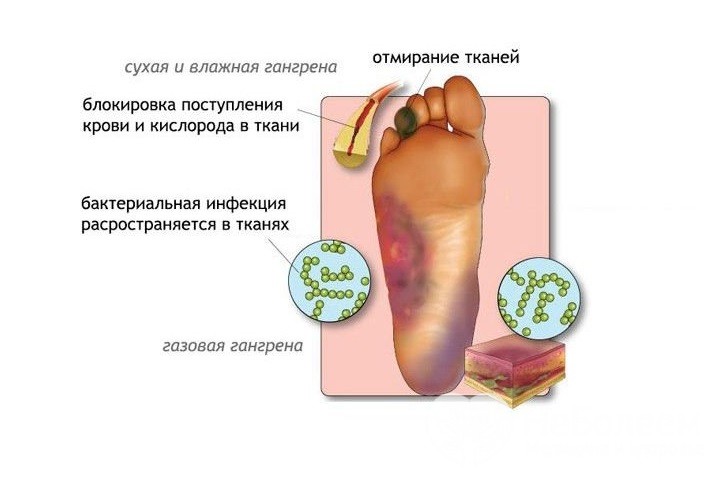
1) Сухая — возникает при нарушении кровотока. Из-за этого ткани отмирают и усыхают, что называется мумификацией. При этом поврежденный участок кожи не подвержен попаданию инфекции и не несет особого вреда. К такой патологии может также привести ожог или обморожение. Когда появляется сухая гангрена при сахарном диабете и без, симптомы бывают следующие: острая боль до отмирания тканей, затем потеря чувствительности, кожа приобретает темно-коричневый или черный оттенок;
2) Влажная — начинается с прекращения кровоснабжения и дополняется попаданием инфекций (чаще — энетеробактерий, кишечной палочки, стрептококка). Пораженный участок разлагается, приобретая черный цвет и запах гнили. Может сопровождаться болью, высокой температурой и низким давлением. Если вовремя не начинать лечение, то продукты разложения попадают в кровь, вызывая интоксикацию и летальный исход.
Важно
Самые опасные бактерии — клостридии, приводящие к возникновению газовой гангрены. В этом случае признаки воспаления либо слабо проявляются, либо вовсе отсутствуют, и нередко ее замечают уже на поздних стадиях. Лечение такой гангрены ноги при сахарном диабете в пожилом возрасте без ампутации практически невозможно.
Первые признаки начинающей гангрены пальцев ног
При возникновении следующих симптомов необходимо обследование у врача:
Некрозы, гангрены, язвы, свищи появляются не только у пожилых людей, больных диабетом. Ожирение, недостаток физической активности, гиповитаминоз и вредные привычки увеличивают вероятность их возникновения.
В центре флебологии и сосудистой хирургии доктора Матвеева, базирующемся в Москве, Вам помогут с различными заболеваниями нижних конечностей.
Используйте навигацию по текущей странице
Гангрена – приговор к ампутации?
 Почему везде предлагают ампутацию?
Почему везде предлагают ампутацию?
«Сосуды так поражены бляшками, что некуда пришиться или нечего раздуть».
Мы пришиваем шунты под микроскопом и используем специальные технические приёмы для соединения артерии с шунтом. Ангиография во время операции позволяет выбрать правильный участок артерии. Все проблемы с размером и поражением сосудистой стенки позволяет решить микрохирургическое шунтирование.
«Поражены самые мелкие артерии, некуда течь крови».
Такую фразу часто говорят пациентам склоняя их к ампутации. На самом деле создать условия для оттока крови можно различными способами. Для этого есть ангиопластика ниже шунта, выполнение разгрузочной фистулы или пересадка лоскута.
«Операцию делать очень рисковано, так как у пациента гангрена – рана может нагноиться»!
Инфекционные процессы, связанные с гангреной, вызывают опасения у сосудистых хирургов в плане нагноения послеоперационных ран и даже сепсиса. Однако у нас существует рациональный подход для лечения раневых процессов с минимальным риском. В клинике используются современные методы очищения трофических язв.
 Почему мы спасаем ноги при гангрене?
Почему мы спасаем ноги при гангрене?
В нашем центре спасения конечностей работают опытные сосудистые хирурги, имеющих опыт лечения тяжелых сосудистых пациентов. Каждый год оперируется более 600 пациентов с гангреной, приговоренных к ампутации в других центрах. По своим результатам наша клиника занимает лидирующие позиции в стране. Отличные результаты по спасению конечностей достигаются благодаря использованию современных хирургических технологий и рациональному их сочетанию с оптимальной медикаментозной терапией.
 Уникальные микрохирургические операции
Уникальные микрохирургические операции
Сосудистые хирурги нашей клиники владеют техникой микрохирургических операций с увеличением до 40 раз, что позволяет успешно соединять сосуды мелкого диаметра и успешно запускать кровоток в стопу. У нас есть немецкий микроскоп и уникальные микрохирургические инструменты. Опыт реконструктивных микрохирургических вмешательств в нашей клинике превышает 5000 случаев.
 Гибридные и эндоваскулярные операции
Гибридные и эндоваскулярные операции
В нашей сосудистой операционной установлен ангиограф, поэтому наши доктора имеют отличную возможность проверить проходимость реконструированных сегментов сразу после восстановительной операции. Мы можем сразу выполнить коррекцию путей притока и оттока для шунта. В клинике первоклассная ангиографическая аппаратура. Наши врачи первыми в стране стали использовать автоматический инъектор углекислого газа для ангиографии. Контрастные вещества могут вызывать анафилактический шок и почечную недостаточность, а углекислый газ нет. В нашей клинике эндоваскулярные операции возможны у пациентов с аллергией на контраст и с почечной недостаточностью. Используются уникальные эндоваскулярные стенты и катетеры. Аппарат «Ангиодроид» открывает новые возможности для ангиографии без йода.
 Реконструктивно-пластические операции
Реконструктивно-пластические операции
Врачами нашей клиники разработана технология закрытия дефектов тканей после гангрены с использованием реконструктивно-пластической хирургии под микроскопом. Мы используем свободные и островковые лоскуты для закрытия важных поверхностей стоп и голеней, ежегодно выполняя до 100 пластических операций.
Сложная пластика некроза пятки
Пролежни и некрозы пятки после гангрены – самая сложная для заживления область организма. Мы умеем заживлять эти раны микрохирургическими методами. На фото закрытый дефект пяточной области. Пациенту сначала выполнено микрохирургическое шунтирование, а потом после очищения трофической язвы мы провели пересадку лоскута на раневой дефект.
 Реконструкция при гангрене подошвы
Реконструкция при гангрене подошвы
После восстановления кровотока методом шунтирования мы выполнили пересадку лучевого лоскута на подошву, восстановив опорную поверхность стопы. Пациентке до этого в 5! клиниках предлагали высокую ампутацию бедра. Такие операции возможны при опыте сосудистых хирургов в микрохирургических операций и навыков сложной реконструктивно-пластической хирургии.
Как получить помощь в нашей клинике?
Команда нашего центра спасения конечностей
В нашем центре спасения конечностей работают сосудистые хирурги, имеющих опыт лечения тяжелых сосудистых пациентов. Каждый год оперируется более 600 пациентов с гангреной, приговоренных к ампутации в других центрах. По своим результатам в данной сфере сосудистой хирургии наша клиника занимает лидирующие позиции в стране. Отличные результаты по спасению конечностей достигаются благодаря использованию современных хирургических технологий и рациональному их сочетанию с оптимальной медикаментозной терапией.
Как избежать ампутации при заболевании сосудов нижней конечности?
Некрэктомия предполагает иссечение части органа, пораженного некротическим процессом (омертвением тканей). Полная ампутация ноги всегда проводится с целью спасения жизни пациента при риске развития потенциально опасных осложнений. В большинстве случаев нашим хирургам удается обойти данную процедуру, но порой она бывает действительно необходимой.
Разновидности ампутаций конечности
Патологии периферических артерий в основном предполагают их деформацию и окклюзию (закупорку) тромбом или эмболом. Теоретически могут быть заблокированы артерии, идущие к руке, но куда чаще подобные процессы затрагивают именно нижние конечности. Ввиду окклюзии сосудов происходит резкое нарушение циркуляции крови в ногах, а их ткани не получают должного, полноценного питания.
В запущенных случаях это чревато некротическим поражением, или гангреной. Это характерно при критической ишемии, тромбоэмболии, синдроме диабетической стопы (особенно в гнойно-некротической форме). Ампутация необходима при наступившем омертвении тканей с целью предохранения пациента от смертельно опасных побочных эффектов. Жизнеспособные ткани, окружающие пораженную область, могут быть сохранены, если получают адекватное питание.
Ампутация ноги бывает низкой (резекция пальцев, стопы или голени) и высокой (резекция ноги выше колена).
Оперативное вмешательство также классифицируют по следующим типам:
• Первичное – проводится в случае невозможности восстановления кровообращения/
• Вторичное – применяется после неудачных реконструктивных хирургических вмешательств/
• Экстренное («гильотинная» ампутация) – выполняется по жизненным показаниям, когда невозможно определить границы некротизированных тканей.
Напомним, что своевременное обращение к специалисту может предохранить вас от проведения радикальной операции.
Главным и самым ранним симптомом тяжелых сосудистых патологий нижних конечностей является перемежающаяся хромота.
Факторы риска
Фактически попадая в потенциальную группу риска и имея проблемы с сосудами в анамнезе, вы можете минимизировать риск развития тяжелых хронических заболеваний, связанных с сосудами, а значит, избежать ампутации ног в дальнейшем.
Факторы риска включают в себя:
• Декомпенсированный сахарный диабет (ангиопатию на его фоне);
• Эндартерииты и эмболиты артерий;
• Острые тромбозы и тромбоэмболии;
• Пожилой возраст (изнашивание сосудов на его фоне).
При текущих диагнозах следует неукоснительно соблюдать все персональные рекомендации лечащего сосудистого хирурга и корректировать свой образ жизни в соответствии с ними.
Профилактика ампутации с вашей стороны должна обстоять в следующем:
1. Своевременное обращение к специалисту при обнаружении признаков сосудистых патологий;
2. Регулярные обследования (при существующем диагнозе);
3. Категорический отказ от курения;
4. Компенсация сахарного диабета и постоянный мониторинг уровня глюкозы;
5. Рационализация питания и периодическая сдача анализов на уровень холестерина;
6. Соблюдение здоровой диеты с целью снижения веса и закрепления результата;
7. Частое пребывание в движении (особенно касается лиц с гиподинамией при возможности ходить).
Отметим, что наиболее сложными пациентами в данном случае являются диабетики. Сахарный диабет в декомпенсированной форме затрагивает не только сосуды, но и нервные окончания. Поэтому синдром диабетической стопы может коснуться и тех, кто не имеет проблем с артериями.
Больной, испытывая дискомфорт в ногах, продолжает оказывать на них полноценную нагрузку. Развивается обширный гиперкератоз, после чего появляются изъязвления. Инфицированная язва может стать прямой угрозой тканям всей стопы. Лечение в данном случае может заключаться в санации раны и местном уходе за пораженным участком, локальной резекции тканей и частичной реконструкции стопы. При наличии осложнений возникает прямая необходимость в ампутации пальцев или части стоп.
Альтернативные варианты лечения
В последние десятилетия сосудистая хирургия претерпела настоящую революцию. В нее были внедрены разнообразные щадящие методики, позволяющие эффективно излечивать больных с патологиями периферических сосудов. Сейчас они широко распространенны и доступны практически каждому, кто не находится в критическом состоянии и не нуждается в экстренной ампутации на фоне распространяющейся гангрены.
В нашей клинике применяются следующие процедуры:
· Ангиопластика и стентирование – операция, в ходе которой в пораженный (суженный) сосуд вводится баллон на конце длинного катетера. Под определенным давлением баллон раздувается, принимая форму контуров сосуда и равномерно распределяя атеросклеротическую бляшку по стенке артерии. Все манипуляции осуществляются под рентгеновским контролем с применением контрастного вещества. После достижения сосудом нормальных параметров, баллон аккуратно удаляется.
· Классическое стентирование – вмешательство, предполагающее внедрение стента (металлического трубчатого протеза, обеспечивающего нормальный кровоток) с целью сохранения сосудистого просвета. Каркас стента вводится при помощи катетера и расширяется с применением баллона. Сам протез остается в сосуде на постоянной основе, сохраняя нужную форму навсегда.
· Шунтирование – хирургическая манипуляция, целью которой является создание дополнительного обходного пути при закупорке артерии тромбом или атеросклеротической бляшкой. Основная задача операции – восстановление кровотока. В качестве шунта обычно используется вена пациента, реже – аналогичные синтетические конструкции.
Большинство подобных процедур выполняется в амбулаторных условиях, с применением местной анестезии и легкой внутривенной седации. Благодаря этому, больной может «участвовать» в ходе операции, выполняя просьбы хирурга (например, глубоко вдохнуть или выдохнуть).
Малоинвазивные методы примечательны тем, что не требуют длительной госпитализации. У вас не возникнет необходимости в стационарном наблюдении на протяжении долгого времени. Все дискомфортные и болезненные ощущения проходят спустя 2-3 дня, а возобновление двигательной активности допускается, и даже приветствуется сразу.
Помимо оперативных вмешательств используется консервативное медикаментозное лечение, направленное на оптимизацию реологии крови, болеутоление, терапию смежных и провоцирующих патологий. Схема подбирается в соответствии с показаниями в каждом индивидуальном случае.
Диабетическая стопа: как вовремя заметить, лечить и не допустить ампутации
Время чтения: 6 мин.
Диабет — одно из самых распространенных заболеваний в мире, а синдром диабетической стопы — тяжелое осложнение, которое развивается из-за изменения нервов, сосудов, кожи и мягких тканей, костей и суставов. Оно проявляется в виде гнойно-некротических процессов, язв и костно-суставных поражений.
Диабетическая стопа — основная причина ампутаций нижних конечностей у больных сахарным диабетом!
Однако, если осложнение диагностировали вовремя, то более чем в 80% случаев ампутации можно избежать. Шансов «поймать» его на ранней стадии значительно больше у тех, кто постоянно находится рядом с больным человеком — его близких. В этой статье мы подробно рассказываем о том, как это сделать.
Текст подготовлен по материалам вебинара Кристины Осотовой, специалиста по уходу АНО «Мастерская заботы»
Сахарный диабет — это эндокринное заболевание, связанное с нарушением усвоения глюкозы. Это происходит из-за недостаточности гормона инсулина. Сахарный диабет бывает двух типов: первого и второго.
При диабете первого типа инсулин не вырабатывается из-за того, что разрушаются клетки поджелудочной железы.
Эти симптомы могут проявляться и исчезать в зависимости от уровня сахара в крови.
Диабет второго типа связан с тем, что в организме либо вырабатывается недостаточно инсулина, либо организм к нему невосприимчив.
Симптомы: в начальной фазе могут вообще отсутствовать. Заболевание может обнаружиться случайно при плановом осмотре, либо когда появляются первые симптомы, связанные с осложнениями сахарного диабета.
Редко встречаются и другие виды сахарного диабета. Они могут быть связаны с генетическими дефектами, влияющими на функцию клеток поджелудочной железы, с заболевания поджелудочной железы (панкреатит), действием токсинов или лекарственных веществ, с беременностью (гестационный диабет, который проходит после родов).
Синдром диабетической стопы, или диабет-стопа — это специфическое состояние стопы при сахарном диабете, возникающее на фоне нарушения работы нервов и сосудов.
Симптомы: поражения кожи, мягких тканей, костей и суставов стопы. В запущенной стадии происходят костно-суставные изменения, на стопах образуются трофические язвы, а также гнойно-некротические раны.
Механизм развития диабетической стопы: из-за высокого уровня сахара в крови снижается чувствительность нервных окончаний. Человек может натереть ногу, поранить ее и не заметить этого. Затем происходит нарушение кровообращения, потом «по цепочке» поражаются суставы и, наконец, присоединяется инфекция — происходит воспаление, нагноение, некрозы и т.д.
Основные зоны риска у пациента с сахарным диабетом:
Формы синдрома диабетической стопы:
Признаки нейропатической формы диабет-стопы:
Признаки ишемической формы диабет-стопы:
Если упустить начало заболевания, с большой вероятностью возникнут осложнения, которые сложно лечить.
Механизм образования «стопы Шарко»: кости становятся хрупкими, происходят множественные переломы, которых человек не чувствует из-за снижения чувствительности. После переломов кости срастаются неправильно, происходит деформация стопы. Ухудшается питание тканей, перераспределяется давление на стопу, и в местах давления возникают язвы.
Как лечится стопа Шарко?
Есть несколько стадий синдрома диабетической стопы.
0 стадия. Нога сильно деформирована, но язв нет.
Основная задача на этой стадии — обеспечить целостность кожи, предотвратить трещины, надрывы кожи на стопе, куда может попасть инфекция и вызвать воспаление. Для этого нужно правильно ухаживать за кожей, в том числе за огрубевшей кожей, за ногтями, максимально разгрузить стопы.
Любая ранка на стопе у человека с сахарным диабетом – это, в перспективе, язва.
1 стадия. Повреждение кожи есть, но рана поверхностная (не затрагивает сухожилия, мышцы, кости), не инфицирована.
Цель лечения в этом случае — обеспечить чистоту раневой поверхности для ускорения заживления. На этой стадии важно не допустить присоединение инфекции.
Как обрабатывать рану при синдроме диабетической стопы?
Сначала — антисептическим раствором или гелем на водной основе. Например, Пронтосан гелем, Пронтосан раствором, Хлоргексидином, Мирамистином.
Антисептические растворы для обработки ран ни в коем случае не должны содержать спирт! Зелёнка, йод, фукорцин не подойдут! Спиртовые растворы обжигают и сушат кожу, в итоге рана не заживает. Они содержат краситель, закрашивают кожу, поэтому трудно будет оценить состояние раны. Например, под «зелёнкой» вы не сможете вовремя распознать появившийся участок некроза.
Следующий этап — наложить на рану абсорбирующую влажную повязку. Например, повязку Askina Foan, Askina Sorb, Askina Transorbent, Cutinova Hydro, либо другие повязки. Такая повязка создает в ране влажную среду, что способствует быстрому заживлению, восстановлению клеток кожи.
Рана не должна пересыхать. Вместо специальных повязок можно использовать марлевые салфетки, смоченные водным раствором йода или же с мазью на водной основе, например, йодопероном.
Третий этап — наложение сверху фиксирующей повязки: полиуретановой или адгезивной. Она не даст соскочить абсорбирующей повязке, позволит сохранить в ране влажную среду и защитит рану от попадания микроорганизмов, грязи, воды.
Примеры: Askina Derma, Гидрофилум. Преимущества полиуретановой повязки: она прозрачная, благодаря чему под ней видно, в каком состоянии рана; и паропроницаемая, значит, рана будет «дышать», сохранится воздухообмен с внешней средой. С такой повязкой можно ходить в обуви, даже мыть ноги.
Главное: под ней образуется благоприятный микроклимат для заживления раны.
Все полиуретановые повязки легко отделяются от кожи: их не нужно отдирать, вымачивать, они не доставляют дискомфорта пациенту.
2 стадия. Неифицированная рана.
Повреждение становится глубже, но глубокие мышцы, ткани и кости еще не поражены.
Цель — убрать отторгающиеся ткани (участки почернения, некроз, шелушение), потому что они мешают заживлению раны; предупредить бактериальную нагрузку, нагноение раны.
2 стадия. Инфицированная рана.
Признаки инфицирования и воспаления:
Если рана инфицирована, к схеме лечения добавляется антибактериальный этап.
Ежедневные перевязки делать не обязательно. В инструкции к любым повязкам указано, на сколько дней повязку можно оставить на ране (например, на 3 или 5 дней).
3 стадия. Рана глубокая, затрагивает кости и суставы.
Начиная с третьей стадии рана обрабатывается только физиологическим раствором: натрия хлорид 0,9%, он продается в любой аптеке. Рана затрагивает кости и суставы, а воздействие антисептических растворов на суставные ткани нежелательно.
Существует два сценария обработки раны на 3 стадии синдрома диабет-стопы.
Сценарий первый. Есть омертвевшие ткани без обильного отделяемого из раны. В этом случае растворяем некроз, наложив на рану специальные гели, а сверху — полиуретановую повязку. Через пару дней снимаем повязку вместе с омертвевшими тканями. Накладываем антисептическую повязку, потому что поражение достигает глубоких слоев, присоединение инфекции в любом случае есть.
4 стадия. Инфицированная рана. Развитие остеомиелита.
На этой стадии рана настолько глубокая, что развивается воспаление кости (остеомиелит), костная ткань начинает разрушаться. Цели лечения — те же, что и на всех предыдущих стадиях. Сценарий первых шагов — тот же:
Если из раны исходит специфический запах — резкий, неприятный — это может свидетельствовать о присоединении серьезной бактериальной инфекции. В этом случае понадобятся антибиотики.
Помните, назначить любые лекарственные препараты может только врач!
Может понадобиться хирургическое вмешательство: удаление воспаленных тканей, чтобы не допустить распространения воспаления. Вылечить остеомиелит в домашних условиях невозможно. Послеоперационную рану нужно обрабатывать физраствором.
Применение антисептических гелей и растворов нежелательно!
Если нет возможности использовать специальные повязки
Можно использовать марлевые повязки, смачивая их, в зависимости от цели обработки, йодопироном, водным раствором йода; или салфетки, пропитанные мазями (йодная мазь, мазь офломелид, йодопирон в виде мази и др.).
Чтобы марлевые повязки не высыхали, не прилипали к ране и не повреждали ее при снятии, нужно заклеить их сверху повязкой (пленочной фиксирующей либо фиксирующей повязкой на нетканной основе). Бинт и пластырь не подойдут: они не будут создавать нужную для заживления раны влажную среду внутри.
При обработки раны на любой стадии важно помнить, что основа быстрого заживления раны — сохранение в ней влажной среды. Рана не должна высыхать! Вода участвует во всех процессах в организме человека, в том числе в восстановлении кожного покрова.
Обработка раны должна быть последовательной и регулярной!
Как только вы заметили первые признаки, сразу же обратитесь к врачу!
Если нога сильно отекает, появились участки темно-бордового цвета, большие участки некроза, чернеют пальцы или участки стопы — медицинская помощь требуется срочно! Может понадобиться полноценная операция!
Чем дольше рана будет оставаться без оперативного вмешательства, тем выше риск попадания инфекции в кровь и развития сепсиса (заражения крови). Это тяжелое состояние, которое в большинстве случаев приводит к летальному исходу.
Предотвратить развитие синдрома диабетической стопы гораздо легче, чем лечить его.
Параметры обуви, которые нужно учитывать:
Если возможно, сделайте ортопедическую обувь на заказ, специально для вашего близкого с диабетом и под его стопу.
Как подобрать удобную обувь, если снижена чувствительность стопы: человек не чувствует, жмет ему ботинок или нет?
Попросите вашего близкого поставить ногу на картонку, обведите стопу карандашом или ручкой, вырежите получившуюся «стельку». В магазине можно будет проверять обувь с ее помощью: помещается она или нет, загибается, «гуляет» и т.д.
Основные правила ухода:
Межпальцевые промежутки кремом мазать нельзя! Это место плохо проветривается, в результате могут возникнуть опрелости.
Если на месте шва после ампутации открытая рана, обрабатываете ее водными антисептическими растворами и используете повязки, о которых говорилось выше, в зависимости от ситуации. При серьезных осложнениях (некроз, рана выглядит незаживающей) срочно обратитесь к хирургу: возможно, понадобится повторная операция.
Если ампутировали палец или несколько пальцев на ноге, лучше изготовить для человека индивидуальную ортопедическую стельку или ортез, ортопедическую обувь.
Раньше рекомендовали в рану капать несколько капель инсулина для лучшего заживления. Я этим приемом пользуюсь, как вы к этому относитесь?
Этот метод работает, но он устарел. Специальные повязки будут способствовать заживлению без всякого инсулина в рану. Главное — нормализовать сахар в крови.
Можно ли на 1-2 стадиях диабет-стопы использовать банеоциновую мазь?
Банеоцин — это антибактериальный препарат, антибиотик. Если на 1-2 стадии нет присоединения инфекции (нагноения в ране, сильного воспаления, отделяемого из раны), то банеоционовая мазь не нужна. Если инфекция есть — да, банеоциновая мазь может пригодиться. Однако, прежде всего надо обратиться к врачу..
Можно ли использовать для обработки раны однопроцентный раствор перекиси водорода?
Перекись водорода при обработке любых ран — пролежней, язв при варикозной болезни, при диабет-стопе противопоказана. Особенно если у больного онкологическое заболевание. Перекись водорода не используют нигде в мире, кроме России. Это химически очень сильное вещество, которое сжигает свежеобразованные клетки кожи на ране. Используйте вместо перекиси антисептические средства на водной основе: Хлоргексидин, Мирамистин, Пронтосан, водный раствор йода.
Отличается ли физкультура, рекомендованная для человека с диабетом, от физкультуры, предназначенной для здорового человека?
Конечно, отличается. Сахарный диабет — это системное заболевание, которое затрагивает все системы органов человека. Упражнения должны быть максимально щадящими: не стоит делать глубокие приседания (можно травмировать тазобедренный сустав), рывки, резкие движения (можно получить микронадрыв связок, который будет долго заживать). Нужно подобрать подходящую обувь и одежду для занятий спортом (обувь не должна давить, носки — впиваться в кожу). Занятия физкультурой должны быть регулярными, но неагрессивными.
Возможно ли полностью вернуть чувствительность стопы у больного диабетом?
Повреждения нервных волокон у диабетика могут быть критическими: нервные волокна могут просто отмирать в стопе при нейропатической форме синдрома. Поэтому, к сожалению, велика вероятность того, что нечувствительные участки на стопе останутся. В какой-то степени чувствительность можно восстановить, но не целиком.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
 Почему везде предлагают ампутацию?
Почему везде предлагают ампутацию? Почему мы спасаем ноги при гангрене?
Почему мы спасаем ноги при гангрене? Уникальные микрохирургические операции
Уникальные микрохирургические операции Гибридные и эндоваскулярные операции
Гибридные и эндоваскулярные операции Реконструктивно-пластические операции
Реконструктивно-пластические операции Реконструкция при гангрене подошвы
Реконструкция при гангрене подошвы