Лечение лордоза шейного отдела позвоночника
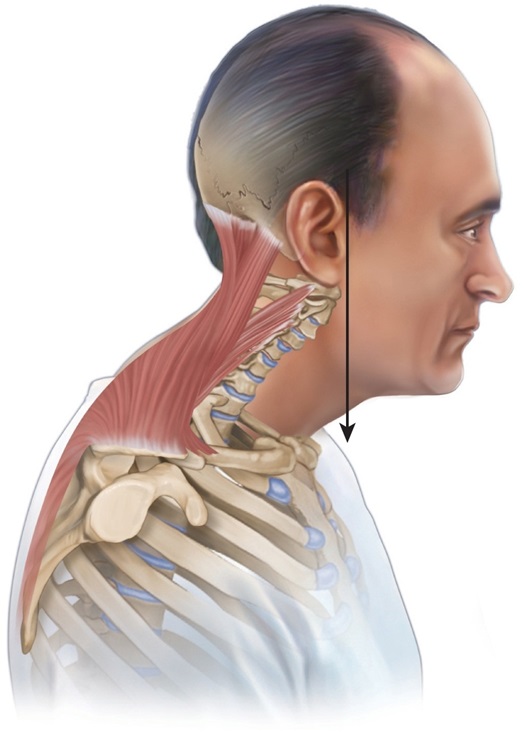
Типы лордоза шейного отдела позвоночника
Гиперлордоз: более сильное выгибание шеи вперед, по сравнению с нормой. Визуально создается ощущение, что голова сильно ушла фронтально вперед и возможно опущена ниже уровня плеч. По сути, у таких пациентов имеется патологическая экстензия шеи.
Семь костей образуют шейный отдел позвоночника. Хотя в норме необходима небольшая кривизна в шее для поддержки головы, тем не менее, изменение этой кривизны приводит к различным проблемам.
Причины
Хотя изменения кривизны шейного отдела развиваются чаще взрослых, тем не менее, патологический лордоз может встречаться и у детей. И мужчины и женщины болеют одинаково часто, также не обнаружено какой- либо зависимости этого состояния от этноса или расы. Состояние, как известно, является результатом плохой осанки в течение многих лет и мышечных спазмов в шее. Основные причины цервикального лордоза:
Плохая осанка: Как правило, формируется у людей, которые длительно сидят за компьютером, и это может способствовать развитию патологического лордоза. Длительно напряжение мышц для удержания головы индуцирует их непроизвольно вытягивать шею вперед. Такие длительные статические нагрузки и нарушения осанки могут привести к несоосности шейного отдела позвоночника.
Травма: Прямая травма шейного отдела позвоночника может привести к потере шейного лордоза, что означает, что шея не может находиться в ее естественном положении. Такие изменения, как правило, возникают после хлыстовых травм шеи.
Заболевания скелетно-мышечной системы: Существуют заболевания мышц и скелета, которые часто имеют врожденный характер, и по мере роста организма развиваются различные патологии как, например, ахондроплазия, кифоз и сколиоз. Также к лордозу могут приводить патологические состояния, влияющие на межпозвонковые диски, такие как дисцит, грыжа диска или пролапс или же изменения в положении позвонков, как спондилолистез. Кроме того, лордоз может быть обусловлен различными системными заболеваниями соединительной ткани.
Важность здоровой кривизны шейного отдела позвоночника
Шейный отдел позвоночника – это часть важной структуры и изменения геометрии могут оказать влияние на различные аспекты здоровья.
Симптомы шейного лордоза
Боль / дискомфорт в области шеи: эти проявления, с которыми чаще всего сталкиваются лица с аномальной кривизной шейного отдела позвоночника и, как правило, это результат положения головы направленной вперед. Боль может ощущаться как колющая или резкая и часто сопровождается затруднением в поворотах шеи. В некоторых случаях боль может не ощущаться, но избыточная кривизна может продолжать ограничивать повседневные действия. Мышцы вокруг шеи, плеч и верхней части спины обычно напряжены и могут быть болезненными при прикосновении. Обычно также отмечаются мышечные спазмы, которые также могут снижать амплитуду движений в шее, сложности при поднятии рук или поднятии тяжестей.
Как правило, адекватное лечение позволяет избавиться от симптомов. Но если лечение лордоза не проводится надлежащим образом, симптоматика со временем будет только прогрессировать.
Наиболее частые симптомы при патологическом лордозе:
Диагностика
Диагностика лордоза шейного отдела позвоночника выставляется на основании истории болезни и данных клинического обследования.
Для верификации диагноза могут быть использованы такие методы обследования как:
Лечение
В зависимости от основной причины конкретного случая аномалии кривизны, лечение лордоза шейного отдела позвоночника может отличаться.
Основные методы лечение
Физиотерапия. Различные методы физиотерапии могут применяться для лечения лордоза шейного отдела позвоночника. Физиотерапия позволяет уменьшить боль снять воспаление.
Тракционная терапия. Тракции бывают полезны при наличии компрессии. Тракционная терапия позволяет уменьшить компрессию корешка и таким образом уменьшить симптоматику.
• Корсетирование. При тяжелых формах шейного лордоза может потребоваться использование корсета в дневное время и специальной ортопедической подушки во время сна. Такая фиксация помогает бороться с аномальной кривизной шейного отдела позвоночника.
Упражнения для лечения шейного лордоза могут стать отличным способом уменьшения боли и повышения мобильности, однако их следует делать с осторожностью. В идеале, упражнения для лечения лордоза шейного отдела позвоночника необходимо подбирать с квалифицированным врачом ЛФК.
Хирургическое лечение, как правило, рассматривается как крайний метод, поскольку оперативное вмешательство в шейном отделе достаточно рискованно, и после этого у пациента может измениться привычный образ жизни.
Например, спондилодез затрудняет поворот головы и может увеличить уязвимость этих пациентов к травмам, так как позвоночник теряет часть своей гибкости и эластичности.
Профилактика шейного лордоза
Наличие хронической боли в шее может быть очень неудобным и препятствовать выполнению самых простых ежедневных действий.
Большинство аномалий, связанных с шеей, развиваются в течение длительного времени, и пациент, как правило, понимает, что со временем могут развиваться осложнения.
Лордоз шейного отдела позвоночника: виды, симптомы и лечение
Лордоз шейного отдела позвоночника: описание заболевания
Лордозом называют естественную кривизну позвоночного столба дугой вперед. Лордозы скомпенсированы кифозами – изгибами назад. Всего позвоночник имеет 4 изгиба – 2 лордоза (шейный и поясничный) и 2 кифоза (грудной и крестцовый). В норме S-образные дуги позвоночника отклоняются от абсолютно прямой линии на 15-30 градусов. Если угол изгиба лордоза шейного отдела больше (то есть позвоночный столб сглаживает изгиб), возникает патология. В этом случае лордозом шейного отдела будут называть патологическое искривление шейных позвонков, отличающееся от физиологической нормы и причиняющее дискомфорт пациенту. Виды лордоза шейного отдела:
Причины заболевания
Шейный лордоз может быть:
Артрит ревматоидного характера
Артрит ревматоидного характера – это хроническое заболевание, поражающее соединительные ткани позвоночника, а именно суставные поверхности и хрящевые прослойки. Это распространенный недуг, поражающий почти 2% населения России. Чаще диагностируется у женщин, нежели мужчин – примерно в 4 раза. Начинается развитие патологии часто в молодом возрасте, а в зрелом она усугубляется. По этой причине принято считать ее болезнью тех, чей возраст приближается к солидному. Заболевание, провоцирующее искривление позвоночника.
Системное воспаление суставов позвоночника
Системное воспаление суставов (болезнь Бехтерева) поражает соединительные ткани, влечет за собой осложнение в виде лордоза шейного отдела позвоночника. Больной утрачивает двигательную активность без должного лечения.
Остеохондроз
Остеохондроз – хроническое заболевание позвоночника, разрушающее межпозвоночный хрящ. Часто поражается шейный отдел – этой болезни подвержены люди, профессии которых связаны с длительным сидением в одной позе: офисные работники, учителя и т.д. При этом голова направлена вперед, и лордоз шейного отдела теряет нормальный изгиб.
Вывихи позвонков
Любые травмы шейного отдела – ушибы, переломы, вывихи позвонков – могут спровоцировать смещение угла лордоза шеи. Нередко к патологии приводит травмирование младенца во время родов, однако недуг может проявляться гораздо позже.
Симптомы
Как исправить шейный лордоз? Прежде всего, прислушаться к себе, отметить симптоматику и своевременно обратиться к врачу. Симптомы шейного лордоза будут описаны ниже.
Низко посаженная и резко выдвинутая вперед голова
Голова при шейном лордозе сильно выдвинута вперед. Смещение легко отмечается визуально. Шея при таком положении сильно напряжена, подбородок выдвинут вперед.
Нарушение осанки с отчетливым изгибом шейного отдела позвоночника
Голова и шея вытянуты вперед, осанка нарушена. Плечи вытянуты, живот выглядит дряблым и плоским. Дыхание затруднено. Плечи сведены. Ноги при этом положении могут быть поставлены очень широко, так как чаще всего пациент чувствует себя очень неустойчиво. Способствуют этому и возникающие головокружения.
Болевые ощущения при пальпации пораженного места шейного отдела
При пальпации шеи могут возникать различные болевые ощущения – как режущая, острая, так и тянущая боль. Остаточная боль может сохраняться и после пальпации.
Возникающие приступы болей при повороте головы в стороны
При движениях головы, особенно резких, возникает боль. Боль может быть как тянущей, так и резкой, простреливающей, в зависимости от чувствительности пациента и степени тяжести заболевания. Боль может усиливаться, отдавать в верхние конечности. Шея и голова могут испытывать онемение.
Диагностика
Диагностировать тяжесть заболевания должен врач-ортопед. При этом проводится пальпация пораженного участка и физиологические тесты. Кроме того, специальной двухугольной линейкой измеряется угол отклонения лордоза. Назначаются и следующие исследования:
Как лечить шейный лордоз?
Лечение шейного лордоза проводится на усмотрение лечащего врача – ортопеда, хирурга либо невролога. Способы восстановления зависят от степени тяжести патологии. При этом необходимо отметить, что в особо тяжелых случаях проводится хирургическое вмешательство. Пациентам необходимо внимательно следить за собственным здоровьем и не запускать течение болезни. Последствия шейного лордоза могут привести к потере подвижности шейного отдела и постоянной боли, которую нужно будет купировать медикаментозно.
Массаж
Массаж шейного отдела подготавливает позвонки к восстановлению и выпрямлению, растягивает мышцы и улучшает кровоток. Лечебное воздействие массажа невозможно без всего комплекса процедур. В результате мануального воздействия стимулируется кровообращение, к мозгу доставляется больше кислорода, с мышечной ткани снимается излишнее напряжение. Существуют три основные техники проведения массажных манипуляций:
Прием медикаментов
Лордоз шейного отдела вызывает болевые ощущения и может сопровождаться осложнениями в виде грыж, остеохондроза и подобных. Медикаменты купируют воспаление, помогают восстановиться мышцам, снижают болевые ощущения, не позволяют разрушаться хрящевой ткани. Медикаменты назначаются индивидуально для каждого пациента лечащим врачом. Но в общих случаях назначаются хондопротекторы, препараты для купирования боли и витамин B12.
Физиотерапевтические процедуры
Хорошо зарекомендовала себя и физиотерапия. Физиотерапия при шейном лордозе включает в себя:
Лечебная гимнастика
Лечение лордоза шейного отдела нельзя представить без ЛФК. Физиологичные движения растягивают мышцы, восстанавливают кровообращение и помогают позвоночнику принять здоровый изгиб. Эффективны даже самые простые упражнения:
Сколиоз шейного отдела позвоночника
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Патологическое положение позвоночник принимает чаще всего еще в детском либо подростковом возрасте в период активного развития хрящевых и костных тканей, хотя такой дефект может возникнуть и у взрослых. Сам термин сколиоз говорит о том, что плоскость искривления – фронтальная, в отличие от лордоза и кифоза – изгибов в сагиттальной плоскости. Шейный сколиоз или точнее шейно-грудной обнаруживается как отклонение позвоночника от вертикального положения влево или вправо в самой верхней части его грудного отдела на уровне Th4-Th5 (четвертого-пятого грудных позвонков), что приводит к асимметричному расположению головы и плеч, а также – деформации грудной клетки, костей черепа и другим осложнениям. Шейный сколиоз является редкой патологией. [1]
Код по МКБ-10
Эпидемиология
Заболеваемость сколиозом варьируется в разных странах от 2% до 13,6%. [2], [3] Статистика говорит о том, что искривление в шейном отделе позвоночника чаще встречается у пациенток женского пола, однако, есть данные, что у девочек он просто чаще прогрессирует. Считается, что наличие шейного сколиоза у матери повышает вероятность такой же патологии у ее дочери. Но степень искривления позвоночного столба не зависит от выраженности патологии у родственников, даже среди монозиготных близнецов отсутствует конкордантность по данному признаку. В целом, сколиоз всех локализаций – самая распространенная вертебральная патология. Правильной осанкой может похвастаться лишь один из четверых жителей нашей планеты.
Причины шейного сколиоза
Искривление позвоночника чаще происходит в детском возрасте, иногда это заметно с самого рождения, тогда говорят о врожденном дефекте, причины которого могут скрываться в аномальном внутриутробном развитии или быть следствием даже незначительной травмы верхней части грудного отдела позвоночника, полученной в процессе родов. Основой врожденного сколиоза является диспластический процесс, признаки искривления позвоночника в наличии с самого рождения.
Большая часть сколиозов – идиопатические, их происхождение остается не ясным, и они считаются самостоятельным заболеванием. [4] Гипотетической причиной может стать неравномерное развитие, когда скелет развивается быстрее, чем поддерживающие правильное положение позвоночного столба мышцы и связки (мышечно-связочная недостаточность в детском и подростковом возрасте). Считается, что такая неравномерность клеточного деления возникает из-за патологических изменений, вызванных обменными нарушениями, недоразвитием позвонков, их неправильной формой, смещением эпифизарной пластинки, отсутствующей у взрослых, которая считается самой слабой частью скелета растущего организма и может быть повреждена в результате даже обычного растяжения. [5]
В пубертате может возникнуть гормональная недостаточность, когда один процесс (бурный рост ребенка) «перегоняет» другие (отстает гормональная перестройка).
Наследственная семейная предрасположенность повышает вероятность развития шейного сколиоза, однако, по-видимому, при условии воздействия еще каких-либо факторов риска. [6] Патогенез этого заболевания изучен недостаточно. Пока не удается установить, мутация какого гена или группы генов была бы ответственна за развитие идиопатического сколиоза. Проводились исследования с разными категориями генов, определяющих структуру соединительной ткани и костей, их формирование, наследственно детерминированные обменные процессы в указанных тканях, сигнальный путь мелатонина, исследовались также гены, определяющие процессы полового созревания и роста, тем не менее, ясности в данном вопросе пока не прибавилось.
Сообщалась связь врожденного шейного сколиоза с синдромом Клиппеля-Фейла (KFS), нейрофиброматозом типа 1 (NF-1). [7], [8]
Примерно пятая часть всех сколиозов – приобретенные, вторичные, их развитие указывает на наличие какого-либо патологического процесса. Новообразования позвоночника и прилегающих к нему анатомических структур, кистозные образования в шейном отделе спинного мозга – сирингомиелия, причины которой также доподлинно неясны, могут привести к отклонению позвоночника вбок от вертикального положения.
Наличие дегенеративно-дистрофических изменений в позвоночнике различного генеза (ревматизм, рахит, остеопороз, остаоартроз) приводят к его искривлению в любом возрасте.
К приобретенному статическому сколиозу может привести длительное пребывание в неудобной позе со склоненной неестественно шеей, связанное с нерациональным оборудованием рабочего места, несоблюдением режима труда и отдыха, просто пренебрежением основными рекомендациями относительно осанки – ношение сумки или портфеля в одной руке (на одном плече), низкий или очень высокий стол для занятий и пр.
Неврогенный сколиоз является вторичным и может быть следствием детского церебрального паралича, перенесенного менингоэнцефалита и других нейроинфекций. [9]
Нервно-мышечный сколиоз обычно связан с различными нервно-мышечными расстройствами, включая состояния, поражающие верхние и нижние двигательные нейроны, а также миопатии. [10]
Факторы риска
Факторы риска – травмы позвоночника, иногда даже незначительные, о которых забыли; непосильные и, главное, неравномерные физические нагрузки или полное их отсутствие; наличие заболеваний позвоночника и спинного мозга; неправильный обмен веществ; кардиохирургические вмешательства, обширные ожоги, эмпиема плевры, избыточный вес.
Симптомы шейного сколиоза
Стадии
Сколиоз I степени шейного отдела позвоночника – это отклонение его вбок от вертикальной оси на угол не более десяти градусов. Если такой дефект при грудном сколиозе уже более заметен, то на коротком шейном участке его обнаруживают чаще всего случайно, например, на рентгене. В зачаточной стадии шейный сколиоз лечению не подлежит, хотя больному рекомендуют профилактический комплекс лечебной гимнастики и периодическое обследование с целью не допустить прогресса заболевания.
Сколиоз шейного отдела позвоночника II степени предполагает величину угла отклонения от вертикали от 11 до 25°. Такой наклон шеи уже заметен визуально – голова слегка отведена влево или вправо, хотя не наклонена и не развернута как при кривошее. Иногда замечают, что уши больного находятся на разной высоте. Обычно, общие симптомы в этой стадии заболевания не выражены, хотя иногда, кроме мышечной слабости, больной может периодически ощущать ноющую боль в шее или головокружение. Как правило, появление дискомфорта такого рода связано с повышенными физическими и позиционными нагрузками, а также – с частичным пережатием позвоночной артерии в определенной позе. В этой стадии сколиоз уже нужно лечить, и эффективность лечения в этот период наиболее высокая.
Сколиоз шейного отдела позвоночника III степени диагностируется при отклонении шейных позвонков от вертикальной оси на угол от 26 до 40°, IV – более 40°. Такие степени поддаются консервативному лечению с трудом, осложняются поворотом вокруг оси, проходящей через центр тела центра позвонка (торсией), и физиологическими смещениями (ротациями).
У больных с третьей и четвертой степенью сколиоза отклонение головы в сторону заметно визуально, хорошо заметно, что не только уши расположены на разной высоте, но и плечи. Кроме того, больной жалуется на боли в шее, невозможность совершить обычные физиологические движения головой – поворот, наклон. Жалобы больного на головную боль, слабость, шум или звон в ушах, нарушение координации, парестезии говорят о нарушении кровоснабжения головного мозга из-за частичного сжатия позвоночной артерии.
Может присутствовать комплексом черепно-фациально-шейного сколиоза с асимметрией лица, вертикальной орбитальной дистопиией в сочетании с кривошеей. [13]
Формы
Виды сколиозов различают по форме искривления позвоночника, выделяя количество мест отклонения от вертикальной оси:
По локализации поражения различают шейно-грудной сколиоз с пиком искривления на уровне Th4-Th5; грудной – Th8-Th9; пояснично-грудной – Th10-Th11; поясничный – L1-L2. Комбинированный или сложный – чаще вовлечены позвонки грудного и поясничного отдела.
Левосторонний шейный сколиоз диагностируется, когда вершина дуги искривления уходит в левую сторону. Чаще идиопатический и развивается у девочек-подростков, хотя может быть приобретен во взрослом возрасте. Встречается реже, чем правосторонний и s-образный. Следствием врожденных аномалий, в основном, также не является.
Правосторонний шейный сколиоз, соответственно, предполагает искривление позвоночника вправо и развивается в большинстве случаев как при пороках развития, так и нередко имеет характер приобретенной патологии.
Различают также такие виды как фиксированный сколиоз, сохраняющийся при любом положении тела, и нефиксированный, когда искривление уходит в положении сидя или лежа.
Осложнения и последствия
С эстетической стороны заметный шейно-грудной сколиоз – это существенный косметический дефект, который ухудшает психический статус человека, его самооценку, снижает качество жизни. Кроме того, такая патология негативно влияет на состояние здоровья.
Осложняется плоское искривление позвоночника увеличением угла наклона, торсиями, ротациями позвонков, новыми изгибами. Шейный сколиоз, развившийся детстве и отрочестве, может привести к дефектам в формировании костей черепа. Частичная компрессия позвоночной артерии приводит к нарушениям мозгового кровообращения. Частым спутником сколиоза шейно-грудного отдела позвоночника бывают парестезии верхних конечностей, межреберная невралгия. У пациентов со сколиозом чаще встречается шейный остеохондроз.
Простой с-образный сколиоз постепенно трансформируется в сложный s-образный. Позвоночник изгибается ниже в противоположную сторону, чтобы компенсировать первый изгиб. Сколиоз может осложнится изгибом позвоночника вперед (лордозом) или назад (кифозом). Могут появиться деформации ребер и лопаток.
Если сколиоз I степени не влияет на состояние внутренних органов, то более высокие степени искривления позвоночника деформируют ребра и меняют форму грудной клетки, вследствие чего нарушаются функции респираторной, сердечно-сосудистой и нервной системы. Измененная механика дыхания влияет на степень оксигенации артериальной крови, появляется легочная гипертензия и меняется гемодинамика всего организма.
Диагностика шейного сколиоза
Искривление позвоночника специалист может определить визуально, осмотрев больного. У него заметно асимметричная линия плечевого пояса – одно плечо выше другого, соответственно – уши также, поскольку голова отклонена в какую-либо сторону. На ранних стадиях больного осматривают в положении наклона вперед (руки свободно свисают). При пальпации может ощущаться болезненность в проблемном месте. [14]
Угол отклонения позвоночника с высокой точностью позволяет определить инструментальная диагностика. Методом выбора является рентген. Снимок позвоночника делается в нескольких положениях – стоя, лежа на ровной, а если потребуется – на наклонной поверхности. Угол искривления позвоночника на рентгенограммах определяется по методу Дж.Кобба, торсии и ротации позвонков выявляются с помощью метода Нэша-Мо или Раймонди. [15]
Используется также компьютерная томография, позволяющая получить трехмерное изображение проблемного участка и с высокой точностью определить угол искривления и наличие скручиваний и разворотов позвонков. Однако исследование дорогостоящее и дает более высокую дозу облучения.
Для обследования детей и подростков, которым необходим регулярный контроль, применяют не лучевые методики – визуальный осмотр или фотоконтроль в динамике, сколиометрию по В. Буннелю, УЗИ, компьютерную оптическую топографию.
Магниторезонансная томография больше подходит для исследования мягких, а не костных структур, поэтому обычно назначается при подозрении на вторичный сколиоз, связанный с новообразованиями, сосудистыми патологиями и пр. [16], [17]
Дифференциальная диагностика
Дифференциальная диагностика проводится для определения причины искривления позвоночника, поскольку ее выявление является решающим для выбора тактики лечения. Для этого используются дополнительные исследования, например, лабораторные при подозрении на туберкулез позвоночника. Данные магниторезонансной томографии с высокой точностью могут исключить или подтвердить сирингомиелию, наличие других новообразований, позвоночную грыжу, компьютерной томографии – патологическое сращение позвонков (синостоз), дополнительные позвонки. Она позволяет точно распознать остеохондроз шейный и сколиоз, поскольку они оба могут быть причиной болей в шее и головокружений. Дифференцируется также болезнь Шойермана-Мау.
К кому обратиться?
Лечение шейного сколиоза
Искривление позвоночника появляется чаще всего у шести-семилетних детей. Дебют в этом возрасте связан с началом обучения в школе, ребенок начинает много сидеть, и у него резко возрастает нагрузка на позвоночник. Второй всплеск проявлений сколиоза наблюдается в раннем подростковом возрасте (у двенадцати-тринадцатилетних), когда происходит бурное физическое развитие. Если уже был небольшой сколиоз, то в пубертате часто наблюдается усиление деформации, появляются торсии и ротации. Считается, что полностью вылечить сколиоз можно, пока еще эпифизарная – хрящевая пластинка роста не исчезла, превратившись в костную ткань. Закрытие зон роста позвонков происходит примерно в 14 лет. Считается, что позже можно только замедлить процесс деформации позвоночника, но не избавиться от патологии полностью. [18]
Развивающийся организм имеет хорошие шансы на восстановление. Главной целью лечения шейного сколиоза в детском и подростковом возрасте является возвращение позвонков в естественное положение. Многие родители интересуются: как исправить шейный сколиоз у подростков? Для этого лучше всего обратиться к специалистам. В начальных стадиях патология успешно корректируется с помощью специального комплекса упражнений. Лечебная гимнастика от сколиоза давно придумана и апробирована, безусловно, потребуется упорство и настойчивость, чтобы исправить осанку. Заниматься самостоятельно, по крайней мере вначале, не рекомендуется, поскольку к некоторым видам упражнений имеются противопоказания. Не рекомендуются прыжки, висы, силовые упражнения, которые могут усилить деформацию. Кроме того, нужно точно выяснить, в каком отделе позвоночника наблюдается патологический изгиб. Правильно подобрать комплекс упражнений поможет инструктор, он же проконтролирует и подкорректирует технику выполнения – темп, амплитуду, положение тела. [19]
При необходимости может быть рекомендовано ношение ортопедического корсета. Он должен быть подобран специалистом, чтобы не сдавливал грудную клетку и придавал позвоночнику правильное положение. Носить корсет долго не рекомендуется, поскольку он способствует ослаблению собственной мускулатуры, бездействующей в данном случае. [20], [21]
Основной упор делается на нормализацию мышечного тонуса, увеличение подвижности суставов, улучшение кровообращения в проблемной зоне. Как дополнительные методы применяются массаж, рефлексотерапия, мануальная терапия, в комплексе с ними назначаются физиотерапевтические процедуры и медикаментозное лечение. Искривление позвоночника в начальных стадиях хорошо поддается коррекции, при прогредиентных формах процесс лечения растягивается на несколько лет.
В детском и подростковом возрасте усилия направлены на контроль за состоянием и своевременную коррекцию процесса роста, например, гормонального статуса, функций спинного мозга, центральной и вегетативной нервной системы. Может быть назначена лекарственная терапия. В основном, применяются витаминно-минеральные комплексы и общеукрепляющие средства. При сильных болях назначаются анальгетики, иногда бывает необходима гормональная терапия.
Применяется воздействие с помощью физиотерапии на зоны роста позвонков, а также – на паравертебральную мускулатуру. Лечебная физкультура и массаж, ношение корсетов, дыхательная гимнастика и плавание, альтернативные методы (иглоукалывание, тибетская медицина, лечение пиявками) – весь этот комплекс способствует улучшению осанки и в неосложненных случаях позволяет полностью избавится от искривления позвоночника. Основываясь на доступной литературе, слишком сложно прийти к четкому выводу относительно влияния иглоукалывания на сколиоз. [22], [23]
Лечение шейного сколиоза у взрослых, в принципе, не отличается от педиатрических методов. Только эффект наступает несколько позже, и часто сводится к стабилизации состояния, а не полному выздоровлению.
Кроме лечебных мероприятий и взрослым, и детям рекомендуют пересмотреть и изменить свой образ жизни – стать более активными, следить за своей осанкой, усовершенствовать рабочее и спальное место, похудеть и оптимизировать рацион питания – сделать упор на растительную и молочную пищу, исключить алкоголь, ограничить соленья, копчености, кондитерские изделия.
Физиотерапевтическое лечение
Этот вид лечения предполагает воздействие на организм природных факторов. При лечении искривления позвоночника, в основном, используется движение или лечебная гимнастика. Она противопоказана лишь пациентам с очень сильным болевым синдромом, выраженной дыхательной и/или сердечно-сосудистой недостаточностью. [24]
ЛФК при шейном сколиозе рекомендуется на любых стадиях заболевания, в послеоперационном периоде, а также – как профилактическая мера, препятствующая прогрессу заболевания. Упражнения при сколиозе шейного отдела призваны укрепить мускулатуру спины и сформировать естественный корсет для поддержания позвоночника в максимально правильном положении. Без этого избавиться от искривления позвоночника можно только хирургическим путем. Все остальные методы – массажи, магнитотерапия, электро- и светолечение, корсеты, нетрадиционная медицина являются дополнительными, хотя и очень полезными.
Упражнения при шейном сколиозе направлены, в первую очередь, на укрепление мускулатуры проблемного участка. [25] Однако о паравертебральных мышцах нижних отделов также забывать нельзя. Они должны быть в тонусе. Автор одного из комплексов, М. Норбеков, утверждает, что вернуть гибкость и устойчивость позвоночнику можно в любом возрасте.
Для шейного отдела предлагаются следующие упражнения (движения плавные, дышать через нос, следить за осанкой):
Как уже упоминалось, самостоятельные занятия проводить не желательно, разве что для профилактики или в самой начальной стадии. При выраженном сколиозе необходимо подобрать комплекс упражнений и освоить их вместе с инструктором, чтобы не навредить и не усугубить состояние.
Дополнительными физметодами при сколиозе являются – магнитотерапия, электропроцедуры, ультразвуковая терапия, тепло- и светолечение. Они сочетаются с лечебной физкультурой, массажем, рефлексотерапией и лекарственным лечением.
Магнитное излучение применяется как для воздействия на позвоночник, так и на мышцы, его поддерживающие. Оно тонизирует мускулатуру, активизирует кровообращение, стимулирует восстановительные процессы в позвонках, оказывает обезболивающее и противовоспалительное действие.
Электростимуляция мускулатуры проводится курсами от 10 до 25 процедур, электрофорез применяется в качестве профилактики разрежения костных структур (остеопороза). [26]
Применяется также фотодинамическая терапия – лечение световыми волнами определенной длины. Метод основан на том, что в патологически измененных клетках накапливаются фотосенсибилизаторы. Под локальным потоком световых волн определенной длины измененные клетки разрушаются, стимулируя воспроизводство новых и здоровых клеток, восстанавливая таким образом нормальные ткани позвоночника. Источником таких волн чаще всего бывает лазер.
Тепловые процедуры (аппликации, горячие укутывания) применяют для стимуляции крово- и лимфотока при отсутствии прогресса сколиоза.
Также применяется плавание, бальнеотерапия и грязелечение.
Методы аюрведы
Слабость внутреннего стержня – так трактует искривление позвоночника аюрведическая медицина. Причины этого достаточно сложны и скрываются в отсутствии равновесия центральной нервной системы и связаны с эмоциональным состоянием, а корни проблемы уходят в глубокое детство и взаимоотношения детей и родителей.
Тем не менее, помочь делу можно. При сколиозе I-II степени в верхней части спины (шейно-грудном отделе) эффективным будет упражнение – скольжение рук по стене. Для его выполнения подходим к ровной стенке и опираемся на нее головой, спиной и ягодицами. Руки поднять на уровень плеч, согнуть вверх в локтях под прямым углом, прислонить к стенке (кисти прикасаются к стене тыльной стороной). Немного согнуть в коленях ноги. Плавно поднимаем руки вверх, скользя ими по стене. Фиксируемся в верхнем положении, затем возвращаем обратно. Упражнение повторяют от 10 до 12 раз.
Кроме того, аюрведа рекомендует правильное питание и сон на подушке, не толще Вашей руки, некоторые лекарственные составы, специальный тибетский массаж. Тут также не обойтись без консультаций специалиста.
Апологеты йоги рекомендуют: чтобы избавится от сколиоза, нужно полностью перепрограммировать мускулатуру спины. Для этого достаточно делать упражнения – асаны йоги. Не много, всего две или три, но каждый день; утром, днем и вечером. На одно упражнение затрачивается около двух минут. Три основополагающих асаны для правильной осанки это: ардха навасана или половина позы лодки (удерживается вначале в течение 10 секунд, постепенно наращивая время до минуты); уткатасана или поза стула; шалабхасана или поза саранчи.
Эти асаны выполняются в различных вариантах, описание их есть в интернете. Для начинающих нужно выбирать наиболее удобные и мягкие варианты выполнения. Следить за осанкой и дыханием. Лучше начинать занятия лечебной йогой с инструктором.
Корсет при сколиозе
Основная цель неоперативного лечения состоит в том, чтобы успешно остановить прогрессирование кривых или правильных кривых, которые вызывают или могут вызвать инвалидность. Выбор ортопедического устройства основан на типе и уровне кривой и ожидаемой терпимости пациента. [27]
Официальная медицина часто рекомендует ношение корсетов и бандажей для коррекции осанки. Правильно подобранные, они фиксируют тело в нужном положении. Выпускаются для взрослых и детей, бывают мягкие и жесткие. Существуют корсеты Шено, так называемые, активные, которые осуществляют не только фиксацию, но и воздействие на дуги искривления. В некоторых случаях в корсете делают лечебную гимнастику. Однако, корсеты способствуют атрофии мышц, которые должны работать и поддерживать позвоночник, поэтому одним только корсетом не обойтись, придется приложить усилия. Специалисты рекомендуют носить корректоры осанки не более четырех часов в сутки. [28], [29]
Корсеты противопоказаны беременным женщинам, пациентам с остеопорозом, заболеваниями легких и сердца, аллергией на материал, из которого изготовлено изделие.
Хирургическое лечение
В случаях прогрессирующего сложного сколиоза при неэффективности консервативных методов больному могут рекомендовать операцию по фиксации позвоночника в правильном положении с помощью металло-пластиковых конструкций и аутотрансплантантов.
Хирургическое вмешательство останавливает искривление позвоночника и уменьшает пагубное воздействие на работу других органов и систем. Операция не убирает сколиоз, а закрепляет правильное положение позвоночника.
Показанием к операции является быстрый прогресс заболевания, угол отклонения позвоночника более 50° у взрослого пациента и более 45° – у ребенка, не купируемый медикаментозно болевой синдром, опасность для жизненно важных органов, угроза паралича и внезапной смерти (угол 60° и более). [30]
Фиксирующие позвоночник конструкции бывают подвижные, их ставят детям с учетом дальнейшего роста, и неподвижные – для взрослых. Существует несколько методик проведения хирургической коррекции позвоночника. После операции в большинстве случаев в течение месяца пациент носит корсет. Практически всегда в восстановительном периоде назначается лечебная физкультура. Физические нагрузки для пациентов, перенесших хирургическую коррекцию позвоночника, ограничены пожизненно.
Профилактика
Чтобы предотвратить искривление позвоночника, необходимо использовать ортопедические постельные принадлежности, носить белье и обувь подходящего размера, соответствующую требованиям к ней. Если развилось плоскостопие, необходимо использовать ортопедические стельки, компенсирующие неправильное положение стопы. [31]
В быту избегать ношения сумок и портфелей (других тяжестей) в одной руке. Предпочтительны рюкзаки и ранцы.
Рабочее место должно быть удобным, хорошо освещенным, соответствовать росту, чтобы не было необходимости низко наклоняться или поднимать руки и вытягивать шею. Ноги также должны упираться в пол или подставку для ног. Коленные и тазобедренные суставы при сидении должны сгибаться под углом 90°. При необходимости долго сидеть, выполняя работу, нужно делать технологические перерывы на разминку: взрослым – каждые 45 минут, детям – 20.
Полезен активный отдых, посильные занятия спортом, йогой, плаванием, гимнастические упражнения для укрепления мышц спины, в частности, скольжение руками по стенке.
Прогноз
Шейный сколиоз I-II степени хорошо поддается коррекции с помощью специальной гимнастики для укрепления мышц спины. В более сложных случаях может потребоваться длительное комплексное лечение или операция.