Ультразвуковое исследование легких при новой коронавирусной инфекции COVID 19
Ультразвуковое исследование легких при новой коронавирусной инфекции COVID 19. Обзор литературы.
Сразу отметим, что литературы по этому вопросу не много. Остановимся на ряде, на наш взгляд, интересных публикаций.
Huang et al 5 показал в небольшом предварительном исследовании, что 75% наблюдаемых им пациентов с COVID-19 имели определяемые билатеральные очаги поражения в нижних долях обоих легких. В данном исследовании принимали участие 20 пациентов в некритическом состоянии. Были идентифицированы следующие типичные признаки: множественные билатеральные В-линии, субплевральные очаги консолидации, а также обедненный кровоток. Что важно, эти данные четко соответствовали находкам на КТ. Кроме того, было выявлено, что характер субплевральных очагов поражения при COVID-19 существенно отличался от таковых при бактериальной пневмонии, абсцессах, туберкулезе, ателектазах и кардиогенном отеке легких. Примером этого может служить тот факт, что В-линии при COVID-19 выглядят более фиксированными, более широкими и сливающимися по сравнению с кардиогенным отеком легких.
Peng et al 6 также провел исследование у 20 пациентов с COVID-19, и описывает аналогичные признаки, которые типично проявляются билатерально и полисегментарно: локальные В-линии выступали как главный ранний признак, затем следовал альвеолярный интерстициальный синдром в прогрессирующих стадиях, а затем и А-линии, как признак выздоровления. Плевральный выпот наблюдался весь редко.
Cameron W. Pierce 8 в своей критической статье говорит, что, во-первых, ультразвуковые признаки при COVID-19 чрезвычайно неспецифичны и могут быть обнаружены не только при других вирусных пневмониях, но и при невирусных пневмониях и широком спектре неинфекционных процессов, включая интерстициальные поражения легких и острый респираторный дистресс-синдром.
Во-вторых, характер ультразвуковых находок должен быть уточнен, в частности это касается множественных В-линий. Утверждается, что, если в акустическом окне обнаружено 3 и более В-линий, то это говорит об «интестинальном», или об «альвеоляро-интестинальном» синдроме. Однако, если такая картина представляет собой гомогенные изменения, это может говорить о кардиогенном характере поражения. Если же мы видим гетерогенный характер поражения, особенно в сочетании с субплевральной консолидацией, утолщением плевры и снижением подвижности легких, это более соответствует пневмонии и острому респираторному дистресс-синдрому.
Автор заключает, что находки ультразвукового исследования при COVID-19 неспецифичны и сходны с таковыми при других респираторных заболеваниях. Поэтому, в целом, ультразвуковое исследование легких у критически больных пациентов следует оценивать как комплиментарную к рентгенологическим методам. Уникальным преимуществом ультразвукового исследования легких в данном контексте следует считать возможность его выполнения непосредственно у постели больного, особенно когда рентгенография груди недоступна, либо невозможна по причинам инфекционного контроля.
Laith R. Sultan и Chandra M. Sehgal 9 в своем большом обзоре отмечает, что ранний опыт использования ультразвуковой диагностики выглядит весьма обещающим. Почти все исследования, касающиеся использования ультразвуковой диагностики у пациентов с COVID-19, отмечают, что данное исследование может быть применено для диагностики и динамического наблюдения. Типичные находки включают в себя билатеральное поражение задне-базальных отделов легких и множественные В-линии, которые могут быть как локальными, так и диффузными, что отражает утолщение субплевральных интерлобулярных септ. Допплеровское исследование кровотока показывает относительную аваскулярность поражений. Альвеолярная консолидация, которая имеет «тканевой» вид с динамической и статической воздушной бронхограммой, часто связана с тяжелым и прогрессирующим течением заболевания. Восстановление же аэрации и возвращение билатеральных А-линий говорит о начавшемся выздоровлении.
Авторы отмечают, что, несмотря на обнадеживающие данные, необходимы дальнейшие исследования для оптимизации использования данного метода. Это включает использование стандартного лексикона для описания ультразвуковых признаков, сходных с таковыми при описании, например, раков молочной железы, печени и щитовидной железы. Использование такого лексикона добавит объективности в дифференциации COVID-19 от других заболеваний по наличию или отсутствию типичных ультразвуковых признаков. Возможно и добавление иных методик ультразвукового исследования, таких как допплерография или эластометрия.
Matthew J. Fiala 10 в своей работе говорит, что хотя КТ до сих пор рассматривается как предпочтительный метод диагностики, ультразвуковое исследование может быть использовано для ранней диагностики изменений в легких в условиях приемного отделения у пациентов с подозрением на COVID-19, или для динамического наблюдения уже подтвержденных случаев. Кроме того, отмечает автор, если имеется ограниченность ресурсов КТ, ультразвуковое исследование может быть применено более широко, как скрининг для идентификации тех пациентов, которым выполнение КТ показано в первую очередь. Это также снижает количество инфицированных пациентов, которые попадают в сканнер.
Разумеется, заключает автор, несмотря на то, что для подтверждения эффективности представленной методики необходимо проведение большего количества исследований этой проблемы, это не должно останавливать клиницистов от раннего применения данного метода в повседневной клинической практике в условиях пандемии.
Таким образом, согласно данным литературы, можно с уверенностью сказать, что ультразвуковое исследование легких находит свое место в диагностике и динамическом наблюдении больных с новой коронавирусной инфекцией COVID-19.
Врач ультразвуковой диагностики, кандидат медицинских наук
Сивашинский Михаил Семёнович
Ультразвуковое исследование легких при новой коронавирусной инфекции COVID 19
Ультразвуковое исследование легких при новой коронавирусной инфекции COVID 19. Обзор литературы.
Сразу отметим, что литературы по этому вопросу не много. Остановимся на ряде, на наш взгляд, интересных публикаций.
Huang et al 5 показал в небольшом предварительном исследовании, что 75% наблюдаемых им пациентов с COVID-19 имели определяемые билатеральные очаги поражения в нижних долях обоих легких. В данном исследовании принимали участие 20 пациентов в некритическом состоянии. Были идентифицированы следующие типичные признаки: множественные билатеральные В-линии, субплевральные очаги консолидации, а также обедненный кровоток. Что важно, эти данные четко соответствовали находкам на КТ. Кроме того, было выявлено, что характер субплевральных очагов поражения при COVID-19 существенно отличался от таковых при бактериальной пневмонии, абсцессах, туберкулезе, ателектазах и кардиогенном отеке легких. Примером этого может служить тот факт, что В-линии при COVID-19 выглядят более фиксированными, более широкими и сливающимися по сравнению с кардиогенным отеком легких.
Peng et al 6 также провел исследование у 20 пациентов с COVID-19, и описывает аналогичные признаки, которые типично проявляются билатерально и полисегментарно: локальные В-линии выступали как главный ранний признак, затем следовал альвеолярный интерстициальный синдром в прогрессирующих стадиях, а затем и А-линии, как признак выздоровления. Плевральный выпот наблюдался весь редко.
Cameron W. Pierce 8 в своей критической статье говорит, что, во-первых, ультразвуковые признаки при COVID-19 чрезвычайно неспецифичны и могут быть обнаружены не только при других вирусных пневмониях, но и при невирусных пневмониях и широком спектре неинфекционных процессов, включая интерстициальные поражения легких и острый респираторный дистресс-синдром.
Во-вторых, характер ультразвуковых находок должен быть уточнен, в частности это касается множественных В-линий. Утверждается, что, если в акустическом окне обнаружено 3 и более В-линий, то это говорит об «интестинальном», или об «альвеоляро-интестинальном» синдроме. Однако, если такая картина представляет собой гомогенные изменения, это может говорить о кардиогенном характере поражения. Если же мы видим гетерогенный характер поражения, особенно в сочетании с субплевральной консолидацией, утолщением плевры и снижением подвижности легких, это более соответствует пневмонии и острому респираторному дистресс-синдрому.
Автор заключает, что находки ультразвукового исследования при COVID-19 неспецифичны и сходны с таковыми при других респираторных заболеваниях. Поэтому, в целом, ультразвуковое исследование легких у критически больных пациентов следует оценивать как комплиментарную к рентгенологическим методам. Уникальным преимуществом ультразвукового исследования легких в данном контексте следует считать возможность его выполнения непосредственно у постели больного, особенно когда рентгенография груди недоступна, либо невозможна по причинам инфекционного контроля.
Laith R. Sultan и Chandra M. Sehgal 9 в своем большом обзоре отмечает, что ранний опыт использования ультразвуковой диагностики выглядит весьма обещающим. Почти все исследования, касающиеся использования ультразвуковой диагностики у пациентов с COVID-19, отмечают, что данное исследование может быть применено для диагностики и динамического наблюдения. Типичные находки включают в себя билатеральное поражение задне-базальных отделов легких и множественные В-линии, которые могут быть как локальными, так и диффузными, что отражает утолщение субплевральных интерлобулярных септ. Допплеровское исследование кровотока показывает относительную аваскулярность поражений. Альвеолярная консолидация, которая имеет «тканевой» вид с динамической и статической воздушной бронхограммой, часто связана с тяжелым и прогрессирующим течением заболевания. Восстановление же аэрации и возвращение билатеральных А-линий говорит о начавшемся выздоровлении.
Авторы отмечают, что, несмотря на обнадеживающие данные, необходимы дальнейшие исследования для оптимизации использования данного метода. Это включает использование стандартного лексикона для описания ультразвуковых признаков, сходных с таковыми при описании, например, раков молочной железы, печени и щитовидной железы. Использование такого лексикона добавит объективности в дифференциации COVID-19 от других заболеваний по наличию или отсутствию типичных ультразвуковых признаков. Возможно и добавление иных методик ультразвукового исследования, таких как допплерография или эластометрия.
Matthew J. Fiala 10 в своей работе говорит, что хотя КТ до сих пор рассматривается как предпочтительный метод диагностики, ультразвуковое исследование может быть использовано для ранней диагностики изменений в легких в условиях приемного отделения у пациентов с подозрением на COVID-19, или для динамического наблюдения уже подтвержденных случаев. Кроме того, отмечает автор, если имеется ограниченность ресурсов КТ, ультразвуковое исследование может быть применено более широко, как скрининг для идентификации тех пациентов, которым выполнение КТ показано в первую очередь. Это также снижает количество инфицированных пациентов, которые попадают в сканнер.
Разумеется, заключает автор, несмотря на то, что для подтверждения эффективности представленной методики необходимо проведение большего количества исследований этой проблемы, это не должно останавливать клиницистов от раннего применения данного метода в повседневной клинической практике в условиях пандемии.
Таким образом, согласно данным литературы, можно с уверенностью сказать, что ультразвуковое исследование легких находит свое место в диагностике и динамическом наблюдении больных с новой коронавирусной инфекцией COVID-19.
Врач ультразвуковой диагностики, кандидат медицинских наук
Сивашинский Михаил Семёнович
УЗИ в оценке легких при COVID-19
Новости ультразвуковой диагностики
Ультразвуковое исследование легких обладает высокой диагностической точностью и применимо в различных клинических ситуациях:
Согласно недавнему исследованию в Китае, проведенному в группе из 20 пациентов, УЗИ легких для оценки пневмонии дает результаты, аналогичные КТ и превосходящие рентгенографию.
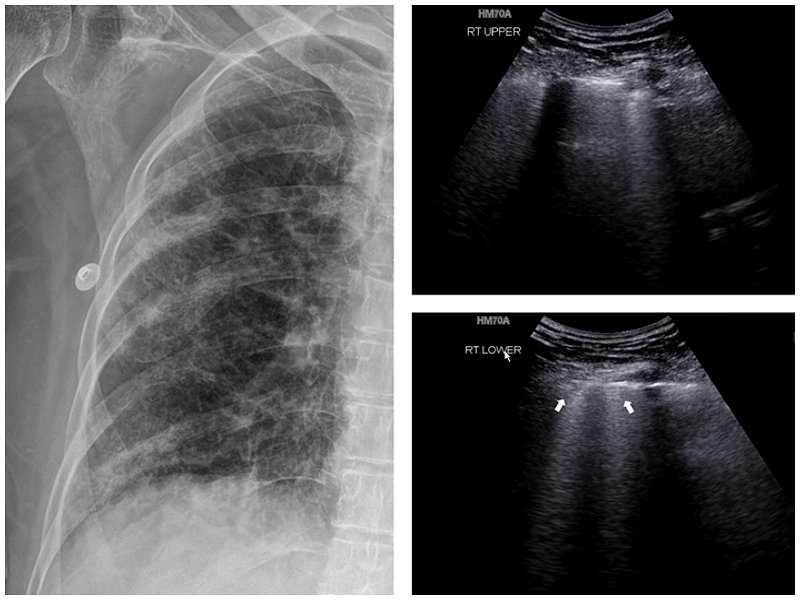
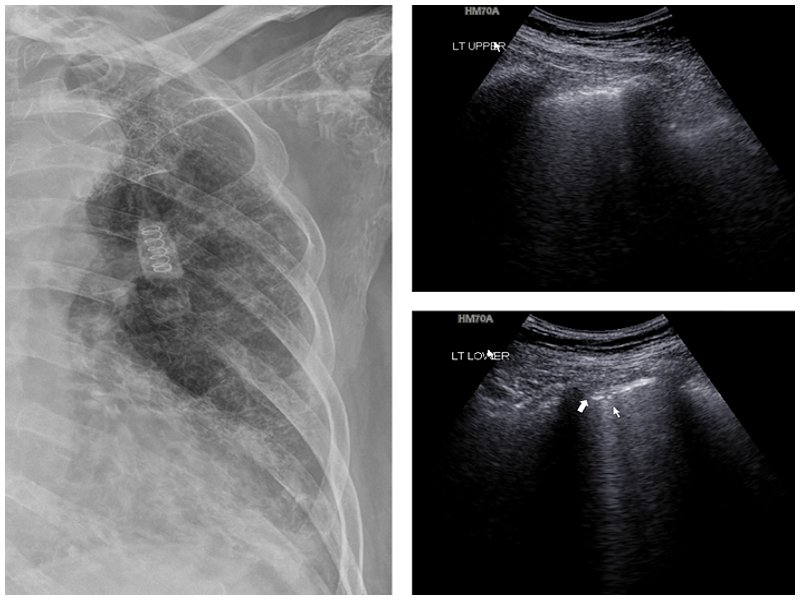
Специалисты Samsung Medical Centеr в Южной Корее также ведут активную работу по исследованию эффективности различных методов диагностики новой инфекции. Для наглядности и облегчения понимания возможностей УЗИ легких, предлагаем результаты частного исследования пациентки 75 лет с пневмонией и подтвержденным диагнозом COVID-19.
УЗИ легких пациентки с пневмонией и подтвержденным диагнозом COVID-19
Рентгенография демонстрирует двустороннее затемнение по типу матового стекла, УЗИ облегчает обнаружение утолщения плевры и В-линий в обоих легких. Эхограммы получены с помощью портативного УЗ-сканера HM70A (компании Samsung Medison).
УЗИ демонстрирует множественные В-линии и утолщение плевры в верхних и нижних отделах легких.
УЗИ показывает отсутствие A-линий и В-линий в верхних отделах легких, однако, обнаруживает В-линии с утолщением и неровностью плевры нижних отделах легких (стрелка).
Ниже представлены методические руководства национальных и международных сообществ радиологов, а также последний отчет об УЗИ при COVID-19.
Методические руководства
Общество интенсивной терапии Великобритании:
Всемирная организация здравоохранения (ВОЗ):
Антон Анисимов и Екатерина Сафронова
Ультразвуковое исследование легких для раннего ведения пациентов с респираторными симптомами во время пандемии COVID-19
Авторы: Andrea Smargiassi, Gino Soldati, Alberto Borghetti, Giancarlo Scoppettuolo, Enrica Tamburrini, Antonia Carla Testa, Francesca Moro, Luigi Natale, Anna Rita Larici, Danilo Buonsenso, Piero Valentini, Gaetano Draisci, Bruno Antonio Zanfini, Maurizio Pompili, Giovanni Scambia, Antonio Lanzone, Francesco Franceschi, Gian Ludovico Rapaccini, Antonio Gasbarrini, Paolo Giorgini, Luca Richeldi, Libertario Demi, and Riccardo Inchingolo
Введение
Недавняя пандемия, вызванная Sars-Cov-2, распространившаяся из Уханя, Китай, в декабре 2019 года, представляет собой серьезную проблему для общественного здравоохранения и структур здравоохранения во всем мире. Глобальная чрезвычайная ситуация требует единого подхода к более раннему ведению пациентов, когда в контексте пандемии ожидается большое количество обращений в отделения неотложной помощи с симптоматикой, характеризующейся кашлем, одышкой и лихорадкой.
Новое коронавирусное заболевание (COVID-19) имеет очень неоднородное клиническое поведение, начиная от бессимптомных случаев, различной степени гриппоподобной симптоматики до случаев пневмонии с возможным развитием тяжелой дыхательной недостаточности.
Ультрасонография легких (УЗИЛ) считается потенциально полезным инструментом в контексте этой пандемии, в которой обычным и опасным осложнением симптоматики COVID-19 является вирусная пневмония.
Вирусная пневмония, вызванная Sars-Cov-2, характеризуется экссудацией и повреждением альвеол, утолщением интерстициальной ткани с пятнистым распределением с центробежным распространением и поражением субплевры. В поздних фазах также наблюдаются уплотнения и гистологическая картина ОРДС. Нарушения коагуляции и эмболические / ишемические повреждения легких могут объяснить, по крайней мере частично, происхождение некоторых субплевральных уплотнений и тяжелое прогрессирование дыхательной недостаточности.
Обычно геометрия периферийного воздушного пространства легких препятствует падающим ультразвуковым волнам, таким образом определяя полное обратное отражение. В этом исследовании здорового человека УЗИ характеризуются горизонтальными артефактами за пределами плевральной плоскости.
Когда геометрия периферического воздушного пространства (ПВП) легких нарушается по какой-либо причине (соотношение ткань/воздух снижается), падающие ультразвуковые волны, в зависимости от их длины волны, могут проникать в акустические каналы и задерживаться в акустических микроотверстиях на плевральной плоскости. Вертикальные артефакты видны на ультразвуковых изображениях, что приводит к так называемому сонографическому интерстициальному синдрому (СИС), указывающему на гиперплотное предварительно консолидированное состояние легких.
Более того, было описано, как некоторые характеристики СИС могут указывать на пневмогенную первичную патологию или вторичное поражение, например, в случае кардиогенного отека легких.
Стандартизированный ультразвуковой подход
По нашему опыту выполнения УЗИЛ у пациентов с подозрением на COVID-19, портативные устройства могут быть лучше использованы, чем стандартные ультразвуковые аппараты, если они предназначены исключительно для пациентов с COVID-19, чтобы уменьшить инфекцию врача / пациентов. В любом случае при соблюдении последних рекомендаций необходима максимальная осторожность при стерилизации.
УЗИЛ может выполняться с использованием стандартизованного протокола сбора данных со стандартизированными условиями настройки: использование низкого MI, избегание гармонических изображений и косметических фильтров, сохранение одной точки фокуса на плевральной линии, предотвращение явления насыщения плевральной линии и использование максимально возможной частоты кадров.
Для пациентов, способных сохранять сидячее положение, была предложена стандартная последовательность из 14 оценок (три задних, два боковых и два передних) в специфических анатомических ориентирах с использованием прогрессивной нумерации, начиная с правых задних базальных областей. Был предложен модифицированный протокол сбора данных для пациентов, которые не могут сохранять сидячее положение, например, в условиях интенсивной терапии.
В этих случаях может быть сложно оценить задние области, которые в настоящее время считаются «горячей зоной» для пневмонии COVID-19. Врачам следует попытаться получить частичный обзор задних базальных областей, перемещая пациентов с обеих боковых сторон, а затем продолжить эхографическую оценку с правой базальной области по средней подмышечной линии ниже линии межпозвонковых суставов в положении лежа на спине.
Была предложена система оценки результатов УЗИЛ у пациентов с COVID-19 в диапазоне от 0 до 3. Эта система оценок основана на характеристиках плевральной линии и вертикальных артефактов.
Образовательные программы
Чтобы использовать УЗИЛ как полезный инструмент для борьбы с вирусной пневмонией COVID 19, больницам необходимо, чтобы большинство врачей, участвующих в управлении COVID 19, могли распознавать подозрительные моменты при УЗИ.
Особенности, которые необходимо идентифицировать, включают:
Наличие изменений плевральной линии и СИС с пятнистым двусторонним распределением в симптоматическом контексте, совместимом с COVID-19, является подозрительным паттерном для УЗИ; аналогично, белое легкое с двусторонним пятнистым распределением, связанным или не связанным с небольшими субплевральными консолидациями, в том же симптоматическом контексте с большой вероятностью указывает на пневмонию COVID-19, но не однозначно специфично (рис. 1).
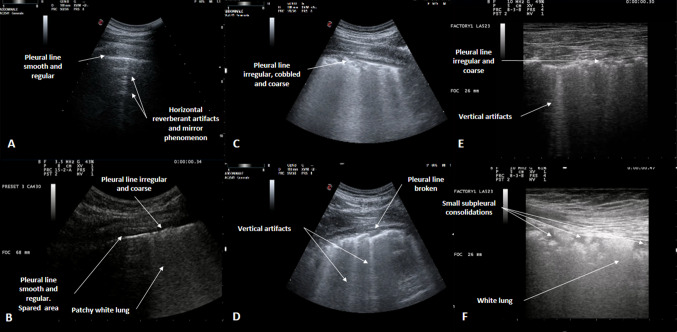
Рисунок 1: Особенности УЗИЛ, которые могут быть обнаружены у пациентов с симптоматикой, совместимой с COVID-19, и могут указывать на вовлечение легких в пандемический контекст. a, b Плевральная линия гладкая и правильная, с горизонтальными отражающими артефактами и зеркальным феноменом: сохраненная область. b – f Неровности плевральной линии (прерывистые, грубые и брусчатые) c – e Вертикальные артефакты: раскрытие акустических каналов из-за изменений геометрии периферического воздушного пространства в результате патологических состояний. b Пятнистое белое легкое (f) белое легкое с небольшими субплевральными уплотнениями.
Сонографический интерстициальный синдром с однородным двусторонним распределением без щадящих участков, линия плевры гладкая и правильная, яркие вертикальные артефакты с гравитационным распределением, что свидетельствует о вторичном поражении легких в кардиогенном отеке легких.
Более того, большие односторонние уплотнения обычно несовместимы с большими плевральными выпотами.
Пульмонологи, инфекционисты, терапевты, врачи отделения неотложной помощи, радиологи, акушеры / гинекологи и педиатры могут быть потенциальными целями этих образовательных программ. Некоторые из этих специалистов обычно уже являются сонологами с многолетним опытом.
В нашей больнице 60 врачей ранее упомянутых медицинских специальностей прошли двухчасовое обучение с учетом протокола сбора данных и эхографических изображений.
УЗИЛ и клиническое ведение пациентов с подозреваемыми симптомами
УЗИЛ может играть ключевую роль в раннем ведении пациентов, поступивших в отделение неотложной помощи со специфическими респираторными симптомами, но с подозрением на COVID-19 в условиях пандемии (лихорадка, сухой кашель и одышка). Пациенты должны пройти УЗИЛ, чтобы лучше определить последующие пути лечения.
Фактически, у этих пациентов, какими бы ни были результаты рентгенографии грудной клетки, результаты УЗИЛ, характеризующиеся неоднородным двусторонним СИС / белым легким с небольшими двусторонними пятнистыми субплевральными консолидациями или без них, могут быть совместимы с COVID-19 пневмонией, хотя и неоднозначно специфически.
Пациенты должны быть изолированы и должны быстро пройти как микробиологические тесты, так и сканирование компьютерной томографии высокого разрешения грудной клетки с или без введения йодированного контраста, в зависимости от каждого клинического случая и в соответствии с местными протоколами.
Пациентов следует госпитализировать изолированно, если:
Пациенты могут быть госпитализированы в общую палату в соответствии с местными процедурами, где будет проведен второй мазок, если:
При этом, если УЗИЛ отрицательное или показывает результаты, не указывающие на диффузный пневмогенный СИС, пациентов следует держать в изоляции из-за наличия подозреваемых симптомов, ожидая результатов микробиологических тестов.
По крайней мере, один положительный результат этих тестов указывает на изолированную госпитализацию. КТ должна быть показана, чтобы исключить поражения легких, пропущенные УЗИЛ, особенно в случае изменения внутрилегочного газообмена (paO2 / FiO2
Вместо этого, если оба микробиологических теста отрицательны, результаты УЗИЛ, могут способствовать альтернативному диагнозу:
В этих случаях пациенты могут быть госпитализированы в общую палату в соответствии с местными процедурами, где будет проведен второй мазок.
Однако, что касается пункта 2, изменение внутрилегочного газообмена (paO2 / FiO2
Опять же, если компьютерная томография подозревает вирусную пневмонию, пациентов следует госпитализировать изолированно, ожидая подтверждения от других микробиологических тестов (второй мазок и серология на антитела IgG, IgA / M).
УЗИЛ и клиническое ведение беременных
Беременные женщины, поступившие в отделение неотложной помощи с симптоматикой, совместимой с COVID-19, проходят лечение по выделенному каналу COVID-19, госпитализируются изолированно и должны немедленно получить УЗИЛ для определения последующих путей лечения.
У беременных женщин должна быть нормальная картина УЗИЛ, за исключением нескольких редких частных случаев. Иногда на поздних сроках беременности можно обнаружить умеренный задний двусторонний базальный гомогенный СИС для уменьшения объема нижних долей легкого.
Следовательно, если результаты УЗИЛ свидетельствуют о пятнистом двустороннем СИС с небольшими двусторонними пятнистыми субплевральными консолидациями или без них в симптоматическом контексте, совместимом с COVID-19, пациенты должны продолжать изоляцию в ожидании результатов микробиологических тестов.
Пациенты должны находиться под строгим наблюдением на предмет ухудшения симптомов и изменения газообмена, указывающего на поступление в ОИТ, и ждать подтверждения от других микробиологических тестов в случае отрицательного результата первых микробиологических тестов.
Вместо этого, если УЗИЛ не наводит на мысль о подозрительных паттернах, важно сосредоточить внимание на внутрилегочном газообмене, обнаруженном с помощью анализа газов артериальной крови. Если соотношение paO2 / FiO2 изменяется у этих молодых женщин (
В случае УЗИЛ без признаков подозрения на пневмонию COVID-19 и нормального внутрилегочного газообмена (paO2 / FiO2> 400) беременные женщины проходят мониторинг матери и плода до получения результатов микробиологического анализа.
По крайней мере, один положительный результат требует, чтобы пациент содержался в условиях госпитализации изолированно.
Если оба микробиологических теста отрицательны и paO2 / FiO2> 400, пациента можно изолировать дома и поддерживать контакт либо в случае ухудшения симптомов для госпитализации, либо в случае легких и стабильных симптомов для продолжения домашней изоляции в ожидании результатов второго исследования.
УЗИЛ и клиническое ведение пациентов детского возраста
Роль УЗИЛ для педиатрических пациентов уже широко освещалась в литературе. В случае госпитализации педиатрических пациентов в отделение неотложной помощи с подозрением на симптоматику COVID-19, УЗИЛ следует проводить как можно раньше.
Пациенты должны быть госпитализированы изолированно и под строгим наблюдением в ожидании результатов микробиологических тестов.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Вместо этого, если УЗИЛ не указывает на подозрительные паттерны, важно сосредоточиться на насыщении периферического гемоглобина кислородом (SpO2). При наличии SpO2 ≤ 95% или необходимости в терапии O2 пациентов следует держать в изоляции в ожидании результатов микробиологических тестов:
Последний клинический сценарий – это тот, в котором первый паттерн УЗИЛ несовместим с пневмонией COVID-19 и есть нормальные значения SpO2. Согласно местным протоколам, пациенты должны пройти микробиологические тесты и могут быть изолированы дома или госпитализированы в ожидании результатов.